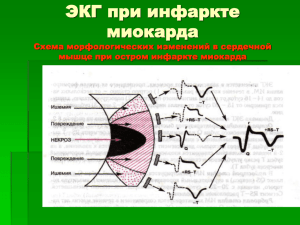
ГБОУ ВПО Тверская ГМА Минздравсоцразвития Россия Кафедра эндокринологии Н.А. Белякова, Л.С. Жухоров, А.В. Ларева ОСНОВЫ ЭЛЕКТРОКАРДИОГРАФИИ Учебно-методическое пособие для студентов лечебного факультета Издание 6-е, исправленное и дополненное Тверь 2012 УДК 616.12-073.97(075.8) ББК 53.43 Б43 Рецензенты: профессор кафедры госпитальной терапии ГБОУ ВПО Тверская ГМА Минздравсоцразвития России, доктор медицинских наук, профессор В.С. Волков. Заведующий кафедрой госпитальной терапии ГБОУ ВПО Тверская ГМА Минздравсоцразвития России, доктор медицинских наук, профессор Е.С. Мазур Белякова, Н.А. Основы электрокардиографии [Текст] : уч.-мет. пособие для студентов леч. фак./ Н.А. Белякова, Л.С. Жухоров, А.В. Ларева. — Изд. 6-е, испр. и доп. — Тверь: РИЦ, 2012. — 137 с. : ил. В учебно-методическом пособии даны основные представления об электрокардиографии. В нём использованы современные данные литературы, личный опыт авторов и лекции по электрокардиографии, прочитанные для студентов. Материал может быть использован для самостоятельного изучения электрокардиографии. Учебно-методическое пособие предназначено студентам, обучающимся по специииальности Лечебное дело. Авторы — сотрудники ГБОУ ВПО Тверской ГМА Минздравсоцразвития России: Белякова Наталья Александровна, доктор медицинских наук, профессор, зав. кафедрой эндокринологии; Жухоров Лев Серафимович, кандидат медицинских наук, доцент кафедры госпитальной терапии; Ларева Алёна Викторовна, кандидат медицинских наук, ассистент кафедры эндокринологии. УДК 616.12-073.97(075.8) ББК 53.43 © Белякова Н.А., Жухоров Л.С., 1994 © Белякова Н.А., Жухоров Л.С., Ларева А.В., с изменениями, 2012 ОГЛАВЛЕНИЕ Список сокращений ............................................................................................................................. 3 Предисловие ......................................................................................................................................... 4 Глава 1. БИОЭЛЕКТРИЧЕСКИЕ ОСНОВЫ ЭЛЕКТРОКАРДИОГРАФИИ ....................... 5 Мембранная теория ............................................................................................................................. 5 Дипольная теория .............................................................................................................................. 11 Векторная теория ............................................................................................................................... 14 Задания в тестовой форме для самоконтроля Глава 2. НОРМАЛЬНАЯ ЭЛЕКТРОКАРДИОГРАММА ....................................................... 17 Стандартные отведения (I, II, III) ..................................................................................................... 18 Усиленные однополюсные отведения от конечностей ( aVR, aVL, aVF) .................................... 18 Грудные отведения (V1–V6) ............................................................................................................ 19 Отведения по Небу ............................................................................................................................ 19 Оси отведений .................................................................................................................................... 20 Характеристика элементов нормальной ЭКГ ................................................................................. 23 Нормальный синусовый ритм .......................................................................................................... 28 Определение направления электрической оси сердца ................................................................... 29 Определение поворотов сердца вокруг продольной оси ............................................................... 32 Определение поворотов сердца вокруг поперечной оси .............................................................. 32 Задания в тестовой форме для самоконтроля Глава 3. ЭЛЕКТРОКАРДИОГРАММА ПРИ ГИПЕРТРОФИИ МИОКАРДА ................... 35 Гипертрофия предсердий .................................................................................................................. 36 Гипертрофия желудочков ................................................................................................................. 43 Задания в тестовой форме для самоконтроля Глава 4. ЭЛЕКТРОКАРДИОГРАММА ПРИ НАРУШЕНИЯХ РИТМА СЕРДЦА ........... 60 Классификация аритмий сердца ...................................................................................................... 60 Нарушения автоматизма СУ (немонотонные аритмии) ................................................................ 61 Эктопические (пассивные) замещающие нарушения ритма ......................................................... 64 Эктопические (гетерогенные) комплексы и ритмы, не связанные с нарушением автоматизма (активные ) ................................................................................................................... 68 Задания в тестовой форме для самоконтроля Глава 5. ЭЛЕКТРОКАРДИОГРАММА ПРИ НАРУШЕНИЯХ ФУНКЦИИ ПРОВОДИМОСТИ ......................................................................................................................... 79 Синоаурикулярная (синоатриальная ) блокада .............................................................................. 79 Внутрипредсердная блокада............................................................................................................. 80 Атриовентрикулярная блокада (АВ-блокада) ................................................................................ 81 Нарушения внутрижелудочковой проводимости ........................................................................... 83 Преждевременное возбуждение желудочков ................................................................................. 88 Комбинированные нарушения ритма .............................................................................................. 90 Задания в тестовой форме для самоконтроля Глава 6. ЭЛЕКТРОКАРДИОГРАММА ПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА ............................................................................................................................................ 93 Ишемия миокарда .............................................................................................................................. 93 Ишемическое повреждение миокарда ............................................................................................. 95 Некроз ................................................................................................................................................. 97 Задания в тестовой форме для самоконтроля Глава 7. ЭЛЕКТРОКАРДИОГРАММА ПРИ НЕКОТОРЫХ ЗАБОЛЕВАНИЯХ И СИНДРОМАХ ......................................................................................... 110 Острое легочное сердце (тромбоэмболия легочной артерии)..................................................... 110 ЭКГ при перикардите ...................................................................................................................... 112 ЭКГ при миокардитах ..................................................................................................................... 114 ЭКГ при гипокалиемии ................................................................................................................... 115 ЭКГ при гиперкалиемии ................................................................................................................. 115 ЭКГ при кардиомиопатиях ........................................................................................................................................................ 116 ЭКГ при нейроциркуляторной дистонии.............................................................................................................................. 116 ЭКГ при нарушениях мозгового кровообращения............................................................................................................ 118 ЭКГ при миокардиодистрофиях .............................................................................................................................................. 119 ЭКГ при передозировке сердечных гликозидов................................................................................................................. 119 Задания в тестовой форме для самоконтроля Приложение 1. Общая схема расшифровки ЭКГ............................................................................................................... 120 Приложение 2. Задания для самостоятельной работы по расшифровке ЭКГ и эталоны ответов..................... 121 СПИСОК СОКРАЩЕНИЙ АВ-узел — атриовентрикулярный узел з.н.в. ЛНПГ — задненижняя ветвь левой ножки пучка Гиса ИБС — ишемическая болезнь сердца ЛНПГ — левая ножка пучка Гиса п.в.в. ЛНПГ — передневерхняя ветвь левой ножки пучка Гиса ПНПГ — правая ножка пучка Гиса ПГ — пучок Гиса WPW — синдром Вольфа–Паркинсона–Уайта СССУ — синдром слабости синусового узла СУ — синусовый узел ЭДС — электродвижущая сила ЭКГ — электрокардиограмма ПРЕДИСЛОВИЕ Функциональная диагностика в настоящее время в своем распоряжении имеет самые различные, порой весьма сложные и дорогостоящие методы исследования. Однако среди них наиболее распространенным и доступным методом является электрокардиография. Несмотря на то, что электрокардиография используется в основном в кардиологии, она с успехом применяется при заболеваниях легких, почек, эндокринных желез, системы крови и т.д., и по праву стала сейчас необходимой широкому кругу врачей. Настоящее пособие ориентировано на будущих практических врачей. Поэтому в нём наибольшее внимание уделяется разделам, с которыми чаще всего сталкивается клиницист в своей повседневной работе. В учебно-методическом пособии представлены современные основы электрокардиографии, касающиеся биоэлектрических свойств сердца, с позиций векторной теории рассматриваются вопросы происхождения зубцов электрокардиограммы (ЭКГ) в норме и патологии. Наибольшее внимание уделяется изменениям ЭКГ при гипертрофиях различных отделов сердца, нарушениях сердечного ритма и проводимости, при ишемической болезни сердца, а также при других заболеваниях (тромбэмболия легочной артерии, нарушения электролитного обмена и др.). В каждом разделе этого пособия выделены наиболее значимые критерии для распознавания патологических изменений электрокардиограммы. Учебно-методическое пособие содержит схемы и многочисленные электрокардиограммы, которые иллюстрируют основные положения текста и способствуют его усвоению. При этом сознательно не приводятся редко встречающиеся случаи патологических электрокардиограмм, с которыми, как правило, не приходится сталкиваться практическому врачу. Авторы стремились к достаточно простому изложению материала, в связи, с чем пособие можно использовать для самостоятельного изучения электрокардиографии. В конце каждой главы для проверки полученных знаний студентам даются тестовые задания, а для закрепления прочитанного материала в конце книги предлагается самостоятельно расшифровать ряд ЭКГ с основными патологическими синдромами. Эталоны правильных ответов на тестовые задания и ЭКГ с коментариями прилагаются. ГЛАВА 1 БИОЭЛЕКТРИЧЕСКИЕ ОСНОВЫ ЭЛЕКТРОКАРДИОГРАФИИ Электрокардиография — метод изучения биоэлектрических потенциалов, генерируемых мышцей сердца. Последняя в свою очередь состоит из клеток двух видов — клеток проводящей системы и сократительного миокарда. Суммарный записанный биоэлектрический потенциал миокардиальных клеток является электрокардиограммой (ЭКГ). Выделяют несколько теорий формирования электрокардиограммы. Мембранная теория Согласно этой теории, в основе возникновения электрических явлений в сердце лежит перемещение К+, Na+, Ca2+, C1– и других ионов через мембрану мышечной клетки. В электрохимическом отношении клеточная мембрана представляет собой оболочку с неодинаковой проницаемостью для различных ионов. Она как бы разделяет два раствора электролитов, существенно отличающихся по своему составу. Внутри клетки, находящейся в невозбужденном состоянии, концентрация К+ в 30 раз выше, чем во внеклеточной жидкости (рис. 1, а). Напро- тив, во внеклеточной среде по сравнению с внутриклеточной примерно в 20 раз выше концентрация Na+, в 13 раз выше — C1– и в 25 раз выше концентрация Ca2–. Рис. 1. Поляризация клеточной мембраны невозбужденной клетки: а) соотношение концентраций ионов Na+, K+, Ca2+ внутри клетки и во внеклеточной жидкости; б) перемещение ионов К+, C1– вследствие концентрационного градиента; в) регистрация трансмембранного потенциала покоя. В невозбужденной клетке мембрана более проницаема для К+ и C1–. Поэтому ионы К+ в силу концентрационного градиента стремятся выйти из клетки, перенося свой положительный заряд во внеклеточную среду. Ионы C1–, наоборот, входят внутрь клетки, увеличивая тем самым отрицательный заряд внутриклеточной жидкости (рис. 1, б). Это перемещение ионов и приводит к поляризации клеточной мембраны невозбужденной клетки: наружная ее поверхность становится положительно, а внутренняя — отрицательно заряженной. Если теперь с помощью микроэлектродов измерить разность потенциалов между наружной и внутренней поверхностью мембраны (рис. 1, в), то будет зарегистрирован так называемый трансмембранный потенциал покоя (ТМПП), имеющий отрицательную величину и составляющий –90 mV. При возбуждении клетки под влиянием различных раздражителей резко изменяется проницаемость ее стенки по отношению к ионам различных типов. Это приводит к изменению ионных потоков через клеточную мембрану и, следовательно, к изменению величины самого ТМПП. Кривая изменения трансмембранного потенциала во время возбуждения получила название трансмембранного потенциала действия (ТМПД). Различают несколько фаз ТМПД миокардиальной клетки (рис. 2). Рис. 2. Трансмембранный потенциал действия. АРП и ОРП — абсолютный и относительный рефракторные периоды. Фаза 0 — фаза деполяризации (возбуждения). Ее продолжительность не более 10 мс. Под влиянием возбуждения резко увеличивается проницаемость мембраны для ионов Na+ внутрь клетки. При этом естественно меняется заряд мембраны. Величина трансмембранного потенциала действия становится +20 mV. Наступает следующая фаза 1. Фаза 1 — фаза начальной быстрой реполяризации, когда уменьшается проницаемость для ионов Na+ и увеличивается для C1–. В результате снижается положительный заряд внутри клетки и ТМПД падает до 0 или ниже. Эта фаза также очень кратковременная. Фаза 2 — фаза реполяризации. В течение этой фазы величина ТМПД поддерживается на одном уровне, что приводит к формированию на кривой (рис. 2) своеобразного плато. Величина ТМПД постоянна за счет медленного вхождения ионов Са2+ и Na+ внутрь клетки и тока К+ из клетки. Продолжительность этой фазы велика и составляет около 200 мс. В течение этой фазы мышечная клетка остается в возбужденном состоянии. Фаза 3 — фаза конечной быстрой реполяризации, когда наступает резкое уменьшение проницаемости клеточной мембраны для Na+ и Са2+ и значительно возрастает проницаемость ее для К+. Поэтому вновь начинает преобладать перемещение ионов К+ во внеклеточное пространство. Наружная поверхность мембраны оказывается заряженной положительно, а внутренняя — отрицательно. ТМПД достигает величины ТМПП. Фаза 4 — фаза поляризации (покоя) — происходит восстановление исходной концентрации К+, Na+, Са2+ и С1– — соответственно внутри и вне клетки. Это происходит благодаря действию «Na+ — К+-насоса». При этом ТМПД остается на уровне примерно –90 mV. Клетки проводящей системы сердца и в том числе клетки синусового узла обладают способностью к спонтанному медленному увеличению ТМПП — уменьшению отрицательного заряда внутренней поверхности мембраны во время 4-й фазы с –90 mV до –60 mV за счет медленного тока ионов Na+. Этот процесс получил название спонтанной диастолической деполяризации. На рис. 3 представлена кривая спонтанной диастолической деполяризации клеток водителей ритма (Р-клетки, пейсмекерные). Рис. 3. ТМПД пейсмекерных клеток. Цифрами представлены фазы ТМПД. Благодаря этой способности в сердце «самопроизвольно» зарождается электрический импульс. Главные электрофизиологические свойства сердца 1. Автоматизм — способность сердца вырабатывать электрические импульсы (при отсутствии каких-либо внешних раздражений), вызывающие возбуждение. Функцией автоматизма обладают Р-клетки синусового узла (СУ) и проводящей системы: атриовентрикулярного (АВ) соединения, предсердий и желудочков. СУ — центр автоматизма первого порядка, он вырабатывает электрические импульсы с частотой около 60–80 в мин. АВ-соединение (нижняя часть предсердий и зона перехода АВ-узла в ПГ) является центром автоматизма второго порядка и может продуцировать импульсы с частотой 40–60 в мин. Сам АВ-узел функцией автоматизма не обладает. Нижняя часть пучка Гиса (ПГ), его ножки, ветви и волокна Пуркинье являются центрами автоматизма третьего порядка и вырабатывают импульсы с частотой 25–45 в мин. В норме СУ подавляет центры автоматизма второго и третьего порядка, которые берут на себя функции водителя ритма только при патологии СУ. 2. Проводимость — способность сердца проводить импульсы от места их возникновения до сократительного миокарда. Функцией проводимости обладают как волокна проводящей системы (проводниковые или Т-клетки), так и сократительного миокарда, однако в последнем скорость проведения импульсов значительно меньше. В норме импульсы проводятся от СУ к мышце предсердий и затем желудочков. Скорость проведения импульса в предсердиях 30–80 см/с, в АВ-узле — 2–5 см/с, ПГ и его ветви — 100–150 см/с, в волокнах Пуркинье — 300–400 см/с. 3. Возбудимость — способность сердца возбуждаться под влиянием импульсов. Функцией возбудимости обладают клетки проводящей системы и сократительного миокарда. Возбуждение сердечной мышцы сопровождается возникновением ТМПД и в конечном счете электрического тока, который регистрируется гальванометром в виде ЭКГ. 4. Рефрактерность — невозможность возбужденных клеток миокарда снова активироваться при возникновении дополнительного импульса. Различают состояние абсолютной и относительной рефрактерности (рис. 2). Во время абсолютного рефракторного периода сердце не может возбуждаться и сокращаться независимо от силы поступающего к нему импульса. Во время относительного рефракторного периода сердце сохраняет способность к возбуждению, если сила поступающего к нему импульса сильнее, чем обычно. Абсолютный рефракторный период соответствует на ЭКГ продолжительности QRS и сегмента ST. Относительный рефракторный период соответствует зубцу Т ЭКГ (наиболее ранимая зона). Во время диастолы рефрактерность отсутствует. 5. Аберрантность — патологическое проведение импульса по предсердиям или желудочкам. Аберрантное проведение возникает в тех случаях, когда импульс, поступающий в желудочки или, реже, в предсердия, застает один или несколько пучков их проводящей системы в состоянии рефрактерности, что приводит к изменению распространения возбуждения по этим отделам (на ЭКГ это проявляется изменением формы желудочкового комплекса). 6. Сократимость — способность сердца сокращаться под влиянием импульсов и перекачивать кровь в большой и малый круг кровообращения. 7. Тоничность — способность сердца сохранять свою форму в диастоле. Электрокардиография позволяет изучать следующие функции сердца: автоматизм, проводимость, рефрактерность и аберрантность. По ЭКГ о состоянии сократительной функции мы можем получить лишь косвенное представление. О функции тоничности ЭКГ не дает никаких сведений. Проводящая система сердца (рис. 4) начинается СУ (узел Кисс–Флака), который расположен субэпикардиально в верхней части правого предсердия между устьями полых вен. Он состоит из Р- и Т-клеток проводящей системы. В норме волна возбуждения, генерированного в клетках СУ, распространяется по короткому проводящему пути на правое предсердие, по трем межузловым трактам — Бахмана, Венкебаха и Тореля — к АВ-узлу и по межпредсердному пучку Бахмана — на левое предсердие. Вначале возбуждается правое предсердие, затем левое. Время охвата волной возбуждения обоих предсердий не превышает 0,1 с. Из предсердий импульс попадает в АВ-узел (узел Ашоффа–Тавара). Он расположен в нижней части правого предсердия справа от межпредсердной перегородки рядом с устьем коронарного синуса. Он так же, как и СУ, состоит из Р- и Т-клеток. АВ-узел вместе с нижними отделами предсердий и начальными отделами ПГ образуют АВ-соединение. В АВ-узле и начальных отделах ПГ происходит значительная задержка волны возбуждения. Это создает возможность для окончания возбуждения и сокращения предсердий до того, как начнется возбуждение желудочков. Рис. 4. Проводящая система сердца: 1 — СУ (Кисс–Флака); 2 — передний межузловой путь (Бахмана); 2а — к левому предсердию; 2б — к АВ-узлу; 3 — средний межузловой путь (Венкебаха); 4 — задний межузловой путь (Тореля); 5 — АВ-узел (Ашоффа–Тавара); 6 — ПГ; 7 — правая ножка (ПНПГ); 8 — левая ножка (ЛНПГ); 9 — передневерхняя ветвь (п.в.в. ЛНПГ); 10 — задненижняя ветвь (з.н.в. ЛНПГ); 11 — сеть волокон Пуркинье. Прохождение возбуждения по АВ-узлу длится в среднем 0,08 с. Вследствие замедленной проводимости и продолжительности рефракторного периода АВ-узел выполняет свою основную функцию — фильтрует подходящие к нему импульсы. При учащении сердечных импульсов, исходящих из СУ или предсердий, более 180–220 в мин даже у здорового человека может наступить частичная АВ-блокада проведения электрического импульса от предсердий к желудочкам. От АВ-узла волна возбуждения передается на хорошо развитую внутрижелудочковую проводящую систему, состоящую из ПГ, ножек ПГ, основных его ветвей и волокон Пуркинье. ПГ разделяется сначала на две ножки — правую (ПНПГ) и левую (ЛНПГ). Затем последняя делится на две ветви: передневерхнюю (п.в.в. ЛНПГ) и задненижнюю (з.н.в. ЛНПГ). Эти ветви спускаются вниз по обеим сторонам межжелудочковой перегородки. ПНПГ направляется к мышце правого желудочка. П.в.в. ЛНПГ снабжает волокнами переднюю и в меньшей мере боковую стенку левого желудочка. З.н.в. ЛНПГ дает волокна задней стенке левого желудочка, а также нижним отделам боковой стенки. В норме продолжительность возбуждения желудочков колеблется от 0,06 с до 0,10 с. Для правильного понимания генеза различных зубцов ЭКГ необходимо знать нормальную последовательность охвата возбуждением (деполяризацией) миокарда желудочков. Поскольку волокна Пуркинье располагаются преимущественно в субэндокардиальных отделах желудочков, именно эти отделы возбуждаются первыми и отсюда волна возбуждения распространяется к субэпикардиальным участкам сердечной мышцы. Процесс возбуждения желудочков начинается с деполяризации левой части межжелудочковой перегородки (верхняя ее часть). Фронт возбуждения движется слева направо и быстро охватывает среднюю и нижние части межжелудочковой перегородки. Почти одновременно происходит возбуждение верхушки, правого и затем левого желудочка. Последними возбуждаются базальные отделы левого и правого желудочков, а также межжелудочковой перегородки. Проводящей системе сердца присуща способность проводить импульсы не только от предсердий к желудочкам, но и в обратном направлении — от желудочков к предсердиям (ретроградно). Следующей теорией происхождения ЭКГ является дипольная. Дипольная теория Теория диполя рассматривает ЭКГ как результат распространения по мышце сердца электрической системы (–, +), обладающей равным, но противоположным зарядом (диполь) и движущейся положительным полюсом вперед от возбужденного участка миокарда к невозбужденному. Рассмотрим процесс формирования разности потенциалов на поверхности одиночного мышечного волокна и генез электрограммы (ЭГ) волокна (рис. 5). К мышечному волокну присоединены два электрода. Неактивный электрод (–) расположен у эндокарда, а активный электрод (+) — у эпикарда, электроды соединены с гальванометром, который фиксирует разность потенциалов. Когда мышечное волокно находится в состоянии покоя, то разность потенциалов равна нулю и на ЭГ записывается прямая или изоэлектрическая линия. Процесс деполяризации начинается у эндокарда. В самом начале деполяризации эндокардиальные участки волокна заряжаются отрицательно (рис. 5, а), остальная часть волокна, находящаяся в покое, заряжена положительно, при этом образуется разность потенциалов, которая регистрируется гальванометром в виде положительного отклонения (наименьшего), т. к. сила заряда обратно пропорциональна квадрату расстояния до него. На ЭГ будет регистрироваться начало зубца R. Волна возбуждения постепенно продвигается от эндокарда к эпикарду. Положительный заряд приближается к активному электроду, и гальванометр зарегистрирует в этот момент подъем кривой над изолинией большей амплитуды. На ЭГ будет наибольшая амплитуда зубца R (рис. 5, б, 5, в). Как только все волокно будет охвачено воз- буждением (рис. 5, г), разность потенциалов станет равна нулю и кривая, регистрируемая гальванометром, опустится к изолинии. Изолиния записывается до тех пор, пока не начнется процесс реполяризации. Рис. 5. Формирование разности потенциалов на поверхности одиночного мышечного волокна: а — начало деполяризации; б, в — продвижение волны деполяризации от эндокарда к эпикарду; г — все волокно охвачено возбуждением; д — начало реполяризации; е, ж — продвижение реполяризации от эпикарда к эндокарду; з — конец реполяризации. Угасание возбуждения протекает медленнее, чем деполяризация. Реполяризация в одиночном мышечном волокне начинается у эпикарда (рис. 5, д), причем эпикардиальные участки заряжаются положительно, тогда как вся остальная часть мышечного волокна имеет отрицательный заряд. На активный электрод действует положительный заряд, находящийся в непосредственной близости к электроду. В связи с этим гальванометр зарегистрирует максимальный подъем кривой вверх от изолинии. Так как при реполяризации возникает меньшая ЭДС, амплитуда этой кривой будет меньше, чем при деполяризации. Волна реполяризации постепенно распространяется к эндокарду, и положительный заряд удаляется от активного электрода (рис. 5, ж). Это приводит к постепенному спуску кривой, регистрируемой гальванометром. В момент окончания процесса реполяризации мышечное волокно переходит в состояние поляризации (рис. 5, з). Разность потенциалов равна нулю, и на ЭГ регистрируется изолиния. Теперь, чтобы описать как будет выглядеть форма ЭГ при любых направлениях движения волны де- и реполяризации, необходимо запомнить три общих правила (рис. 6). Рис. 6. Три варианта формы ЭГ одиночного мышечного волокна в зависимости от направления вектора сердечного диполя по отношению к положительному (активному) электроду отведения. 1. Если вектор диполя направлен в сторону положительного электрода отведения, то на ЭГ мы получим положительный зубец (рис. 6, а). 2. Если вектор диполя направлен в сторону отрицательного электрода, то на ЭГ мы получим отрицательный зубец (рис. 6, б). 3. Если вектор диполя перпендикулярен отведению, то на ЭГ мы получим изолинию (рис. 6, в). Процессы деполяризации и реполяризации в целом миокарде протекают гораздо сложнее, чем в одиночном мышечном волокне. Сердце человека проявляет себя электрически как масса одиночных волокон, расположенных в основном параллельно одно другому. Каждое возбужденное волокно представляет собой элементарный диполь. В сердце одномоментно существует огромное количество диполей, которые перемещаются в различных направлениях в одно и то же время. Векторы возбуждения этих диполей нередко движутся в противоположных направлениях и имеют тенденцию нивелировать друг друга. При этом векторы, имеющие одинаковое направление и направленные в разные стороны, складываются по правилу сложения векторов (рис. 7). Рис. 7. Различные варианты формирования суммарного результирующего моментного вектора (ЭДС). Согласно дипольной теории ЭКГ, электрическое поле сердца в каждый данный момент определяется балансом различных электрических сил, направленных в различные стороны. Сумма всех векторов в каждый момент сердечного цикла представляет собой суммарный диполь и может рассматриваться как единственный или суммарный вектор ЭДС сердца в данный момент (рис. 8). Суммарный вектор и обусловливает регистрацию ЭКГ в различных электрокардиографических отведениях. Рис. 8. Суммарный вектор деполяризации желудочков. Векторная теория Она базируется на том, что электрод, установленный в какой-либо точке над поверхностью миокарда, улавливает не локальное колебание потенциала этого участка, находящегося под электродом, а колебание электрических потенциалов всего сердца. Согласно векторной теории, в каждый данный момент сердечного цикла в результате возбуждения определенной группы мышечных волокон возникает разность потенциалов, имеющая определенное направление и величину (вектор). Векторы момента, складываясь в течение всего сердечного цикла, образуют интегральный вектор, регистрируемый в виде зубцов ЭКГ. Линия, соединяющая концы векторов, называется векторной петлей (рис. 9). Проекция векторной петли на оси отведений вызывает регистрацию ЭКГ. Рис. 9. Моментные векторы ЭДС единого сердечного диполя во время деполяризации желудочков. Векторы: 1, 2 — возбуждение левой половины межжелудочковой перегородки; 3, 4 — начало возбуждения правого желудочка и затем левого; 5, 6 — возбуждение левого желудочка; 7 — максимальное возбуждение левого желудочка; 8, 9 — уменьшение возбуждения левого желудочка; 10, 11 — возбуждение основания левого желудочка. Линия, соединяющая концы векторов — векторная петля. Возбуждение в целом миокарде — это непрерывный процесс. Однако схематически нормальный ход возбуждения в миокарде можно разделить на несколько стадий. На рис. 10 представлен разрез стенки сердца во фронтальной плоскости (левый и правый желудочки и межжелудочковая перегородка). У эпикарда правого желудочка расположен активный электрод, который обозначен V1, у эпикарда левого желудочка — активный электрод V6. Рис. 10. Ход деполяризации в миокарде желудочков. Стадия I — возбуждение охватывает сначала межжелудочковую перегородку, преимущественно ее левые отделы (рис. 10, а). Возбужденные участки перегородки заряжаются отрицательно, а невозбужденные имеют положительный заряд. Вектор возбуждения направлен в сторону положительного электрода отведения V1, и здесь будет зарегистрирован подъем кривой или начальный зубец r. К электроду V 6 обращены отрицательные заряды и здесь будет регистрироваться отрицательный зубец q. Стадия II — возбуждение продолжает охватывать межжелудочковую перегородку и переходит на правый и левый желудочек (рис. 10, б). Однако в эту стадию межжелудочковая перегородка является практически нейтральной и II стадия обусловлена в основном возбуждением желудочков. Взаимодействуют два вектора — вектор возбуждения правого и вектор возбуждения левого желудочка. Векторы направлены в противоположные стороны. Суммарный вектор в основном обусловлен возбуждением более мощного левого желудочка и направлен справа налево. В отведении V1 это даст отрицательный зубец S, а в отведении V6 — положительный зубец R. Стадия III — возбуждением охвачено максимальное количество волокон левого желудочка (рис. 10, в). Правый желудочек также продолжает возбуждаться, но практически не оказывает влияния на ЭКГ. Вектор возбуждения направлен справа налево и в отведении V1 регистрируется дальнейший спуск зубца S, а в отведении V6 дальнейший подъем зубца R. Как только все волокна будут охвачены возбуждением, зубцы S и R в отведениях V1 и V6 вернутся к изолинии. Стадия IV — является непостоянной (рис. 10, г). Иногда процесс возбуждения заканчивается в III стадию. Стадия IV выделяется в тех случаях, когда после окончания возбуждения основной массы волокон левого желудочка продолжается возбуждение небольшой области у основания левого желудочка, где масса миокарда наиболее мощная. Только небольшой участок у основания имеет положительный заряд, а весь остальной миокард отрицательно заряжен. Вектор возбуждения основания сердца направлен от электрода V6, где будет регистрироваться отрицательный зубец S, на ЭКГ в отведении V1 он существенного влияния не оказывает. Процесс реполяризации обоих желудочков начинается у эпикарда и распространяется к эндокарду (рис. 11). При реполяризации субэпикардиальные отделы заряжаются положительно. Векторы реполяризации направлены в противоположные стороны. Вектор реполяризации правого желудочка направлен в сторону электрода V1, а вектор реполяризации левого — в сторону V6. Направление суммарного вектора будет зависеть от величины этих векторов. Поэтому зубцы Т могут быть как положительными, так и отрицательными в отведении V1 (левый желудочек более мощный и вектор его реполяризации часто преобладает над вектором правого желудочка), а в V6 — положительные. Рис. 11. Ход реполяризации в миокарде желудочков. Задания в тестовой форме для самоконтроля Выберите один или несколько правильных ответов. 1. СИНУСОВЫЙ УЗЕЛ ВЫРАБАТЫВАЕТ ЭЛЕКТРИЧЕСКИЕ ИМПУЛЬСЫ 1) первого порядка 2) второго порядка 3) третьего порядка 4) четвертого порядка 2. ВОЛОКНА ПУРКИНЬЕ ВЫРАБАТЫВАЮТ ИМПУЛЬСЫ С ЧАСТОТОЙ 1) 60-80 в мин 2) 25-45 в мин 3) 60-80 в мин 4) 80-120 в мин 3. ЭКГ ПОЗВОЛЯЕТ ИЗУЧИТЬ ТАКИЕ ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ СВОЙСТВА, КАК: 1) возбудимость 2) проводимость 3) автоматизм 4) сократимость 4. ЭКГ ПОЗВОЛЯЕТ ИЗУЧИТЬ ТАКИЕ ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ СВОЙСТВА, КАК: 1) рефрактерность 2) тоничность 3) аберрантность 4) автоматизм 5. К ТЕОРИЯМ ФОРМИРОВАНИЯ ЭКГ ОТНОСЯТСЯ 1) мембранная 2) дипольная 3) векторная 4) ионная 6. ТРАНСМЕМБРАННЫЙ ПОТЕНЦИАЛ ДЕЙСТВИЯ ИМЕЕТ 1) фазу деполяризации, фазу реполяризации, фазу поляризации 2) фазу деполяризации, фазу реполяризации, фазу конечной реполяризации, фазу поляризации 3) фазу деполяризации, фазу начальной быстрой реполяризации, фазу конечной быстрой реполяризации, фазу поляризации 4) фазу деполяризации, фазу начальной быстрой реполяризации, фазу реполяризации, фазу конечной быстрой реполяризации, фазу поляризации 7. ЦЕНТРОМ АВТОМАТИЗМА ПЕВОГО ПОРЯДКА ЯВЛЯЕТСЯ 1) синусовый узел 2) пучок Венкебаха 3) узел Кисс-Флака 4) волокна Пуркинье 5) ножки пучка Гиса 8. ЦЕНТРОМ АВТОМАТИЗМА ВТОРОГО ПОРЯДКА ЯВЛЯЕТСЯ 1) левое предсердие 2) АВ соединение 3) ножки пучка Гиса 4) пучок Венкебаха 5) узел Кисс-Флака 6) волокна Пуркинье 9. ЦЕНТРОМ АВТОМАТИЗМА ТРЕТЬЕГО ПОРЯДКА ЯВЛЯЮТСЯ 1) узел Ашоффа-Тавара 2) пучок Венкебаха 3) узел Кисс-Флака 4) волокна Пуркинье 5) ножки пучка Гиса 10. ВОЛНА ДЕПОЛЯРИЗАЦИИ РАСПРОСТРАНЯЕТСЯ 1) от эпикарда к эндокарду 2) от эндокарда к эпикарду 3) оба ответа верны ГЛАВА 2 НОРМАЛЬНАЯ ЭЛЕКТРОКАРДИОГРАММА Запись ЭКГ в стандартных условиях проводится в 12 общепринятых отведениях (I, II, III, aVR, aVL, aVF, V1–V6) при скорости движения ленты 50 мм/с и контрольном милливольте, равном 10 мм. При необходимости используют дополнительные отведения (V7–V9, по Небу, ортогональные по Франку, пищеводные, внутрисердечные, бронхиальные и др.), а также изменяют режим работы лентопротяжного механизма (25, 100 мм/с) и амплитуду контрольного милливольта (5, 20 мм), что позволяет детализировать элементы ЭКГ. Для снятия общепринятых отведений электроды накладывают согласно маркировке (в противном случае будет нарушена полярность отведений и получена извращенная информация): красный — на правую руку, желтый — на левую руку, зеленый — на левую ногу, черный — на правую ногу (заземление). Белый электрод (присоска) накладывают на грудную клетку для снятия грудных отведений. Каждое отведение имеет активный, или положительный, (+) электрод и пассивный, или отрицательный, (–) электрод. Стандартные отведения (I, II, III) Отведения предложены Эйнтховеном в 1913 г., являются двухполюсными и фиксируют во фронтальной плоскости разность потенциалов между точками электрического поля, расположенными на конечностях (рис. 12). Рис. 12. Расположение электродов в стандартных отведениях. Усиленные однополюсные отведения от конечностей (aVR, aVL, aVF) Отведения предложены Гольдбергером в 1942 г. и регистрируют разность потенциалов между одной из конечностей, на которой установлен активный электрод, и средним потенциалом с двух других конечностей, получаемым с объединенного электрода, который используется в качестве пассивного, или отрицательного, электрода. Аббревиатура отведений происходит от первых букв английских слов «а» — augmented (усиленный), «V» — voltaqe (потенциал), «R» — right (правый), «L» — left (левый), «F» — foot (нога) (рис. 13). Рис. 13. Расположение электродов в усиленных однополюсных отведениях от конечностей. Грудные отведения (V1–V6) Отведения предложены Вильсоном в 1934 г. и регистрируют разность потенциалов между активным положительным электродом, установленным на определенную точку грудной клетки, и отрицательным электродом (объединенным электродом Вильсона), который образуется при соединении через дополнительные сопротивления трех конечностей (правой руки, левой руки и левой ноги). Грудные отведения регистрируют изменения потенциалов сердца преимущественно в горизонтальной плоскости. Обычно используют шесть грудных отведений: с V 1 пo V6 (рис. 14). Рис. 14. Расположение электродов в грудных отведениях (V1–V6) и точки наложения грудного электрода. Отведение V1 — грудной электрод в IV межреберье справа от грудины. Отведение V2 — IV межреберье слева от грудины. Отведение V3 — на половине расстояния между отведениями V2 и V4. Отведение V4 — V межреберье по срединно-ключичной линии. Отведение V5 — по передней подмышечной линии на той же горизонтали, что и электрод в отведении V4. Отведение V6 — по средней подмышечной линии на той же горизонтали, что и электрод в отведении V4. Отведения по Небу Отведения предложены Небом в 1938 г. и фиксируют разность потенциалов между двумя точками, расположенными на поверхности грудной клетки. Для их регистрации электроды с конечностей перемещают на определенные точки грудной клетки: красный электрод во II межреберье справа от грудины, зеленый на уровень отведения V4, желтый по задней подмышечной линии на уровень отведения V4. Различают отведения D (dorsalis), A (anterior) и I (inferior). Съемку указанных отведений осуществляют с помощью переключателя отведений, находящегося соответственно в положении I, II, III. Оси отведений Гипотетическая линия, соединяющая два электрода, участвующих в образовании электрокардиографического отведения, называется осью отведения. Осями стандартных отведений являются стороны треугольника Эйнтховена. Перпендикуляры, проведенные к осям стандартных отведений из центра сердца, делят каждую ось на равные части — положительную (+) и отрицательную (–) (рис. 15). Рис. 15. Оси стандартных отведений. Если переместить оси стандартных отведений в электрический центр сердца, то образуется трехосевая система координат стандартных отведений (рис. 16). Рис. 16. Трехосевая система координат стандартных отведений. Оси усиленных однополюсных отведений от конечностей соединяют место наложения активного электрода данного отведения, т. е. фактически одну из вершин треугольника Эйнтховена с серединой расстояния между двумя другими электродами на конечностях. При этом электрический центр сердца также делит эти оси на положительную и отрицательную части (рис. 17). Рис. 17. Оси усиленных однополюсных отведений от конечностей. Если совместить оси однополюсных отведений от конечностей в электрический центр сердца, то образуется трехосевая система координат этих отведений (рис. 18). Рис. 18. Трехосевая система координат усиленных однополюсных отведений от конечностей. Если совместить трехосевые системы стандартных и усиленных однополюсных отведений от конечностей, то образуется шестиосевая система координат, предложенная Бейли в 1943 г. (рис. 19). Рис. 19. Шестиосевая система координат Бейли. Практическое значение шестиосевой системы координат заключается в том, что с ее помощью можно достаточно точно определять величину и направление вектора возбуждения различных отделов сердца во фронтальной плоскости. Это осуществляют путем сопоставления амплитуды и полярности электрокардиографических комплексов в отведениях от конечностей. При этом используют правила, согласно которым следует, что если вершина вектора возбуждения сердца (предсердия или желудочка) направлена в сторону активного (+) электрода, то на ЭКГ прописывается положительный зубец, если к пассивному (–), то отрицательный. При перпендикулярном направлении вектора к оси отведения на ЭКГ либо вообще не формируется зубец, либо отмечается двухфазный (эпифазный) комплекс (рис. 20). Рис. 20. Различные варианты направления вектора возбуждения желудочков сердца по отношению к оси I стандартного отведения и формирование при них зубцов ЭКГ. Направление осей отведений в шестиосевой системе координат принято определять в градусах. За начало отсчета (0) условно принимают радиус, проведенный строго горизонтально из электрического центра сердца влево по направлению к положительному полюсу I стандартного отведения. Следовательно, легко определить координаты и других отведений (рис. 21). Рис. 21. Направление осей отведений (в градусах) в шестиосевой системе координат. Как видно из представленного рис. 21, положительный полюс II стандартного отведения расположен под углом +60°, положительный полюс отведения aVF — под углом +90°, положительный полюс III стандартного отведения — под углом +120°, положительный полюс отведения aVL — под углом –30°, положительный полюс отведения aVR — под углом +150°. Оси грудных отведений регистрируют изменения ЭДС в горизонтальной плоскости. Ось каждого грудного отведения образована линией, соединяющей электрический центр сердца с местом расположения активного электрода на грудной клетке. При этом электрический центр сердца также делит эти оси на положительную и отрицательную части (рис. 22). Рис. 22. Оси грудных (V1–V6) отведений. Анализ ЭКГ с использованием осей во фронтальной и горизонтальной плоскостях позволяет понять формирование ЭКГ в норме и патологии, оценить положение сердца в грудной клетке, диагностировать гипертрофию его отделов, а также нарушения проводимости. Характеристика элементов нормальной ЭКГ ЭКГ состоит из зубцов, сегментов и интервалов, которые отражают процесс распространения возбуждения сердца. Возбуждение синусового узла. В норме водителем ритма сердца является синусовый узел, возбуждение которого на ЭКГ не фиксируется, но может определяться с помощью специального электрофизиологического исследования. Зубец Р. Процесс возбуждения с синусового узла переходит на миокард предсердий, что приводит к формированию зубца Р. В норме деполяризация ПП происходит на 0,02 с раньше ЛП, поэтому считается, что восходящее колено зубца Р в отведениях от конечностей, если данный зубец положительный, обусловлено возбуждением ПП, тогда как его нисходящая часть деполяризацией ЛП. Основные характеристики зубца Р в норме: 1. Амплитуда — 0,5–2,5 мм. 2. Длительность — 0,66–0,1 с. 3. Форма — в зависимости от отведения монофазный, двухфазный. 4. Полярность — различная в зависимости от отведения: а) всегда положительный в I, II, aVF, V2–V6 отведениях; б) всегда отрицательный в отведениях aVR; в) в зависимости от положения сердца в грудной клетке в III, aVL, V 1 отведениях может быть положительным, отрицательным, двухфазным. Интервал Р–Q(R). Интервал Р–Q(R) измеряется от начала зубца Р до начала желудочкового комплекса QRS. Он отражает длительность атриовентрикулярного проведения, т. е. время распространения возбуждения по предсердиям, АВ-узлу, ПГ и его разветвлениям. В состав интервала PQ входит сегмент PQ, который измеряется от конца зубца Р до начала желудочкового комплекса. Основные характеристики PQ в норме: 1. Длительность — 0,12–0,20 с. Желудочковый комплекс QRST. Желудочковый комплекс QRST отражает процесс распространения (комплекс QRS) и угасания (сегмент S–Т, зубец Т) возбуждения в миокарде желудочков. Начальная часть желудочкового комплекса представлена зубцами Q, R, S. Зубец Q — это первый отрицательный зубец желудочкового комплекса. Положительным зубцом желудочкового комплекса является зубец R. Отрицательный зубец, следующий за зубцом R, называется зубцом S. Если комплекс QRS представлен только отрицательным зубцом, то его обозначают как QS. Если амплитуда зубца QRS комплекса превышает 5 мм, его обозначают заглавной буквой латинского алфавита, если меньше — соответственно строчной. Наиболее часто встречающиеся варианты формы комплекса QRS представлены на рис. 23. Рис. 23. Наиболее часто встречающиеся варианты формы желудочкового комплекса. Генез отдельных зубцов комплекса QRS в различных отведениях объясняется существованием трех моментных векторов желудочковой деполяризации и их различной проекцией на оси отведений. Зубец Q. Зубец Q обусловлен вектором деполяризации межжелудочковой перегородки, который действует в течение 0,02 с. Его ориентация во фронтальной плоскости слева направо и несколько вверх, а в горизонтальной — слева направо и вперед. На рис. 24 показано, как отражается вектор зубца Q на ЭКГ во фронтальной и горизонтальной плоскостях. Рис. 24. Формирование ЭКГ в отведениях во фронтальной и горизонтальной плоскостях под влиянием начального вектора деполяризации межжелудочковой перегородки (0,02 с). Основные характеристики зубца Q в норме: 1. Амплитуда (определяется относительно зубца R) — не должна превышать 1/4 зубца R (кроме отведения aVR). 2. Длительность (ширина) — не более 0,03 с. 3. Отсутствует в отведениях V1–V3, тогда как в других отведениях может быть зарегистрирован. 4. В отведении aVR может быть зафиксирован глубокий и широкий зубец Q или QS. Зубец R. Зубец R во всех отведениях (кроме V1 и V2, aVR) обусловлен вторым вектором (условно вектором 0,04 с), который отражает процесс распространения возбуждения по миокарду правого и левого желудочков. Во фронтальной плоскости он ориентирован влево и вниз, а в горизонтальной вектор наилучшим образом совпадает с осью отведения V4. На рис. 25 показано, как отражается вектор зубца R ЭКГ во фронтальной и горизонтальной плоскостях. Рис. 25. Формирование ЭКГ в отведениях во фронтальной и горизонтальной плоскостях под влиянием среднего моментного вектора желудочковой деполяризации 0,04 с. Основные характеристики зубца R в норме: 1. Зубец R регистрируется, как правило, во всех стандартных и усиленных отведениях от конечностей. В отведении aVR он нередко плохо выражен или отсутствует. 2. В грудных отведениях амплитуда зубца R постепенно увеличивается от V1 до V4 с последующим уменьшением в V5 и V6. Иногда зубец R в отведении V1 может отсутствовать. 3. Зубец R(r) в отведениях V1 и V2 отражает распространение возбуждения по межжелудочковой перегородке, а зубец R в V4–V6 — по мышце левого и правого желудочков. Зубец S. Зубец S в большинстве отведений обусловлен вектором возбуждения (третьим, конечным 0,06 с) базальных отделов межжелудочковой перегородки правого и левого желудочков. Его ориентация во фронтальной и горизонтальной плоскостях подвержена у здоровых людей значительным колебаниям. Чаще во фронтальной плоскости он направлен вверх, вправо и назад, а в горизонтальной проецируется преимущественно на отрицательную сторону осей отведений V1–V2 (рис. 26). Рис. 26. Формирование ЭКГ в отведениях во фронтальной и горизонтальной плоскостях под влиянием конечного моментного вектора желудочковой деполяризации 0,06 с. Основные характеристики зубца S в норме: 1. Амплитуда зубца S колеблется в больших пределах, но не превышает 20 мм. 2. В грудных отведениях зубец S постепенно уменьшается от V1, V2 до V4, а в отведениях V5, V6 имеет малую амплитуду или отсутствует. 3. Равенство зубцов R и S в грудных отведениях (переходная зона) обычно отмечается в V3, реже между V2 и V3 или V3–V4. Амплитуда и соотношение зубцов QRS зависит от поворотов оси сердца вокруг трех его осей: переднезадней, продольной, сагиттальной. Максимальная продолжительность комплекса не превышает 0,1 с. Сегмент RS–T. Сегмент RS–T — это отрезок от конца комплекса QRS до начала зубца Т. Он соответствует периоду полного охвата возбуждением обоих желудочков. Точка перехода комплекса QRS в сегмент RS–T обозначается как точка RS–T соединения (j). Отклонение точки j от изолинии используют для количественной оценки смещения сегмента RS–T. Основные характеристики сегмента RS–T в норме: 1. Сегмент RS–T в отведениях от конечностей расположен на изолинии или ±0,5 мм. 2. В грудных отведениях V1–V3 допускается смещение сегмента RS–Т вверх от изолинии (не более 2 мм), а в отведениях V4–V6 — вниз (не более 0,5 мм). Зубец Т. Зубец Т отражает процесс реполяризации миокарда желудочков. Обычно во фронтальной и горизонтальной плоскостях он имеет направление, аналогичное среднему вектору деполяризации желудочков. Поэтому в большинстве отведений, где регистрируется высокий зубец R, зубец Т также имеет положительное значение. Основные характеристики зубца Т в норме: 1. Зубец Т всегда положительный в I, II, aVF, V2–V6 отведениях, при этом T1 больше, чем Т3, а Т в отведении V6 больше, чем в V1. 2. В зависимости от положения сердца в грудной клетке зубец Т может быть положительным, двуфазным и отрицательным в отведениях III, aVL, V1. 3. В отведении aVR зубец Т всегда отрицательный. Интервал Q–T (QRST). Интервал Q–T (QRST) измеряется от начала комплекса QRS до конца зубца Т и соответствует периоду электрической систолы желудочков. В этот период возбуждаются все отделы желудочков сердца. Нормальная длительность интервала Q–T определяется по формуле Базетта Q–T = К (R–R), где К — коэффициент, равный у мужчин 0,37, у женщин — 0,39, у детей — 0,38. R–R — длительность одного сердечного цикла. Основные характеристики интервала Q–T в норме: 1. Длительность интервала Q–T равняется 0,35–0,44 с. Зубец U. Зубец U — непостоянный элемент ЭКГ. Он обычно следует за зубцом Т и наиболее выражен в правых грудных отведениях. Предположительно его появление связывается с потенциалами реполяризации папиллярных мышц, возбуждением части миокарда в период диастолы сердца, растяжением сердечной мышцы во время периода быстрого притока крови к сердцу. Основные характеристики зубца U в норме: 1. Зубец U, если он определяется, всегда положительный в I, II, V4–V5 отведениях. Сегмент ТР. Сегмент ТР регистрируется от конца зубца Т или U до начала зубца Р следующего комплекса и соответствует диастоле желудочков и предсердий, во время которой отсутствует электрическая активность сердца. Основные характеристики сегмента ТР в норме: 1. Сегмент ТР расположен на изоэлектрической линии. Нормальный синусовый ритм. На нормальной ЭКГ регистрируется правильный синусовый ритм. Его наличие устанавливается следующими критериями: 1. Наличие зубца Р синусового происхождения. Это значит, что зубец Р обязательно должен быть положительным во II и отрицательным в aVR отведениях. В остальных отведениях (I, III, aVL, aVF) форма может быть различной в зависимости от направления электрической оси сердца. В большинстве случаев при синусовом ритме зубцы Р также положительные в I и aVF отведениях. В отведениях V1, V2 зубец Р обычно двухфазный (+/–), положительный или отрицательный. В отведениях V3–V6 зубец Р положительный. 2. Постоянный и нормальный интервал PQ. При нормальном синусовом ритме за каждым зубцом Р должны следовать комплекс QRS и зубец Т. При этом интервал PQ должен быть равен 0,12–0,20 с. 3. Постоянная форма зубца Р в каждом отведении. 4. Постоянная длительность Р–Р или R–R. Продолжительность этих интервалов считается одинаковой, если наибольшее и наименьшее расстояние отличаются друг от друга менее чем на 10% (см. прил. 1). Определение частоты синусового ритма. Правильный синусовый ритм характеризуется частотой сердечных сокращений в пределах от 60 до 90 в мин. Для вычисления частоты кардиоциклов необходимо рассчитать время, за которое совершается один сердечный цикл, для чего измеряется расстояние (в мм) между интервалом РР или RR, и полученное число умножают на 0,02 с (для скорости 50 мм/с). После этого вычисляется частота сердечных сокращений путем деления 60 на полученное число. Определение направления электрической оси сердца. Электрической осью сердца называется среднее направление результирующего вектора QRS во фронтальной плоскости. Угол между электрической осью сердца и осью I стандартного отведения называется -углом, по которому можно судить о направлении ЭДС сердца во время деполяризации желудочков (рис. 27). Рис. 27. — угол между электрической осью сердца и осью I стандартного отведения. Электрическая ось сердца может иметь следующие положения: 1) горизонтальное, = от 0° до +29°; 2) нормальное, = от +30° до +69°; 3) вертикальное, = от +70° до +90°; 4) отклонение влево, < 0°; 5) отклонение вправо, > +90°. У здоровых людей электрическая ось сердца обычно имеет горизонтальное, нормальное или вертикальное положение в зависимости от конституции. Существуют различные способы определения направления электрической оси сердца: 1) табличный метод (с помощью специальных таблиц); 2) графический метод (требует подсчета алгебраической суммы зубцов комплекса QRS с последующим откладыванием полученных значений на оси отведений от конечностей); 3) визуальный, наиболее часто используемый в практике и основанный на анализе соотношений зубцов QRS в различных отведениях от конечностей. Соотношение зубцов комплекса QRS при различных вариантах направления электрической оси сердца 1. Горизонтальное направление электрической оси сердца (ось вектора параллельна I стандартному отведению). На рис. 28 представлен анализ формирования ЭКГ при этом варианте положения электрической оси сердца. Рис. 28. Горизонтальное положение электрической оси сердца ( = от 0° до +29°). Визуальные признаки: RI > RII > RIII; SIII > RIII; RaVF = SaVF. 2. Нормальное направление электрической оси сердца (ось вектора параллельна оси II отведения) представлено на рис. 29. Рис. 29. Нормальное положение электрической оси сердца ( = от +30° до +69°). Визуальные признаки: RII > RI > RIII. 3. Вертикальное положение электрической оси сердца (ось вектора перпендикулярна оси I отведения) отражено на рис. 30. Рис. 30. Вертикальное положение электрической оси сердца ( от +70° до +90° ). Визуальные признаки: RII = RIII > RI; RI = SI. 4. Отклонение электрической оси сердца влево (ось вектора наиболее параллельна I стандартному отведению) представлено на рис. 31. Рис. 31. Отклонение электрической оси сердца влево ( < 0° ). Визуальные признаки: RI > RII > RIII; RII > SII; SIII > RIII ; SaVF > RаVF. 5. Отклонение электрической оси сердца вправо (ось вектора наиболее параллельна III отведению) показано на рис. 32. Рис. 32. Отклонение электрической оси сердца вправо ( > +90°). Визуальные признаки: RIII > RII > RI; SI > RI. Кроме указанных вариантов положения электрической оси сердца различают также электрическую ось типа SI–SII–SII. О такой оси говорят тогда, когда во всех трех стандартных отведениях имеется выраженный зубец S и одновременно небольшая амплитуда комплекса QRS. Такое положение характерно для больных с заболеваниями легких (эмфизема легких, пневмосклероз, легочное сердце). Имеется точка зрения, согласно которой электрическая ось сердца типа SI–SII–SIII обусловлена поворотом сердца верхушкой кзади вокруг поперечной оси. ЭКГ при этом варианте положения электрической оси сердца представлена на рис. 33. Рис. 33. Электрическая ось сердца типа SI–SII–SIII. Определение поворотов сердца вокруг продольной оси. Положение сердца относительно продольной оси, условно проведенной через верхушку и основание сердца, оценивают по конфигурации комплексов QRS в грудных отведениях, то есть в горизонтальной плоскости. В качестве визуальных ориентиров используют: 1) расположение переходной зоны, 2) наличие зубцов Q и S в отведении V6. Различают следующие варианты положения сердца в горизонтальной плоскости: 1. Нормальное положение (рис. 34). Рис. 34. Нормальное положение сердца в горизонтальной плоскости. Визуальные признаки: переходная зона (ПЗ) в V3; зубцы q и S в V6. 2. Поворот сердца вокруг продольной оси по часовой стрелке (рис. 35). Рис. 35. Поворот сердца вокруг продольной оси по часовой стрелке. Визуальные признаки: переходная зона в V4–V5; зубец q отсутствует в V6, зубец S имеется в V6. 3. Поворот сердца вокруг продольной оси против часовой стрелки (рис. 36). Рис. 36. Поворот сердца вокруг продольной оси против часовой стрелки. Визуальные признаки: переходная зона в V1–V3, зубец q имеется в V6, зубец S отсутствует в V6. Определение поворотов сердца вокруг поперечной оси. Различают повороты сердца вокруг поперечной оси верхушкой вперед и кзади. В качестве визуальных признаков используют оценку комплекса QRS в I, II, III стандартных отведениях, а именно наличия в нем зубцов Q и S. Положение сердца относительно поперечной оси может быть нормальным, а также отмечается поворот верхушки сердца вперед кзади. 1. Нормальное положение сердца относительно поперечной оси (рис. 37). Рис. 37. Конфигурация комплекса QRS в стандартных отведениях при нормальном положении сердца относительно поперечной оси. Визуальные признаки: наличие небольших зубцов q и S в I, II, III отведениях или только в одном, или двух из трех отведений. 2. Поворот сердца вокруг поперечной оси верхушкой кпереди (рис. 38). Рис. 38. Конфигурация комплекса QRS в стандартных отведениях при повороте сердца вокруг поперечной оси верхушкой кпереди. Визуальные признаки: наличие зубцов q в I, II, III стандартных отведениях при отсутствии в этих же отведениях зубца S. 3. Поворот сердца вокруг поперечной оси верхушкой кзади (рис. 39). Рис. 39. Конфигурация комплекса QRS в стандартных отведениях при повороте сердца вокруг поперечной оси верхушкой кзади. Визуальные признаки: наличие зубцов S в I, II, III стандартных отведениях при отсутствии в этих же отведениях зубца q. Задания в тестовой форме для самоконтроля Выберите один или несколько правильных ответов. 1. ОТВЕДЕНИЕ ПРИ РАСПОЛОЖЕНИИ ЭЛЕКТРОДОВ НА ПРЕДПЛЕЧЬЯХ ОБОЗНАЧАЕТСЯ, КАК 1) I 2) II 3) III 4) aVL 5) aVR 6) aVF 2. ОТВЕДЕНИЕ ПРИ РАСПОЛОЖЕНИИ ЭЛЕКТРОДОВ НА ПРАВОЙ РУКЕ И ЛЕВОЙ НОГЕ ОБОЗНАЧАЕТСЯ, КАК 1) I 2) II 3) III 4) aVL 5) aVR 6) aVF 3. ОТВЕДЕНИЕ ПРИ РАСПОЛОЖЕНИИ ЭЛЕКТРОДОВ НА ЛЕВОЙ РУКЕ И ЛЕВОЙ НОГЕ ОБОЗНАЧАЕТСЯ, КАК 1) I 2) II 3) III 4) aVL 5) aVR 6) aVF 4. УСИЛЕННЫЕ ОДНОПЛЮСНЫЕ ОТВЕДЕНИЯ ОТ КОНЕЧНОСТЕЙ ОБОЗНАЧАЮТСЯ, КАК 1) I 2) II 3) III 4) aVL 5) aVR 6) aVF 5. ЗУБЕЦ P НА ЭКГ ОТРАЖАЕТ ПРОЦЕСС 1) прохождения возбуждения по синусовому узлу 2) прохождения возбуждения с синусового узла на правое предсердие 3) возбуждения обоих предсердий 4) прохождения возбуждения от предсердий к правому желудочку 5) распространения возбуждения по предсердиям, АВ- узлу и желудочкам 6. НОРМАЛЬНАЯ ДЛИТЕЛЬНОСТЬ И АМПЛИТУДА ЗУБЦА P СОСТАВЛЯЕТ 1) 0,066-0,10 с и 0,5-2,5 мм 2) 0,10-0,14 с и 0,5-1 мм 2) 0,12-0,16 с и 2-3 мм 4) 0,16-0,20 с и 3-4 мм 7. ИНТЕРВАЛ P-Q НА ЭКГ ОТРАЖАЕТ ПРОЦЕСС 1) прохождения возбуждения по предсердиям 2) распространения возбуждения по межжелудочковой перегородке 3) распространения возбуждения по левому желудочку 4) прохождения возбуждения по предсердиям и АВ-соединению 8. НОРМАЛЬНАЯ ПРОДОЛЖИТЕЛЬНОСТЬ P-Q СОСТАВЛЯЕТ 1) 0,05-015 с 2) 0,1-0,12 с 3) 0,12-0,2 с 4) 0,2-0,4 с 9. КОМПЛЕКС QRS НА ЭКГ ОТРАЖАЕТ ПРОЦЕСС 1) реполяризации желудочков 2) возбуждения обоих предсердий 3) распространения возбуждения по АВ-соединению к желудочкам 4) распространения возбуждения по правому и левому желудочкам 10. СЕГМЕНТ ST НА ЭКГ ОТРАЖАЕТ ПРОЦЕСС 1) реполяризации предсердий 2) деполяризации обоих желудочков 3) реполяризации желудочков 4) деполяризации предсердий и желудочков ГЛАВА 3 ЭЛЕКТРОКАРДИОГРАММА ПРИ ГИПЕРТРОФИИ МИОКАРДА Гипертрофия предсердий или желудочков развивается при их длительной гиперфункции. Под гипертрофией того или иного отдела сердца понимают увеличение массы и количества мышечных волокон. Общие закономерности изменения ЭКГ при гипертрофии включают в себя: 1) увеличение ЭДС соответствующего отдела сердца; 2) увеличение времени возбуждения гипертрофированного отдела сердца, что проявляется некоторым увеличением времени проведения импульса, т. е. нарушением проводимости, чему способствует присоединяющаяся дилатация сердца; 3) нарушение реполяризации соответствующего отдела сердца вследствие относительной коронарной недостаточности, развития дистрофии и склероза; 4) изменение положения сердца в грудной клетке вследствие изменения направления волны возбуждения в гипертрофированном отделе миокарда. Таким образом, при гипертрофии сердца изменения ЭКГ могут быть обусловлены одним или сразу несколькими факторами, наиважнейшими из которых являются: 1) собственно гипертрофия; 2) дилатация, сопутствующая гипертрофии; 3) нарушение проводимости вследствие гипертрофии и (или) дилатации; 4) изменение расположения сердца в грудной полости. Отсутствие четкой корреляции между изменениями ЭКГ и массой сердца, в том числе его отделов, привело к использованию, наряду с термином «гипертрофия», термина «увеличение». Однако принято отдавать предпочтение термину «гипертрофия». ГИПЕРТРОФИЯ ПРЕДСЕРДИЙ Гипертрофия предсердий может быть изолированной, т. е. касаться только левого или ПП, а также сочетанной. Гипертрофия ПП При гипертрофии ПП возрастает его ЭДС. Продолжительность возбуждения ПП превышает норму, в то время как возбуждение ЛП остается в пределах последней. На рис. 40 представлена схема образования зубца Р в норме и при гипертрофии ПП. Рис. 40. Формирование зубцов Р в норме и при гипертрофии ПП. Объяснение в тексте. В норме зубец Р состоит из двух компонентов, 1-й компонент обусловлен возбуждением ПП. 2-й компонент возникает на 0,02 с позднее первого и связан с возбуждением ЛП. Наслаиваясь друг на друга, оба компонента составляют единый зубец Р, где восходящая часть отражает возбуждение ПП, а нисходящая соответственно левого. Допускается двугорбость зубца Р, но время между вершинами отдельных компонентов не должно превышать 0,02 с. При гипертрофии ПП увеличивается вектор возбуждения этого отдела сердца, что приводит к увеличению амплитуды и продолжительности первого компонента зубца Р. Вторая часть зубца Р, связанная с возбуждением ЛП, не изменена по сравнению с нормой. В результате сложения векторов возбуждения правого и ЛП образуется единый остроконечный зубец Р, который обычно называют «Р-pulmonale». При этом общая длительность (ширина зубца Р) возбуждения предсердий не превышает нормальных значений. На рис. 41 изображен механизм образования зубца Р в правом грудном отведении (V 1) в норме и при гипертрофии ПП. Рис.41. Формирование двухфазного зубца Р в отведении V1 в норме и при гипертрофии ПП. Объяснение в тексте. В норме в грудном отведении V1 зубец Р в большинстве случаев двухфазный (+/–). Его первая, положительная, фаза обусловлена возбуждением ПП, а вторая, отрицательная, — возбуждением ЛП. Это обусловлено тем, что при возбуждении ПП вектор возбуждения направлен в сторону положительного электрода данного отведения, а при возбуждении ЛП к отрицательному. При этом ширина и амплитуда обеих фаз зубца одинакова. При гипертрофии ПП вектор его возбуждения увеличивается, что приводит к возрастанию амплитуды первой положительной фазы зубца Р. Вследствие этого последний становится асимметричным с преобладанием первой положительной фазы. Таким образом, наиболее важным признаком гипертрофии ПП является формирование высокоамплитудного, остроконечного зубца Р (более 2–2,5 мм) при сохраненной его длительности (допускается незначительное увеличение до 0,11–0,12 с). Это наиболее часто обнаруживается во II, III, aVF отведениях, а при наличии двухфазного зубца Р в правых грудных отведениях выявляется его асимметрия с преобладанием положительной фазы. Другие признаки гипертрофии ПП включают в себя: 1) отклонение электрической оси предсердий вправо, а именно Р III > РII > PI (при норме PII > PI > РIII); 2) увеличение времени активации ПП более 0,04 с (этот показатель измеряется временем от начала зубца Р до его вершины); 3) уменьшение индекса Макруза менее 1,1 (индекс Макруза представляет отношение длительности зубца Р к продолжительности сегмента PQ и в норме равного 1,1–1,6); 4) косвенным признаком является нарушение соотношения между зубцами Р и Т во II, III, aVF отведениях по типу: PI, III, aVF > ТII, III, aVF (при норме РII, III, aVF < TII, III, aVF). На рис. 42 представлена ЭКГ больного с гипертрофией ПП. Рис. 42. ЭКГ при гипертрофии ПП. Высокий остроконечный зубец PII, III, aVF. В отведении VI зубец Р асимметричный с преобладанием положительной фазы. «Р-pulmonale» наиболее часто отмечается при: 1) хронических специфических и неспецифических заболеваниях легких (хронический бронхит, бронхиальная астма, пневмосклероз, эмфизема легких, фиброзирующие альвеолиты, туберкулез, пневмо-кониозы и др.), ведущих к развитию хронического легочного сердца; 2) легочной гипертензии; 3) врожденных и приобретенных пороках сердца с перегрузкой правых отделов; 4) повторных тромбоэмболиях в систему легочной артерии. В случаях, когда на ЭКГ появляются характерные для гипертрофии ПП изменения после острой ситуации (острая пневмония, приступ бронхиальной астмы, отек легких, инфаркт миокарда, эмболия легочной артерии), принято использовать термин «перегрузка» ПП. Обычно эти признаки исчезают после стихания острой клинической симптоматики. О перегрузке ПП принято говорить также, если речь идет о заболеваниях, при которых обычно не развивается гипертрофия этого отдела сердца (хроническая ИБС, тиреотоксикоз, сахарный диабет и др.). Гипертрофия ЛП При гипертрофии ЛП увеличивается ЭДС, связанная с возбуждением указанного отдела сердца. Это приводит к увеличению вектора возбуждения ЛП и продолжительности его возбуждения при сохранении величины и продолжительности возбуждения ПП. Как видно на рис. 43, первый компонент зубца Р, связанный с возбуждением ПП, не отличается от нормы. Вторая часть зубца Р, обусловленная возбуждением гипертрофированного ЛП, увеличена по амплитуде и продолжительности. В результате образуется двугорбый широкий зубец Р. При этом вторая вершина превышает по амплитуде первую. Такой зубец называют «P-mitrale», поскольку наиболее часто он встречается при митральном стенозе. Рис. 43. Формирование зубцов Р в норме и при гипертрофии ЛП. Объяснение в тексте. Формирование зубца Р при гипертрофии ЛП в правом грудном отведении (V I), где обычно в норме образуется двухфазный зубец, представлено на рис. 44. Рис. 44. Формирование двухфазного зубца Р в отведении VI в норме и при гипертрофии ЛП. Объяснение в тексте. Вектор возбуждения ЛП направлен от электрода V1 в сторону его отрицательного полюса, что вызывает вслед за положительной фазой зубца Р, обусловленной возбуждением ПП, появление глубокой и широкой отрицательной фазы этого зубца. В результате формируется двухфазный (+/–) зубец PVI с резким преобладанием второй отрицательной фазы. Ширина второй отрицательной фазы зубца Р обычно увеличена за счет более длительного возбуждения ЛП. Таким образом, наиболее существенным признаком гипертрофии ЛП является формирование широкого и двугорбого зубца Р (ширина Р превышает 0,10–0,12 с), который наиболее выражен в I, II, aVL, V5, V6 отведениях. В правых грудных отведениях при наличии двухфазного зубца Р на данную патологию будет указывать преобладание второй отрицательной фазы. Другие признаки гипертрофии ЛП включают в себя: 1) отклонение электрической оси предсердий влево или ее горизонтальное положение, а именно PI > РII > РIII (при норме РII > PI > РIII); 2) увеличение времени активации ЛП более 0,06 с (этот показатель измеряется временем от начала зубца Р до его второй вершины или самой высокой точки зубца Р); 3) увеличение индекса Макруза более 1,6. На рис. 45 представлена ЭКГ больного с гипертрофией ЛП. Рис. 45. ЭКГ при гипертрофии ЛП. Широкий двугорбый зубец Р регистрируется в I, II, V5, V6 отведениях. V1 с преобладанием отрицательной фазы. РаVR широкий, отрицательный. «P-mitrale» наиболее часто отмечаются при: 1) митральном стенозе; 2) митральной недостаточности; 3) аортальных пороках сердца; 4) врожденных пороках сердца с перегрузкой левых отделов; 5) гипертонической болезни; 6) кардиосклерозе. При появлении на ЭКГ широкого двугорбого зубца Р после острой ситуации (гипертонический криз, инфаркт миокарда, острая левожелудочковая недостаточность и др.) его трактуют как признак перегрузки ЛП. Считается, что такие изменения исчезают по мере стихания клинических проявлений указанных расстройств. Гипертрофия обоих предсердий При гипертрофии обоих предсердий увеличиваются векторы возбуждения правого и ЛП, что приводит к появлению на ЭКГ признаков гипертрофии обоих отделов сердца. Гипертрофия ПП обычно регистрируется в III и aVF отведениях в виде высокого заостренного зубца Р. Гипертрофия ЛП лучше отражается в отведениях I, aVL, V5, V6, где фиксируется широкий двугорбый зубец Р. При сочетанной гипертрофии предсердий длительность зубца Р увеличивается во всех отведениях. Наибольшее значение для распознавания гипертрофии обоих предсердий имеет ЭКГ в отведении V1. Как показано на рис. 46, за счет комбинированной гипертрофии увеличиваются векторы возбуждения правого и ЛП одновременно. Это приводит к выраженному увеличению первого и второго компонентов зубца Р. Рис. 46. Формирование зубца Р в отведении V1 в норме и гипертрофии обоих предсердий. Объяснение в тексте. В результате в отведениях V1 или V2 и V3 регистрируется зубец Р с резко выраженными первой положительной и второй отрицательной фазой. Первая положительная, остроконечная, высокоамплитудная фаза обусловлена возбуждением гипертрофированного ПП. Вторая отрицательная, широкая фаза связана с гипертрофией ЛП (рис. 46). Другим признаком гипертрофии обоих предсердий является увеличение времени активации правого и ЛП (для ПП более 0,04 с, ЛП — 0,06 с). В практической деятельности вместо термина «гипертрофия обоих предсердий» можно использовать понятия «увеличение обоих предсердий» или «комбинированная гипертрофия предсердий». Гипертрофия обоих предсердий наиболее часто отмечается при: 1) митрально-трикуспидальных пороках сердца; 2) аортально-трикуспидальных пороках сердца; 3) врожденных пороках сердца с перегрузкой обеих его половин; 4) сочетании хронических неспецифических заболеваний легких, сопровождающихся легочным сердцем и гипертонической болезнью, ИБС, кардиосклерозом. На рис. 47 представлена ЭКГ при гипертрофии обоих предсердий. Если после острой ситуации (инфаркт миокарда, отек легких и др.) на ЭКГ появляются изменения зубца Р, характерные для гипертрофии обоих предсердий, принято их обозначать термином «перегрузка обоих предсердий». В пользу такого заключения будет свидетельствовать нормализация ЭКГ по мере стихания клинических проявлений. Рис. 47. ЭКГ при гипертрофии обоих предсердий. PI, II, V4–V6 широкий зазубренный. Р аVR широкий двугорбый отрицательный. В V1 зубец Р с выраженными положительной и отрицательной фазами. PIII, aVF, V2 — высокий остроконечный. ГИПЕРТРОФИЯ ЖЕЛУДОЧКОВ Так же, как гипертрофия предсердий, гипертрофия желудочков бывает изолированной, то есть либо левого, либо ПЖ, а также сочетанной. Гипертрофия ЛЖ При гипертрофии ЛЖ его масса более чем в норме преобладает над массой ПЖ. Все это приводит к увеличению ЭДС и вектора возбуждения ЛЖ. Увеличивается также продолжительность возбуждения гипертрофированного желудочка вследствие не только его гипертрофии, но в основном из-за развития в нем дистрофических и склеротических изменений. Ход возбуждения ЛЖ при его гипертрофии условно разделяют на стадии, позволяющие разобраться в сущности происходящих явлений. Стадия I возбуждения происходит так же, как в норме, и обусловлена возбуждением левой половины межжелудочковой перегородки, которая вследствие своей гипертрофии обладает еще более выраженным преобладанием ЭДС, чем в норме, по отношению к своей правой половине. Направление вектора возбуждения перегородки во фронтальной плоскости ориентировано слева направо (рис. 48). В результате в правых грудных отведениях регистрируется положительный зубец r, тогда как в левых грудных, напротив, отрицательный зубец q. Это объясняется тем, что направление данного вектора ориентировано в сторону правых грудных отведений, т. е. к положительному электроду, тогда как по отношению к левым грудным электродам вектор направлен в противоположную сторону, а именно к их отрицательному полюсу. Рис. 48. Ход возбуждения миокарда желудочков в I стадию при гипертрофии ЛЖ. В связи с гипертрофией левой половины межжелудочковой перегородки вектор ее возбуждения больше, чем в норме. Поэтому зубец q в левых грудных отведениях, в частности в V6, большей, чем в норме амплитуды, но не патологический. Стадия II возбуждения характеризуется дальнейшим возбуждением межжелудочковой перегородки, которая, однако, становится электрически нейтральной и в эту стадию уже не влияет на суммарный вектор возбуждения сердца. Определяющим вектором в эту стадию является вектор возбуждения правого и гипертрофированного ЛЖ. При этом, естественно, преобладает вектор возбуждения ЛЖ, который определяет направление результирующего вектора справа налево (рис. 49). Рис. 49. Ход возбуждения миокарда желудочков во II стадию при гипертрофии ЛЖ. На ЭКГ в эту стадию регистрируются в правом грудном отведении (V1) более глубокий, чем в норме, зубец S, тогда как в левом грудном (V6) более высокий зубец R. Это объясняется тем, что результирующий вектор направлен от правых грудных отведений в сторону левых грудных отведений, т. е. в отведении V1 он проецирован на отрицательную сторону оси, а в отведении V6 — соответственно на положительную. При этом ширина зубца S в V1 и R в V6 несколько большая, чем в норме, в связи с более длительным периодом возбуждения гипертрофированного ЛЖ. В большинстве случаев процесс возбуждения при гипертрофии ЛЖ ограничивается этими двумя стадиями, анализ которых позволяет сделать следующие выводы. 1. При гипертрофии ЛЖ в правых грудных отведениях (V1, V2) регистрируется ЭКГ, имеющая вид rS. Зубец r в V1 обусловлен возбуждением левой половины межжелудочковой перегородки. Зубец S в V1 имеет большую, чем в норме, амплитуду, несколько уширен и связан с возбуждением гипертрофированного ЛЖ. 2. При гипертрофии ЛЖ в левых грудных отведениях (V5, V6) ЭКГ имеет вид qR или изредка qRS. Зубец q в V6 обусловлен возбуждением левой половины гипертрофированной межжелудочковой перегородки, в связи с чем он имеет большую, чем в норме, амплитуду. Зубец R в V6 связан с возбуждением гипертрофированного ЛЖ, поэтому он несколько уширен и его амплитуда больше, чем в норме. Изредка в отведении V6 фиксируется зубец S и ЭКГ имеет вид qRS. Зубец S в этих случаях, как и в норме, обусловлен возбуждением основания ЛЖ. Процесс реполяризации при гипертрофии ЛЖ происходит в ПЖ так же, как и в норме, т. е. распространяется от эпикарда к эндокарду. Напротив, в гипертрофированном ЛЖ процесс реполяризации начинается, в отличие от нормальных условий, от эндокарда и распространя- ется к эпикарду. Это обусловлено тем, что процесс реполяризации в ЛЖ при его гипертрофии начинается, в отличие от нормы, в период, когда еще не закончилось возбуждение у эпикарда. Это уже, в свою очередь, связано с более длительным распространением волны возбуждения в гипертрофированном миокарде. В результате векторы реполяризации правого и ЛЖ при гипертрофии последнего имеют одинаковую ориентацию слева направо (рис. 50). Рис. 50. Процесс реполяризации при гипертрофии ЛЖ. Объяснение в тексте. Вследствие этого при гипертрофии ЛЖ в отведении V1 будет отмечаться подъем сегмента ST, поскольку в момент окончания возбуждения в ЛЖ на электрод V1 будут действовать векторы реполяризации обоих желудочков, направленных к положительной части оси этого отведения. Наоборот, в момент окончания возбуждения в ЛЖ на электрод V6 действуют векторы реполяризации обоих желудочков, чье направление проецируется на отрицательную сторону данного отведения. Это приводит к смещению сегмента ST ниже изоэлектрической линии. Направление вектора реполяризации ПЖ в сторону активного электрода отведения V 1, усиленного вектором реполяризации ЛЖ, имеющего аналогичное направление, приводит к регистрации большего, чем в норме, положительного зубца Т в этом отведении. Вектор реполяризации ЛЖ при его гипертрофии направлен от положительного полюса отведения V6, в связи с чем в этом отведении регистрируется отрицательный зубец Т. Зубец Т в V 6 асимметричный, наибольшая амплитуда его снижения расположена в конце зубца Т. Это объясняется тем, что волна реполяризации постепенно приближается к электроду V6, оказывая свое максимальное действие в конце этого процесса, когда волна восстановления расположена в непосредственной близости от электрода V6. Гипертрофия ЛЖ в основном диагностируется на основании визуального анализа ЭКГ в грудных отведениях. Для этого используются следующие диагностические признаки: 1. Высокий зубец R в отведении V5, V6 (он должен быть высоким и больше по амплитуде, чем RV4): а) четким признаком гипертрофии ЛЖ является признак RV6 > RV5 > RV4; б) при умеренной гипертрофии ЛЖ отмечается признак RV4 < RV5 > RV6. 2. Глубокий зубец S в отведениях V1 и V3. 3. Смещение интервала ST ниже изолинии с отрицательным асимметричным зубцом Т в V5, V6 и небольшой подъем сегмента ST в V1, V2 в сочетании с положительным зубцом Т. 4. Смещение переходной зоны в сторону правых грудных отведений. 5. Синдром TV1 > TV6 (в норме наоборот) при отсутствии коронарной недостаточности. 6. Отклонение ЭОС влево (необязательный признак). 7. Увеличение времени активации левого желудочка в левых грудных отведениях выше 0,04 с (этот показатель измеряется временем от начала желудочкового комплекса до вершины зубца R в соответствующем отведении). Количественные признаки гипертрофии ЛЖ (Янушкевичус З.И., Шилинскайте З.И., 1973) включают в себя две группы признаков (А и Б). Группа А 1) отклонение ЭОС влево; 2) R1 > 10 мм; 3) S(Q)aVR > 14 мм; 4) TaVR > 0 при S(Q)aVR > RаVR; 5) RV5, VV6 > 16 мм; 6) RaVL > 7 мм; 7) TV5, V6 < 1 мм при RV5, V6 > 10 мм и TV1–V4 > 0 при отсутствии коронарной недостаточности; 8) TV1 > TV6, когда ТV1 > 1,5 мм. Группа Б 1) R1 + SIII > 20 мм; 2) снижение сегмента ST1 вниз > 0,5 мм при R1 > S1; 3) T1 < 1 мм при снижении ST1 > 0,5 мм при R1 > 10 мм; 4) TaVL < 1 мм при снижении STaVL > 0,5 мм и при RaVL > 5 мм; 5) SV1 > 12 мм; 6) SV1 + RV5(V6) > 28 мм у лиц старше 30 лет или SV1 + RV5(V6) > 30 мм у лиц моложе 30 лет (признак Соколова–Лайона); 7) QV4–V6 > 2,5 мм при Q < 0,03 с; 8) снижение STV5,V6 > 0,5 мм при подъеме STV2–V4; 9) отношение R/TV5,V6 > 10 при TV5,V6 > 1 мм; 10) RaVF > 20 мм; 11) RII > 18 мм; 12) время активации левого желудочка в V5, V6 > 0,05 c. Гипертрофия ЛЖ диагностируется при наличии: 1) 2 и более признаков группы А, 2) 3 и более признаков группы Б, 3) одного признака из группы А и одного признака из группы Б. Электрокардиографические заключения при гипертрофии ЛЖ: 1. Если высокий зубец R в отведениях V5, V6 сочетается со снижением сегмента ST и отрицательным или сниженным зубцом Т в этих отведениях, то говорят о гипертрофии ЛЖ с его перегрузкой (рис. 51). Рис. 51. ЭКГ при гипертрофии ЛЖ с перегрузкой. 2. Если при высоком R в V5, V6 изменения со стороны сегмента ST и зубца Т отсутствуют, то говорят о гипертрофии ЛЖ (рис. 52). Рис. 52. ЭКГ при гипертрофии ЛЖ. 3. Если при гипертрофии ЛЖ выявляется снижение сегмента ST и отрицательные зубцы Т не только в отведениях V5, V6, но и в других отведениях, например с V3 по V6, то в заключении пишут о гипертрофии ЛЖ с выраженной его перегрузкой (рис. 53). Рис. 53. ЭКГ при гипертрофии ЛЖ с выраженной перегрузкой. 4. При более выраженных изменениях сегмента ST и зубца Т в грудных отведениях (появление глубоких отрицательных или симметричных зубцов Т в V1–V6) в заключении говорят о гипертрофии ЛЖ с нарушением его кровоснабжения или с нарушением коронарного кровообращения. Одновременно указывают область миокарда, где преимущественно локализуется нарушение кровоснабжения миокарда или коронарное кровообращение (рис. 54). Рис. 54. ЭКГ при гипертрофии ЛЖ с нарушением коронарного кровообращения в переднеперегородочной области ЛЖ. Гипертрофия ПЖ Гипертрофия ПЖ диагностируется с помощью ЭКГ с большим трудом, особенно его начальные стадии. При гипертрофии ПЖ увеличивается ЭДС этого отдела сердца и вектор его возбуждения. Удлиняется продолжительность возбуждения желудочка. Одновременно с гипертрофией ПЖ гипертрофируется правая половина межжелудочковой перегородки. Меняется положение сердца в полости грудной клетки. Различают несколько вариантов ЭКГ при гипертрофии ПЖ: 1) резко выраженная гипертрофия ПЖ, при которой ПЖ больше ЛЖ (R-тип); 2) ПЖ гипертрофирован, но он меньше ЛЖ. При этом возбуждение в ПЖ течет замедленно, дольше, чем в ЛЖ (rSR-тип); 3) умеренная гипертрофия ПЖ, когда он значительно меньше ЛЖ (S-тип). Возбуждение миокарда при резко выраженной гипертрофии ПЖ, когда он больше ЛЖ (I вариант) можно представить в виде нескольких стадий. Стадия I возбуждения. В связи с резкой гипертрофией ПЖ и правой половины межжелудочковой перегородки, масса которой превалирует над ее левой половиной, результирующий вектор возбуждения межжелудочковой перегородки направлен противоположно таковому при норме, т. е. справа налево (рис. 55). Рис. 55. Ход возбуждения при резко выраженной гипертрофии ПЖ в I стадию возбуждения межжелудочковой перегородки. Объяснение в тексте. В результате в отведении V1 регистрируется зубец q, поскольку суммарный вектор возбуждения направлен в противоположную от положительного электрода сторону данного отведения. Напротив, в отведении V6 формируется небольшой зубец r ввиду распространения волны возбуждения к положительному полюсу этого отведения. Во II стадию возбуждается миокард правого и ЛЖ. При этом, как и в норме, вектор ПЖ направлен слева направо, а левого соответственно наоборот, т. е. справа налево. Однако поскольку масса миокарда ПЖ больше, чем левого, результирующий вектор направлен слева направо (рис. 56). Такое направление результирующего вектора в сторону положительного полюса отведения V1 и отрицательного V6 обусловливает появление выраженного зубца R в правом грудном отведении и зубца S в левом. Рис. 56. Ход возбуждения при резко выраженной гипертрофии ПЖ во II стадию. Объяснение в тексте. Следовательно, при резко выраженной гипертрофии ПЖ в отведении V1 ЭКГ обычно имеет вид qR или R. Зубец q в V1 связан с возбуждением гипертрофированной межжелудочковой перегородки, ее правой половины. Если нет заметного преобладания вектора правой половины межжелудочковой перегородки над вектором ее левой половины, например, когда оба вектора приблизительно равны, то зубец q в V1 может отсутствовать. Зубец R в V1 связан с возбуждением гипертрофированного ПЖ. В отведении V6 обычно ЭКГ имеет вид rS или Rs, реже RS с глубоким зубцом S. Зубец r(R) в V 6 обусловлен возбуждением правой половины межжелудочковой перегородки и начальным возбуждением ЛЖ. Зубец s(S) в V 6 записывается во время деполяризации гипертрофированного ПЖ. Чем больше гипертрофия ПЖ, тем больше высота R в V1 и тем глубже S в V6 и тем меньше r в V6 и наоборот. Процесс реполяризации в ЛЖ при резкой гипертрофии ПЖ протекает как и в норме, т. е. вектор реполяризации направлен от эндокарда к эпикарду, справа налево. Волна реполяризации в ПЖ отличается от нормы тем, что идет от эндокарда в период, когда еще не закончилось его возбуждение у эпикарда, и, следовательно, так же, как и в ЛЖ, вектор ориентирован справа налево (рис. 57). В момент окончания возбуждения в желудочках сегмент ST в V 1, V6 не будет расположен на изолинии как в норме, так как электроды V1 и V6 будут фиксировать в этот период электрическое поле начавшегося уже восстановления в правом и ЛЖ. При этом в отведении V1 сегмент ST будет располагаться ниже изолинии, поскольку вектор реполяризации направлен к отрицательному полюсу этого электрода. Напротив, сегмент ST будет располагаться выше изолинии в отведении V6, к положительному полюсу которого будет направлен результирующий вектор реполяризации. Рис. 57. Процесс реполяризации при резко выраженной гипертрофии ПЖ. Объяснение в тексте. Аналогичным механизмом объясняется образование асимметричного отрицательного зубца Т в V1 и положительного зубца Т в V6. Формированию ЭКГ при гипертрофии ПЖ, когда он меньше левого и его возбуждение происходит замедленно, присущи свои особенности (2 вариант). В этом случае в I стадию возбуждения (рис. 58) так же, как и в норме, происходит возбуждение левой половины межжелудочковой перегородки, что и определяет направление суммарного вектора деполяризации слева направо. Рис. 58. Ход возбуждения в I стадию при гипертрофии ПЖ, когда он меньше ЛЖ и процесс его возбуждения замедлен. Объяснение в тексте. На ЭКГ под влиянием этого вектора формируется в правых грудных отведениях (V 1) зубец r, а в левых (V6) — q, что обусловлено ориентировкой результирующего вектора в сторону положительного полюса правых и отрицательного полюса левых грудных отведений. II стадия возбуждения (рис. 59) охватывает период деполяризации правого и ЛЖ. Вектор возбуждения ПЖ направлен слева направо, а левого — справа налево. Результирующий вектор, несмотря на гипертрофию ПЖ, направлен также справа налево. Рис. 59. Ход возбуждения во II стадию при гипертрофии ПЖ, когда он меньше ЛЖ и процесс его возбуждения замедлен. Объяснение в тексте. Под влиянием этого результирующего вектора, проецирующегося на отрицательные стороны осей правых грудных отведений, регистрируется зубец S в V1. Напротив, ориентация суммарного вектора возбуждения в сторону положительных электродов левых грудных отведений приводит к появлению зубца R в V6. Стадия III возбуждения связана с конечным возбуждением гипертрофированного ПЖ, которое продолжается после окончания деполяризации ЛЖ. Вследствие этого конечный вектор возбуждения ПЖ направлен слева направо (рис. 60). Под влиянием этого вектора, направленного к положительному полюсу правых грудных отведений, образуется зубец R в отведении V1. В левых грудных отведениях (V6) при этом формируется зубец S, поскольку конечный вектор возбуждения ПЖ ориентирован в сторону отрицательных сторон электродов. Особенность зубца R заключается в том, что он больше предшествующего ему зубца r, т. е. R в V1 > r в V1. Это объясняется тем, что конечное возбуждение ПЖ не встречает противодействие со стороны ЭДС ЛЖ, а также тем, что вектор конечного возбуждения ПЖ близко расположен к электроду V1. Рис. 60. Ход возбуждения в III стадию при гипертрофии ПЖ, когда он меньше ЛЖ и процесс его возбуждения замедлен. Объяснение в тексте. Третий вариант связан с умеренной гипертрофией ПЖ, но он остается значительно меньше левого. I стадия возбуждения (рис. 61) протекает аналогично норме. Вектор возбуждения ле- вой половины межжелудочковой перегородки направлен слева направо. Поэтому, как и в норме, у электрода V1 записывается зубец r, а у электрода V6 — зубец q. Рис. 61. Ход возбуждения в I стадию при умеренной гипертрофии ПЖ. Объяснение в тексте. II стадия возбуждения отражает ход деполяризации в правом и ЛЖ и протекает так же, как и в норме. Так, вектор возбуждения ПЖ направлен слева направо, а ЛЖ — справа налево (рис. 62). Суммарный вектор возбуждения обращен от электрода V1 к электроду V6, т. е. справа налево. Рис. 62. Ход возбуждения во II стадию при умеренной гипертрофии ПЖ. Объяснение в тексте. Под воздействием суммарного вектора в отведении V1 образуется зубец S, который меньше, чем в норме, а в отведении V6 — зубец R, амплитуда которого также снижена по сравнению с нормой. Это связано с тем, что результирующий вектор возбуждения желудочков, имеющий направление в сторону левых грудных отведений, будет значительно меньше за счет ЭДС гипертрофированного ПЖ. Диагностические признаки гипертрофии ПЖ Диагноз гипертрофии ПЖ ставится по изменениям ЭКГ в грудных отведениях. Главным признаком гипертрофии ПЖ является высокий зубец R в отведениях V1, V2, когда RV1 > SV1. Специфично также появление глубокого зубца S в левых грудных отведениях (V5, V6). Наряду с указанными признаками необходимо знать, что их выраженность зависит от варианта гипертрофии ПЖ. На рис. 63 представлены виды желудочковых комплексов в грудных отведениях при различных вариантах гипертрофии ПЖ. Рис. 63. Варианты зубцов ЭКГ в правых (V1, V2) и левых (V5, V6) грудных отведениях при различных типах гипертрофии ПЖ. Резко выраженная гипертрофия ПЖ, когда он по массе больше ЛЖ (R-тип): Выраженная гипертрофия ПЖ, когда он меньше ЛЖ, и возбуждение в нем протекает замедленно (rSR — тип): Умеренная гипертрофия ПЖ, когда он меньше ЛЖ (S-тип): Наряду с указанными, основными признаками гипертрофии ПЖ, следует учитывать и такие, как: а) отклонение ЭОС вправо или направление ЭОС типа SI–SII–SIII; б) наличие в отведении aVR позднего зубца R, в связи с чем ЭКГ принимает вид QR или rSR в) увеличение времени активации ПЖ в V1, V2 более 0,03 с; г) смещение переходной зоны в сторону правых грудных отведений (V1–V2). В распознавании гипертрофии ПЖ могут использоваться также количественные признаки (Янушкевичус З.И., Шилинскайте З.И., 1973; Орлов В.Н., 1983). К ним относят: 1) RV1> 7 мм; 2) SV1, V2 < 2 мм; 3) SV5 > 7 мм; 4) RV5,V6 < 5 мм; 5)RV1 + SV5 или RV1 + SV6 > 10,5 мм; 6) RaVR > 4 мм; 7) Отрицательный TV1 и снижение STV1, V2 при RV1 > 5 мм и отсутствие коронарной недостаточности. Помимо указанных выше критериев в диагностике гипертрофии ПЖ могут быть использованы и косвенные признаки, которые могут позволить заподозрить данную патологию, но поскольку встречаются и у практически здоровых людей, то требуют дополнительного обследования (клинического, рентгенологического, эхокардиографического и др.): 1) R в V1, V2 высокий и больше S в V1, V2, а S в V5, V6 имеет нормальную амплитуду или вообще отсутствует. Однако высокий R в V1, V2 изредка регистрируется у здоровых людей, особенно у детей; 2) S в V5, V6 глубокий, а R в V1, V2 имеет нормальную амплитуду; 3) S в V5,V6 > R в V1, V2; 4) поздний RaVR,особенно если больше 4 мм или RaVR > Q(S)aVR; 5) отклонение ЭОС вправо, особенно если > 110°; 6) ЭОС типа SI–SII–SIII; 7) полная или неполная блокада ПНПГ; 8) на ЭКГ признаки гипертрофии ПП; 9) на ЭКГ признаки гипертрофии ЛП; 10) крупноволновая форма МА; 11) время активации ПЖ в V1 > 0,03 с; 12) феномен ТI > ТII > ТIII, часто сочетающийся со снижением S во II и III отведениях. Электрокардиографические заключения при гипертрофии ПЖ 1. Если при наличии признаков гипертрофии ПЖ высокий зубец R в отведениях V 1, V2 не сочетается с изменениями сегмента ST и зубца Т, то принято давать заключение о гипертрофии ПЖ (рис. 64). Рис. 64. ЭКГ при гипертрофии ПЖ. 2. Если при электрокардиографических признаках гипертрофии ПЖ высокий зубец R в отведениях V1, V2 сочетается со снижением сегмента ST и отрицательным зубцом Т в этих же отведениях, то говорят о гипертрофии ПЖ с перегрузкой, реже используют термин гипертрофия ПЖ с дистрофией миокарда (рис. 65). Рис. 65. ЭКГ при гипертрофии ПЖ с перегрузкой. 3. Если при гипертрофии ПЖ высокий R в отведениях V1, V2 сочетается со снижением сегмента ST и отрицательным зубцом Т не только в этих отведениях, но и других (например, с V1 пo V4), то говорят о гипертрофии ПЖ с перегрузкой и выраженных изменениях миокарда (рис. 66). Рис. 66. ЭКГ при гипертрофии ПЖ с перегрузкой и выраженными изменениями миокарда. Гипертрофия обоих желудочков Электрокардиографическая диагностика гипертрофии обоих желудочков (комбинированная гипертрофия) представляет большие трудности. Это обусловлено тем, что признаки гипертрофии одного желудочка нивелируются признаками гипертрофии другого. Однако, если использовать следующие электрокардиографические признаки, то можно распознать гипертрофию обоих желудочков. 1. В отведениях V5, V6 регистрируется высокий зубец R (часто RV5,V6 > RV4) обусловленный гипертрофией ЛЖ. В отведениях V1, V2 зубец R также высокий и больше 5–7 см, что указывает на гипертрофию ПЖ. 2. При гипертрофии ПЖ комплекс QRS в отведениях V1, V3 имееет вид rSR’ с глубоким зубцом S, который обусловлен возбуждением гипертрофированного ЛЖ. При этом часто отмечается, что RV5,V6 > RV4. 3. Четкая картина гипертрофии в отведениях V5, V6 в сочетании с признаками полной или неполной блокады ПНПГ в V1, V2. 4. Сочетание четких признаков гипертрофии ЛЖ и отклонение ЭОС вправо, что обычно связано с сопутствующей гипертрофией ПЖ. 5. Сочетание явных признаков гипертрофии ПЖ с отклонением ЭОС влево, что указывает на наличие гипертрофии ЛЖ. 6. При достоверной гипертрофии ПЖ регистрируется выраженный зубец q в V5, V6, что указывает на гипертрофию левой части межжелудочковой перегородки и, следовательно, на сопутствующую гипертрофию ЛЖ. Указанный признак часто сочетается с высоким зубцом R в V5, V6. 7. При достоверных признаках выраженной гипертрофии ПЖ с высоким R в V1 и V2 отсутствуют зубцы S в левых грудных отведениях, что характерно для гипертрофии ЛЖ. 8. При выраженной гипертрофии ЛЖ с высоким R в левых грудных отведениях зубец S в правых грудных отведениях имеет малую амплитуду. Нередко это сопровождается увеличенным зубцом R в V1 и V2, что вместе с первым признаком указывает на гипертрофию ПЖ. 9. При наличии четких критериев гипертрофии ЛЖ наблюдается глубокий зубец S в левых грудных отведениях. 10. При выраженной гипертрофии ПЖ с высоким R в правых грудных отведениях отмечается в этих же отведениях глубокий зубец S. При этом имеется нормальный или увеличенный зубец R в левых грудных отведениях. 11. Большие зубцы R и S приблизительно одинаковой амплитуды в отведениях V3–V5. 12. При очевидных признаках гипертрофии ЛЖ имеется поздний зубец R в отведении aVR и комплекс QRS принимает вид QR, Qr, rSr, rSR. 13. Сочетание признаков гипертрофии ЛЖ с «P-pulmonale» или «P-mitrale». 14. При явных электрокардиографических признаках гипертрофии ПЖ наблюдается снижение сегмента ST и отрицательный зубец Т в отведениях V5, V6, при положительных зубцах Т в V1, V2 и отсутствии клиники коронарной недостаточности. 15. Четкие признаки гипертрофии ЛЖ сопровождаются снижением сегмента ST и отрицательным зубцом Т в правых грудных отведениях. При этом регистрируются положительные зубцы Т в левых грудных отведениях и отсутствуют клинические проявления коронарной недостаточности. 16. Отрицательные зубцы U во всех грудных, а также в I и II стандартных отведениях. 17. Имеется сочетание четких признаков гипертрофии ПЖ и суммы зубцов R V5 или RV6 и SV1 или SV2, превышающей 28 мм у лиц старше 30 лет или 30 мм у людей моложе 30 лет. 18. Сочетание зубца SV1 очень малой амплитуды с глубоким зубцом SV2 при наличии небольшого зубца r в этих же отведениях и относительно высокого зубца R в левых грудных отведениях вместе со смещением переходной зоны влево. 19. Нормальная ЭКГ при наличии клинических данных об увеличении желудочков сердца. Рис. 67 иллюстрирует ЭКГ с признаками сочетанной гипертрофии желудочков. Рис. 67. ЭКГ при гипертрофии обоих желудочков. Задания в тестовой форме для самоконтроля Выберите один или несколько правильных ответов. 1. ОБЩИЕ ЗАКОНОМЕРНОСТИ ИЗМЕНЕНИЯ ЭКГ ПРИ ГИПЕРТРОФИИ ОТДЕЛОВ СЕРДЦА ВКЛЮЧАЮТ 1) увеличение ЭДС соответствующего отдела сердца 2) увеличение ЭДС соответствующего отдела сердца, увеличение времени возбуждения гипертрофированного отдела сердца 3) увеличение ЭДС соответствующего отдела сердца, увеличение времени возбуждения гипертрофированного отдела сердца, нарушение реполяризации соответствующего отдела сердца 4) увеличение ЭДС соответствующего отдела сердца, увеличение времени возбуждения гипертрофированного отдела сердца, нарушение реполяризации соответствующего отдела сердца, изменение положения сердца в грудной клетке 2. К ФАКТОРАМ, ПРИВОДЯЩИМ К ИЗМЕНЕНИЯМ НА ЭКГ ПРИ ГИПЕРТРОФИИ ОТДЕЛОВ СЕРДЦА, ОТНОСЯТСЯ 1) собственно гипертрофия 2) гипертрофия и дилатация 3) гипертрофия, дилатация и нарушение проводимости 4) гипертрофия, дилатация, нарушение проводимости и изменение расположения сердца в грудной полости 3. К ВАЖНЫМ ЭЛЕКТРОКАРДИОГРАФИЧЕСКИМ ПРИЗНАКАМ ГИПЕРТРОФИИ ПП ОТНОСЯТСЯ: 1) высокоамплитудный, остроконечный зубец P (более 2 — 2,5 мм) в отведениях II, III, aVF 2) увеличение длительности зубца P более 0,12 с 3) двухфазный P, с увеличением его положительной фазы в отведениях V1, V2 4) увеличение интервавла P-Q 4. К ВАЖНЫМ ЭЛЕКТРОКАРДИОГРАФИЧЕСКИМ ПРИЗНАКАМ ГИПЕРТРОФИИ ЛП ОТНОСЯТСЯ: 1) формирование двугорбого зубца P в I, II, aVL, V5, V6 отведениях 2) увеличение длительности зубца P более 0,10-0,12 с 3) двухфазный P, с увеличением его положительной фазы в отведениях V5, V6 4) уменьшение индекса Макруза менее 1,1 5. ГИПЕРТРОФИЯ ОБОИХ ПРЕДСЕРДИЙ ОТМЕЧАЕТСЯ ПРИ 1) приобретённых пороках сердца: митрально-трикуспидальных, аортально- трикуспидальных 2) приобретённых пороках сердца: митрально-аортальных 3) циррозе печени 3) неспецифических заболеваниях лёгких 5) врожденных пороках сердца с перегрузкой обеих его половин 6. К ГЛАВНЫМ ПРИЗНАКАМ ГИПЕРТРОФИИ ЛЖ НА ЭКГ ОТНОСЯТСЯ: 1) высокий зубец R в отведении V5, V6 2) глубокий зубец S в отведениях V1 и V2 3) смещение интервала ST ниже изолинии с отрицательным асимметричным зубцом Т в V5, V6 и небольшой подъем сегмента ST в V1, V2 в сочетании с положительным зубцом Т 4) смещение переходной зоны в сторону левых грудных отведении 5) горизонтальное положение ЭОС 7. ГИПЕРТРОФИЯ ЛЖ ДИАГНАСТИРУЕТСЯ ПРИ 1) гипертонической болезни 2) остром инфаркте миокарда 3) неспецифических заболеваниях лёгких 4) спонтанном пневмотораксе 5) приобретённых пороках сердца: митрально-аортальных 8. К ГЛАВНЫМ ПРИЗНАКАМ ГИПЕРТРОФИИ ПЖ НА ЭКГ ОТНОСЯТСЯ: 1) высокий зубец R в отведениях V1, V2, когда Rv1 > Sv1 2) появление глубокого зубца S в левых грудных отведениях (V5,V6) 3) отклонение ЭОС вправо или направление ЭОС типа SI — SII — SIII 4) смещение переходной зоны в сторону левых грудных отведений 5) глубокий зубец S в отведениях V1, V2 9. КОЛИЧЕСТВЕННЫМИ ПРИЗНАКАМИ ГИПЕРТРОФИИ ЛЖ ЯВЛЯЮТСЯ 1) RV1> 7 мм 2) SV1 > 12 мм 3) SV5 > 7 мм 4) RV5,V6 > 16 мм 5) RV5 (6) + SV1 > 28-30 мм 6) RaVR > 4 мм 10. КОЛИЧЕСТВЕННЫМИ ПРИЗНАКАМИ ГИПЕРТРОФИИ ПЖ ЯВЛЯЮТСЯ 1) RV1> 7 мм; 2) SV1,V2 > 4 мм 3) SV5 > 7 мм 4) RV5,V6 > 5 мм 5) RV1 + SV5 или RV1 + SV6 > 10,5 мм 6) RaVR < 4 мм ГЛАВА 4 ЭЛЕКТРОКАРДИОГРАММА ПРИ НАРУШЕНИЯХ РИТМА СЕРДЦА Нарушениями ритма сердца или аритмиями называют: 1) изменение ЧСС выше или ниже нормального предела колебаний (60–100 в минуту); 2) нерегулярность ритма сердца (неправильный ритм) любого происхождения; 3) изменение локализации источника возбуждения (водителя ритма), т. е. любой несинусовый ритм; 4) нарушение проводимости электрического импульса по различным участкам проводящей системы сердца. В практической электрокардиографии очень часто встречаются сочетания из 2, 3 или даже 4 этих признаков. В основе аритмий лежат различные комбинации нарушений таких основных функций сердца, как автоматизм, возбудимость и проводимость. Существует много классификаций нарушений ритма сердца. Наиболее удобной для практического врача является классификация М.С. Кушаковского и Н.Б. Журавлевой (1981) в модификации В.В. Мурашко и А.В. Струтынского (1987). Классификация аритмий сердца I. Нарушение образования импульса: А. Номотопные аритмии — нарушения автоматизма СУ: 1) синусовая аритмия, 2) синусовая тахикардия, 3) синусовая брадикардия, 4) синдром слабости синусового узла — СССУ. Б. Эктопические (гетерогенные) ритмы, обусловленные преобладанием автоматизма эктопических центров: 1) медленные (замещающие, пассивные, выскальзывающие, выскакивающие) эктопические комплексы или ритмы (предсердные, из АВ-соединения, желудочковые), 2) миграция суправентрикулярного водителя ритма, 3) ускоренные эктопические (непароксизмальные тахикардии) ритмы (предсердные, из АВ-соединения, желудочковые). В. Эктопические (гетеротопные) ритмы, преимущественно не связанные с нарушением автоматизма (механизм повторного входа волны возбуждения и др.): 1) экстрасистолия (предсердная, из АВ-соединения, желудочковая), 2) пароксизмальная тахикардия (предсердная, из АВ-соединения, желудочковая), 3) трепетание предсердий, 4) мерцание (фибрилляция) предсердий, 5) трепетание и мерцание желудочков. II. Нарушение проводимости (блокады сердца): 1) синоатриальная (синоаурикулярная) блокада (неполная и полная), 2) внутрипредсердная блокада (неполная и полная), 3) атриовентрикулярная блокада (I, II, и III степени), 4) внутрижелудочковые (неполные и полные, моно-, би- и трифасцикулярные), 5) асистолия желудочков, 6) синдромы преждевременного возбуждения желудочков (WPW и CLC). III. Комбинированные нарушения ритма: 1) парасистолия, 2) эктопические ритмы с блокадой выхода, 3) атриовентрикулярные диссоциации. Анализ ЭКГ при нарушениях ритма ведется по следующим принципам: 1) определение ЧСС основного ритма, 2) определение волны Р (частота, форма), 3) определение соотношения между Р и QRS, 4) определение QRS (частота, форма), 5) сравнение с предыдущими ЭКГ, 6) заключение. НАРУШЕНИЯ АВТОМАТИЗМА СУ (НОМОНОТОПНЫЕ АРИТМИИ) Синусовая аритмия Синусовая аритмия обусловлена неравномерным генерированием импульсов в СУ. Электрокардиографические критерии синусовой аритмии (рис. 68, 69): 1) зубец Р синусового происхождения (+ во II и — в aVR; от 0° до +90°); 2) интервал PQ постоянный (0,12–0,20 с); 3) зубец Р имеет постоянную форму в каждом отведении; 4) ЧСС от 45 до 100 в 1 мин (иногда <45 и >100 в 1 мин); 5) различия в интервалах R–R достигают 0,16 с и больше. Рис. 68. Дыхательная синусовая аритмия, при V = 25 мм/с. Рис. 69. Недыхательная синусовая аритмия: а — периодическая; б — апериодическая, при V = 25 мм/с. Синусовая аритмия бывает дыхательного генеза (чаще всего это функциональная) и недыхательного генеза (органическая). Синусовая дыхательная аритмия обусловлена неравномерным и нерегулярным образованием импульсов в СУ, что, в свою очередь, может быть связано с колебаниями тонуса блуждающего нерва и (или) изменением кровенаполнения сердца во время дыхания. На рис. 68 представлена дыхательная синусовая аритмия, которая характеризуется постепенным укорочением и удлинением R–R, связанным с дыханием. Недыхательная синусовая аритмия, в свою очередь, делится на периодическую и апериодическую (рис. 69, а, б). Периодическая синусовая аритмия характеризуется постепенным укорочением и удлинением R–R, не связанным с дыханием. При апериодической аритмии ускорение и урежение ЧСС происходит неравномерно, без постепенных переходов и независимо от дыхания. Синусовая тахикардия Синусовая тахикардия — учащение сердечной деятельности в состоянии покоя свыше 100 сокращений в минуту с правильным ритмом (водитель ритма СУ). В состоянии покоя синусовая тахикардия редко превышает 150–160 сокращений в минуту. Во время физической нагрузки у здоровых молодых людей синусовая тахикардия может достичь 190–200 в мин. Электрокардиографические критерии синусовой тахикардии (рис. 70): 1) зубец Р синусового происхождения (+11 и — aVR; от 0° до 90°); 2) интервал PQ постоянный (0,12–0,20 с); 3) зубец Р имеет постоянную форму в каждом отведении; 4) ЧСС больше 100 в 1 мин (101–160 в 1 мин в покое); 5) интервалы R–R равные или нет (сочетание с СА). Рис. 70. Синусовая тахикардия (Т и Р могут слиться ). Синусовая брадикардия Синусовая брадикардия — замедление сердечной деятельности ниже 60 ударов в минуту с правильным ритмом (водитель ритма СУ). Электрокардиографические критерии синусовой брадикардии (рис. 71): 1) зубец Р синусового происхождения с правильной электрической осью ( от 0° до +90°); 2) нормальный интервал PQ; 3) нормальная форма зубца Р; 4) ЧСС меньше 60 в 1 мин (40–50 в 1 мин); 5) интервалы R–R равные или нет (сочетание с СА). Рис. 71. Синусовая брадикардия (Т — высокий, широкий, несимметричный — признак ваготонии). Синдром слабости синусового узла (СССУ) Синдром слабости синусового узла (СССУ) — снижение функции автоматизма СУ, возникающее под влиянием ряда патологических факторов. СССУ диагностируется на основании следующих критериев: 1) Упорная и выраженная синусовая брадикардия, без адекватного учащения ритма после атропина, физической нагрузки и при ортостатической пробе. 2) Внезапное периодическое исчезновение синусового ритма и замена его другими эктопическими ритмами. Это может быть после приступов пароксизмальной тахикардии (рис. 72). Рис. 72. Пароксизмальная тахикардия после остановки СУ сменяется эктопическим АВ-ритмом. 3) Периодическое появление синоаурикулярной блокады. При этом могут появляться выскальзывающие сокращения или ритмы (рис. 73). Рис. 73. Синусовый ритм после остановки СУ сменяется эктопическим АВ-ритмом (полная синоаурикулярная блокада) 4) Стойкая и выраженная брадисистолическая форма мерцательной аритмии. 5) Синдром тахикардии — брадикардии, когда тахикардия (синусовая, пароксизмальная тахикардия, мерцательная аритмия, трепетание предсердий) сменяется брадикардией (синусовая, остановка СУ, миграция водителя ритма и т. д.) (рис. 72). ЭКТОПИЧЕСКИЕ (ПАССИВНЫЕ), ЗАМЕЩАЮЩИЕ НАРУШЕНИЯ РИТМА (преобладают центры автоматизма 2-го и 3-го порядка) Для возникновения этих нарушений необходимы следующие условия: 1) снижение автоматизма СУ или полная блокада синусовых импульсов, 2) повышение автоматизма центров 2-го и 3-го порядка, 3) нарушение проведения импульсов от СУ к предсердиям или желудочкам. В тех случаях, когда подряд возникает 3 и более сокращений сердца под влиянием импульсов из эктопических центров, то говорят об эктопических ритмах, если меньше, то об эктопических комплексах. Предсердные эктопические ритмы Возбуждение сердца исходит не из СУ, а из определенных участков левого или правого предсердия, поэтому при этом нарушении ритма зубец Р деформирован, необычной формы (P), а комплекс QRS не изменен. В.Н. Орлов (1983) выделяет: 1) правопредсердные эктопические ритмы (ППЭР), 2) ритм коронарного синуса (РКС), 3) левопредсердные эктопические ритмы (ЛПЭР). Электрокардиографические критерии левопредсердного ритма: 1) –Р во II, III, aVF и с V3 пo V6; 2) Р в V1 в виде «щит и меч»; 3) PQ в норме; 4) QRST не изменен. При расположении водителя ритма в нижних отделах правого или левого предсердий на ЭКГ наблюдается одинаковая картина, т. е. –Р во II, III, aVF и +Р в aVR. В таких случаях можно говорить о нижнепредсердном ритме (рис. 74). Рис. 74. Нижнепредсердный ритм. Эктопический АВ-ритм Возбуждение сердца исходит из АВ-соединения. Выделяют «верхний», «средний» и «нижний» атриовентрикулярный или узловой ритмы. «Верхний» узловой ритм фактически не отличим от нижнепредсердного ритма. Поэтому целесообразно говорить только о двух вариантах узлового ритма. При I варианте импульсы исходят из средних отделов АВ-соединения. Вследствие этого импульс к предсердиям идет ретроградно, и они возбуждаются одновременно с желудочками (рис. 75). При II варианте импульсы идут из нижних отделов АВсоединения, при этом предсердия возбуждаются ретроградно и позднее желудочков (рис. 76). Рис. 76. Нижнеузловой ритм: ЧСС = 46 в 1 мин, при V = 25 мм/с RR = RR, Р(–) следует после QRS. Электрокардиографические критерии АВ-ритма (рис. 75, 76): 1) ЧСС 40–60 в мин, расстояние между R–R равны; 2) QRST не изменен; 3) Р отсутствует при I варианте и –Р следует после QRS при II варианте; 4) RP равен 0,1–0,2 с при II варианте. Эктопический желудочковый (идиовентрикулярный) ритм При этом ритме возбуждение и сокращение желудочков осуществляется из центра, находящегося в самих желудочках. Чаще всего этот центр локализуется в межжелудочковой перегородке, в одной из ножек пучка Гиса или ветвях, реже в волокнах Пуркинье. Электрокардиографические критерии желудочкового ритма (рис. 77): 1) уширенные и резко деформированные (блокадные) QRS. При этом длительность этого комплекса больше 0,12 с; 2) ЧСС 30–40 в 1 мин, при терминальном ритме меньше 30 в 1 мин; 3) R–R равны, но могут быть и разными при наличии нескольких эктопических очагов возбуждения; 4) почти всегда предсердный ритм не зависит от желудочкового ритма, т. е. налицо полная атриовентрикулярная диссоциация. Предсердный ритм может быть синусовым, эктопическим, мерцание или трепетание предсердий, асистолия предсердий; крайне редко встречается ретроградное возбуждение предсердий. Рис. 77. Идиовентрикулярный ритм: ЧСС = 36 в 1 мин, при V = 25 мм/с QRS — широкий; Р — отсутствует. Выскальзывающие (выскакивающие, замещающие) комплексы или сокращения Так же, как и медленные ритмы, они могут быть предсердные, из АВ-соединения (наиболее часто) и желудочковые. Это нарушение ритма является компенсаторным и возникает на фоне редкого ритма, периодов асистолии, поэтому называется еще пассивным. Электрокардиографические критерии выскальзывающих комплексов (рис. 78): 1) интервал R–R перед выскакивающим сокращением всегда длительнее обычного; 2) интервал R–R после выскакивающего сокращения имеет обычную длительность или короче. Рис. 78. Выскальзывающие комплексы. Миграция суправентрикулярного водителя ритма При этом нарушении ритма отмечается миграция водителя ритма по предсердиям от СУ к АВ-соединению. Электрокардиографические критерии миграции водителя ритма (рис. 79): 1) изменение формы и полярности зубца Р (+Р, –Р, Р отсутствует); 2) изменение длительности интервала PQ; 3) интервалы R–R имеют разную длительность (аритмия). Рис. 79. Миграция суправентрикулярного водителя ритма. Ускоренные эктопические (непароксизмальные) ритмы Так же, как и медленные эктопические ритмы, они делятся на предсердные, из АВсоединения и желудочковые. ЭКГ по форме похожа на ту, которая наблюдается при эктопических медленных ритмах и отличается только большей частотой ЧСС (90–140 в 1 мин). В отличие от соответствующих пароксизмальных нарушений ритма, ускоренные ритмы характеризуются постепенным началом и концом и меньшим учащением сердечного ритма. ЭКТОПИЧЕСКИЕ (ГЕТЕРОТОПНЫЕ) КОМПЛЕКСЫ И РИТМЫ, НЕ СВЯЗАННЫЕ С НАРУШЕНИЕМ АВТОМАТИЗМА (АКТИВНЫЕ) В отличие от пассивных замещающих ритмов, при которых первичным является повреждение или функциональное угнетение СУ, активные эктопические ритмы возникают в очаге с патологически повышенной возбудимостью, вследствие чего он может подавить (периодически) функцию СУ. Экстрасистолия Экстрасистолия — преждевременное внеочередное возбуждение сердца, обусловленное механизмом повторного входа или повышенной осцилляторной активностью клеточных мембран в предсердиях, АВ-соединении или в различных участках проводящей системы желудочков. Топическая классификация экстрасистол Наджелудочковые (суправентрикулярные) экстрасистолы, как правило, имеют нормальный желудочковый комплекс и неполную компенсаторную паузу. А. Синусовые экстрасистолы. Электрокардиографические критерии синусовых экстрасистол (рис. 80): 1) R–R перед экстрасистолой короче обычных; 2) R–R после экстрасистолы равен обычным; 3) форма экстрасистолической волны Р и комплекса QRS идентичны нормальным. Рис. 80. Синусовая экстрасистола. Б. Предсердные экстрасистолы. Электрокардиографические критерии предсердных экстрасистол (рис. 81): 1) R–R перед экстрасистолой (интервал сцепления) короче нормальных; 2) волна Р перед экстрасистолой деформирована, уширена, бифазна, иногда сливается с Т предыдущего комплекса; 3) QRS не изменен; 4) R–R после экстрасистолы длиннее обычного интервала R–R, но сумма интервалов до и после экстрасистолы меньше суммы двух нормальных интервалов (неполная компенсаторная пауза). К разновидностям предсердных экстрасистол относят блокированные предсердные, а также предсердные экстрасистолы с аберрантным желудочковым комплексом. Рис. 81. Предсердная экстрасистола. Электрокардиографические критерии блокированных предсердных экстрасистол (рис. 82): 1) волна Р экстрасистолы наслаивается на зубец Т нормального сокращения; 2) после экстрасистолической волны Р не следует комплекс QRS. Рис. 82. Блокированные предсердные экстрасистолы. Электрокардиографические критерии предсердных экстрасистол с аберрантными желудочковыми комплексами (рис. 83): 1) наличие волны Р перед экстрасистолой; 2) в экстрасистоле комплекс QRS изменен, деформирован, чаще всего по типу блокады ПНПГ (так как волна возбуждения застает правую ножку ПГ в состоянии рефрактерности); 3) неполная компенсаторная пауза после экстрасистолы. Рис. 83. Предсердная экстрасистола с аберрантным желудочковым комплексом. В. Узловые экстрасистолы. Электрокардиографические критерии узловых экстрасистол (рис. 84): 1) волна Р регистрируется перед или за комплексом QRS или сливается с ним; она отрицательна во II, III и aVF отведениях и положительная в aVR; 2) укорочение PQ (меньше 0,12 с) при «верхнеузловых» экстрасистолах; 3) желудочковый комплекс не изменен; 4) неполная компенсаторная пауза (при верхне-, средне- и нижнеузловых экстрасистолах) и полная при экстрасистоле из ПГ. Рис. 84. Нижнеузловая экстрасистола. Г. Желудочковые экстрасистолы. Электрокардиографические критерии желудочковых экстрасистол (рис. 85): 1) интервал R–R перед экстрасистолой короче нормальных; 2) комплекс QRS уширен, деформирован; 3) Р у экстрасистол отсутствует; 4) полная компенсаторная пауза (как правило). Рис. 85. Желудочковая экстрасистола. Экстрасистолы делят на монотонные (монофокусные) и политопные (полифокусные). Для первых характерно постоянство формы в одном каком-либо отведении и постоянный интервал сцепления (рис. 86). Политопные экстрасистолы характеризуются различной формой и разными интервалами сцепления в одном отведении (рис. 87). Рис. 86. Монотонные экстрасистолы. Рис. 87. Политопные экстрасистолы. Различают следующие виды экстрасистол в зависимости от времени и частоты их возникновения. А. Интерполированные (вставочные) желудочковые экстрасистолы. Экстрасистола вставлена в нормальный по времени или слегка удлиненный интервал R–R (рис. 88). Рис. 88. Интерполированная желудочковая экстрасистола. Б. Ранние желудочковые экстрасистолы. При этих экстрасистолах комплекс QRS экстрасистолы наслаивается на волну Т предшествующего нормального сокращения — так называемый феномен «R на Т» (рис. 89). Рис. 89. Ранняя желудочковая экстрасистола. В. Единичные экстрасистолы (менее 5 в 1 мин) и частые экстрасистолы (более 5–6 в 1 мин). Г. Аллоритмии (чередование в определенной последовательности сокращений, идущих из синусового узла, с экстрасистолами): 1) бигеминия, при которой каждое второе сокращение является экстрасистолой (рис. 90); Рис. 90. Экстрасистолия по типу бигеминии. 2) тригеминия — каждое третье сокращение экстрасистола или две подряд (рис. 91); Рис. 91. Экстрасистолия по типу тригеминии. 3) квадригеминия — каждое четвертое сокращение экстрасистола или три подряд (рис. 92). Рис. 92. Экстрасистолия по типу квадригеминии. Д. Групповые экстрасистолы — несколько экстрасистол из разных отделов следуют друг за другом (рис. 93). Рис. 93. Групповые экстрасистолы. Е. Желудочковые экстрасистолы с обратным (ретроградным) проведением возбуждения к предсердиям. После желудочковой экстрасистолы отрицательная волна Р, а после нее компенсаторная пауза (полная) (рис. 94). Рис. 94. Желудочковая экстрасистола с ретроградным возбуждением предсердий. Классификация экстрасистолии по Лауну: 1-й класс — единичные экстрасистолы, 2-й класс — частые экстрасистолы, 3-й класс — политопные экстрасистолы, 4-й класс — групповые экстрасистолы, 5-й класс — ранние экстрасистолы. Пароксизмальные тахикардии — приступы учащения сердечного ритма более 140 в 1 мин с внезапным началом и окончанием в результате импульсов, исходящих из центров, расположенных вне синусового узла. Согласно топической классификации, пароксизмальные тахикардии делятся на наджелудочковые (предсердные, из АВ-соединения) и желудочковые. Предсердная пароксизмальная тахикардия При этом нарушении ритма источник частой патологической импульсации находится в предсердиях. Электрокардиографические критерии предсердной пароксизмальной тахикардии (рис. 95): 1) ЧСС 160–220 в 1мин; 2) ритм правильный; 3) эктопическая волна Р предшествует комплексу QRS и может быть +, –, изоэлектрична; 4) комплекс QRS не изменен. Рис. 95. Пароксизмальная предсердная тахикардия. Иногда Р наслаивается на Т и тогда нельзя отличить предсердную пароксизмальную тахикардию от среднеузловой пароксизмальной тахикардии. В таких случаях говорят о наджелудочковой пароксизмальной тахикардии. Атипичные формы предсердной пароксизмальной тахикардии А. Экстрасистолическая форма (типа «Repetetive»). В отличие от классической формы предсердной пароксизмальной тахикардии экстрасистолическая характеризуется наличием непродолжительных приступов, состоящих из 5–20 и больше наджелудочковых экстрасистол, разделенных одним или несколькими нормальными сокращениями (рис. 96). Рис. 96. Экстрасистолическая форма пароксизмальной предсердной тахикардии, при V = 25 мм/с. Б. Политопная или хаотическая предсердная пароксизмальная тахикардия. Электрокардиографические критерии хаотической предсердной тахикардии (рис. 97): 1) различные по форме с неправильным ритмом и частотой 100–250 в 1 мин эктопические волны Р; 2) изоэлектрический интервал между волнами Р; 3) часто варьирующий по длине интервал Р–Р и наличие АВ-блока различной степени с непроведенными в желудочки волнами Р. Это вызывает неправильный желудочковый ритм с частотой 100–150 в 1 мин. Рис. 97. Хаотическая предсердная тахикардия. Э — экстрасистолы. В. Предсердная тахикардия с атриовентрикулярной блокадой. Электрокардиографические критерии предсердной тахикардии с АВ-блокадой (рис. 98): 1) эктопические волны Р с частотой 150–250 в мин; 2) АВ-блокада II степени, чаще всего 2:1, с частыми периодами без АВ-блокады; 3) наличие изоэлектрической линии между отдельными эктопическими волнами Р; 4) различная морфология эктопических волн Р в сравнении с Р. Рис. 98. Предсердная тахикардия с АВ-блокадой 2:1. Г. Предсердная пароксизмальная тахикардия с предшествующей постоянной блокадой ножек пучка Гиса или деформированными желудочковыми комплексами вследствие наличия WPW. Отличить данное нарушение ритма от желудочковой пароксизмальной тахикардии помогает только наличие волны Р перед каждым желудочковым комплексом (рис. 99). Рис. 99. Предсердная пароксизмальная тахикардия с блокадой ПНПГ. Д. Предсердная пароксизмальная тахикардия с преходящей функциональной блокадой ножек пучка Гиса (желудочковая аберрация). Так же, как и в предыдущем случае, отличить данное нарушение ритма от желудочковой тахикардии помогает обнаружение связи волны Р с желудочковым комплексом. Атриовентрикулярная пароксизмальная тахикардия При АВ-тахикардии эктопический очаг расположен в АВ-соединении. Электрокардиографические критерии АВ пароксизмальной тахикардии (рис. 100): 1) ЧСС 120–220 в 1 мин; 2) ритм правильный; 3) Р (–) регистрируется перед, после QRS или наслаивается на этот комплекс. Рис. 100. АВ-пароксизмальная тахикардия. Желудочковая пароксизмальная тахикардия При этом нарушении ритма источник эктопических импульсов расположен в проводящей системе желудочков — ПГ, ветвях ПГ, волокнах Пуркинье. Электрокардиографические критерии желудочковой пароксизмальной тахикардии (рис. 101): 1) ЧСС 150–200 в 1мин; 2) ритм правильный; 3) QRS уширен, деформирован (экстрасистолический); 4) волны Р не зависят от желудочковых комплексов (АВ-диссоциация), не фиксированы. Рис. 101. Желудочковая пароксизмальная тахикардия. Классическими электрокардиографическими критериями желудочковой пароксизмальной тахикардии являются: 1) АВ-диссоциация; 2) желудочковые захваты; 3) наличие перед или после приступа желудочковых экстрасистол. Выделяют следующие разновидности желудочковой пароксизмальной тахикардии: А. Экстрасистолическая или обычная форма (рис. 101). Б. Двунаправленная тахикардия (рис. 102). Она связана с поочередной активацией желудочков двумя эктопическими очагами с одинаковой частотой импульсации. Рис. 102. Двунаправленная пароксизмальная желудочковая тахикардия. В. Желудочковая тахикардия с полиморфными желудочковыми комплексами (рис. 103). Рис. 103. Желудочковая тахикардия с полиморфными желудочковыми комплексами. Трепетание предсердий Это значительное учащение сокращений предсердий (до 200–400 в 1 мин) при сохранении правильного регулярного предсердного ритма. Электрокардиографические критерии трепетания предсердий: 1) ЧСС желудочков различна (от 70 до 180 в 1 мин); 2) ритм правильный при ассоциированной форме и неправильный –при неассоциированной форме; 3) вместо Р волны F, переходящие друг в друга с частотой 200–400 в 1 мин; 4) отсутствует изоэлектрическая линия между желудочковыми комплексами; 5) почти всегда имеется частичная АВ-блокада (чаще всего 2:1); 6) комплекс QRS обычно имеет правильную форму. На рис. 104 представлена ассоциированная (правильная) форма трепетания предсердий, а на рис. 105 неассоциированная (неправильная) форма трепетания предсердий. Рис. 104. Ассоциированная форма трепетания предсердий. Рис. 105. Неассоциированная форма трепетания предсердий. Мерцательная аритмия Мерцание предсердий или мерцательная аритмия — нарушение ритма сердца, при котором на протяжении всего сердечного цикла наблюдается частое (от 350 до 600 в мин) беспорядочное, хаотическое возбуждение и сокращение отдельных групп мышечных волокон предсердий, каждая из которых фактически является своеобразным очагом импульсации. Электрокардиографические критерии мерцательной аритмии (рис. 106): 1) отсутствует зубец Р и имеются волны f с частотой 350–600 в 1 мин; 2) ритм неправильный; 3) альтернация желудочковых комплексов QRS (разная высота и глубина зубцов R и S в одном отведении); 4) различают тахисистолическую форму мерцательной аритмии (ЧСС > 90 в мин), нормосистолическую (60 < ЧСС < 90) и брадисистолическую форму (ЧСС < 60 в мин). Рис. 106. Мерцательная аритмия. Трепетание желудочков Трепетание желудочков — это частое (до 200–300 в мин) ритмичное их возбуждение, обусловленное устойчивым круговым движением импульса (re-entry), локализованного в желудочках. Трепетание, как правило, переходит в мерцание (фибрилляцию) желудочков, характеризующееся частым (200–500 в мин), но беспорядочным нерегулярным возбуждением и сокращением отдельных мышечных волокон. Электрокардиографические критерии трепетания желудочков (рис. 107): 1) ЧСС 200–300 в мин; 2) ритм правильный; 3) волны широкие, почти одинаковые, в них нельзя различить отдельные детали желудочковых комплексов (QRS, ST и Т). Рис. 107. Трепетание желудочков. Электрокардиографические критерии фибрилляции желудочков: 1) волны имеют низкую амплитуду, различную высоту, форму, ширину; 2) расстояние между волнами различное (частота 150–500 в мин); 3) нет изоэлектрической линии. Различают крупноволновую форму (рис. 108) и мелковолновую форму (рис. 109) фибрилляции желудочков. Рис. 108. Крупноволновая форма фибрилляции желудочков. Рис. 109. Мелковолновая форма фибрилляции желудочков. Трепетание и фибрилляция желудочков соответствуют состоянию клинической смерти и требуют неотложных реанимационных мероприятий. Задания в тестовой форме для самоконтроля Выберите один или несколько правильных ответов. 1. АРИТМИЯМИ НАЗЫВАЮТСЯ 1) изменение ЧСС выше или ниже нормального предела колебаний 2) нерегулярность ритма сердца любого происхождения 3) изменение локализации водителя ритма 4) нарушение проводимости электрического импульса по различным участкам проводящей системы сердца 5) правильно 2) и 3) 2. К НОМОТОПНЫМ АРИТМИЯМ ОТНОСЯТСЯ: 1) синусовая аритмия, тахикардия, брадикардия 2) миграция суправентрикулярного водителя ритма 3) пароксизмальная тахикардия 4) экстрасистолия 5) синдром слабости синусового узла 3. К ЭКТОПИЧЕКИМ РИТМАМ, ОБУСЛОВЛЕННЫМ ПРЕОБЛАДАНИЕМ АВТОМАТИЗМА ЭКТОПИЧЕСКИХ ЦЕНТРОВ, ОТНОСЯТСЯ: 1) медленные эктопические комплексы или ритмы (предсердные, из АВ-соединения, желудочковые) 2) миграция суправентрикулярного водителя ритма 3) ускоренные эктопические ритмы (предсердные, из АВ — соединения, желудочковые) 4) пароксизмальная тахикардия 5) фибрилляция предсердий 4. К ЭКГ КРИТЕРИЯМ СИНУСОВОЙ АРИТМИИ ОТНОСЯТСЯ: 1) зубец P синусового происхождения, имеет постоянную форму в каждом отведении 2) интервал PQ в норме (0,12-0,20 с) 3) зубец P имеет разную форму в одном отведении 4) ЧСС от 45 до 100 в 1 мин 5) различия в интервалах R-R < 0,16 с 5. СССУ МОЖНО ЗАПОДОЗРИТЬ НА ОСНОВАНИИ 1) стойкой синусовой брадикардии 2) внезапного исчезновения синусового ритма и замена его другими эктопическими ритмами 3) периодического появления синоаурикулярной блокады 4) стойкой брадисистолической формы мерцательной аритмии 5) политопной экстрасистолии 6. ЭКГ КРИТЕРИИ ПРЕДСЕРДНОЙ ПАРОКСИЗМАЛЬНОЙ ТАХИКАРДИИ ВКЛЮЧАЮТ В СЕБЯ 1) ЧСС 160-220 в 1мин 2) разные расстояния между R-R 3) эктопическая волна P' предшествует комплексу QRS 4) комплекс QRS изменен 5) ритм правильный 6) комплекс QRS не изменен 7. ЭКГ КРИТЕРИИ ЖЕЛУДОЧКОВОЙ ПАРОКСИЗМАЛЬНОЙ ТАХИКАРДИИ ВКЛЮЧАЮТ В СЕБЯ 1) ЧСС 150-200 в 1мин 2) ритм правильный 3) QRS уширен, деформирован 4) разные расстояния между R-R 5) волны P не зависят от желудочковых комплексов 6) волны P зависят от желудочковых комплексов 8. ЭКГ КРИТЕРИИ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ ВКЛЮЧАЮТ В СЕБЯ 1) отсутствие зубца P и наличие волн f с частотой 200-400 в 1 мин 2) отсутствие зубца P и наличие волн f с частотой 350-600 в 1 мин 3) разное расстояние между зубцами R-R 4) альтернация комплексов QRS 5) почти всегда имеется частичная АВ-блокада (чаще всего 2:1) 6) комплекс QRS уширен, деформирован 9. К ЭКГ КРИТЕРИЯМ ТРЕПЕТАНИЯ ПРЕДСЕРДИЙ ОТНОСЯТСЯ: 1) ЧСС желудочков различна 2) вместо P волны F, переходящие друг в друга с частотой 200-400 в 1 мин 3) отсутствие зубца P и наличие волн f с частотой 350-600 в 1 мин 4) наличие частичной АВ-блокады (чаще всего 2:1 ) 5) комплекс QRS обычно имеет правильную форму 6) комплекс QRS уширен, деформирован 10. К ЭКГ КРИТЕРИЯМ ТРЕПЕТАНИЯ ЖЕЛУДОЧКОВ ОТНОСЯТСЯ 1) ЧСС 200-300 в мин 2) ритм правильный 3) волны широкие, почти одинаковые, в них нельзя различить отдельные детали желудочковых комплексов (QRS, ST и Т) 4) нет изоэлектрической линии ГЛАВА 5 ЭЛЕКТРОКАРДИОГРАММА ПРИ НАРУШЕНИЯХ ФУНКЦИИ ПРОВОДИМОСТИ Проведение импульса возбуждения может быть замедлено или прервано в различных участках проводящей системы. В зависимости от места, где это происходит, различают синоаурикулярную, внутрипредсердную, предсердно-желудочковую и внутрижелудочковую блокады. Синоаурикулярная (синоатриальная) блокада Синоаурикулярная блокада представляет собой замедление или полное прекращение проведения импульсов от СУ к предсердиям. Блокада I степени характеризуется замедлением проведения импульсов от СУ к предсердиям и с помощью обычной ЭКГ не выявляется. Для ее диагностики нужен тест электрической стимуляции предсердий или запись потенциалов СУ. Блокада II степени характеризуется тем, что некоторые из синусовых импульсов не достигают предсердий, тогда как остальные проводятся обычно или с запозданием. Электрокардиографические критерии: 1) появляются длительные паузы Р–Р, во время которых отсутствует одна или более волн Р и соответствующих им комплексов QRS; 2) длительность паузы короче или равна сумме 2 или нескольких нормальных интервалов Р–Р; 3) во время пауз не исключено появление выскальзывающих сокращений из АВсоединения или желудочков. Выделяют два типа синоаурикулярной блокады II степени: 1-й тип Самойлова–Венкебаха и 2-й тип Мобитца. Электрокардиографические критерии синоаурикулярной блокады II степени 1-го типа (рис. 110): Рис. 110. Синоаурикулярная блокада II степени 1 тип Самойлова–Венкебаха, при V = 25 мм/с. 1) паузе Р–Р предшествует прогрессивное укорочение интервалов Р–Р основного ритма; 2) пауза Р–Р меньше удвоенной величины Р–Р нормального предшествующего комплекса; 3) нормальный интервал Р–Р после паузы длиннее нормального интервала Р–Р перед паузой. Электрокардиографические критерии синоаурикулярной блокады II степени 2-го типа (рис. 111): 1) паузе Р–Р предшествует одинаковое Р–Р; 2) длительность паузы равна сумме двух, трех и более интервалов Р–Р основного синусового ритма. Рис. 111. Синоаурикулярная блокада II степени 2-й тип Мобитца, при V = 25 мм/с. При полной САУ-блокаде (III степени) все синусовые импульсы блокированы и ни один из них не может достичь предсердий. В большинстве случаев не развивается фатальная асистолия сердца, так как возникает замещающий эктопический ритм из предсердий, АВсоединения или желудочков. Внутрипредсердная блокада При внутрипредсердной блокаде переход синусового импульса через один или несколько межузловых проводящих путей предсердий замедлен или прерван. Эта блокада не имеет специфических признаков, ее трудно дифференцировать с гипертрофией левого предсердия. Электрокардиографические критерии неполной внутрипредсердной блокады (рис. 112): 1) волна Р изменяет свою форму, амплитуду, продолжительность и полярность; 2) длительность зубца Р в отведениях от конечностей достигает 0,12 с и больше. Рис. 112. Неполная внутрипредсердная блокада. Исключительно редко встречается полная блокада между предсердиями (предсердная диссоциация). При этом правое предсердие контролируется СУ, а левое находится под контролем эктопического очага с низкой отрицательной волной Р или наблюдается мерцание (трепетание) предсердия. Атриовентрикулярная блокада (АВ-блокада) АВ-блокада представляет собой нарушение проводимости импульсов из предсердий в желудочки, которое может быть замедленным или прерванным из-за патологически удлиненного рефракторного периода предсердий, АВ-соединения и (или) обеих ножек пучка Гиса. Классификация АВ-блокады. Неполная (частичная): Полная: I степень. III степень. II степень: а) 1-й тип Мобитца или Самойлова–Венкебаха; б) 2-й тип Мобитца; в) блокада 2:1; г) 3-й тип Мобитца или высокостепенная. Электрокардиографические критерии АВ-блокады I степени (рис. 113): 1) PQ больше 0,20 с; 2) вслед за каждой волной Р следует желудочковый комплекс. Рис. 113. АВ-блокада I степени. Электрокардиографические критерии АВ-блокады II степени 1 типа (рис. 114): 1) в последовательно идущих комплексах наблюдается постепенное удлинение интервала PQ и укорочение Р–Р перед паузой; 2) выпадение очередного желудочкового комплекса после наиболее удлиненного PQ; 3) исходный PQ может быть нормальным. Рис. 114. АВ-блокада II степени 1 типа Мобитца (Самойлова–Венкебаха). Соотношение атриовентрикулярной проводимости чаще всего 3:2 или 4:3. Соотношение может быть постоянным или же время от времени меняться. Электрокардиографические критерии АВ-блокады II степени 2 типа (рис. 115): выпадение очередного желудочкового комплекса без предварительного удлинения интервала PQ или PR, который изна 1) чально либо нормален, либо больше 0,20 с. Рис. 115. АВ-блокада II степени 2 тип Мобитца. Электрокардиографические критерии АВ-блокады II степени 2:1 (рис. 116): 1) при этом типе блокируется каждый 2-й импульс, т. е. регулярно выпадает каждое второе сокращение желудочков. Эта блокада занимает промежуточное положение между 1-м и 2-м типом АВ-блокады II степени. Рис. 116. АВ-блокада II степени 2:1. Электрокардиографические критерии АВ-блокады 3 типа (рис. 117): 1) для нее характерно блокирование подряд нескольких желудочковых комплексов (3:1, 4:1, 5:1 и т. д.), т. е. на 3, 4, 5 и т. д. число Р приходится I комплекс QRS. Рис. 117. АВ-блокада II степени 3 тип Мобитца. Электрокардиографические критерии полной АВ-блокады (рис. 118): 1) регистрируется два водителя ритма; при этом Р имеет синусовое происхождение, а QRS генерируется из центров автоматизма 2-го или 3-го порядка; 2) расстояние Р–Р меньше R–R; 3) волны Р идут независимо от комплекса QRS; 4) при проксимальном типе QRS имеет нормальную длительность (водитель ритма находится в АВ-соединении или пучке Гиса до разветвления на ножки), ЧСС больше 40 в 1 мин; при дистальном типе QRS широкий (водитель ритма в желудочках), ЧСС меньше 40 в 1 мин. Рис. 118. Полная АВ-блокада. Сочетание мерцательной аритмии с полной АВ-блокадой называется синдромом Фредерика (рис. 119). Рис. 119. Синдром Фредерика. Нарушения внутрижелудочковой проводимости К этим блокадам относят блокаду ножек ПГ, а также неспецифическую внутрижелудочковую блокаду. Топическая классификация блокад ножек ПГ. 1. Монофасцикулярные блокады (неполная и полная): а) блокада ПНПГ; б) блокада п.в.в. ЛНПГ; в) блокада з.н.в. ЛНПГ. 2. Бифасцикулярные блокады (неполная и полная): а) блокада ЛНПГ; б) блокада ПНПГ и п.в.в. ЛНПГ; в) блокада ПНПГ и з.н.в. ЛНПГ. 3. Трифасцикулярная блокада: а) неполная — электрокардиографические признаки АВ-блокады I или II степени в сочетании с бифасцикулярными блокадами; б) полная — соответствует полной дистальной АВ-блокаде. Блокада ПНПГ Электрокардиографические критерии полной блокады (рис. 120): 1) QRS больше 0,12 с; 2) QRS в отведениях V1, V2 в виде rsR, rSR, RSR, rR, RsR; 3) QRS в отведениях V5, V6 в виде qRS, зубец S больше 0,04 с; 4) в отведениях V1, V2 сегмент ST ниже изолинии, Т + или –; 5) QRS в III отведении и aVF как в V1, V2 и QRS в I отведении и aVL как в V5, V6; 6) QRS в aVR в виде QR, rSR. Рис. 120. Полная блокада ПНПГ. Электрокардиографические критерии неполной блокады (рис. 121): 1) длительность QRS не больше 0,11 с; 2) QRS в V1, V2 в виде rSr, rSR, rsR, RSR, rsr; 3) зубец S в V5, V6 или уширен, или не изменен; 4) в V1 (V2) иногда сегмент ST дислоцирован и Т отрицательный. Рис. 121. Неполная блокада ПНПГ. Блокада п.в.в. ЛНПГ Электрокардиографические критерии (рис. 122): 1) резкое отклонение электрической оси сердца влево ( < –30°–45°); 2) QRS равен 0,08–0,11 с; 3) R в aVL больше R в I; 4) в aVR зубец R больше или равен Q (S); 5) увеличение S в левых грудных отведениях; 6) изредка в V1–V3 может наблюдаться зубец q при отсутствии инфаркта миокарда в анамнезе (qrS); 7) QRS в V1 может иметь форму rSr, где r > r. Рис. 122. Блокада п.в.в. ЛНПГ. Блокада з.н.в. ЛНПГ Электрокардиографические критерии (рис. 123): 1) резкое отклонение электрической оси сердца вправо ( > +120°); 2) QRS равен 0,08–0,11 с; 3) в отведении aVR зубец R > S (Q); 4) отсутствуют другие причины, вызывающие смещение электрической оси сердца вправо: гипертрофия правого желудочка, сильно выраженное вертикальное положение сердца, WPW (тип А), боковой инфаркт миокарда, деформация грудной клетки. Рис. 123. Блокада з.н.в. ЛНПГ. Блокада ЛНПГ Электрокардиографические критерии полной блокады (рис. 124): 1) QRS больше 0,12 с; 2) широкий, расщепленный R в V5, V6, I, aVL, отсутствие q и S в этих отведениях; 3) расширенный или зазубренный S или QS в V1, V2 (иногда III, aVF); 4) в V5, V6 сегмент ST смещен вниз, Т–. Рис. 124. Полная блокада ЛНПГ. Электрокардиографические критерии неполной блокады (рис. 125): 1) QRS равен 0,10–0,11 с; 2) отсутствие q в V5, V6 и иногда зазубренность на R в V5, V6; 3) в V5, V6 (I, aVL) сегмент ST и зубец Т в норме или ST смещен вниз и Т –. Рис. 125. Неполная блокада ЛНПГ. Блокада ПНПГ и з.н.в. ЛНПГ Электрокардиографические критерии (рис. 126): 1) в правых грудных отведениях признаки блокады п.н.п. Гиса; 2) во фронтальной плоскости признаки отклонения электрической оси сердца вправо ( > +120°), при отсутствии данных за гипертрофию правого желудочка и других причин резкого отклонения электрической оси сердца вправо. Рис. 126. Блокада ПНПГ и з.н.в. ЛНПГ. Блокада ПНПГ и п.в.в. ЛНПГ Электрокардиографические критерии (рис. 127): 1) в правых грудных отведениях признаки блокады правой ножки пучка Гиса; 2) увеличение зубца S в левых грудных отведениях; 3) во фронтальной плоскости резкое отклонение электрической оси сердца влево ( < – 30°). Рис. 127. Блокада ПНПГ и п.в.в. ЛНПГ. Неспецифическая внутрижелудочковая блокада Электрокардиографическими признаками этой блокады являются зазубрины или расщепления R или S в одном или нескольких грудных отведениях при R > 5 мм. Преждевременное возбуждение желудочков Этот синдром возникает при функционировании дополнительных аномальных путей проведения. При этом синусовые импульсы активируют часть желудочков через дополнительный пучок проводящей ткани раньше остальной части мышцы желудочков, активирование которой осуществляется по нормальным проводниковым путям. На рис. 128 представлена схема анатомической основы преждевременного возбуждения желудочков. Рис. 128. Схема анатомической основы преждевременного возбуждения желудочков. Пучок Кента представляет собой видоизмененную миокардиальную ткань, локализованную в атриовентрикулярном кольце, которая может проводить импульсы из предсердий в желудочки. Пучок Джеймса состоит из проводящей ткани, соединяющей предсердия с дистальной частью АВ-пучка или с пучком Гиса. Пучок Махайма состоит из волокон проводниковой ткани, соединяющих верхнюю часть пучка Гиса с желудочками. Электрокардиографические критерии синдрома преждевременного возбуждения желудочков: 1) укорочение PQ (РR) < 0,12 с (кроме пучка Махайма); 2) наличие D (дельта) волны на восходящем колене R; 3) сопутствующие изменения ST и Т; 4) уширение QRS (>0,11 с, но <0,15 с). 2-й, 3-й и 4-й пункты не встречаются при функционировании пучка Джеймса. Синдром WPW встречается при функционировании пучка Кента. Для него характерны все электрокардиографические признаки синдрома преждевременного возбуждения желудочков. На рис. 129 представлены тип А и тип В синдрома WPW. Рис. 129. Синдром WPW: а — тип А; б — тип В; – дельта-волна. Выделяют несколько форм синдрома WPW. Наиболее распространенными являются следующие четыре формы. 1. Преждевременное возбуждение переднебазальной части правого желудочка; на ЭКГ тип В (в отведениях V1–V2 желудочковый комплекс преимущественно отрицательный). 2. Преждевременное возбуждение заднебазальной части правого желудочка; на ЭКГ тип В (желудочковый комплекс преимущественно отрицательный в V1). 3. Преждевременное возбуждение заднебазальной части левого желудочка; на ЭКГ тип А (желудочковые комплексы в грудных отведениях преимущественно положительные, иногда может быть отрицательная волна с патологическим Q в III, II, aVF). 4. Преждевременное возбуждение боковой части левого желудочка с нехарактерной ЭКГ, на которой видны немного укороченный PQ, небольшая волна, слегка уширенный или нормальный комплекс QRS при отсутствии изменений ST и Т. Синдром укорочения интервала PQ встречается при функционировании пучка Джеймса. При этом не наблюдается -волны и уширения комплекса QRS. Этот синдром называется синдромом CLC (Clerk–Levy–Critesco). Если укорочение PQ сопровождается пароксизмальными тахикардиями, то этот синдром называется LGL (Lown–Ganonq–Levine). Синдром преждевременного возбуждения желудочков при функционировании пучка Махайма на ЭКГ проявляется признаками WPW за исключением укорочения PQ. КОМБИНИРОВАННЫЕ НАРУШЕНИЯ РИТМА В основе этих нарушений лежит сочетание нескольких факторов (нарушение функции автоматизма, возбудимости и проводимости). Парасистолия Аритмия, возникающая за счет сосуществования в миокарде двух независимых водителей ритма (СУ и эктопический парацентр), один из которых «защищен» от другого, и каждый способен вызывать деполяризацию желудочков. В клетках парацентра импульсы вырабатываются с частотой, которая может быть ниже или выше синусового автоматизма. Если преобладает активность СУ,то автономия парацентра обеспечивается «блокадой входа», под которой понимают механизм, препятствующий синусовому фронту возбуждения проникать в парасистолический очаг. В тех случаях, когда доминирует парацентр, «блокада выхода» ограничивает число импульсов, распространяющихся за пределы парацентра. Электрокардиографические критерии парасистолии (рис. 130): 1) непостоянные предэктопические интервалы (интервалы сцепления); 2) сливные комплексы (слияние импульса из СУ и парацентра); 3) правило общего делителя, т. е. кратчайший R–R между парасистолами укладывается целое число раз во все другие более продолжительные интервалы. Рис. 130. Парасистолия: сл — сливные комплексы. Ритм из АВ-соединения с неполной ретроградной АВ-блокадой Электрокардиографические критерии (рис. 131): 1) нижнеузловой ритм; 2) RP > 0,20 с при АВ-блокаде I степени; 3) выпадают отдельные Р, периодика Самойлова–Венкебаха (3:2, 4:3, 5:4 и т. д.). Рис. 131. Ритм из АВ-соединения с неполной ретроградной АВ-блокадой. Атриовентрикулярная диссоциация Это вариант эктопического ритма из АВ-соединения с полной ретроградной АВ-блокадой. Существуют два источника ритма, при этом предсердия возбуждаются из СУ, а желудочки из АВ-соединения. Механизмы возникновения этого нарушения: 1) угнетение автоматизма СУ, 2) СА блокада, 3) неполная АВ-блокада, 4) усиление автоматизма подчиненных центров, 5) комбинация упомянутых механизмов. Электрокардиографические критерии атриовентрикулярной диссоциации (рис. 132): 1) RR < РР или равны РР при изоритмической диссоциации; 2) зубцы Р идут независимо от QRS; 3) QRS не изменен. Рис. 132. Атриовентрикулярная диссоциация. Атриовентрикулярная диссоциация с интерференцией Периоды антриовентрикулярной диссоциации сменяются периодами интерференции, когда импульс из СУ проходит через АВ-соединение и вызывает желудочковый захват, и после этого предсердия и желудочки начинают возбуждаться и сокращаться от одного источника, СУ (рис. 133). Рис. 133. Атриовентрикулярная диссоциация с интерференцией. Задания в тестовой форме для самоконтроля Выберите один или несколько правильных ответов. 1. СИНОАТРИКУЛЯРНАЯ БЛОКАДА ПРЕДСТАВЛЯЕТ СОБОЙ 1) замедление или полное прекращение проведения импульсов от СУ к предсердиям 2) нерегулярность ритма сердца любого происхождения 3) изменение локализации водителя ритма 4) замедление или полное прекращение проведения импульсов от предсердий к желудочкам 2. ЭКГ КРИТЕРИИ СИНОАТРИКУЛЯРНОЙ БЛОКАДЫ II СТЕПЕНИ ВКЛЮЧАЮТ В СЕБЯ 1) появление длительных пауз P-Р, во время которых отсутствует одна или более волн P и соответствующих им комплексов QRS 2) появление пауз, которые короче или равны сумме 2-х или нескольких нормальных интервалов Р-Р 3) появление пауз, которые длиннее суммы 2-х нормальных интервалов Р-Р 4) появление выскальзывающих сокращений из АВ-соединения 5) отсутствие изменений на обычной ЭКГ 3. ЭКГ КРИТЕРИИ АВ-БЛОКАДЫ I СТЕПЕНИ ВКЛЮЧАЮТ В СЕБЯ 1) увеличение PQ больше 0,20 с 2) регистрацию двух водителей ритма; при этом P имеет синусовое происхождение, а QRS генерируется из центров автоматизма 2-го или 3-го порядка 3) расстояние P-Р меньше R–R 4) отсутствие связи между волнами P и комплексами QRS 5) волны P связаны с желудочковым комплексом 4. К ЭКГ КРИТЕРИЯМ ПОЛНОЙ АВ-БЛОКАДЫ ОТНОСЯТСЯ: 1) наличие двух водителей ритма; при этом P имеет синусовое происхождение, а QRS генерируется из центров автоматизма 2-го или 3-го порядка 2) расстояние P-Р меньше R — R 3) отсутствие связи между волнами P и комплексами QRS 4) правильно 1) и 3) 5) правильно 1), 2) и 3) 5. К ЭКГ КРИТЕРИЯМ ПОЛНОЙ БЛОКАДЫ ПНПГ ОТНОСЯТСЯ: 1) QRS > 0,12 с 2) QRS > 0,2 с 3) QRS в отведениях V1, V2 в виде rsR', rSR', RSR', rR', RsR' 4) QRS в отведениях V5, V6 в виде qRS, зубец S больше 0,04 с 5) в отведениях V1, V2 сегмент ST ниже изолинии, Т + или 6) в отведениях V5, V6 сегмент ST ниже изолинии, Т + или 6. К ЭКГ КРИТЕРИЯМ ПОЛНОЙ БЛОКАДЫ ЛНПГ ОТНОСЯТСЯ: 1) QRS больше 0,12 сек 2) широкий, расщепленный R в V5, V6, I, aVL, отсутствие q и S в этих отведениях 3) в отведениях V1, V2 сегмент ST ниже изолинии, Т + или 4) расширенный или зазубренный S или QS в V1,V2 (иногда III, aVF) 5) в V5, V6 сегмент ST смещен вниз, Т7. ЭКГ КРИТЕРИИ ПРЕЖДЕВРЕМЕННОГО ВОЗБУЖДЕНИЯ ЖЕЛУДОЧКОВ ВКЛЮЧАЮТ В СЕБЯ 1) укорочение PQ (РR)<0,12 с (кроме пучка Махайма) 2) наличие волны на восходящем колене R 3) сопутствующие изменения ST и T 4) уширение QRS (> 0,11 с, но < 0,15 с) 5) QRS в отведениях V1, V2 в виде rsR', rSR', RSR', rR', RsR' 6) в отведениях V5, V6 сегмент ST ниже изолинии, Т + или 8. ЭКГ КРИТЕРИИ ПАРАСИСТОЛИИ ВКЛЮЧАЮТ В СЕБЯ 1) непостоянные предэктопические интервалы 2) сливные комплексы (слияние импульса из СУ и парацентра) 3) кратчайший R-R между парасистолами укладывается целое число раз во все другие более продолжительные интервалы 4) наличие волны на восходящем колене R 9. К МЕХАНИЗМАМ ВОЗНИКНОВЕНИЯ АТРИОВЕНТРИКУЛЯРНОЙ ДИССОЦИАЦИИ ОТНОСЯТСЯ: 1) угнетение автоматизма СУ 2) СА блокада 3) неполная АВ-блокада 4) усиление автоматизма подчиненных центров 5) комбинация упомянутых механизмов 6) правильно 1), 3), 5) 10. ЭКГ КРИТЕРИИ АТРИОВЕНТРИКУЛЯРНОЙ ДИССОЦИАЦИИ ВКЛЮЧАЮТ В СЕБЯ 1) R-R < Р-Р или равны Р-Р 2) PQ больше 0,20 с 3) в отведениях V1, V2 сегмент ST ниже изолинии, Т + или 4) зубцы P идут независимо от QRS 5) QRS не изменен ГЛАВА 6 ЭЛЕКТРОКАРДИОГРАММА ПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА Изменения ЭКГ при ИБС многообразны, однако все они могут быть сведены к электрокардиографическим признакам ишемии миокарда (зубец Т), ишемического повреждения (сегмент ST), некроза сердечной мышцы (QRS), а также их сочетаниям (Т, ST, QRS). Ишемия миокарда Ишемия миокарда характеризуется кратковременным уменьшением кровоснабжения отдельных участков миокарда, временной их гипоксией и преходящими нарушениями метаболизма сердечной мышцы. Под влиянием ишемии замедляется течение всех биоэлектрических процессов и в первую очередь процессов реполяризации сердечной мышцы. В ишемизированных участках процессы реполяризации начинаются позднее и длятся дольше, чем в здоровом миокарде. Виды ишемии миокарда 1. Субэндокардиальная ишемия миокарда. Процессы реполяризации, как и в норме, начинаются у эпикарда. Волна реполяризации движется в сторону ишемизированных субэндокардиальных отделов, где она замедляется, что на ЭКГ проявляется возникновением высокого положительного симметричного коронарного зубца Т (рис. 134). Рис. 134. Субэндокардиальная ишемия. 2. Субэпикардиальная ишемия миокарда. Процессы реполяризации начинаются у эндокарда и распространяются в сторону ишемизированного миокарда, под эпикардом, что на ЭКГ даст глубокий отрицательный зубец Т (рис. 135). Рис. 135. Субэпикардиальная ишемия. 3. Трансмуральная и интрамуральная ишемия миокарда. Эти виды ишемии встречаются чаще, чем чисто субэпикардиальная. Так же, как и при субэпикардиальной ишемии, процессы реполяризации в этих случаях в большей степени бывают замедлены в средних и субэпикардиальных отделах, и волна реполяризации распространяется от эндокарда к эпикарду. Изменения на ЭКГ аналогичны тем, которые наблюдаются при субэпикардиальной ишемии. Изменения зубца Т зависят не только от вида ишемии, но и от локализации ишемии в тех или иных отделах левого желудочка (рис. 136, 137, 138). Рис. 136. Изменения зубца Т в грудных отведениях при субэндокардиальной ишемии переднебоковой стенки левого желудочка. Рис. 137. Изменения зубца Т в грудных отведениях при субэпикардиальной ишемии переднебоковой стенки левого желудочка. Рис. 138. Изменения зубца Т в грудных отведениях при субэпикардиальной ишемии задней стенки левого желудочка. Электрокардиографические признаки ишемии миокарда: 1) изменение формы и полярности зубца Т; 2) высокий Т в грудных отведениях свидетельствует либо о субэпи-кардиальной, трансмуральной, интрамуральной ишемии задней стенки, либо о субэндокардиальной ишемии передней стенки; 3) отрицательный Т в грудных отведениях свидетельствует о субэпикардиальной, трансмуральной или интрамуральной ишемии передней стенки; 4) двухфазный (+/– или –/+) зубец Т обычно выявляется на границе ишемической зоны и интактного миокарда. Ишемическое повреждение миокарда Ишемическое повреждение миокарда развивается при более длительном нарушении кровоснабжения сердечной мышцы. Оно характеризуется более выраженными органическими изменениями в миокарде в виде дистрофии мышечных волокон. При повреждении нарушаются не только процессы реполяризации, но и возбуждение мышечных волокон. Во время возбуждения желудочков зона ишемического повреждения имеет меньший отрицательный потенциал, чем здоровый миокард, т. е. относительно положительная по отношению к окружающему полностью деполяризованному миокарду. Между здоровым миокардом и зоной ишемического повреждения возникает разность потенциалов, которая ответственна за появление вектора RST, направленного, как всегда, от — к +, т. е. от области здорового миокарда к зоне ишемического повреждения. Так же, как ишемия, ишемическое повреждение бывает субэндокардиальным (для него характерно смещение сегмента ST вниз от изолинии), субэпикардиальным или трансмуральным (сегмент ST смещается вверх от изолинии) (рис. 139). Рис. 139. Ишемическое повреждение. Изменения сегмента ST зависят не только от вида ишемического повреждения, но и от локализации патологического процесса (рис. 140, 141, 142). Рис. 140. Изменения сегмента ST в грудных отведениях при субэпикардиальном повреждении передней стенки левого желудочка. Рис. 141. Изменения сегмента ST в грудных отведениях при субэндокардиальном повреждении передней стенки левого желудочка. Рис. 142. Изменения сегмента ST в грудных отведениях при субэпикардиальном повреждении задней стенки левого желудочка. Электрокардиографические признаки ишемического повреждения: 1) изменение сегмента ST; 2) подъем сегмента ST в грудных отведениях свидетельствует о субэпикардиальном или трансмуральном повреждении передней стенки левого желудочка; 3) депрессия сегмента ST в грудных отведениях указывает на наличие ишемического повреждения в субэндокардиальных отделах передней стенки левого желудочка либо трансмурального или субэпикардиального повреждения задней стенки. Изменения электрокардиограммы при стенокардии Они характеризуются признаками ишемии (зубец Т) и (или) ишемического повреждения (сегмент ST и зубец Т). Характер изменений зависит от варианта стенокардии. 1. Стенокардия напряжения. При стенокардии напряжения в 50–70% случаев в состоянии покоя изменений на ЭКГ нет. Для выявления признаков ишемии или ишемического повреждения используются нагрузочные тесты (велоэргометрия, тредмил-тест и др.), тест чреспищеводной кардиостимуляции, а также фармакологическая проба с изопротеринолом. Наиболее типичными изменениями ЭКГ во время приступа стенокардии напряжения являются субэндокардиальное повреждение и трансмуральная ишемия (снижение сегмента ST на 1 мм и более в сочетании с изменениями зубца Т+/– или –). 2. Впервые возникшая стенокардия напряжения. У большинства больных в состоянии покоя вначале заболевания изменений на ЭКГ нет. По мере прогрессирования стенокардии могут появляться признаки субэндокардиальной ишемии (высокие зубцы Т) или субэндокардиального повреждения и трансмуральной ишемии (снижение сегмента ST и уменьшение амплитуды зубца Т, его двухфазность +– или Т–). 3. Прогрессирующая стенокардия напряжения. Для нее в большинстве случаев характерны изменения на ЭКГ уже в покое в виде трансмуральной ишемии (отрицательные зубцы Т). Во время приступа стенокардии ишемические изменения нарастают, и на ЭКГ появляется субэндокардиальное повреждение (к изменениям зубца Т присоединяется депрессия сегмента ST). 4. Спонтанная стенокардия (стенокардия Принцметала). В большинстве случаев в покое ЭКГ находится в пределах нормы. Во время ангинозного приступа на ЭКГ появляются признаки субэпикардиального (трансмурального) повреждения (подъем сегмента ST на 1–2 мм и более), нередко в сочетании с желудочковой экстрасистолией. Это наиболее часто отмечается при стенокардии Принцметала на фоне неизмененных или малоизмененных коронарных сосудов. При развитии спонтанной стенокардии на фоне выраженного атеросклероза коронарных артерий, во время ангинозного приступа на ЭКГ могут появляться признаки субэндокардиального повреждения в виде снижения сегмента ST. Некроз Некроз, или инфаркт, сердечной мышцы характеризуется необратимыми изменениями мышечных волокон — их гибелью. Некротизи-рованная ткань сердца не участвует в возбуждении, поэтому на ЭКГ, зарегистрированной в отведениях с положительным электродом над зоной некроза, выявляется прежде всего нарушение процесса деполяризации желудочков — изменение комплекса QRS. Характер этих изменений зависит от глубины поражения сердечной мышцы и локализации патологического процесса. Вокруг зоны некроза имеется зона ишемического повреждения (изменение ST) и ишемии (изменение зубца Т). Электрокардиографические признаки некроза сердечной мышцы: 1) патологический зубец Q (глубокий, широкий >0,03 с, деформированный); 2) уменьшение амплитуды зубца R, вплоть до полного исчезновения, комплекс QS; 3) изменение сегмента ST и зубца Т (в ряде случаев этот признак важнейший). В зависимости от глубины поражения выделяют следующие инфаркты миокарда (рис. 143): 1) крупноочаговый инфаркт миокарда (патологический Q, уменьшение амплитуды R, изменение сегмента ST и зубца Т; 2) трансмуральный инфаркт миокарда (комплекс QS в нескольких отведениях, изменение ST и Т); 3) интрамуральный инфаркт миокарда (уменьшение амплитуды R, изменение ST и Т); 4) мелкоочаговый инфаркт миокарда (изменение ST и Т); 5) субэндокардиальный инфаркт миокарда (выраженная депрессия сегмента ST в сочетании с изменением зубца Т). Рис. 143. Виды инфаркта миокарда в зависимости от глубины поражения: а — крупноочаговый; б — трансмуральный; в — интрамуральный; г — мелкоочаговый; д — субэндокардиальный. Рассмотрим формирование комплекса QRS в грудных отведениях в зависимости от глубины и локализации инфаркта миокарда (рис. 144). Представим, что в переднебоковой стенке левого желудочка имеется крупноочаговый некроз, охватывающий обширную зону сердечной мышцы, расположенную у эндокарда и в средних слоях стенки. При этом субэпикардиальные отделы переднебоковой стенки и передней стенки остаются непораженными. В первую половину возбуждения желудочков (рис. 144, а), когда волна деполяризации охватывает межжелудочковую перегородку и субэндокардиальные отделы стенки левого желудочка, участок, расположенный в переднебоковой стенке, не возбуждается, и в нем не возникает ЭДС. В этот период суммарный моментный вектор QRS создается векторами возбуждения непораженных отделов межжелудочковой перегородки, задней стенки и переднеперегородочной области левого желудочка. Этот вектор направлен в сторону отрицательных полюсов отведений V4–V6. Поэтому в отведениях V4–V6 в это время фиксируется отрицательное отклонение — зубец Q. В следующую стадию деполяризации (рис. 144, б) волна возбуждения охватывает уже непораженные субэпикардиальные отделы левого желудочка над зоной некроза, а также в других отделах сердца. Возбуждение при этом, как и в норме, распространяется по направлению к эпикарду, а суммарный моментный вектор деполяризации направлен в сторону положительных электродов грудных отведений V4–V6. В этих отведениях регистрируется теперь положительное отклонение — небольшой зубец R. Рис. 144. Формирование комплекса QRS в грудных отведениях при крупноочаговом инфаркте миокарда переднебоковой стенки левого желудочка: а — начало деполяризации желудочков; б — окончание деполяризации желудочков. Предположим теперь, что в переднеперегородочной области имеется трансмуральный некроз (рис. 145). При этом значительный участок миокарда передней части межжелудочковой перегородки и передней стенки левого желудочка полностью не участвует в возбуждении, а во время деполяризации желудочков не возникает ЭДС. В то же время, в остальных отделах сердечной мышцы, в частности в боковой и задней стенках левого желудочка, а также в задней части межжелудочковой перегородки, волна деполяризации, как и в норме, беспрепятственно распространяется от эндокарда к эпикарду. ЭДС этих областей, объединяясь, отклоняет суммарный вектор QRS в сторону, противоположную области некроза, т. е. назад и слегка влево. Рис. 145. Формирование комплекса QS в грудных отведениях при трансмуральном инфаркте миокарда передней стенки левого желудочка: а — начало деполяризации желудочков; б — окончание деполяризации желудочков. Суммарные моментные векторы как начальной, так и конечной деполяризации желудочков направлены в сторону отрицательных полюсов отведений V1–V3. Поэтому в этих отведениях формируется комплекс QS. В остальных отведениях регистрируется малоизмененный желудочковый комплекс QRS, а в V4, положительный электрод которого расположен над зоной нетрансмурального некроза, регистрируется комплекс типа Qr. При инфаркте миокарда, локализованном в нижних (заднедиафрагмальных) отделах левого желудочка (рис. 146), суммарный вектор деполяризации желудочков обращен к отрицательным полюсам отведений III, aVF (II), где и регистрируется зубец Q или комплекс QS. Рис. 146. Формирование комплекса QRS в отведениях от конечностей ( II, III, aVF ) при инфаркте миокарда нижней стенки левого желудочка. Рассмотрим теперь, как изменится форма комплекса QRS при заднебазальной локализации некроза (рис. 147). Рис. 147. Формирование комплекса QRS в грудных отведениях при инфаркте миокарда заднебазальной стенки левого желудочка. В этом случае обширный участок задней стенки практически не участвует в возбуждении. Суммирующие ЭДС непораженного миокарда межжелудочковой перегородки, передней и боковой стенок левого желудочка отклоняют суммарный результирующий вектор желудочковой деполяризации вперед, т. е. в сторону положительных полюсов отведений V 1–V3, что приводит к увеличению амплитуды зубца R в этих отведениях. Однако этот признак является реципроктным (зеркальным) при заднебазальном инфаркте миокарда. Достоверные признаки заднебазального инфаркта миокарда могут быть зарегистрированы только в дополнительных отведениях (V7–V9), которые фиксируются над зоной некроза. ЭКГ при инфаркте миокарда изменяется в зависимости от времени, прошедшего от начала некроза. На рис. 148 представлена динамика ЭКГ во времени при крупноочаговом инфаркте миокарда. Рис. 148. Динамика ЭКГ при крупноочаговом инфаркте миокарда. В связи с этим в течение инфаркта миокарда можно выделить следующие стадии: 1) стадию повреждения, или острейшую стадию, продолжительностью от нескольких часов до 1–3 суток (подъем ST и +Т); 2) острую стадию — до 2–3 недель от начала ангинозного приступа (патологический Q или QS, уменьшение амплитуды R, подъем ST, +T в последующем +/–Т); 3) подострую стадию — до 1,5–2 мес. от начала инфаркта (ST приближается к изолинии, Т–); 4) стадию рубцевания — до 4–8 мес. от начала инфаркта (ST на изолинии, зубец Т — или + или изоэлектричен, иногда появляется rS на месте QS). Для острого инфаркта миокарда (стадии 1, 2 и начало 3) характерны реципроктные изменения в виде снижения сегмента ST и Т –+ на противоположной инфаркту миокарда стенке. На рис. 149 представлена динамика ЭКГ в зависимости от стадии инфаркта миокарда. Рис. 149. Динамика ЭКГ в зависимости от стадии инфаркта миокарда: а — острейшая стадия; б — острая стадия; в — подострая стадия; г — рубцевание. Стадии инфаркта миокарда можно диагностировать по ЭКГ только при крупноочаговом и трансмуральном инфаркте миокарда. В зависимости от локализации патологического процесса по ЭКГ можно выделить следующие инфаркты миокарда: 1. Передние инфаркты миокарда. A. Переднесептальный или передней части межжелудочковой перегородки (V1–V3, реже I, aVL). Электрокардиографические признаки: QS или qrS в сочетании с изменением ST–Т, –T; отсутствие нарастания зубца R с V1 по V3; исчезновение зубца q в V5, V6 или в I в сочетании со 2-м признаком. Б. Инфаркт передней стенки левого желудочка (V3, V4, а также в А по Небу, I, aVL). Электрографические признаки: QS или Qr, реже qrS, QR, QRs в сочетании с изменениями ST–Т, –T; B. Инфаркт миокарда переднесептальной области и передней стенки левого желудочка (с V1,2–V4, А по Небу и реже I, aVL). Электрокардиографические признаки: Сочетаются признаки переднесептального и переднего инфаркта миокарда. Г. Переднебоковой инфаркт миокарда (V3–V6, I, aVL, II, А и I по Небу). Электрокардиографические признаки: QS или Qr в сочетании с изменением ST–Т. Д. Переднераспространенный (V1,2–V6, I, aVL, II, А и I по Небу). Электрокардиографические признаки: Сочетаются признаки переднесептального инфаркта миокарда с переднебоковым. Для передних инфарктов миокарда характерны реципроктные изменения в отведениях III, aVF, D по Небу. 2. Боковые инфаркты миокарда. A. Инфаркт миокарда боковой стенки (V5, V6, I, aVL, II, I по Небу). Электрокардиографические признаки: Qr реже QS или qRS, QrS, qrS в сочетании с изменением ST–Т, –T; реципроктные изменения в V1, V2 в виде увеличения амплитуды R, +T. Б. Переднебоковой инфаркт миокарда: см. выше. B. Заднебоковой инфаркт миокарда: см. задние инфаркты миокарда. Г. Высокий боковой инфаркт миокарда (aVL, реже I). Электрокардиографические признаки: Qr или QS в сочетании с изменением ST–T, –T. 3. Задние инфаркты миокарда. A. Заднедиафрагмальный или нижний инфаркт миокарда (III, aVF, II, D по Небу). Электрокардиографические признаки: Qr или QS в сочетании с изменением ST–Т, –T; реципроктные изменения в V1–V3, V4, иногда I, aVL, А по Небу. Б. Заднебазальный инфаркт миокарда (V7–V9, D по Небу). Электрокардиографические признаки: Qr или QS в сочетании с изменением ST–T; на обычной ЭКГ имеются только реципроктные признаки в виде увеличения амплитуды зубца R в сочетании со снижением ST и +T в отведениях V1–V3. B. Обширный инфаркт миокарда задней стенки (заднедиафрагмальный в сочетании с заднебазальным). Г. Заднебоковой инфаркт миокарда (III, aVF, II, D по Небу, V5, V6, I, aVL, I по Небу, при вовлечении базальных отделов появляются также изменения в отведениях V7–V9). Электрокардиографические признаки: Qr, QS или QR в сочетании с изменением ST–Т, –T; реципроктные изменения могут быть в V1–V3. 4. Циркулярный верхушечный инфаркт миокарда. (III, aVF, D по Небу, может быть V7–V9, а также с V3 по V6, I, II, aVL, А и I по Небу) 5. Переднезадний или глубокий перегородочный инфаркт миокарда. (II, III, aVF, D по Небу, иногда V7–V9, V1–V4, А по Небу) На рис. 150, 151 представлены ЭКГ при разной локализации инфаркта миокарда. Инфаркты миокарда других локализаций (инфаркт сосочковых мышц, правого желудочка, предсердий) встречаются крайне редко и диагностика их с помощью обычной ЭКГ затруднена. Рис. 150. ЭКГ при передней локализации инфаркта миокарда левого желудочка: а — при крупноочаговом переднеперегородочном; б — при крупноочаговом переднебоковом и верхушечном; в — при трансмуральном переднераспространенном; г — при мелкоочаговом в области верхушки и переднебоковой стенки. Рис. 151. ЭКГ при задней локализации инфаркта миокарда левого желудочка: а — при крупноочаговом распространенном заднем; б — при мелкоочаговом заднедиафрагмальном; в — при крупноочаговом заднедиафрагмальном; г — при крупноочаговом заднедиафрагмальном и заднебазальном. О затруднениях в электрокардиографической диагностике инфаркта миокарда Они могут быть связаны, с одной стороны, с гипердиагностикой инфаркта миокарда, т. е. с наличием так называемых инфарктоподобных ЭКГ, а с другой — с отсутствием типичных электрокардиографических признаков некроза сердечной мышцы при клинике острой коронарной недостаточности. А. Инфарктоподобные ЭКГ. 1. Изменения комплекса QRS, регистрация патологического зубца Q (более 0,03–0,04 с и с зазубринами): а) Гипертрофия и дилатация сердца: гипертрофия и (или) расширение полостей сердца (в основном левых) и гипертрофия межжелудочковой перегородки наблюдается при кардиомиопатиях, миокардите Абрамова– Фидлера, а также тяжелых миокардиодистрофиях. При этом могут регистрироваться как QS в правых, так и углубление и уширение зубца Q в левых грудных отведениях. Однако при указанных заболеваниях нет динамики ЭКГ, характерной для инфаркта миокарда; гипертрофия и перегрузка правых отделов сердца чаще всего встречается при легочном сердце. При хроническом могут появляться QS или Qr в правых грудных отведениях, а острое легочное сердце, как правило, характеризуется появлением q в сочетании со снижением или подъемом ST и отрицательным Т в III отведении, а также отрицательным Т в правых грудных отведениях. Однако сочетание q в III отведении с S в 1 отведении, отсутствие характерной дискорданности сегмента ST, a также быстрая динамика ЭКГ предполагают развитие острого легочного сердца. б) Блокады ножек пучка Гиса: полная блокада ЛНПГ может имитировать переднеперегородочный инфаркт миокарда (QS с V1 по V3). Однако при указанной блокаде в отведении V4 желудочковый комплекс имеет форму rS или RS, тогда как при инфаркте миокарда QR, qR или QS; блокада ЛНПГ в сочетании с блокадой п.в.в. ЛНПГ может напоминать задний трансмуральный инфаркт миокарда (QS во II, III, aVF). Помогает в дифференциальной диагностике отсутствие характерной для инфаркта миокарда динамики со стороны сегмента ST и зубца Т; при терминальном типе блокады п.в.в. ЛНПГ формируется q в I, aVL отведениях как при высоком боковом инфаркте миокарда. Однако при блокаде не бывает реципроктного уширения r в III и aVF (rS). В некоторых случаях при блокаде п.в.в. ЛНПГ появляются изменения начальной части желудочкового комплекса в правых грудных отведениях по типу qrS или QS, что связано с низким расположением сердца в грудной клетке. Если снять отведения V1–V3 на 2–3 ребра ниже, то при блокаде зубец q исчезает, в то время как при инфаркте миокарда он не только не исчезает, а может даже увеличиваться; при блокаде з.н.в. ЛНПГ возможно появление qR во II, III, aVF отведениях, что создает ложную картину нижнего инфаркта миокарда, однако при этом нет характерной для инфаркта миокарда динамики ЭКГ. в) Синдром WPW может имитировать патологический Q (QS в III, aVF отведениях), создавая ложную картину заднего инфаркта миокарда. Однако для WPW в большинстве случаев характерна дискорданность ST и Т в одном отведении, в отличие от конкорданности при остром инфаркте миокарда. 2. Изменения сегмента ST: а) Подъем сегмента ST может наблюдаться при перикардитах. Однако при них, как правило, нет характерной для инфаркта миокарда дискорданности указанного сегмента (подъем ST в зоне инфаркта миокарда и его депрессия на противоположной стенке). б) Подъем сегмента ST встречается при синдроме ранней реполяризации желудочков. При этом подъем ST сочетается с увеличением амплитуды зубца Т или отрицательным Т, как в острейшую или острую фазу инфаркта миокарда. Однако застывшая ЭКГ при этом синдроме позволяет исключить острый инфаркт миокарда. в) Снижение сегмента ST, напоминающее субэндокардиальный инфаркт миокарда, может наблюдаться при интоксикации гликозидами. Однако при последней нет характерной для инфаркта миокарда динамики ЭКГ. Б. Отсутствие характерных для инфаркта миокарда электрокардиографических признаков. Затруднения в электрокардиографической диагностике инфаркта миокарда могут быть связаны с несколькими причинами: 1. Технические причины. Например, сняты только стандартные отведения, а при передних инфарктах миокарда патология регистрируется, в основном, в грудных отведениях. Чтобы избежать таких ошибок, необходимо снимать все 12 отведений и еще 3 отведения по Небу, что значительно повышает качество распознавания локализации инфаркта. 2. Нормализация сегмента ST и зубца Т после купирования болевого синдрома. При этом изменения на ЭКГ, характерные для инфаркта миокарда, могут появиться спустя 2–3 дня. Чтобы избежать ошибок в подобных случаях, надо снимать ЭКГ в динамике. 3. Недоучет малоинформативных изменений ЭКГ, а также непатологических q(Q): а) при высоком боковом инфаркте миокарда изменения могут быть только в aVL, где и в норме Q может быть 0,04 с; б) при изолированном боковом инфаркте миокарда часто отсутствует Q, а имеется только изменение ST–T в I, aVL, V5–V6 отведениях; в) при инфаркте миокарда передней стенки возможно появление зубца q в отведениях V1– V3 длительностью не более 0,02–0,03 с; г) при расположении инфаркта миокарда в той области, которая возбуждается позднее (задненижние, боковые и заднебазальные отделы левого желудочка и межжелудочковой перегородки) и при отсутствии в этом отведении до инфаркта миокарда q, при развитии последнего вместо патологического Q может быть комплекс rS; д) нижнебоковой инфаркт миокарда в сочетании с верхушечным часто напоминает R-тип гипертрофии правого желудочка; е) зубец Q отсутствует при мелкоочаговых, интрамуральных и субэндокардиальных инфарктах миокарда. Во всех этих случаях следует обращать внимание на динамику сегмента ST и зубца Т, характерную для острого инфаркта миокарда. ж) заднебазальный инфаркт миокарда на обычной ЭКГ не имеет прямых признаков, а только косвенные в виде увеличения R и высокого Т в V1–V2, где подобные изменения могут наблюдать при гипертрофии правого желудочка. Однако в отличие от R-типа гипертрофии правого желудочка при инфаркте миокарда время внутреннего отклонения в правых грудных отведениях 0,04 с. Для диагностики заднебазального инфаркта миокарда необходимо снимать дополнительные отведения V7–V9. 4. Развитие инфаркта миокарда на фоне имеющихся нарушений проводимости или одновременно с ними. а) наибольшие трудности связаны с блокадой ЛНПГ и ее ветвей. Признаки переднего инфаркта миокарда обычно нивелируются при полной блокаде ЛНПГ. В этих случаях в диагностике могут помочь изменения сегмента ST и зубца Т во времени, а также наличие QS, QR в V4. Эта блокада также может маскировать и признаки нижнего инфаркта миокарда. Если инфаркт миокарда распространяется на межжелудочковую перегородку, то тогда в III, II, aVF отведениях может появиться зубец q; б) при сочетании переднеперегородочного инфаркта миокарда с блокадой п.в.в. ЛНПГ вместо QS в отведениях V1–V3 может быть rS. В таких случаях для диагностики инфаркта миокарда надо снять отведения V1–V3 на 1–2 ребра выше и тогда при инфаркте миокарда появятся комплексы QS в этих отведениях. При сочетании переднебокового инфаркта миокарда с блокадой п.в.в. ЛНПГ в I и aVL отведениях уменьшается зубец R вплоть до появления QS, а во II и III отведениях r. Эта блокада может маскировать также признаки нижнего инфаркта миокарда: вместо QS или QR в III, aVF отведениях будут комплексы rS, rSr, qrS. 5. Развитие повторных инфарктов миокарда. Повторные инфаркты миокарда Повторные инфаркты миокарда выявляются труднее, чем первичные. Диагностике повторных инфарктов миокарда помогает сравнение ЭКГ, снятой после приступа загрудинных болей, с предыдущими ЭКГ больного. Признаки повторного инфаркта миокарда зависят от того, как расположен острый некроз сердечной мышцы по отношению к старым рубцовым изменениям в миокарде. Кроме того, на ЭКГ оказывает влияние величина острого инфаркта и рубцов. 1. Острый инфаркт миокарда расположен в отдалении от старого рубцового поля. Например, острый инфаркт в области боковой стенки, а рубец в области перегородки. На ЭКГ видны признаки свежего инфаркта миокарда в отведениях V5, V6, I, aVL и рубцы в V1–V3. 2. Острый инфаркт миокарда возникает на периферии рубца. На ЭКГ при этом также хорошо видны признаки свежего инфаркта миокарда и рубцовые изменения. 3. Острый инфаркт миокарда в области старых рубцовых изменений. Диагностика крайне затруднительна. Могут отсутствовать изменения на ЭКГ, может быть «ложноположительная» динамика ЭКГ (Т был –, стал +), qR может превращаться в Qr в сочетании с подъемом ST и +Т. 4. Острый инфаркт миокарда на стенке, противоположной рубцовым изменениям: а) Острый инфаркт значительно больше по размерам старого рубца. Четко видны признаки свежего инфаркта миокарда (иногда размеры по ЭКГ меньше действительных), признаки рубца уменьшаются или даже исчезают. б) Острый инфаркт миокарда меньше рубцов. Острый инфаркт миокарда может не выявляться или видны только изменения сегмента ST и зубца Т. Иногда могут уменьшаться рубцовые изменения. в) Острый инфаркт миокарда равен по величине старому рубцовому полю. На ЭКГ будут признаки свежего инфаркта миокарда и рубцовые изменения. Очень редко после приступа ангиозных болей исчезают признаки свежего инфаркта миокарда и рубец. Задания в тестовой форме для самоконтроля Выберите один или несколько правильных ответов. 1. ЭКГ ПРИЗНАКИ ИШЕМИИ МИОКАРДА ВКЛЮЧАЮТ В СЕБЯ 1) изменение формы и полярности зубца Т 2) укорочение PQ (РR)<0,12сек (кроме пучка Махайма) 3) наличие волны на восходящем колене R 4) высокий Т в грудных отведениях 5) изменение сегмента ST и зубца Т 2. ДЛЯ ДИАГНОСТИКИ СТЕНОКАРДИИ НАПРЯЖЕНИЯ ИСПОЛЬЗУЮТ 1) велоэргометрию 2) тредмил-тест 3) тест чрезпищеводной кардиостимуляции 4) запись ЭКГ вне приступа 5) холодовую пробу 3. ЭКГ ПРИЗНАКИ НЕКРОЗА СЕРДЕЧНОЙ МЫШЦЫ ВКЛЮЧАЮТ В СЕБЯ 1) патологический зубец Q 2) замедление или полное прекращение проведения импульсов от СУ к предсердиям 3) уменьшение амплитуды зубца R, вплоть до QS 4) изменение сегмента ST и зубца T 4. В ЗАВИСИМОСТИ ОТ ГЛУБИНЫ ПОРАЖЕНИЯ ВЫДЕЛЯЮТ ИНФАРКТ МИОКАРДА 1) крупноочаговый 2) трансмуральный 3) интрамуральный инфаркт 4) мелкоочаговый 5) субэндокардиальный 6) правильно 1)-5) 5. В ТЕЧЕНИЕ ИНФАРКТА МИОКАРДА ВЫДЕЛЯЮТ СЛЕДУЮЩИЕ СТАДИИ: 1) острейшую 2) острую 3) подострую 4) рубцевания 5) регенерации 6. К ЭКГ ПРИЗНАКАМ ПЕРЕДНЕСЕПТАЛЬНОГО ИНФАРКТА МИОКАРДА ОТНОСЯТСЯ: 1) QS или qrS в сочетании с изменением ST –T в отв. V1 — V3, I, aVL 2) реципроктные признаки в виде увеличения амплитуды зубца R в сочетании со снижением ST и +T в отведениях V1 — V3 3) отсутствие нарастания зубца R с V1 по V3 4) зубец q в V5, V6 7. К ЭКГ ПРИЗНАКАМ ЗАДНЕДИАФРАГМАЛЬНОГО ИНФАРКТА МИОКАРДА ОТНОСЯТСЯ 1) Qr или QS в сочетании с изменением ST –T в отв. III, aVF, II, D по Небу 2) реципроктные изменения в V1 — V3, V4, иногда I, aVL, А по Небу. 3) отсутствие нарастания зубца R с V1 по V3; 4) исчезновение зубца q в V5, V6 или в I в сочетании со 2-м признаком 8. К ЭКГ ПРИЗНАКАМ ЗАДНЕБОКОВОГО ИНФАРКТА МИОКАРДА ОТНОСЯТСЯ: 1) Qr, QS или QR в сочетании с изменением ST –Т в отв. III, aVF, II, D по Небу, V5, V6, I, aVL 2) реципроктные изменения могут быть в V1 — V3 3) исчезновение зубца q в V5, V6 4) отсутствие нарастания зубца R с V1 по V3 9. К ЭКГ ПРИЗНАКАМ ЗАДНЕБАЗАЛЬНОГО ИНФАРКТА МИОКАРДА ОТНОСЯТСЯ: 1) реципроктные изменения в V5, V6 2) исчезновение зубца q в V5, V6 3) Qr или QS в сочетании с изменением ST-T в отв.V7-V9, D по Небу 4) реципроктные признаки в виде увеличения амплитуды зубца R в сочетании со снижением ST и +T в отведениях V1 — V3 10. ЭКГ ПРИЗНАКИ ИШЕМИЧЕСКОГО ПОРАЖЕНИЯ МИОКАРДА 1) развиваются при длительном нарушении кровоснабжения сердечной мышцы 2) обусловлены дистрофией мышечных волокон 3) быстро обратимы 4) характеризуются нарушениями проводимости 5) характеризуются изменениями комплекса QRST ГЛАВА 7 ЭЛЕКТРОКАРДИОГРАММА ПРИ НЕКОТОРЫХ ЗАБОЛЕВАНИЯХ И СИНДРОМАХ Острое легочное сердце (тромбоэмболия легочной артерии) Эмболия легочной артерии приводит к внезапному появлению легочной гипертензии и развитию острого легочного сердца. Основные признаки на ЭКГ при этом появляются не всегда, но если таковые имеются, то это обычно выражается следующими изменениями. 1. Признак Q3–S1. В III отведении определяется выраженный зубец q (Q), иногда достаточно глубокий, который может регистрироваться и в отведении aVF. Во II стандартном отведении патологический зубец q отсутствует. Зубцы q (Q) в III и aVF отведениях сопровождаются появлением заметного зубца S в I и aVL отведениях. 2. Подъем сегмента ST в III, aVF отведениях и его депрессия в I и aVL отведениях и иногда во II стандартном отведении. Элевация ST носит характер монофазной кривой и сливается с положительным зубцом Т. При этом в дальнейшем происходит динамика изменений в виде возвращения сегмента ST к изолинии и формирования отрицательного зубца Т в III и aVF отведениях. Указанные критерии могут симулировать заднедиафрагмальный инфаркт миокарда, в связи с чем необходим дифференциальный диагноз с учетом следующих признаков: 1. При эмболии легочной артерии отсутствует патологический зубец q во II стандартном отведении, который должен быть при инфаркте миокарда. 2. Зубец q в отведении aVF обычно мал по амплитуде. Длительность зубца Q в III стандартном отведении и в отведении aVF при эмболии легочной артерии не превышает 0,03 с. 3. При эмболии легочной артерии имеется выраженный зубец S в I отведении, нехарактерный для неосложненного инфаркта миокарда. 4. Динамика ЭКГ со стороны сегмента ST и зубца Т во II, III и aVF отведениях при эмболии легочной артерии происходит быстрее, чем при инфаркте миокарда. 5. При эмболии легочной артерии обычно возникают признаки острой перегрузки правых отделов сердца: отклонение ЭОС вправо, феномен SI–SII–SIII, появление «P-pulmonale», увеличение амплитуды зубца R во II, III, aVF отведениях, признаки гипертрофии ПЖ. На рис. 152 представлена ЭКГ при эмболии легочной артерии. Рис. 152. Изменения ЭКГ при типичной эмболии легочной артерии. Комплекс QRS в III, aVF отведениях типа qR. Зубец S в I и aVL отведениях выражен. Сегмент ST в III стандартном отведении несколько выше изолинии, а в отведениях I, II, aVL, V 3– V6, напротив, ниже ее. Зубец Т в III отведении отрицательный. Имеется элевация сегмента ST в правых грудных отведениях и отрицательный зубец Т в отведениях V 1–V4. Перегрузка правого предсердия. ЭКГ при перикардите Характерные изменения ЭКГ при остром перикардите определяются у 80% больных. В 20% случаев регистрируется нормальная ЭКГ или выявляются неспецифические изменения. Электрокардиографическое заключение острого перикардита основывается на изменениях сегмента ST и зубца Т, динамику которых можно разделить на 4 стадии. I стадия характеризуется подъемом сегмента ST в тех отведениях, где комплекс QRS направлен вверх с одновременным снижением сегмента ST в отведениях с комплексом QRS, направленным вниз. Подъем сегмента ST может иметь вогнутую форму или располагаться горизонтально вплоть до вершины зубца Т. Он имеет иногда выпуклую форму с дугой, обращенной вверх. Сегмент ST переходит в положительный зубец Т. Подъем сегмента ST может определяться одновременно в I, II, III, aVF отведениях и с V3 по V6. Наоборот, в отведении aVR, а иногда в V1, V2 и (или) в aVL наблюдается его снижение. Подъем сегмента ST наблюдается сразу в большинстве отведений, хотя у части больных он может определяться лишь в нескольких отведениях. В I стадии зубцы Т могут быть увеличенной амплитуды, заостренными или закругленными, возможно, однако, и снижение их амплитуды. Характерными считаются конкордантные изменения сегмента ST и зубца Т, наряду с отсутствием патологического зубца Q. Изменения ЭКГ, типичные для I стадии, появляются обычно в течение первых 10–14 дней. Часто подъем сегмента ST в грудных отведениях сохраняется значительно дольше, чем в отведениях от конечностей. Во II стадии сегмент ST постепенно опускается к изолинии. Амплитуда зубца Т постепенно снижается и часто он становится сглаженным. Иногда на вершине его определяется небольшая зазубренность в одном или нескольких отведениях. Сегмент ST непосредственно переходит в зубец Т, образуя изоэлектрический интервал ST–Т. Иногда появляется начальная негативность зубца Т. Эта стадия длится несколько дней или недель. В III стадии зубец Т становится отрицательным. Он может быть заостренным и симметричным. Эта стадия обычно начинается в конце 2-й или 3-й недели заболевания и продолжается от 1–2 недель до нескольких месяцев. Отрицательные зубцы Т могут сохраняться на ЭКГ даже после исчезновения всех симптомов заболевания. В IV стадии изменения зубца Т постепенно исчезают. Зубец Т становится менее отрицательным, изоэлектричным или положительным, принимая нормальную форму и размеры. Эта стадия может продолжаться до 3 месяцев. На Рис. 153. ЭКГ при остром перикардите. Сегмент ST в отведениях I, II, III, aVF, V1–V6 значительно приподнят над изолинией, а в отведении aVR ниже последней. Зубец Q отсутствует. Изменения ЭКГ при перикардите сходны с таковыми при инфаркте миокарда. Для дифференциальной диагностики этих заболеваний используют ряд признаков: 1. При перикардите изменения сегмента ST (подъем) наблюдаются одновременно в большинстве отведений, что не характерно для инфаркта миокарда, при котором аналогичный признак отмечается либо в отведениях от задней, либо от передней стенки. 2. При перикардите чаще, чем при инфаркте миокарда, подъем сегмента ST сочетается с положительными зубцами Т, который в острую стадию инфаркта миокарда трудно выделить из сегмента ST или он отрицательный. 3. Для перикардита характерно конкордантное смещение сегмента ST, тогда как при инфаркте миокарда оно, напротив, носит дискордантный характер. 4. Подъем сегмента ST при перикардите обычно выражен меньше, чем при инфаркте миокарда. 5. При перикардите зубец Т остается положительным до тех пор, пока сегмент ST не опускается к изолинии. При остром инфаркте миокарда отрицательные зубцы Т появляются еще до полного возвращения сегмента ST к изолинии. 6. Амплитуда отрицательньх зубцов Т при перикардите обычно незначительна, тогда как при инфаркте миокарда она больше, что приводит к формированию глубоких коронарных зубцов Т. 7. При перикардите отсутствует патологический зубец Q, который регистрируется при инфаркте миокарда. 8. При перикардите ЭКГ в подавляющем большинстве случаев постепенно полностью нормализуется, а после перенесенного инфаркта миокарда сохраняются характерные рубцовые изменения. ЭКГ при миокардитах Многообразные варианты ЭКГ при миокардитах могут быть классифицированы следующим образом. 1. Различные нарушения проводимости (АВ-блокада I, II, III степени, внутрижелудочковые блокады, удлинение интервала QT и др). 2. Разнообразные нарушения сердечного ритма (синусовая тахикардия, эктопические ритмы, мерцательная аритмия, экстрасистолия и др.). 3. Изменения сегмента ST и зубца Т подобные тем, которые наблюдаются при остром перикардите. 4. Псевдоинфарктные изменения ЭКГ, выражающиеся в изменении сегмента ST и зубца Т, иногда с образованием патологического зубца Q. 5. Нормальная ЭКГ. Выраженность изменений ЭКГ обычно зависит от тяжести поражения миокарда. На рис. 154 представлена ЭКГ больного с тяжелым миокардитом. Рис. 154. ЭКГ при тяжелом миокардите. ЭКГ при гипокалиемии Гипокалиемия развивается при недостатке поступления калия с пищей, при значительной потере жидкости (неукротимая рвота, понос, массивный диурез при терапии мочегонными средствами), при первичном гиперальдостеронизме, длительном применении кортикостероидов, при болезни Иценко–Кушинга, диабетической коме, передозировке сердечных гликозидов и др. Снижение содержания внутриклеточного калия приводит к следующим изменениям конечной части желудочкового комплекса: 1) горизонтальному смещению сегмента ST ниже изолинии; 2) уменьшению амплитуды зубца Т или формированию двухфазного (+/–) или отрицательного зубца Т; 3) увеличению амплитуды зубца U; 4) удлинению электрической систолы желудочков — интервала QT. На рис. 155 представлена ЭКГ больного с гипокалиемией. Рис. 155. ЭКГ больного с гипокалиемией. ЭКГ при гиперкалиемии Гиперкалиемия наблюдается у больных с заболеваниями почек, осложненными почечной недостаточностью и при передозировке препаратов калия. Для гиперкалиемии характерно: 1) высокие, узкие, заостренные положительные зубцы Т; 2) укорочение электрической систолы желудочков — интервала QT; 3) замедление проводимости, развитие блокад сердца; 4) склонность к синусовой брадикардии. На рис. 156 представлена ЭКГ больного с гиперкалиемией. Рис. 156. ЭКГ больного с гиперкалиемией. ЭКГ при кардиомиопатиях Типичных изменений ЭКГ у больных кардиомиопатиями (дилатационная, гипертрофическая, рестриктивная) не наблюдается. Однако электрокардиографическое исследование имеет важное значение в комплексной диагностике кардиомиопатии. Можно выделить следующие варианты ЭКГ при кардиомиопатиях: а) гипертрофия ЛЖ; б) гипертрофия ПЖ; в) гипертрофия обоих желудочков; г) инфарктоподобные изменения ЭКГ; д) истинно рубцовые изменения ЭКГ; е) низковольтажный комплекс QRS. Указанные варианты могут сочетаться с изменениями предсердного комплекса (P-mitrale, P-pulmonale), что особенно характерно для гипертрофической кардиомиопатии, с правильным синусовым ритмом или с различными видами аритмий. ЭКГ при нейроциркуляторной дистонии При нейроциркуляторной дистонии ЭКГ изменения могут отсутствовать или проявляться в виде растройств реполяризации желудочков: а) отрицательные зубцы Т в двух и более отведениях (наиболее часто в V 1–V3, реже во II, III, aVF или V4–V6); б) отрицательные зубцы Т во всех отведениях («синдром тотальной негативности зубца Т»); в) высокоамплитудные («гигантские») зубцы Т с повышением сегмента SТ на 2–3 мм выпуклостью книзу в правых грудных отведениях; г) снижение сегмента ST на 1 мм и более; д) синдром ранней реполяризации желудочков. Кроме неспецифических изменений со стороны сегмента ST и зубца Т, при нейроциркуляторной дистонии могут отмечаться различные расстройства сердечного ритма: синусовая тахибрадикардия, синусовая аритмия, синаурикулярная блокада, миграция водителя ритма, экстрасистолия, пароксизмальная суправентрикулярная тахикардия и др. Изменения ЭКГ у больных нейроциркуляторной дистонией требуют проведения дифференциальной диагностики прежде всего с ИБС. Для этого используются различные пробы (велоэргометрия, тредмил, медикаментозные тесты и др.). Синдром ранней реполяризации желудочков характеризуется следующими признаками: а) горизонтальным подъемом сегмента ST (от 1 до 6 mV), чаще выпуклостью кверху, начинающимся с точки соединения нисходящей части зубца R и сегмента ST (точка j); б) наличием зазубрины или волны соединения (J-Wave) на нисходящем колене зубца R в месте отхождения сегмента ST; в) ротацией сердца против часовой стрелки вокруг продольной оси, что проявляется быстрым и резким нарастанием амплитуды зубца R в грудных отведениях с одновременным уменьшением или исчезновением зубца S; г) сочетанием подъема сегмента ST с отрицательными или заостренными, или высокоамплитудными зубцами Т в соответствующих отведениях, что может быть причиной гипердиагностики инфаркта миокарда (рис. 157). Рис. 157. Синдром ранней реполяризации желудочков, имитирующий ЭКГ-признаки заднебокового инфаркта миокарда. ЭКГ при нарушениях мозгового кровообращения При нарушениях мозгового кровообращения могут обнаруживаться изменения ЭКГ, которые не носят специфического характера, но, обращая на себя внимание, требуют исключения кардиальной патологии. Наиболее частыми являются следующие варианты изменений ЭКГ: а) увеличение амплитуды положительных зубцов Т в различых отведениях (высота зубца Т больше 5 мм); б) увеличение амплитуды зубца U (амплитуда зубца больше 1,5 мм); в) слияние зубцов Т и U с образованием единого зубца Т+U (гигантского положительного или гигантского отрицательного с широким основанием) (рис. 158); Рис. 158. ЭКГ при нарушении мозгового кровообращения (широкие и глубокие сливные зубцы T + U). г) появление отрицательных зубцов Т, иногда большой глубины, которые обычно сочетаются с удлинением интервала QT, зубец Т может быть сглаженным; д) дислокация сегмента ST; е) регистрация патологических зубцов Q. Вышеуказанные признаки встречаются как в сочетании, так и самостоятельно. Наиболее часто они отмечаются в I, aVL, V4–V6 отведениях. Могут регистрироваться различные нарушения ритма: синусовая бради- и тахикардия, экстрасистолия, пароксизмальная мерцательная аритмия, трепетание предсердий, желудочковая тахикардия, ускорение или замедление предсердно-желудочковой проводимости и др. ЭКГ при миокардиодистрофиях Поражения миокарда невоспалительного и некоронарогенного характера, обусловленные обменно-метаболическими нарушениями в отечественной литературе принято называть миокардиодистрофиями. Другое название этой патологии — вторичные симптоматические кардиомиопатии. Алкогольная миокардиодистрофия характеризуется неспецифическими нарушениями конечной части желудочкового комплекса в виде изменений зубца Т и сегмента RS-T. На раннем этапе заболевания отмечается высокий остроконечный зубец Т в грудных отведениях. При развитии выраженных дистрофических поражениях миокарда отмечается снижение сегмента RS-T ниже изоэлектрической линии и появление сглаженного или отрицательного зубца Т. Нередко наблюдаются аритмии: синусовая тахикардия, синусовая аритмия, экстрасиси- толия, пароксизмальная тахикардия, трепетание и мерцание предсердий и др. Характерным изменением ЭКГ у больных алкоголизмом являются признаки гипертрофии правого предсердия. Тиреотоксическая миокардиодистрофия. Легкие степени тиреотоксикоза на ЭКГ отражаются активацией симпато-адреналовой системы: синусовой тахикардией, увеличением амплитуды зубцов Р и Т во 11 и 111 стандартных отведениях, увеличением зубца Т в грудных отведениях. При прогрессировании заболевания в миокарде, в первую очередь в предсердиях, развиваются дистрофические изменения, которые выражаются в уширении и расщеплении зубца Р. В далеко зашедших случаях при значительном поражении не только предсердий, но и желудочков, на ЭКГ наблюдаются смещение сегмента RS-T ниже изолинии и сглаженные, двухфазные или отрицательные зубцы Т в нескольких отведениях. Характерно развитие мерцательной аритмии. Климактерическая и дисгормональная миокардиодистрофии. Изменения ЭКГ при этой патологии неспецифичны. Обычно выявляются следующие признаки: формирование высокого положительного, двухфазного или отрицательного зубца Т и реже снижение сегмента RS-T, которые чаще наблюдаются в грудных отведениях. Сходство с таковыми при ишемической болезни сердца требует дифференциальной диагностики, в том числе с использованием функциональных нагрузочных проб. ЭКГ при передозировке сердечных гликозидов При передозировке сердечных гликозидов изменения ЭКГ обусловлены электролитными сдвигами в миокарде (выходом ионов калия из клетки и, наоборот, увеличением содержания внутриклеточного кальция). Это отражается изменениями конечной части желудочкового комплекса — сегмента RS-T и зубца Т. Как правило, наблюдается корытообразное смещение сегмента RS-T ниже изолинии — переход в двухфазный (-+) или отрицательный асимметричный зубец Т, что обусловлено уменьшением содержания внутриклеточного калия. Увеличение концентрации кальция в клетке ведет к некоторому укорочению интервала Q-T. Важным электрокардиографическим признаком дигиталисной интоксикации являются разнообразные аритмии: желудочковая экстрасистолия, нередко в виде различных вариантов аллоритмии (бигеминия, тригемения, квадригемения), пароксизмальная желудочковая тахикардия, предсердная тахикардия с атриовентрикулярной блокадой, мерцание (фибрилляция) желудочков и др. Повышение тонуса блуждающего нерва, возникающее под действием сердечных гликозидов, способствует возникновению синусовой брадикардии и замедлению атриовентрикулярной проводимости, чаше I реже II и III степени. Может наблюдаться синдром Фредерика — сочетание полной атриовентрикулярной блокады и мерцания предсердий. Задания в тестовой форме для самоконтроля Выберите один или несколько правильных ответов. 1. К ЭКГ ПРИЗНАКАМ ТРОМБЭМБОЛИИ ЛЕГОЧНОЙ АРТЕРИИ ОТНОСЯТСЯ: 1) появление зубца S в I и aVL отведениях и зубца q (Q) в III, AVF 2) подъем сегмента ST в III, aVF отведениях и его депрессия в I и aVL отведениях 3) увеличение амплитуды зубца R в правых грудных отведениях 3) наличие волны на восходящем колене R 4) высокий T в грудных отведениях 2. К ПРИЗНАКАМ, ХАРАКТЕРНЫМ ДЛЯ ТРОМБЭМБОЛИИ ЛЕГОЧНОЙ АРТЕРИИ В ОТЛИЧИЕ ОТ ЗАДНЕГО ИНФАРКТА МИОКАРДА ОТНОСЯТСЯ: 1) отсутствие патологического зубца q во II стандартном отведении 2) зубец q в отведении aVF малой амплитуды 3) выраженный зубец S в I отведении 4) длительная динамика ЭКГ со стороны сегмента ST и зубца T во II, III и aVF отведениях 5) признаки острой перегрузки левых отделов сердца 3. К ПРИЗНАКАМ, ХАРАКТЕРНЫМ ДЛЯ ПЕРИКАРДИТА В ОТЛИЧИЕ ОТ ИНФАРКТА МИОКАРДА ОТНОСЯТСЯ: 1) подъём сегмента ST в большинстве отведений в сочетании с высоким зубцом T 2) конкордатное смещение сегмента ST 4) зубец T всегда положительный 5) незначительная амплитуда отрицательных зубцов T 6) патологический зубец Q 4. ЭКГ ИЗМЕНЕНИЯ ПРИ МИОКАРДИТАХ ВКЛЮЧАЮТ В СЕБЯ 1) различные нарушения проводимости 2) разнообразные нарушения сердечного ритма 3) изменения сегмента ST и зубца T 4) псевдоинфарктные изменения ЭКГ 5) патологический зубец Q 6) правильно 1)-4) 5. К ЭКГ ПРИЗНАКАМ ГИПОКАЛИЕМИИ ОТНОСЯТСЯ: 1) высокие, узкие, заостренные положительные зубцы T 2) укорочение интервала QT 3) горизонтальное смещение сегмента ST ниже изолинии 4) изменение амплитуды и формы зубца T 5) увеличение амплитуды зубца U 6) удлинение интервала QT 6. К ЭКГ ПРИЗНАКАМ ГИПЕРКАЛИЕМИИ ОТНОСЯТСЯ: 1) высокие, узкие, заостренные положительные зубцы T 2) горизонтальное смещение сегмента ST ниже изолинии 3) изменение амплитуды и формы зубца T 4) укорочение интервала QT 5) замедление проводимости, развитие блокад сердца 6) склонность к экстрасистолии 7. К ВОЗМОЖНЫМ ВАРИАНТАМ ЭКГ ПРИ КАРДИОМИОПАТИЯХ ОТНОСЯТСЯ: 1) признаки гипертрофии желудочков 2) признаки гипертрофии предсердий 3) инфарктоподобные изменения ЭКГ 4) истинно рубцовые изменения ЭКГ 5) низковольтажный комплекс QRS 8. К ВОЗМОЖНЫМ ИЗМЕНЕНИЯМ ЭКГ ПРИ СОМАТОФОРМНОЙ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ ОТНОСЯТСЯ: 1) отрицательные зубцы T в двух и более отведениях 2) инфарктоподобные изменения ЭКГ 3) высокоамплитудные зубцы T с повышением сегмента SТ на 2-3 мм в правых грудных отведениях 4) снижение сегмента ST на 1 мм и более 5) синдром ранней реполяризации желудочков 6) правильно 1), 4) 9. ЭКГ ИЗМЕНЕНИЯ ПРИ НАРУШЕНИЯХ МОЗГОВОГО КРОВООБРАЩЕНИЯ ВКЛЮЧАЮТ В СЕБЯ 1) изменения со стороны зубца T в различных отведениях 2) увеличение амплитуды зубца U 3) слияние зубцов T и U с образованием единого зубца T+U 4) изменения сегмента ST 5) инфарктоподобные изменения 6) правильно 1), 3) 10. ИЗМЕНЕНИЯ ЭКГ ПРИ ПЕРЕДОЗИРОВКИ ГЛИКОЗИДОВ ВКЛЮЧАЮТ В СЕБЯ 1) отрицательный зубец T в большинстве отведений 2) корытообразное снижение сегмента ST и отрицательный зубец T 3) мерцательную аритмию 4) желудочковую экстрасистолию 5) синдром Фредерика Библиографический список Основной 1. Мурашко, Владислав Владимирович Электрокардиография : учебное пособие / Владислав Владимирович Мурашко, Андрей Владиславович Струтынский . – 8-е изд . – М. : МЕДпресс-информ, 2007 . – 314 с. 2. Орлов, Виктор Николаевич Руководство по электрокардиографии : -5-е изд., стер. / Виктор Николаевич Орлов . – М. : Медицинское информационное агентство, 2006 . – 526 с. Дополнительный 3. Струтынский, Андрей Владиславович Электрокардиограмма: анализ и интерпретация: Учеб. пособие / Андрей Владиславович Струтынский . – М.:МЕДпресс-информ, 2002 . - 222 с. 4. Циммерман, Франклин Клиническая электрокардиография : Пер. с англ.: -2 изд. / Франклин Циммерман . – М. : БИНОМ, 2002 . – 448 с. 5. Лекционный материал и личные наблюдения авторов Эталоны ответов к заданиям в тестовой форме № задания 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Глава 1 1 2 2, 3 1, 3, 4 1, 2, 3 4 1 2 4, 5 2 Глава 2 Глава 3 Глава 4 Глава 5 Глава 6 Глава 7 1 2 3 4, 5, 6 3 1 4 3 4 2 4 4 1, 3 1, 2 1, 5 1, 2, 3 1, 5 1, 2, 3 2, 4, 5 1, 3, 5 1, 2, 3, 4 1 1, 4 1, 2, 3 1, 5 1, 2, 4 1, 2, 3 1, 2, 3 1, 2, 3 1, 5 1, 3, 4 1, 2, 5 1, 2, 4 5 6 6 1, 2, 3, 4 1, 3, 4, 5 1, 2, 3, 4 3, 4, 5, 6 1, 3, 5, 6 1, 2, 4, 5 2, 3 1, 4, 5 1, 2, 3, 5 1, 2, 3, 4 1, 2 1, 3, 4, 5 2, 3, 4 1, 2, 3 1, 2 1, 2, 3, 4, 5 1, 2, 4, 5 5 3, 4 1, 2, 3, 4, 5 1, 2, 3 1, 4, 5 1, 5 2, 4, 5 Приложение 1 Общая схема расшифровки ЭКГ I. Анализ сердечного ритма и проводимости. 1. Оценка регулярности сердечных сокращений. 2. Подсчет числа сердечных сокращений. 3. Определение источника возбуждения. 4. Оценка функции проводимости. II. Определение поворотов сердца вокруг переднезадней, продольной и поперечной осей. 1. Определение положения электрической оси сердца во фронтальной плоскости. 2. Определение поворотов сердца вокруг продольной оси. 3. Определение поворотов сердца вокруг поперечной оси. III. Анализ предсердного зубца Р. IV. Анализ желудочкового комплекса QRST. 1. Анализ комплекса QRS. 2. Анализ сегмента RS–T. 3. Анализ зубца Т. 4. Анализ интервала Q–T. V. Электрокардиографическое заключение. Оно включает в себя: 1. Источник ритма (возбуждения). 2. Оценку регулярности ритма (правильный или неправильный). 3. Число сердечных сокращений. 4. Положение электрической оси сердца. 5. Наличие электрокардиографических синдромов: а) нарушения ритма; б) нарушения проводимости; в) гипертрофия миокарда; г) повреждения миокарда (ишемия, некроз, дистрофия, рубец). Приложение 2 Задания для самостоятельной работы по расшифровке ЭКГ А. Перед тем как вынести ЭКГ-заключение по предложенным электрокардиограммам, необходимо ответить на следующие вопросы: 1. Определить характер сердечного ритма и обосновать его. 2. Охарактеризовать положение сердца во фронтальной, горизонтальной и сагиттальной плоскостях и дать этому обоснование. 3. Выявить электрокардиографические синдромы на данной ЭКГ, обосновать их и дать им характеристику, согласно классификации. Примечание: этот раздел анализируется с использованием общей схемы расшифровки ЭКГ. Б. На основании предыдущего раздела сформулировать ЭКГ-заключение, согласно рекомендациям, приведенным в пособии. В. Сопоставить свое заключение с приведенными эталонами. Г. В случае несовпадения заключений провести разбор ошибок. Амплитудно-временные параметры ЧСС.........................42 в мин Угол альфа....................+75° Длительность Р...........0,06 с Интервал PQ.......не определяется Длительность QRS................0,08 с Интервал QT.........................0,53 с Описание. Предсердия (зубец Р) и желудочки (комплекс QRS) сокращаются самостоятельно с различной частотой. Интервал PQ не определяется, поскольку зубцы Р не фиксированы к комплексам QRS. Отмечаются патологические комплексы (R-тип) в правых грудных отведениях. В отведении V1 патологический QRS сочетается с отрицательным зубцом Т. Амплитудно-временные параметры ЧСС...........................63 в мин Угол альфа...не определяется Длительность Р.............0,08 с Интервал PQ..........................0,18 с Длительность QRS................0,12 с Интервал QT..........................0,41 с Описание. Зубец Р во II, III, V4 отведениях двугорбый, с расстоянием между вершинами более 0,02 с. Комплексы QRS широкие, в правых грудных отведениях направлены вверх. Зубец S в левых грудных отведениях широкий. Депрессия сегмента ST косонисходящая, в отведении V1 переходящая в отрицательный зубец Т. Отрицательные зубцы Т в отведениях V2, V3. Глубокий, широкий зубец Q в III, аVF отведениях. Амплитудно-временные параметры ЧСС...........................71 в мин Угол альфа.....................+135° Длительность Р.............0,06 с Интервал PQ.........................0,19 с Длительность QRS..............0,11 с Интервал QT.........................0,32 с Описание. Комплекс QRS широкий, направлен вверх в отведении V 1 в сочетании с косонисходящими сегментами ST в V1, V2 и отрицательным зубцом Т в этих же отведениях, а также в II, III, aVF. Имеются высокие зубцы R в левых грудных отведениях в сочетании с косонисходящей депрессией сегмента ST в этих же отведениях. Амплитудно-временные параметры ЧСС...........................60 в мин Интервал PQ..........................0,19 с Угол альфа......................– 40° Длительность QRS................0,09 с Длительность Р..............0,09 с Интервал QT..........................0,40 с Описание. Резкое отклонение электрической оси сердца влево. Высокие зубцы R в левых грудных отведениях, изменения реполяризации в отведениях I, аVF, V4, V6. Отсутствие постепенного нарастания зубца R от правых грудных отведений к отведению V 4 и зазубренность зубца R в V4. Амплитудно-временные параметры ЧСС........................136 в мин Угол альфа.....................+90° Длит. Р.........не определяется Интервал PQ.......не определяется Длительность QRS.............. 0,12 с Интервал QT.........................0,31 с Описание. Частота сокращений желудочков (QRS) — 136 в мин, желудочковые комплексы широкие, ритм сокращений правильный (первые 5 комплексов), 6-й нормальный, с зубцом Р и интервалом PQ, но широким комплексом QRS. Седьмой сердечный цикл преждевременный. Амплитудно-временные параметры ЧСС...........................88 в мин Интервал PQ..........................0,06 с Угол альфа.......................–60° Длительность QRS................0,14 с Длительность Р............. 0,05 с Интервал QT.........................0,33 с Описание. Частота предсердных волн (Р) — 176 в 1 мин, а частота комплекса QRS — 88. Каждый 2-й предсердный комплекс связан с желудочковым через интервал PQ. Комплекс QRS уширен и на восходящем колене зубцов R имеет добавочную (дельту) волну (V3–V6). В правых грудных отведениях желудочковый комплекс направлен вверх и имеет остроконечную форму. Во всех отведениях нарушена реполяризация. Во II, III, aVF отведениях имеется комплекс QS. Амплитудно-временные параметры ЧСС..........................68 в мин Угол альфа.......................+7° Длит. Р.........не определяется Интервал PQ.......не определяется Длительность QRS................0,14 с Интервал QT..........................0,42 с Описание. Волны F с частотой 240 в мин в сочетании с ритмичным сокращением желудочков. Желудочковые комплексы широкие. Соотношение зубцов R в грудных отведениях нарушено (смещение максимального зубца R в сторону левых грудных отведений). Нарушение реполяризации диффузного характера. Амплитудно-временные параметры ЧСС..........................66 в мин Угол альфа.....................+13° Длительность Р.............0,09 с Интервал PQ.........................0,11 с Длительность QRS...............0,10 с Интервал QT.........................0,32 с Описание. PQ — укорочен. Дельта-волна на восходящем колене зубца R (I, II, aVL, V3– V6). Высокие зубцы Т в V2–V4. QS в III отведении. Амплитудно-временные параметры ЧСС........................162 в мин Угол альфа.....................+45° Длительность Р............0,06 с Интервал PQ..........................0,16 с Длит. QRS...............0,06 с и 0,12 с Интервал QT.........................0,35 с Описание. Частое сокращение желудочков с изменчивой частотой (126–162 в мин). Ширина QRS разная: в I цикле нормальная (0,06 с), в последующих уширенная (0,12 с). 1 полному сердечному циклу предшествуют нормальные параметры зубца Р и интервала PQ. Первому комплексу QRS пароксизма предшествует уширенный (0,11 с) зубец Р, после которого желудочковый комплекс уширяется и сопровождается изменениями фазы реполяризации (депрессией сегмента ST и отрицательным Т). Конфигурация желудочкового комплекса в период пароксизма остроконечная с широким основанием и дельта-волной (V3). Амплитудно-временные параметры ЧСС..........................71 в мин Угол альфа......................+38° Длительность Р.............0,10 с Интервал PQ.........................0,17 с Длительность QRS................0,08 с Интервал QT.........................0,35 с Описание. Высокоамплитудный зубец Р (II, III, aVF отведение). Глубокие зубцы QS в V1–V4, депрессия ST в сочетании с отрицательным зубцом Т в V5 и V6. Отрицательный Т во II, III, aVF отведениях. Эталоны ответов Рис. 1. Атриовентрикулярная блокада III степени (полная). Проксимальный тип. Очаговые изменения в заднебазальных отделах левого желудочка (инфаркт миокарда?). Обоснование. АВ-блокада III степени подтверждается полной диссоциацией в работе предсердий и желудочков. Частота сокращений предсердий (Р) соответствует 84 в мин, а желудочков (QRS) — 42, т. е. соотношение 2:1. Проксимальный (высокий) тип АВ-блокады характеризуется нормальным по ширине комплексом QRS, что имеется в данном случае. Наиболее часто представленный вариант аритмии встречается при инфаркте миокарда задней стенки левого желудочка. Учитывая наличие высоких желудочковых комплексов QRS в правых грудных отведениях, особенно при наличии глубокого отрицательного зубца Т в отведении V1, нельзя исключить очаговые изменения в заднебазальных отделах левого желудочка (инфаркт). Рис. 2. Правильный синусовый ритм. Эл. ось неопределенная. Нарушение внутрипредсердной проводимости. Полная блокада правой ножки пучка Гиса. Очаговые изменения в нижнедиафрагмальной области левого желудочка (рубец). Обоснование. Электрическую ось определить не удается, поскольку зубцы желудочкового комплекса в I, II, III отведениях практически эпифазны. Изменения формы зубца Р соответствуют признакам нарушения внутрипредсердной проводимости. Уширение QRS до 0,12 с, его направленность вверх в отведениях V1, V2, его конфигурация (зазубренность), в сочетании с широкими «корытообразными» зубцами S в левых грудных отведениях, а также с косонисходящей депрессией сегмента ST в V1 и отрицательными Т в V2, V3 характерно для полной блокады правой ножки пучка Гиса. Глубокий, широкий (патологический) зубец Q не сочетается с изменениями сегмента ST и зубца Т, что позволяет расценить его как признак рубца в нижнедиафрагмальной области левого желудочка. Рис. 3. Правильный синусовый ритм. Отклонение электрической оси вправо. Неполная блокада правой ножки пучка Гиса. Признаки гипертрофии обоих желудочков с перегрузкой. Обоснование. Уширенный комплекс QRS с остроконечной вершиной, направленной вверх в V1, сочетающейся с изменениями сегмента ST и отрицательным зубцом Т в V 1, V2, а также в II, III, aVF и глубокими зубцами S в V5, V6 указывают на гипертрофию правого желудочка с замедленным проведением (неполная блокада правой ножки) и его перегрузку. Это подтверждает и отклонение электрической оси вправо. На гипертрофию левого желудочка указывает признак RV6 > RV5 > RV4. Изменения реполяризации в V5,V6 отведениях отражают перегрузку левого желудочка. Рис. 4. Правильный синусовый ритм. Отклонение электрической оси влево. Блокада передневерхней ветви левой ножки пучка Гиса. Гипертрофия левого желудочка с нарушением коронарного кровообращения. Очаговые (рубцовые) изменения в области перегородки и верхушки левого желудочка. Обоснование. Отклонение электрической оси сердца более чем –30 позволяет диагностировать блокаду передневерхней ветви левой ножки пучка Гиса. R V4 < RV5 < RV6 — признак гипертрофии левого желудочка. Его сочетание с изменениями реполяризации в I, аVL, V4–V6 в виде депрессии ST и отрицательного зубца Т в V2–V6 дает основание говорить о сочетании гипертрофии левого желудочка с нарушением коронарного кровообращения. Очаговые изменения в перегородке и верхушке сердца можно заподозрить по отсутствию постепенного нарастания зубца R от V1 до V4 и зазубренности зубца R в отведении V4. Наиболее вероятным является их рубцовый генез, поскольку изменения сегмента ST и зубца Т не соответствуют признакам острого повреждения миокарда (подъем ST с переходом в положительный или отрицательный зубец Т). Рис. 5. Суправентрикулярная (узловая) пароксизмальная тахикардия со спонтанным восстановлением синусового ритма. Единичная суправентрикулярная, поздняя экстрасистолия. Полная блокада правой ножки пучка Гиса. Вертикальное направление электрической оси сердца. Обоснование. Большая частота ритмичных желудочковых сокращений свидетельствует о тахикардии. Отсутствие зубца Р характерно для узловой формы этой аритмии. Широкий комплекс QRS не противоречит суправентрикулярному характеру тахикардии, а свидетельствует о сопутствующем нарушении внутрижелудочковой проводимости по типу полной блокады правой ножки пучка Гиса (QRS > 0,11, М-образный характер QRS в V1, V2 в сочетании с широким зубцом S в V5, V6 и изменениями сегмента ST и зубца Т в V1, V2). Это от- четливо подтверждается сохранением измененного комплекса QRS после спонтанного восстановления синусового ритма (6, 8 сердечные циклы). После 6 комплекса следует единичная суправентрикулярная, поздняя экстрасистола (7 комплекс). Спонтанное восстановление синусового ритма, а также и внезапное его нарушение характерно для пароксизмальной формы тахикардии. Рис. 6. Предсердная тахикардия с АВ-блокадой II степени (2:1) на фоне синдрома Вольфа–Паркинсона–Уайта (ВПУ) типа А. Обоснование. Предсердная тахикардия подтверждается учащенным ритмом предсердий (176 в 1 мин), о чем свидетельствуют зубцы Р, хорошо определяемые в отведениях V1, V6, параметры которых, в частности длительность, не соответствуют зубцам Р синусового происхождения. АВ-блокада подтверждается соотношением сокращений предсердий и желудочков по типу 2:1. Характеристики комплекса QRS (его уширение, наличие дельта-волны, изменение реполяризации, укорочение PQ) с направленностью его вверх в правых грудных отведениях характерны для синдрома ВПУ типа А. QS во II, III, aVF отведениях с подъемами сегмента ST в сочетании с положительными зубцами Т симулирует крупноочаговый инфаркт миокарда в заднедиафрагмальной области левого желудочка. Рис. 7. Трепетание предсердий, ассоциативная форма 3:1. Горизонтальное направление электрической оси сердца. Блокада левой ножки пучка Гиса. Очаговые изменения в области верхушки и боковой стенке левого желудочка (инфаркт миокарда?). Обоснование. Наличие волн F, ритмичное сокращение желудочков с частотой 68 в мин, т. е. ассоциированное с волнами F в соотношении 3:1 указывает на наличие ассоциированной формы трепетания предсердий. Широкие комплексы QRS, имеющие направленность вверх в V6 и вниз в V1 с депрессией SТ в V6 и отрицательным Т в V6, а также глубокие зубцы S в V1–V4 характерны для полной блокады левой ножки пучка Гиса. Учитывая, что и в V 4 и в левых грудных отведениях очень низкий вольтаж зубца R нельзя исключить очаговые изменения в области верхушки и боковой стенки сердца (инфаркт миокарда?). Рис. 8. Синусовый ритм, горизонтальное направление электрической оси сердца. Синдром Вольфа–Паркинсона–Уайта (ВПУ) типа B. Ишемия переднеперегородочной и верхушечной области левого желудочка. Обоснование. За синдром ВПУ свидетельствуют: укороченный интервал PQ, наличие дельта-волны. Направленность комплексов QRS вверх в V5–V6 и вниз в V1 — признаки типа B этого синдрома. Наличие QS в III отведении в сочетании с зубцом Q в аVF характерны для синдрома ВПУ и могут имитировать инфаркт миокарда в заднедиафрагмальной области девого желудочка. Ишемия в переднеперегородочной области не может быть полностью исключена на основании высоких зубцов Т в V2–V4, а также в связи с отсутствием характерных для синдрома ВПУ изменений реполяризации в виде депрессии сегмента ST и отрицательного зубца Т. Рис. 9. Синусовая брадикардия, прервавшаяся пароксизмальной предсердной тахикардией на фоне синдрома Вольфа–Паркинсона–Уайта (ВПУ) типа B. Обоснование. Синусовая брадикардия отражается 1-м (неполным) и 1-м (полным) предсердно-желудочковыми комплексами. Так, их частота соответствует 56 мин. При этом в полном сердечном цикле имеется Р синусового происхождения, нормальный интервал PQ и сопряженность зубца Р с желудочковым комплексом. С 3-го кардиоцикла начинается пароксизм. Особенности формы QRS, наличие дельта-волны, изменения реполяризации, а также его направленность вверх в отведениях V5, V6 характерны для синдрома ВПУ типа B. Изменчивая частота желудочковых сокращений в период пароксизма (от 126 до 162 в мин) ха- рактерна для предсердной пароксизмальной тахикардии вследствие меняющейся АВпроводимости. Рис. 10. Правильный синусовый ритм, нормальное направление электрической оси сердца. Признаки гипертрофии правого и левого предсердий. Гипертрофия левого желудочка с перегрузкой. Очаговые (рубцовые) изменения в переднеперегородочной области левого желудочка. Ишемия заднедиафрагмальной области левого желудочка. Обоснование. Остроконечный, высокоамплитудный зубец Р (Р-pulmonale) во II, III, aVF отведениях — признак гипертрофии правого предсердия. –P в V1 и V2 — признак гипертрофии левого предсердия. Глубокие зубцы QS в V1 и V2, а также сумма QSV2 + RV6 = 31 мм в сочетании с изменениями сегмента ST (косонисходящая депрессия) и отрицательными зубцами Т в этих же отведениях указывают на гипертрофию левого желудочка с перегрузкой. Конфигурация комплекса QRS в виде QS в V1–V4 — признак очаговых изменений, повидимому рубцовых, поскольку нет характерных изменений реполяризации, свойственных острому повреждению миокарда. Отрицательные зубцы Т во II, III, aVF отведениях следует расценивать как ишемию миокарда.