и висцеральным лейшманиозом
advertisement

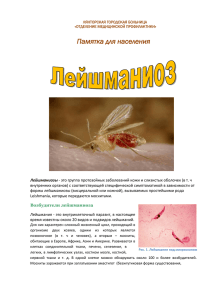
Cовременная ситуация по лейшманиозам и их профилактика в Республике Узбекистан Тё И.Л., РесЦГСЭН МЗ РУз г. Ташкент, 30.04.2013 г. ЛЕЙШМАНИОЗЫ Лейшманиоз шифр по МКБ 10 (B55), в т.ч.: B55.0 Висцеральный лейшманиоз B55.1 Кожный лейшманиоз B55.2 Кожно-слизистый лейшманиоз B55.9 Лейшманиоз неуточненный Лейшманиозы — группа протозойных трансмиссивных инфекций, вызываемых лейшманиями – простейшими, относящимися к семейству Tryponosomatidae класса жгутиковых, проявляющихся интоксикацией, лихорадкой, поражениями висцеральных органов или покровных тканей. Человек заражается лейшманиями через укус москитов. Возбудители лейшманиоза - простейшие рода Leishmania; все его виды — облигатные внутриклеточные (макрофагальные) паразиты млекопитающих. Общие сведения о лейшманиозах Лейшманиоз является одной из забытых тропических болезней и эндемическим заболеванием в 98-ми странах мира, риску подвергаются предположительно 350 миллионов человек. По оценкам ВОЗ, инфицировано 14 миллионов человек, и ежегодно возникает около двух миллионов новых случаев заболевания. По оценкам ВОЗ, висцеральный лейшманиоз ежегодно вызывает более 50 тыс. смертных случаев, по этому показателю среди паразитарных заболеваний ВЛ опережает только малярия, кроме того, эта болезнь является причиной потери 235 700 лет жизни по причине инвалидности (по этому показателю лейшманиоз занимает 9 место в глобальном анализе инфекционных болезней.). Данная болезнь поражает беднейшие слои населения, налагая тяжелое экономическое бремя на семьи, общины и страны, особенно в развивающихся странах. n estimated 200 000 to 400 000 new cases of VL occur worldwide ach year. Present situation on VL European Region, 2010 in the WHO COUNTRIES WHERE VL CAUSED BY L. DONOVANI REPORTED CYPRUS ISRAEL COUNTRIES WHERE VL CAUSED BY L. INFANTUM REPORTED An estimated 0.7 million to 1.3 million new cases occur worldwide annually Present situation on CL European Region, 2010 in the WHO COUNTRIES WHERE CL CAUSED BY L. INFANTUM REPORTED COUNTRIES WHERE ZOONOTIC CL CAUSED BY L. TROPICA REPORTED COUNTRIES WHERE ZOONOTIC CL CAUSED BY L. MAJOR REPORTED COUNTRIES WHERE ANTHROPONOTIC CL CAUSED BY L. TROPICA REPORTED CYPRUS ISRAEL Висцеральный и кожный лейшманиоз в странах ЕвроВОЗ Висцеральный лейшманиоз, вызываемый L. INFANTUM регистрируется в странах Западной Европы, Центральной Азии, Южном Кавказе и Турции, из них 75% всех случаев приходится на Грузию, Италию, Албанию и Испанию 80% случаев кожного лейшманиоза в странах ЕвроВОЗ регистрируется в Турции, Туркменистане и Узбекистане Распространенность КЛ на территории Республики Узбекистан, 2012 г. 14 Казахстан Нукус Кыргызст г.Ташкент 6 1 13 Ургенч 11 Навои Туркменистан 10Гулистан 4 Джизак Бухара 3 Наманган 7 Андиж 2 12 Фергана 8 Самарканд - инт.пок. > 4,0 на 100 тыс.нас. - инт.пок. = 2,5 - инт.пок. = 0,5-1,0 - заб-ть не регистрируется Карши 5 Таджикистан 9 Термез Афганистан Распространенность ВЛ на территории Республики Узбекистан, 2012 г. 14 Казахстан Нукус Кыргызст г.Ташкент 6 1 13 Ургенч 11 Навои Туркменистан 10Гулистан 4 Джизак Бухара 3 Наманган 7 Андиж 2 12 Фергана 8 Самарканд - инт.пок. = 5,0 на 100 тыс.нас. Карши 5 Таджикистан - инт.пок. > 0,5 инт.пок. = 0,1 - заб-ть не регистрируется - 9 Термез Афганистан Заболеваемость зоонозным кожным лейшманиозом (ЗКЛ) и висцеральным лейшманиозом (ВЛ) в Республике Узбекистан за 2000-2012 гг. Эпидемиология лейшманиозов Пути передачи: Естественный - через укус москитов Искусственный (ВЛ) - Парентеральный - через инокуляцию крови Вертикальный (ВЛ) - от матери младенцу Жизненный цикл лейшманий Время от инфицирования при поглащении крови до момента, когда самка может переносить лейшманиоз укусом, составляет, вероятно, 1-3 недели, хотя точный период неизвестен ни для одного из видов Leishmania и несомненно варьирует в соответствии с гонотрофными циклами различных видов переносчиков, температурой окружающей среды и, возможно, сахарами, потребляемыми самками Leishmania, обнаруживаемые в организме человека Подрод Старый Свет L. (Leishmania) L. donovani L. infantum Новый Свет L. infantum Основной тропизм а Висцеротропные L. (Leishmania) L. major L. tropica L. killicki3 L. aethiopica L. infantum L. infantum L. Mexicana L. Pifanoia L. venezuelensis L. garnhami3 L. amazonensis Дерматотропные Статус вида в стадии обсуждения. ь Таксономическое положение в стадии обсуждения L. (Viannia) L. braziliensis L. guyanensis L. panamensis L. shawi L. nai'ffi L. lainsoni L. lindenbergi L. peruviana L. colombiensisb Дерматотропные L. (Viannia) L. braziliensis L. panamensis Мукотропные Амастиготные стадии развития лейшманий Leishmania tropica minor, безжгутиковая форма, в цитоплазме макрофага Промастиготные стадии развития лейшманий Переносчики лейшманиозов – москиты (Phlebotomidae) Переносчики — мелкие кровососущие насекомые, самки Классификация москитов родов Phlebotomus и Luizomyia, семейства Phlebotomidae. Компонент гнуса. После выздоровления Царство: Животные развивается пожизненная штаммоспецифическая невосприимчивость. Тип: Членистоногие Подтип: Шестиногие Москиты - мелкие сероватые или светложелтые насекомые 1,2 - 3,5 мм длиной. Голова, грудь, брюшко, крылья и ноги Класс: Насекомые Подкласс: Крылатые насекомые их покрыты волосками. Ноги и хоботок - тонкие и длинные. Инфракласс: Новокрылые насекомыеНа животных паразитирует только самка. Примерно из 800 видов москитов только 93 являются Надотряд: Endopterygota установленными или вероятными переносчиками Отряд: Двукрылые Leishmania Подотряд: Длинноусые В странах СНГ известно более 20 видов этих москитов. Инфраотряд: Psychodomorpha Переносят лейшмании Phlebotomus papatasii, Ph. sergenti и Семейство: Бабочницы Ph. Caucasicus, Ph. chinensis. Москиты живут в затененных Подсемейство: Москиты местах, норах грызунов, пещерах, подвалах домов, помещениях для животных и питаются кровью в ночное Роды: время. Одна самка откладывает до 100 яиц. На полное Brumptomyia развитие до взрослой стадии требуется 45 - 60 дней. В Lutzomyia течение года отдельные виды москитов дают 2 - 3 Phlebotomus поколения. Sergentomyia Заболевания животных лейшманиозами регистрируются в Warileya летнее время. Наиболее восприимчивы к ним животные с Виды и ареал переносчиков лейшманиозов в Республике Узбекистан Москиты распространены во всех частях света в тропической и субтропической зонах, в поясе, заключенным между 50 0 с.ш. и 40 0 ю.ш. Москиты обитают как в населенных пунктах, так и в природных биотопах. В населенных пунктах местами выплода москитов служат подполья, свалки мусора, навозные кучи и другие места, где скапливаются гниющие органические вещества. В природных условиях москиты выплаживаются в норах грызунов, гнездах птиц, пещерах, дуплах деревьев и т.п. В населенных пунктах Средней Азии москиты обычно разлетаются на расстояние всего в десятки метров от мест выплода; на открытой местности распространяются на 1,5 км. В северной части своего ареала москиты имеют одну генерацию и активны с июня по август. В Средней Азии обычно развиваются две генерации москитов, с максимумом численности в начале июня и начале августа. Основными переносчиками болезни в республике считаются Ph. caucasicus, Ph. papatasi, Ph. sergenti Резервуарные хозяева Лейшманиозы могут быть сгруппированы в две крупные категории в соответствии с источником инфицирования человека: зоонозные лейшманиозы, при которых резервуарные хозяева - это дикие животные, комменсалы или домашние животные, и антропонозные лейшманиозы, при которых резервуарным хозяином является человек. Хотя каждый вид Leishmania обычно входит в одну или другую из этих категорий, выявляются отдельные исключения. Например, кожный лейшманиоз, вызываемый L. tropica, обычно антропонозный, но в некоторых очагах его источником является не человек, а другие животные. Для нескольких видов, являющихся возбудителями кожного лейшманиоза и относящихся к типичным зоонозным организмам, человек может стать случайным источником инфекции. Другие млекопитающие в том же районе могут оказаться инфицированными, и они являются второстепенными и слу чайными хозяевами. Научная классификация Царство: Тип: Подтип: Класс: Отряд: Семейство: Подсемейство: Род: Вид: Животные Хордовые Позвоночные Млекопитающие Rodentia Muridae Gerbillinae Большие песчанки Большая песчанка Латинское название: Rhombomys opimus (LICHTENSTEIN, 1823) Резервуар возбудителя ЗКЛ Резервуаром возбудителя для москитов могут быть грызуны (песчанки, полевки, суслики), дикобразы, лошади, овцы и люди Резервуар возбудителя ВЛ — инфицированные млекопитающие (собаки, шакалы, лисицы, крысы и др.) Outbreak of leishmaniasis in Southwest MADRID URBAN AREA 500 CASES REPORTED FROM MID-2009 1/3 Visceral leishmaniasis 2/3 Cutaneous leishmaniasis AFFECTING ALL AGE GROUPS IMMUNOSUPPRESSION AS A RISK FACTOR DOGS ARE NOT IMPLICATED AS RESERVOIR INCREASED DENSITY OF Ph. Perniciosus OTHER RESERVOIR INCRIMINATED Animal specie PCR + / Total % CAT 4 / 62 6,4 % RABBIT 6 / 104 5,7 % HARE 52 / 268 19,4 % 0/3 0% RAT WHO regional meeting – Outlining a strategic framework for Leishmaniasis control Tbilisi, Georgia, 16-18 April 2013 WHO regional meeting – Outlining a strategic framework for Leishmaniasis control Tbilisi, Georgia, 16-18 April 2013 Поражения при кожном и висцеральном лейшманиозах Антропонозный кожный лейшманиоз Ферганский район, Ферганская область, 2013 г. Антропонозный кожный лейшманиоз г. Джизак, Джизакская область, 2013 г. Комплекс мероприятий по борьбе и профилактике лейшманиозов в РУз проводятся согласно: - Приказ МЗ РУз № 17 от 15.01.2004 г. «О мерах по усилению мероприятий по борьбе и профилактике паразитарных болезней в Республике Узбекистан» - Методические рекомендации МЗ РУз «Эпидемиология, клиника, диагностика, лечение и профилактика зоонозного кожного лейшманиоза», 2010 г. B 1988 г. - Комплексный план мероприятий лейшманиозов в РУз на 2011-2013 гг. по профилактике Противолейшманиозные мероприятия Комплекс мероприятий включают в себя: Организационные мероприятия Лечебно-профилактические мероприятия Изучение видового состава москитов; наблюдение за сезонным ходом их численности в природе и населенных пунктах; Проведение истребительных мероприятий Ветеринарные мероприятия (ВЛ) Санитарно-гигиенические мероприятия Личная и общественная профилактика Санитарно-просветительная работа среди населения и групп риска, проживающего и прибывающего в эндемичную по лейшманиозу территорию. Организационные мероприятия: Создание и возобновление работ противолейшманиозных отрядов при Бухарском, Сурхандарьинском, Кашкадарьинском, Наманганском, Навоийском, Джизакском областном ЦГСЭН и РесЦГСЭН Республики Каракалпакстан за счет внутренних резервов, не выходя из фонда заработной платы и не внося изменений в штатное расписание, за счет проведения ведомость-замены для предотвращения заболеваний ЗКЛ людей на энтомозоотичных природноочаговых территориях и осуществления надзора за состоянием освобожденных от ЗКЛ территорий, борьбы с лейшманиозами и контролем над эпидемиологическим состоянием очагов Подготовка и рассмотрение на заседаниях территориальных ЧПК и Мед. советов вопросов проведения (выполнения) мероприятий по борьбе и профилактике висцерального лейшманиоза и зоонозного кожного лейшманиоза . Разработка и утверждение территориальных комплексных планов на 2013-2015гг. по профилактике лейшманиозов, с определением конкретного объёма работ для каждого исполнителя и сроков исполнения. Пересмотр планов обработок, сроков и объемов истребительных мероприятий помещений против москитов, а также норовой и поселковой дезинсекции, норм расходов ядохимикатов, с проверкой эффективности проводимых истребительных мероприятий Подготовка расчетов и представление предложений в хокимияты областей по вопросам организации и проведения противоэпидемических мероприятий: - по закупке в достаточном количестве ядохимикатов для проведения истребительных работ; - по выделению дополнительно транспорта и горючего; - по техническому оснащению противолейшманиозных отрядов и др. Организация и проведение семинаров для сотрудников лечебно-профилактической, паразитологической и ветеринарной служб по эпидемиологии, клинике, диагностике, лечении и профилактике ВЛ и ЗКЛ. Лечебно-профилактические мероприятия Повышение настороженности мед. работников (дерматологов, инфекционистов, педиатров, терапевтов, хирургов и др. специалистов) по отношению к кожному и висцеральному лейшманиозам, особенно эндемичных по лейшманиозам регионов. Улучшение работы по раннему активному выявлению больных детей ВЛ и больных КЛ, с проведением своевременного адекватного лечения заболевших и диспансерного наблюдения за переболевшими и серопозитивными лицами. Обязательное проведение лабораторного обследования на ВЛ (проведением пункции костного мозга) по клинико-эпидемиологическим показаниям у детей до 14 лет с увеличением печени, селезёнки, при анемии и лихорадки с неясной этиологией в целях предотвращения клинических осложнений у больных ВЛ. Проведение мониторинга и подробного эпидемиологического анализа заболеваемости кожным и висцеральным лейшманиозами по территориям. Полноценное специфическое лечение, с учетом возраста и массы тела детей Проведение эпид. расследования случаев заболевания кожным лейшманиозом и противоэпидемические мероприятия в очаге. Элементы Системы «Настороженности» Стандартное определение лейшманиоза (ВОЗ) случая Обязательное экстренное оповещение случае лейшманиоза (государственный частныйсектор) о и Вовлечение в обязательную нотификацию все автономные организации Элементы… (продолж.) Обязательность лабораторного подтверждения выявленных случаев подозрительных на лейшманиоз Положительные результаты с помощью экспрессметодов должны быть подтверждены микроскопическими исследованиями В случае расхождения результатов – ПЦР Лабораторно подтвержденным случаям лейшманиозов должно быть начато лечение в течение 24 часов Все выявленные случаи лейшманиозов должны быть оперативно эпидемиологически обследованы и классифицированы Алгоритм Выявления Больных и Паразитоносителей • Активный метод - или поиск, означает, что персонал служб здравоохранения посещает жилые комплексы (общины) и систематически проводит скрининг населения с целью обнаружения случаев лейшманиоза. Активный поиск случаев заболеваний - существенный компонент стратегии ликвидации висцерального лейшманиоза. Это должно помочь снизить интенсивность переноса болезни, поскольку сокращается инфекционный период у пациентов; кроме того, более ранняя диагностика и лечение способствуют благоприятному клиническому эффекту. Предварительные данные показывают, что активное выявление заболеваний экономически рентабельно в регионах, где высока распространенность болезни, осведомленность населения о лейшманиозе крайне низка, а уровень служб здравоохранения (и, таким образом, уровень пассивного обнаружения случаев заболеваний) очень низок. • • • • • «Пассивное обнаружение случаев заболеваний» это обнаружение, инициированное больными, которые обращаются за помощью в связи со своими болезнями к врачам, работающим в определенных медицинских учреждениях. Врачи, которые ведут больного, должны ставить в известность об этом соответствующие эпидемиологические службы надзора. Использование стандартизованных определений для случаев висцерального лейшманиоза, PKDL и кожного лейшманиоза имеет существенное значение. Выявление подозрительных лейшманиоз лиц на -амбулаторном приеме - в стационаре - вызове на дом неотложной помощи Опрос, сбор эпидемиологического анамнеза Термометрия и осмотр Лабораторное обследование у подозрительных на лейшманиоз лиц Ветеринарные мероприятия Больные висцеральным лейшманиозом собаки (Наманганская область, Папский район, 2011 г.) Истребительные мероприятия по профилактике кожного лейшманиоза Проведение госсанэпиднадзора за проектированием, строительством и освоением новых земель в природно-очаговой зоне по ЗКЛ Контроль за размещением на ночлег сезонных рабочих и мобилизуемого контингента на сельхозработы в целинные хозяйства в эпид. сезон не ближе 1,5 км от природных очагов ЗКЛ. Проведение эпид. расследования случаев заболевания ЗКЛ и противоэпидемические мероприятия в очаге. Проведение в радиусе не менее 2-х км в полосе природно-очаговой зоны, граничащей с населенными пунктами и местами полевых работ и ночевок сезонных рабочих эндемичных районов: Дератизацию (I - январь, февраль, март; II - апрель-май; III - сентябрь-декабрь) Конкретные планы борьбы с грызунами составляются совместно с местными организациями, которые должны принять участие в осуществлении мероприятий. Последние включают: 1) истребление грызунов и уничтожение их нор (родентоциды); 2) создание неблагоприятных условий для обитания животных (глубокая пахота, поливы, лесонасаждения); - Норовую дезинсекцию (I - апрель; II – июнь-июль) - Поселковую дезинсекцию (I – cередина апреля-первая декада мая; II - июль) Ликвидация мест выплода москитов в населенных пунктах – утилизация навоза… (контроль над очисткой от мусора и навоза жилых дворов с хозяйственными постройками). Проведение анализа заболеваемости населения ЗКЛ, с разработкой дополнительных планов мероприятий в очагах Проведение оценки эффективности мероприятий по профилактике ЗКЛ на запланированных и отработанных территориях во всех эндемичных районах, включая территории, где проводились работы на договорной основе. В случае антропонозного кожного лейшманиоза проведение плановой дезинсекции (I тур – cередина апреля-первая декада мая; II тур - июль) и в очагах АКЛ (при наличии москитов) Места выплода москитов Местами выплода москитов в населенных пунктах являются подполья, хозяйственные помещениях для скота и птицы, надворные туалеты, различные подвалы, норы домовых грызунов, строительный мусор, мусорные ящики, трещины в глинобитных дувалах….(богатые органическими остатками, которыми питаются личинки) • в природе местами выплода москитов служат норы различных грызунов (Rhombomys opimus, Meriones libycus, Psammomis obesus, Histrix hirsutirostris), диких хищных (Vulpes vulpes, Canis aureus, Vulpes korsakz, Meles meles…), черепах, гнезда птиц, дупла деревьев, пещеры, трещины в скалах, трещины в почве, термитники… Подготовка персонала Службы здравоохранения и лица, принимающие решения, медицинский персонал, санитарномедицинские работники сообществ, лидеры сообществ, подверженные риску группы населения и пациенты должны пройти курс обучения по различным аспектам болезни и ознакомиться с программой борьбы. Службы здравоохранения и лица, принимающие решения, должны получить соответствующую подготовку, чтобы воспринимать лейшманиоз как проблему общественного здравоохранения, обращая особое внимание на факторы риска, превентивные методы и лечение, с тем чтобы поддержать развитие многодисциплинарной межинституциональной исследовательской деятельности, разработку методических рекомендаций по борьбе с болезнью на национальном уровне и решение проблем доступа к лекарственным средствам и профилактики. Персонал служб здравоохранения, включая врачей, энтомологов, паразитологов, ветеринаров и биологов, призванных сотрудничать с программой борьбы с лейшманиозом, нуждается в специальной подготовке, благодаря которой соответствующие лица ознакомятся с общими целями мультидисциплинарного подхода к определению эпидемиологических и биологических характеристик болезни, факторов риска, мер профилактики и борьбы, лечения и обеспечения фармакологической безопасности. Лаборантам необходима подготовка по применению различных диагностических методов, доступных в данной стране. Если предполагается проведение всеобъемлющей программы борьбы, то выделение паразитов в культуре и молекулярно-биологические инструменты диагностики тоже следует включить в планы подготовки лаборантов. Ученые сферы общественных наук должны получить подготовку по основным эпидемиологическим и клиническим характеристикам болезни. Они должны участвовать в первичном санитарном просвещении лиц, входящих в группу риска. Следует проводить исследования с целью определения информированности людей, их отношения к болезни и ее восприятия, для того чтобы понять возможность применения местных традиционных лекарств, лечения, мер профилактики и борьбы. Санитарное просвещение и профессиональная подготовка Санитарное просвещение - это ключевой элемент в осуществлении любой программы профилактики заболеваний и борьбы с ними. Должны быть созданы мультидисциплинарные рабочие группы. Целевая группа для санитарного просвещения должна включать менеджеров системы общественного здравоохранения, медицинский персонал, санитарномедицинских работников и лидеров сообществ и лиц, живущих в эндемичных районах, а также пациентов. Основные цели санитарного просвещения в области борьбы с лейшманиозом включают: •достижение активного политического участия для осуществления борьбы; •оказание содействия сообществу в целях получения им ясной правильной информации (предпочтительно, на родном языке) и развития его потенциала для принятия правильных решений; просвещение местных сообществ, особенно женщин, относительно проводимых мер борьбы с болезнью, а также профессиональную подготовку и привлечение медицинских организаций к участию в просветительских планах; •оказание содействия сообществу в объективном понимании проблем и их анализе; •позитивные изменения в поведении и практике, выработку правильных мотиваций, руководство сообществом, помогающее ему двигаться в правильном направлении для достижения желаемых изменений; и •налаживание связей и сотрудничества с лицами, заинтересованными в успехах общественного здравоохранения и борьбе с заболеванием. Лица, принимающие решения, должны осознавать значение лейшманиоза как проблемы общественного здравоохранения и, следовательно, поддерживать и защищать программы по борьбе с ним. Странам необходимо развивать надлежащее санитарное просвещение и коммуникационные стратегии и планы, ориентированные на поведенческие изменения и учитывающие местную ситуацию. Усиление санитарно-просветительной работы среди населения о мерах профилактики КЛ и ВЛ: -по личной и общественной профилактике (применение средств индивидуальной защиты, репеллентов, использование механической защиты от залета москитов в жилые помещения, обращение за мед. помощью при появлении первых клинических признаков заболевания и др.). - по правилам содержания домашних животных и др. Резолюция ВОЗ по лейшманиозам В Мае 2007 на 60-й сессии Всемирной Ассамблеи Здравоохранения принята Резолюция 60.13 по «Контролю за лейшманиозами», признавая, что лейшманиоз является одной из наиболее забытых тропических болезней, настоятельно предлагает государствам-членам, в которых лейшманиоз является значительной проблемой здравоохранения, предпринять ряд мер, противодействующих основным причинам того, что болезнь не удается держать под контролем. Ассамблея здравоохранения предложила Генеральному директору предпринять действия на различных уровнях, с тем, чтобы свести к минимуму бремя этого заболевания. Необходимо корректировать эпидемологическую информацию о распространенности проблемы, что может проложить путь для разработки требуемых вмешательств и стратегий Долгосрочные планы В апреле 2013 г. в г. Тбилиси прошло Региональное совещание ВОЗ по разработке региональной стратегической программы ВОЗ по борьбе и снижению заболеваемости лейшманиозами в Балканских странах, странах Закавказья, Казахстана, Турции и Центральной Азии на 20142020 гг. Основные цели стратегии: НЕ ДОПУЩЕНИЕ ЛЕЙШМАНИОЗА СМЕРТНЫХ СЛУЧАЕВ ОТ ВИСЦЕРАЛЬНОГО УМЕНЬШЕНИЕ РАСПРОСТРАНЕНИЯ И ИНЦИДЕНТНОСТИ ОТ ВИСЦЕРАЛЬНОГО И КОЖНОГО ЛЕЙШМАНИОЗОВ В СТРАНАХ ГДЕ ЛЕЙШМАНИОЗЫ - ОБЩЕСТВЕННАЯ ПРОБЛЕМА ЗДРАВООХРАНЕНИЯ СОДЕЙСТВОВИЕ УЛУЧШЕНИЮ СТАТУСА ЗДОРОВЬЯ НАСЕЛЕНИЯ НАХОДЯЩИХСЯ ПОД РИСКОМ ЗАРАЖЕНИЯ, И МИНИМИЗАЦИЯ СОЦИО-ЭКОНОМИЧЕСКИХ ВЫЗВАННЫХ БОЛЕЗНЯМИ УБЫТКОВ, РесЦГСЭН МЗ РУз, зав. отд. паразитологии Тё Инна Леонидовна Inna.tyo@minzdrav.uz тел.: раб. +99871 276-16-14;