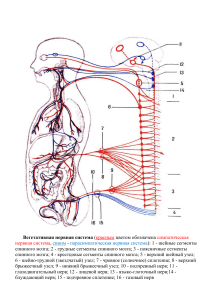
Всего выделяют 12 черепных нервов I пара — обонятельный нерв (лат. nervus olfactorius) II пара — зрительный нерв (лат. nervus opticus) III пара — глазодвигательный нерв (лат. nervus oculomotorius) IV пара — блоковый нерв (лат. nervus trochlearis) V пара — тройничный нерв (лат. nervus trigeminus) VI пара — отводящий нерв (лат. nervus abducens) VII пара — лицевой нерв (лат. nervus facialis) VIII пара — преддверно-улитковый нерв (лат. nervus vestibulocochlearis) IX пара — языкоглоточный нерв (лат. nervus glossopharyngeus) Х пара — блуждающий нерв (лат. nervus vagus) XI пара — добавочный нерв (лат. nervus accessorius) XII пара — подъязычный нерв (лат. nervus hypoglossus) Из них 4 являются двигательными (IV, VI, XI, XII); 5 - смешанными (III, V, VII, IX, X); 3 относятся к органам чувств (I, II, VIII). Чувствительность кожи лица, слизистых оболочек глаза, ротовой полости, носоглотки, гортани, а также иннервация мимических мышц, мышц глазного яблока, мягкого нёба, глотки, голосовых связок, языка обеспечиваются черепными нервами I пара черепных нервов – обонятельный нерв Проводящий путь обонятельного нерва состоит из трех нейронов. Первый нейрон имеет два вида отростков: дендриты и аксоны. Окончания дендритов формируют обонятельные рецепторы, располагающиеся в слизистой оболочке полости носа. Аксоны первых нейронов проходят в полость черепа через пластинку решетчатой кости, заканчиваясь в обонятельной луковице на телах вторых нейронов. Аксоны вторых нейронов составляют обонятельный тракт, который направляется к первичным обонятельным центрам. К первичным обонятельным центрам 1- обонятельный эпителий, биполярные обонятельные клетки; 2 - обонятельная луковица; 3 - медиальная обонятельная полоска; 4 - латеральная обонятельная полоска; 5 - медиальный пучок переднего относятся обонятельный треугольник, передняя продырявленная субстанция и прозрачная перегородка. В этих центрах располагаются тела третьих нейронов, на которых оканчиваются аксоны вторых нейронов. Аксоны третьих нейронов оканчиваются в коре головного мозга противоположной стороны, в корковых обонятельных проекционных областях. Эти области располагаются в парагиппокампальной извилине, в ее крючке. мозга; 6 - задний продольный пучок; 7 ретикулярная формация; 8 прегрушевидная область; 9 - поле 28 (энторинальная область); 10 - крючок и миндалевидное тело Симптомы поражения зависят от уровня поражения проводящего пути обонятельного нерва. К основным симптомам относятся аносмия, гипосмия, гиперосмия, дизосмия, обонятельные галлюцинации. Наибольшее значение отводится аносмии и односторонней гипосмии. Это связано с тем, что в большинстве случаев двусторонняя гипосмия и аносмия обусловлены острым или хроническим ринитом. Одностороннее выпадение или снижение обоняния является результатом поражения обонятельного нерва на уровне до обонятельного треугольника. В данном случае поражается первый или второй нейрон проводящего пути. Поражение третьего нейрона не приводит к нарушению обонятельной функции, так как данный нейрон расположен в коре головного мозга с обеих сторон. Обонятельные галлюцинации являются следствием раздражения обонятельного проекционного поля, что может быть при опухолевых образованиях в области гиппокампа. Нарушение обоняния может быть следствием патологических процессов на основании черепа. Это объясняется близким расположением основания черепа и проводящих обонятельных путей. II пара черепных нервов – зрительный нерв Первые три нейрона проводящего зрительного пути расположены в сетчатке глаза. Первый нейрон представлен палочками и колбочками. Вторые нейроны представляют собой биполярные клетки. Ганглиозные клетки – третьи нейроны проводящего пути. Их аксоны образуют зрительный нерв, попадающий в полость черепа через зрительное отверстие в глазнице. Впереди турецкого седла нерв образует зрительный перекрест. Перекрещивается только внутренняя часть волокон зрительных нервов. После перекреста зрительные волокна называются зрительным трактом. Благодаря перекресту волокон в каждом зрительном тракте имеются зрительные волокна с одноименных половин сетчатки правого и левого глаза. Волокна зрительного тракта заканчиваются в наружном коленчатом теле, подушке таламуса, в верхних холмиках четверохолмия. Часть волокон от верхних холмиков четверохолмия заканчивается на нейронах добавочного ядра глазодвигательного нерва, где находится четвертый нейрон. Его аксоны идут к ресничному узлу, далее к сфинктеру зрачка. В наружном коленчатом теле располагается следующий нейрон, аксоны которого образуют пучок Грациоле. Этот пучок заканчивается в клетках коры головного мозга, расположенных в области шпорной борозды на внутренней поверхности затылочной доли. В данной области коры головного мозга заканчиваются зрительные волокна, идущие от одноименных половин сетчатки правого и левого глаза. При поражении зрительного нерва наблюдается понижение зрения (амблиопия) или слепота (амавроз) на стороне поражения, снижение или исчезновение реакции зрачка на свет. При поражении части нейронов проводящего пути в сетчатке либо в зрительном нерве формируется скотома. Она характеризуется выпадением какого-либо участка поля зрения. При поражении зрительного нерва возможно концентрическое сужение полей зрения. Развитие двусторонних нарушений зрения может свидетельствовать о поражении зрительных волокон в месте их перекреста. Возможно поражение зрительных волокон, располагающихся медиально и совершающих полный перекрест, отмечается выпадение наружной половины поля зрения с обеих сторон (так называемая битемпоральная гемианопсия), либо биназальная гемианопсия (выпадение половины поля зрения с внутренней стороны обоих глаз при повреждении части зрительных волокон, располагающихся латерально). Возможно появление гомонимной гемианопсии (выпадение поля зрения с одноименной стороны). Данная патология имеет место при поражении зрительного тракта, наружного коленчатого тела, задней ножки внутренней капсулы, пучка Грациоле, шпорной борозды. Раздражение участка коры головного мозга, где располагается корковое зрительное представительство, вызывает у больного ощущение искр, блеска молний, светящихся точек (фотопсия). Зрительный анализатор и основные типы нарушений полей зрения (схема). 1 - поля зрения; 2 - горизонтальный разрез полей зрения; 3 - сетчатка глаза; 4 - правый зрительный нерв; 5 - зрительный перекрест; 6 - правый зрительный тракт; 7 - латеральное коленчатое тело; 8 - верхний бугорок; 9 - зрительная лучистость; 10 - кора затылочной доли большого мозга. Локализация поражения: I, II - зрительный нерв; III - внутренние отделы зрительного перекреста; IV - правый наружный отдел зрительного перекреста; V левый зрительный тракт; VI - левый таламокортикальный зрительный путь; VII - верхний отдел зрительной лучистости слева. Симптомы поражения: а - концентрическое сужение полей зрения (тубулярное зрение); возникает при истерии, неврите зрительного нерва, ретробульбарном неврите, оптико-хиазмальном арахноидите, глаукоме; б - полная слепота на правый глаз; возникает при полном перерыве правого зрительного нерва (например, при травме); в - битемпоральная гемианопсия; возникает при поражениях хиазмы (например, при опухолях гипофиза); г - правосторонняя назальная гемианопсия; может возникать при поражении околохиазмальной области вследствие аневризмы правой внутренней сонной артерии; д - правосторонняя гомонимная гемианопсия; возникает при поражении теменной или височной доли со сдавлением левого зрительного тракта; е правосторонняя гомонимная гемианопсия (с сохранением центрального поля зрения); возникает при вовлечении в патологический процесс всей левой зрительной лучистости; ж - правосторонняя нижняя квадрантная гомонимная гемианопсия; возникает вследствие частичного вовлечения в процесс зрительной лучистости (в данном случае верхней порции левой зрительной лучистости) III пара черепных нервов – глазодвигательный нерв Проводящий путь нерва – двухнейронный. Центральный нейрон расположен в клетках коры прецентральной извилины головного мозга. Аксоны первых нейронов образуют корково-ядерный путь, направляющийся к ядрам глазодвигательного нерва, находящихся с обеих сторон. В головном мозге располагаются пять ядер глазодвигательного нерва, в которых находятся тела вторых нейронов. Эти ядра являются мелко– и крупноклеточными. Ядра располагаются в среднем мозге на уровне верхних холмиков четверохолмия в ножках мозга. Двигательные ядра иннервируют наружные мышцы глаза: верхнюю прямую мышцу (движение глазного яблока вверх и кнутри); нижнюю прямую мышцу (движение глазного яблока вниз и кнутри); медиальную прямую мышцу (движение глазного яблока кнутри); нижнюю косую мышцу (движение глазного яблока кверху и кнаружи); мышцу, поднимающую верхнее веко. В каждом ядре нейроны, ответственные за определенные мышцы, формируют колонки. Все волокна, идущие от ядер глазодвигательного нерва, выходят из ножек мозга, проходят через твердую мозговую оболочку, пещеристый синус, через верхнюю глазничную щель покидают полость черепа и попадает в орбиту. Птоз (опущение века) обусловлен параличом мышцы, поднимающей верхнее веко Расходящееся косоглазие (strabismus divergens) - установка глазного яблока кнаружи и слегка вниз в связи с действием не встречающих сопротивления латеральной прямой (иннервируется VI парой черепных нервов) и верхней косой (иннервируется IV парой черепных нервов) мышц. Диплопия (двоение в глазах) - субъективный феномен, отмечаемый при взгляде обоими глазами (бинокулярное зрение), при этом изображение фокусируемого предмета в обоих глазах получается не на соответствующих, а на различных зонах сетчатки. Мидриаз (расширение зрачка) с отсутствием реакции зрачка на свет и аккомодацию, поэтому поражение зрительной лучистости и зрительной области коры не влияет на этот рефлекс. Блоковый нерв - IV пара Ядра блоковых нервов расположены на уровне нижних бугорков четверохолмия среднего мозга кпереди от центрального серого вещества, ниже ядер глазодвигательного нерва. Внутренние корешки нервов огибают наружную часть центрального серого вещества и перекрещиваются в верхнем мозговом парусе, который представляет собой тонкую пластинку, образующую крышу ростральной части IV желудочка. После перекреста нервы покидают средний мозг книзу от нижних бугорков. Блоковый нерв является единственным нервом, выходящим с дорсальной поверхности мозгового ствола. На пути в центральном направлении к пещеристому синусу нервы сначала проходят через клювовидную мостомозжечковую щель, затем через вырезку намета мозжечка, а далее по наружной стенке пещеристого синуса и оттуда вместе с глазодвигательным нервом они через верхнюю глазничную щель входят в глазницу. Симптомы поражения. Блоковый нерв иннервирует верхнюю косую мышцу, которая поворачивает глазное яблоко кнаружи и вниз. Паралич мышцы вызывает отклонение пораженного глазного яблока кверху и несколько кнутри. Это отклонение особенно заметно, когда пораженный глаз смотрит вниз и в здоровую сторону, и отчетливо проявляется, когда больной смотрит себе под ноги (при ходьбе по лестнице). При данной патологии будет характерным двоение в глазах (диплопия), возникающее при взгляде вниз и в стороны. VI пара черепных нервов – отводящий нерв Проводящий путь является двухнейронным. Центральный нейрон находится в нижнем отделе коры прецентральной извилины. Их аксоны оканчиваются на клетках ядра отводящего нерва с обеих сторон, которые являются периферическими нейронами. Ядро расположено в мосту мозга. Аксоны периферических нейронов выходят из мозга между мостом и пирамидой, огибают спинку турецкого седла, проходят через пещеристый синус, верхнюю глазничную щель, попадают в орбиту. Отводящий нерв осуществляет иннервацию наружной прямой мышцы глаза, при сокращении которой глазное яблоко поворачивается кнаружи Симптомы поражения клинически характеризуются появлением сходящегося косоглазия. Характерной жалобой больных является двоение изображения, располагающееся в горизонтальной плоскости. V пара черепных нервов – тройничный нерв Тройничный нерв является смешанным ( чувствительный+ двигательный для жевательных мышц). Чувствительный проводящий путь нерва состоит из 3-х нейронов. Первый нейрон находится в полулунном узле тройничного нерва, расположенном между листками твердой мозговой оболочки на передней поверхности пирамиды височной кости. Аксоны этих нейронов образуют общий корешок тройничного нерва, входящий в мост мозга и заканчивающийся на клетках ядра спинномозгового пути. В этом ядре различают оральную и каудальную части: оральная отвечает за иннервацию наиболее близко расположенной к средней линии области лица, каудальная часть – за области, наиболее удаленные от данной линии В полулунном узле находятся нейроны, отвечающие за глубокую и тактильную чувствительность. Их аксоны проходят через ствол мозга и заканчиваются на нейронах ядра среднемозгового пути, расположенных в покрышке моста мозга. В обоих чувствительных ядрах располагаются вторые нейроны проводящего чувствительного пути тройничного нерва, аксоны которых входят в состав медиальной петли и переходят на противоположную сторону, заканчиваясь в таламусе, где расположен третий нейрон тройничного нерва. Аксоны третьих нейронов заканчиваются в нижних отделах пост– и прецентральной извилин. Тройничный нерв. 1 - ядро (нижнее) спинномозгового пути тройничного нерва; 2 - двигательное ядро тройничного нерва; 3 - мостовое ядро тройничного нерва; 4 - ядро среднемозгового пути тройничного нерва; 5 - тройничный нерв; 6 - глазной нерв; 7 - лобный нерв; 8 носоресничный нерв; 9 - задний решетчатый нерв; 10 - передний решетчатый нерв; 11 слезная железа; 12 - надглазничный нерв (латеральная ветвь); 13 - надглазничный нерв (медиальная ветвь); 14 - надблоковый нерв; 15 - подблоковый нерв; 16 - внутренние носовые ветви; 17 - наружная носовая ветвь; 18 - ресничный узел; 19 - слезный нерв; 20 верхнечелюстной нерв; 21 - подглазничный нерв; 22 - носовые и верхние губные ветви подглазничного нерва; 23 - передние верхние альвеолярные ветви; 24 - крылонёбный узел; 25 - нижнечелюстной нерв; 26 - щечный нерв; 27 - язычный нерв; 28 поднижнечелюстной узел; 29 - подчелюстная и подъязычная железы; 30 - нижний альвеолярный нерв; 31 - подбородочный нерв; 32 - переднее брюшко двубрюшной мышцы; 33 - челюстно-подъязычная мышца; 34 - челюстно-подъязычный нерв; 35 жевательная мышца; 36 - медиальная крыловидная мышца; 37 - ветви барабанной струны; 38 - латеральная крыловидная мышца; 39 - ушно-височный нерв; 40 - ушной узел; 41 глубокие височные нервы; 42 - височная мышца; 43 - мышца, напрягающая нёбную занавеску; 44 - мышца, напрягающая барабанную перепонку; 45 - околоушная железа. Синим цветом обозначены чувствительные волокна, красным - двигательные, зеленым – парасимпатические Чувствительная иннервация лица. I - сегментарный тип иннервации (Зоны Зельдера); II - периферический тип иннервации; 1 - волокна V пары черепных нервов - поверхностная чувствительность; 2 - волокна спинальных нервов ; 3 - волокна IX и X пар черепных нервов; 4 - волокна тройничного нерва - глубокая чувствительность; 5 - кора мозга; 6 - третий нейрон; 7 - второй нейрон; 8 - таламус Чувствительные волокна тройничного нерва образуют три ветви: глазной, верхнечелюстной и нижнечелюстной нервы. I ветвь - глазной нерв (n. ophthalmicus). После выхода из полулунного узла поднимается кпереди и кверху и прободает наружную стенку пещеристой пазухи, выходит из полости черепа через верхнюю глазничную щель, располагаясь в надглазничной вырезке (incisura supraorbitalis) у медиального края верхней части глазницы. Глазной нерв разделяется на три ветви: носоресничный, слезный и лобный нервы. Обеспечивает чувствительность в области кожи лба, передней волосистой части головы, верхнего века, внутреннего угла глаза и спинки носа, слизистой оболочки верхней части носовой полости, глаза, решетчатой пазухи, слезной железы, конъюнктивы и роговицы, твердой мозговой оболочки, мозжечкового намета, лобной кости и надкостницы. II ветвь тройничного нерва - верхнечелюстной нерв (n. maxillaris) также прободает наружную стенку пещеристой пазухи, выходит из полости черепа через круглое отверстие (f. rotundum) и вступает в крылонёбную ямку, где отдает три ветви - подглазничный (n. infraorbitalis), скуловой (n. zygomaticus) и крылонёбные нервы (nn. pterygopalatini. Основная ветвь - подглазничный нерв, пройдя в подглазничном канале, выходит на поверхность лица через подглазничное отверстие (f. infraorbitalis), иннервирует кожу височной и скуловой областей, нижнего века и угла глаза, слизистую оболочку задних решетчатых ячеек и клиновидной пазухи, полости носа, свода глотки, мягкого и твердого нёба, миндалин, зубы и верхнюю челюсть. Наружные ветви подглазничного нерва имеют связи с ветвями лицевого нерва. III ветвь - нижнечелюстной нерв (n. mandibularis). Смешанная ветвь формируется ветвями чувствительного и двигательного корешков. Из полости черепа выходит через круглое отверстие (f. rotundum) и вступает в крылонёбную ямку. Одна из конечных ветвей - подбородочный нерв (n. mentalis) выходит на поверхность лица через соответствующее отверстие нижней челюсти (f. mentalis). Нижнечелюстной нерв обеспечивает чувствительную иннервацию нижней части щеки, подбородка, кожи нижней губы, передней части ушной раковины, наружного слухового прохода, части внешней поверхности барабанной перепонки, слизистой оболочки щеки, дна полости рта, передних 2/3 языка, нижней челюсти, твердой мозговой оболочки, а также двигательную иннервацию жевательных мышц: mm. masseter, temporalis, pterygoideus medialis и lateralis, mylohyoideus, переднее брюшко m. digastricus, m. tensor tympani и m. tensor veli palatini. Нижнечелюстной нерв связан с узлами вегетативной нервной системы - с ушным (gangl. oticum), поднижнечелюстным (gangl. submandibulare), подъязычным (gangl. sublinguale). От узлов идут постганглионарные парасимпатические секреторные волокна к слюнным железам. Совместно с барабанной струной (chorda tympani) обеспечивает вкусовую и поверхностную чувствительность языка. Поражение ядра спинномозгового пути тройничного нерва проявляется расстройством поверхностной чувствительности по сегментарному типу (в зонах Зельдера) при сохранении глубокой (чувство давления) вибрации. При поражении корешка тройничного нерва (на участке от выхода из моста до полулунного узла) возникает нарушение поверхностной и глубокой чувствительности в зоне иннервации всех трех ветвей тройничного нерва (периферический или невритический тип поражения). Сходная симптоматика наблюдается и при поражении полулунного узла, при этом могут появляться герпетические высыпания. Вовлечение в патологический процесс отдельных ветвей тройничного нерва проявляется расстройством чувствительности в зоне их иннервации. Если страдает I ветвь, выпадают конъюнктивальный, корнеальный и надбровный рефлексы. При поражении III ветви выпадает нижнечелюстной рефлекс, возможно снижение вкусовой чувствительности на передних 2/3 языка соответствующей стороны. Раздражение тройничного нерва или его ветвей сопровождается интенсивными пароксизмальными болями в соответствующей зоне иннервации (невралгия тройничного нерва). На коже лица, слизистых оболочках носовой и ротовой полостей выявляются пусковые (триггерные) точки, прикосновение к которым вызывает болевой разряд. Пальпация точек выхода нерва на поверхность лица болезненна. Ветви тройничного нерва анастомозируют с лицевым, языкоглоточным и блуждающим нервами и содержат симпатические волокна. При воспалительных процессах в лицевом нерве возникают боли в соответствующей половине лица, чаще всего в области уха, за сосцевидным отростком, реже в области лба, в верхней и нижней губах, нижней челюсти. При раздражении языкоглоточного нерва боль распространяется от корня языка до его кончика. Поражение двигательных волокон III ветви или двигательного ядра ведет к развитию пареза или паралича мышц на стороне очага. Возникают атрофия жевательных и височных мышц, их слабость, отклонение нижней челюсти при открывании рта в сторону паретичных мышц. При двустороннем поражении отвисает нижняя челюсть. При раздражении двигательных нейронов тройничного нерва развивается тоническое напряжение жевательной мускулатуры (тризм). Жевательные мышцы настолько напряжены, что разжать челюсти невозможно. Тризм может возникать при раздражении центров жевательных мышц в коре большого мозга и идущих от них путей. При этом нарушается или совсем невозможен прием пищи, нарушена речь, имеются расстройства дыхания. Вследствие двусторонней корковой иннервации двигательных ядер тройничного нерва при одностороннем поражении центральных нейронов нарушения жевания не возникает. Вегетативная (автономная) нервная система регулирует все внутренние процессы организма: функции внутренних органов и систем, желез, кровеносных и лимфатических сосудов, гладкой и частично поперечнополосатой мускулатуры, органов чувств . Она обеспечивает гомеостаз организма, т.е. относительное динамическое постоянство внутренней среды и устойчивость его основных физиологических функций (кровообращение, дыхание, пищеварение, терморегуляция, обмен веществ, выделение, размножение и др.). Кроме того, вегетативная нервная система выполняет адаптационнотрофическую функцию - регуляцию обмена веществ применительно к условиям внешней среды. Термин «автономная нервная система» отражает управление непроизвольными функциями организма. Автономная нервная система находится в зависимости от высших центров нервной системы. Между автономной и соматической частями нервной системы существует тесная анатомическая и функциональная взаимосвязь. В составе черепных и спинномозговых нервов проходят вегетативные нервные проводники. В вегетативной нервной системе имеются центральный (клетки и волокна, располагающиеся в головном и спинном мозге) и периферический (все остальные ее образования) отделы. Выделяют также симпатическую и парасимпатическую части. Их основное различие состоит в особенностях функциональной иннервации и определяется отношением к средствам, воздействующим на вегетативную нервную систему. Симпатическая часть возбуждается адреналином, а парасимпатическая - ацетилхолином. Тормозящее влияние на симпатическую часть оказывает эрготамин, а на парасимпатическую - атропин. Вегетативная нервная система (схема). 1 - кора лобной доли большого мозга; 2 - гипоталамус; 3 - ресничный узел; 4 - крыло- нёбный узел; 5 - поднижнечелюстной и подъязычный узлы; 6 - ушной узел; 7 - верхний шейный симпатический узел; 8 - большой внутренностный нерв; 9 - внутренностный узел; 10 - чревное сплетение; 11 - чревные узлы; 12 - малый внутренностный нерв; 12а - нижний внутренностный нерв; 13 - верхнее брыжеечное сплетение; 14 - нижнее брыжеечное сплетение; 15 - аортальное сплетение; 16 - симпатические волокна к передним ветвям поясничных и крестцовых нервов для сосудов ног; 17 - тазовый нерв; 18 - подчревное сплетение; 19 - ресничная мышца; 20 - сфинктер зрачка; 21 - дилататор зрачка; 22 слезная железа; 23 - железы слизистой оболочки носовой полости; 24 поднижнечелюстная железа; 25 - подъязычная железа; 26 - околоушная железа; 27 сердце; 28 - щитовидная железа; 29 - гортань; 30 - мышцы трахеи и бронхов; 31 - легкое; 32 - желудок; 33 - печень; 34 - поджелудочная железа; 35 - надпочечник; 36 - селезенка; 37 - почка; 38 - толстая кишка; 39 - тонкая кишка; 40 - детрузор мочевого пузыря (мышца, выталкивающая мочу); 41 - сфинктер мочевого пузыря; 42 - половые железы; 43 - половые органы; III, XIII, IX, X - черепные нервы Симпатический отдел вегетативной нервной системы Центральные образования расположены в коре большого мозга, гипоталамических ядрах, стволе мозга, в ретикулярной формации, а также в спинном мозге (в боковых рогах). Корковое представительство выяснено недостаточно. От клеток боковых рогов спинного мозга на уровне от CVIII до LV начинаются периферические образования симпатического отдела. Аксоны этих клеток проходят в составе передних корешков и, отделившись от них, образуют соединительную ветвь, которая подходит к узлам симпатического ствола. Здесь часть волокон заканчивается. От клеток узлов симпатического ствола начинаются аксоны вторых нейронов, которые вновь подходят к спинномозговым нервам и заканчиваются в соответствующих сегментах. Волокна, которые проходят через узлы симпатического ствола, не прерываясь, подходят к промежуточным узлам, находящимся между иннервируемым органом и спинным мозгом. От промежуточных узлов начинаются аксоны вторых нейронов, направляющиеся к иннервируемым органам. Симпатический ствол располагается вдоль боковой поверхности позвоночника и имеет в своем составе 24 пары симпатических узлов: 3 шейных, 12 грудных, 5 поясничных, 4 крестцовых. Из аксонов клеток верхнего шейного симпатического узла формируется симпатическое сплетение сонной артерии, из нижнего - верхний сердечный нерв, образующий симпатическое сплетение в сердце. Из грудных узлов иннервируются аорта, легкие, бронхи, органы брюшной полости, из поясничных - органы малого таза. Парасимпатический отдел вегетативной нервной системы Его образования начинаются от коры больших полушарий, хотя корковое представительство, так же как и симпатической части, выяснено недостаточно (в основном это лимбико-ретикулярный комплекс). Выделяют мезэнцефальный и бульбарный отделы в головном мозге и сакральный - в спинном мозге. Мезенцефальный отдел включает ядра черепных нервов: III пара - добавочное ядро Якубовича (парное, мелкоклеточное), иннервирующее мышцу, суживающую зрачок; ядро Перлиа (непарное мелкоклеточное) иннервирует ресничную мышцу, участвующую в аккомодации. Бульбарный отдел составляют верхнее и нижнее слюноотделительные ядра (VII и IX пары); Х пара - вегетативное ядро, иннервирующее сердце, бронхи, желудочно-кишечный тракт,его пищеварительные железы, другие внутренние органы. Сакральный отдел представлен клетками в сегментах SII-SIV, аксоны которых образуют тазовый нерв, иннервирующий мочеполовые органы и прямую кишку Под влиянием как симпатического, так и парасимпатического отдела вегетативной нервной системы находятся все органы, за исключением сосудов, потовых желез и мозгового слоя надпочечников, имеющих только симпатическую иннервацию. Парасимпатический отдел является более древним. В результате его деятельности создаются устойчивые состояния органов и условия для создания запасов энергетических субстратов. Симпатическая часть изменяет эти состояния (т.е. функциональные способности органов) применительно к выполняемой функции. Обе части функционируют в тесном взаимодействии. При определенных условиях возможно функциональное преобладание одной части над другой. В случае преобладания тонуса парасимпатической части развивается состояние парасимпатотонии, симпатической части - симпатотонии. Парасимпатотония характерна для состояния сна, симпатотония - для аффективных состояний (страх, гнев и др.). В клинических условиях возможны состояния, при которых нарушается деятельность отдельных органов или систем организма в результате преобладания тонуса одной из частей вегетативной нервной системы. Парасимпатотонические проявления сопровождают бронхиальную астму, крапивницу, отек Квинке, вазомоторный ринит, морскую болезнь; симпатотонические - спазм сосудов в виде синдрома Рейно, мигрень, транзиторную форму гипертонической болезни, сосудистые кризы при гипоталамическом синдроме, ганглионарных поражениях, панические атаки. Интеграцию вегетативных и соматических функций осуществляют кора полушарий большого мозга, гипоталамус и ретикулярная формация. Нарушение вегетативной иннервации глаза. Поражение симпатических образований вызывает синдром Бернара-Горнера с сужением зрачка (миоз), сужением глазной щели (птоз), западением глазного яблока (энофтальм). Возможны также развитие гомолатерального ангидроза, гиперемии конъюнктивы, депигментация радужной оболочки. Развитие синдрома Бернара-Горнера возможно при локализации поражения на различном уровне - вовлечении заднего продольного пучка, путей к мышце, расширяющей зрачок. Врожденный вариант синдрома чаще связан с родовой травмой с поражением плечевого сплетения.