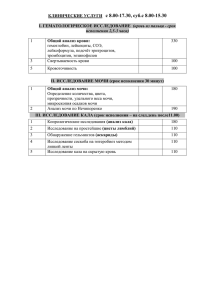
Тема лекции №2 Гериатрические аспекты в гастроэнтерологии и нефрологии Гериатрические аспекты в гастроэнтерологии Орган системы пищеварения Ротовая полость Пищевод Желудок Поджелудочная железа Печень Желчный пузырь Кишечник Возрастные изменения при старении Объём ротовой полости уменьшается. Атрофия верхней челюсти опережают атрофию нижней челюсти. Происходит нарушение прикуса, затруднение жевания пищи. Атрофируется мимическая и жевательная мускулатура. Уменьшается объём слюнных желез. Возникает сухость во рту. Появляются трещины языка и губ. Происходит атрофия вкусовых луковиц. Снижаются вкусовые ощущения, особенно на соленое, кислое, горькое, сладкое. Сохраняющиеся зубы имеют желтоватый оттенок и различную степень стертости. Пищевод удлиняется и искривляется. Уменьшается количество секреторных клеток. Мышечные волокна заменяются соединительной тканью (возможно появление некоторого нарушения прохождения пищи). Снижается тонус мускулатуры нижне-пищеводного сфинктера (увеличивается риск возникновения рефлюкс-эзофагита). Ухудшается кровоснабжение стенки желудка с развитием атрофических изменений. Уменьшается количество секретирующих клеток, угнетается секреторная функция. Происходит гибель клеток, разрастание вместо них соединительной ткани, увеличение объёма жировой ткани. К 80 годам масса органа уменьшается наполовину. Снижаются функции железы. Уменьшается количество бета-клеток островкового аппарата поджелудочной железы. Уменьшается число рецепторов к инсулину. Уменьшается масса печени. Снижаются функциональные возможности гепатоцитов: увеличивается вероятность нарушений белкового, липидного, углеводного и пигментного обменов. Снижается антитоксическая функция печени. Увеличивается в объёме (за счет удлинения его в переднезаднем размере и снижения тонуса мышечной стенки). Увеличивается риск развития дискинезии желчевыводящих путей, желчнокаменной болезни. Общая длина увеличивается (чаще всего за счет удлинения отдельных участков толстой кишки). В стенке тонкой кишки выявляются атрофические изменения (возникают нарушения мембранного пищеварения, процессов всасывания белков, жиров и углеводов). Изменяется микрофлора кишечника: уменьшается число молочнокислых бактерий, увеличивается количество бактерий гнилостной группы, растет продукция эндотоксинов. Нарушается функциональное состояние кишечника, угнетается перистальтика. Гастрит Классические жалобы — два ведущих синдрома: • болевой (боли в эпигастрии после еды через 15-30 мин., тупые, длительные, постепенно затухающие); • диспептический (тошнота, рвота, отрыжка, изжога). У пожилых людей хронический гастрит часто протекает латентно, по клинике сходен с гастритом типа А молодых. Жалобы: • желудочный дискомфорт: ощущение тяжести, иногда боль после приема пищи; • вздутие живота, отрыжка, урчание в брюшной полости; • запоры чередуются с поносами. Сами пациенты часто связывают эти ощущения с употреблением некачественных продуктов. Осмотр. Язык обложен белым налетом. При пальпации живота определяется умеренная болезненность в эпигастральной области. Дополнительные методы обследования: • ФГДС (при отсутствии противопоказаний); • рентгенологическое обследование желудка (для дифференциальной диагностики с другими заболеваниями). Язвенная болезнь Классические симптомы: болевой синдром (боли в эпигастрии через 30—60 мин. после приема пищи при локализации язвы в желудке; через 2-4 часа, «голодные» и ночные боли — при локализации в 12перстной кишке), диспептический синдром. У лиц пожилого возраста язвы локализуются преимущественно в желудке, наблюдается замедленное их рубцевание. Желудочно-кишечное кровотечение встречается чаще, чем у молодых. Начало заболевания атипичное, латентное, отмечается вариант «тихие» язвы. Течение болезни упорное, обострения длительные, частые рецидивы. Заболевание протекает с симптоматикой хронического гастрита. Характерно отсутствие болевого синдрома и типичного диспептического. Пациенты предъявляют жалобы на тупые боли, которые часто иррадиируют в область сердца и в спину, отрыжку, рвоту, запоры. При осмотре: язык обложен, живот при пальпации мягкий, умеренно болезнен в эпигастральной области. Дополнительные методы обследования: • ФГДС; • рентгенологическое обследование. Рак желудка Часто рак желудка сочетается с другими заболеваниями. У старых людей опухолевый процесс развивается медленнее, метастазирование наступает позднее. Больные жалуются на снижение аппетита, отвращение к пище, быструю насыщаемость, в дальнейшем присоединяются боли в животе, рвота, резкое похудание. На ранних стадиях диагностика представляет определенные трудности из-за разнообразия клинических проявлений или из-за бессимптомности. Решающую роль в диагностике рака желудка играет гастроскопия с прицельной биопсией и рентгенологическое исследование. Хронический гепатит У людей старших возрастных групп заболевание встречается часто, протекает более тяжело, сопровождается значительными нарушениями функции печени и часто переходит в цирроз. Основные симптомы: общая слабость, снижение аппетита, тошнота и отрыжка, метеоризм, боли в правом подреберье. Хронический холецистит Классические симптомы: боли в правом подреберье, возникающие после приема жирной пищи, диспептический синдром, привкус горечи во рту. У гериатрических пациентов болевой синдром слабо выражен. Болевые точки и симптомы (Гауссмана, Орт-нера, Мюсси-Георгиевского, Халатова, Кера) нечеткие. Сложность диагностики обуславливается малосимп-томностью клинических проявлений и относительно хорошим общим состоянием больного. Часто пожилые люди при латентной форме хронического холецистита считают себя здоровыми. Но фельдшер всегда должен помнить о том, что воспалительный процесс распространяется быстро и может вызвать развитие гангрены желчного пузыря, перфорацию его стенки и развитие желчного перитонита. Диагностика: решающую роль играет УЗИ. Дуоденальное зондирование и контрастная холецистография, как правило, не проводятся. Хронический панкреатит Классические симптомы. Боли в эпигастрии и левом подреберье, часто опоясывающего характера, выраженный диспептический синдром (мучительная тошнота, рвота вплоть до неукротимой, отсутствие аппетита), частый жидкий или кашицеобразный стул. У гериатрических пациентов хронический панкреатит чаще всего развивается после холецистэктомии, при патологии печени и желчевыводящих путей. Чаще встречается латентная форма, при которой больные жалуются на тупые, ноющие боли в эпигастрии и левом подреберье, возникающие после приема жирной пищи; изменяется характер стула: кал становится кашицеобразным, зловонным. Осмотр: язык обложен грязноватым налетом, живот при пальпации болезнен в левом подреберье, в эпигастрии. Диагностика: УЗИ; возможно проведение компьютерной томографии; копроскопия (в кале содержится много жира, крахмальных зерен, непереваренных мышечных волокон). Диафрагмальная грыжа Частота диафрагмальных грыж у людей пожилого возраста увеличивается, что связано с изменением мышечно-связочного аппарата диафрагмы, образующего пищеводное отверстие, частым натуживанием, способствующим повышению внутрибрюшного давления. Больные жалуются на изжогу, отрыжку, болевые ощущения за грудиной, что может быть принято за стенокардию. В горизонтальном положении и при наклонах туловища боли усиливаются. Осложнением данной патологии может быть желудочное кровотечение. Диагностика: • рентгенологическое исследование пищевода и желудка (проводится в вертикальном и горизонтальном положениях тела). Запоры у гериатрических пациентов Запор — это нарушение функции кишечника, выражающееся в увеличении интервалов между актами дефекации или в систематически недостаточном опорожнении кишечника. Хроническими запорами страдает довольно большой процент пожилых людей, и эту патологию следует отличать от запора, возникающего нерегулярно, эпизодически, который связан с временными причинами. Основные причины запоров: алиментарный фактор (отсутствие в пищевом рационе достаточного количества клетчатки); гиподинамия; психогенный фактор (как реакция на неблагоприятные условия для опорожнения кишечника, при этом возникают отрицательные эмоции, которые приводят к произвольному подавлению позывов, а затем и развитию привычных запоров); ослабление мускулатуры передней брюшной стенки, диафрагмы, тазового дна; патологические процессы в толстой кишке, прямой кишке и анальной области; прием некоторых медикаментов (анестетики, антихолинергические ЛС); механические факторы (онкологическая патология, рубцовый стеноз и др.). Жалобы: редкая и затрудненная дефекация, неприятные ощущения в животе (распирание, вздутие, урчание). Довольно часто у больных бывают спастические боли, как правило, связанные с актом дефекации, а также общие симптомы: разбитость, слабость, депрессия. При пальпации живота определяется болезненность по ходу толстого кишечника, расширенные или спастические его участки, можно определить наличие плотных каловых масс. Дополнительные методы обследования: • пальцевое исследование ануса и прямой кишки; • копрологическое исследование и исследование на дисбактериоз; • ректороманоскопия; • рентгенологическое исследование (ирригография) — для дифференциальной диагностики, исключения органических поражений кишечника (опухоль и т. д.). Гериатрические аспекты в нефрологии Возрастные изменения при старении В возрасте от 25 до 85 лет общее число функционирующих нефронов Система мочевыделения снижается до 30-40%, вес почек уменьшается на 30%, что приводит к снижению клиренса мочевины и креатинина - на 46-53%. Канальцевая реабсорбция глюкозы снижается на 43%. Тонус мочевого пузыря понижен при уменьшении его объёма (утолщение стенки) Ослабление тонуса сфинктера. Гиперплазия предстательной железы (у мужчин. Понижение тонуса мускулатуры малого таза (у женщин). Возрастное учащение позывов к мочеиспусканию, недержание мочи. Стрессовое недержание. Пиелонефрит Классические симптомы: боли в пояснице, высокая температура, частое болезненное мочеиспускание, положительный симптом Пастернацкого; мочевой синдром — моча мутная, с хлопьями, лейкоцитурия, бактериурия. Если в молодом и зрелом возрасте пиелонефритом болеют преимущественно женщины, то, начиная с 60летнего возраста, соотношение болеющих им мужчин и женщин постепенно выравнивается, а к 80-летнему возрасту начинают преобладать мужчины. Это связано с прогрессирующим снижением функциональной активности предстательной железы и уменьшением защиты мочевых путей (падение секреции спермина, лизоцима, антиинфекционного фактора), а также нарастанием частоты гипертрофических и опухолевых процессов в предстательной железе, ведущих к нарушению уро динамики. У женщин в постменопаузе повторные инфекции мочевых путей могут быть обусловлены наличием остаточной мочи (например, вследствие опущения матки) или дефицитом эстрогенов, который приводит к изменению микрофлоры влагалища (исчезновению лактобацилл и росту кишечной палочки). Этиология. Чаще всего инфекции мочевыводящих путей вызывают бактерии, обитающие в толстом кишечнике: ишерихии, стафилококки, но у пожилых больных с вторичными пиелонефритами возрастает роль других кишечных бактерий — это клебсиелла, протей, стафилококки. Клиническая картина У пожилых пациентов редко встречаются острые формы, и обострение хронического процесса редко протекает по типу атаки острого пиелонефрита. Чаще болезнь течет как первичный хронический процесс. Особенности клинических проявлений пиелонефрита у людей пожилого и старого возраста: заболевание характеризуется большей тяжестью течения, развивается гнойный пиелонефрит, но даже такой процесс может протекать практически бессимптомно или проявляться интоксикационным синдромом и анемией. Начальные симптомы заболевания смазаны, но выражен тяжелый интоксикационный синдром: нарастает общая слабость, апатия, депрессия, адинамия; нарушается сон, исчезает аппетит, появляются тошнота и рвота. Интоксикационный синдром часто протекает с мозговой симптоматикой: внезапная потеря ориентировки в пространстве и во времени, нарушение равновесия, недержание кала и мочи. Заболевание может протекать с повышенным артериальным давлением, впервые выявленным или утяжелением ранее имеющейся гипертонии. Возможно развитие выраженной анемии, при которой больные жалуются на слабость, утомляемость, одышку (эти признаки можно ошибочно принять за симптомы сердечной недостаточности). В ряде случаев хронический пиелонефрит клинически проявляется уже симптомами хронической почечной недостаточности, включающей и артериальную гипертонию, и анемию. Если больных беспокоит боль, то она малоинтенсивная, локализуется в верхнем отделе живота, в поясничной области. Дизурические явления маскируются возрастным недержанием мочи. Симптом Пастернацкого положителен. Диагностика: • общий анализ крови (лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ, в тяжелых случаях — анемия); • общий анализ мочи (моча мутная, протеинурия, лейкоцитурия, микро- или макрогематурия, бактериурия); • пробы мочи по Нечипоренко (повышено количество не только лейкоцитов, но и эритроцитов); • • • • пробы мочи по Зимницкому; выделительная урография (увеличение размеров почки, чаще одной); УЗИ почек; компьютерная томография. Гломерулонефрит Классические симптомы острого процесса: гипертония, отеки, мочевой синдром (моча цвета «мясных помоев», протеинурия, гематурия, цилиндрурия), могут быть тупые боли в области поясницы, умеренное повышение температуры. Заболевание встречается реже, чем у молодых. Особенности клиники у пожилых: отеки мало выражены, мочевой синдром скудный (мало белка, эритроцитов), однако может быть высокий лейкоцитоз в анализе крови. Резко повышается артериальное давление, появляются симптомы коронарной недостаточности. Течение заболевания более тяжелое, чем у молодых. Особенностью гломерулонефрита у людей пожилого и старческого возраста является содружественное поражение других функциональных систем (нервной, дыхательной, пищеварительной, эритропоэтической), что создает своеобразную маскировку основного заболевания и затрудняет его распознавание. Тяжесть гломерулонефрита нарастает с увеличением возраста больного. Мочекаменная болезнь Заболевание характеризуется образованием в почках и мочевых путях камней, формирующихся из составных частей мочи. Наибольшая встречаемость мочекаменной болезни приходится на возраст 20—55 лет, с увеличением возраста частота этого заболевания снижается. Симптомы и лечение этого заболевания у людей пожилого возраста не имеют особых изменений. Рак мочевого пузыря Заболевание встречается преимущественно у людей пожилого и старческого возраста. Мужчины болеют в 4 раза чаще, чем женщины. Среди курильщиков рак мочевого пузыря встречается в 7-8 раз чаще по сравнению с некурящими. Клиническая картина: • макрогематурия; • дизурические нарушения. Болевой синдром встречается нечасто(!). Обследование включает бимануальную пальпацию почек для определения распространенности процесса. Обязательные исследования: • выделительная урография; • уретроцистоскопия; • УЗИ; • КТ, МРТ. Болезни предстательной железы Это актуальная проблема гериатрической практики. Доброкачественная гиперплазия предстательной железы (ДГПЖ) характеризуется различными симптомами нарушений акта мочеиспускания, что связано с разрастанием периуретрального отдела железы и обструкцией (сдавлением) нижних мочевых путей. Это обычно проявляется учащением, удлинением мочеиспускания, вялостью струи мочи. У мужчин в возрасте 50 лет такие изменения встречаются в 50% случаев, а в возрасте 80 лет — у 90%. Клиническая картина. Главный синдром — нарушение выделения мочи из мочевого пузыря, который представлен следующими симптомами: • учащенное мочеиспускание (как дневное, так и ночное); • прерывистое и затрудненное мочеиспускание; • невозможность удержать мочу при возникновении позыва; • ослабление струи мочи; • ощущение неполного опорожнения мочевого пузыря; • задержка мочи. 1-я стадия заболевания: учащенное и несколько затрудненное мочеиспускание. Общее состояние пациента удовлетворительное. 2-я стадия: затрудненное и учащенное мочеиспускание, недержание мочи. Усиление ночной поллакиурии. Ослабление струи мочи в начале акта мочеиспускания. Больные жалуются на слабость, недомогание, сухость во рту. 3-я стадия: неполное выделение мочи. Постепенное нарастание количества остаточной мочи, что приводит к непроизвольному ее выделению по каплям. 4-я стадия (парадоксальная ишурия). Это стадия тяжелой декомпенсации, с частым мочеиспусканием, недержанием мочи. Возможно, развитие острой задержки мочи. При подозрении на заболевание предстательной железы больному необходимо провести трансректалъное обследование (железа увеличена» болезненна). В начальной стадии заболевания лабораторный анализ мочи, как правило, не дает патологических изменений, затем в моче обнаруживается лейкоцитурия, гематурия, бактериурия. Специальные исследования: • урофлоуметрия (определение степени обструкции по скорости потока мочи); . УЗИ; • абдоминальное и трансректальное ультразвуковое сканирование; • определение наличия и количества остаточной мочи. Недержание мочи Проблема недержания мочи актуальна для каждой второй женщины в возрасте от 45 до 60 лет, поскольку это — одно из типичных проявлений климактерического периода. Недержание — это проблема и престарелых больных. У таких больных затруднено отправление естественных потребностей, некоторые из них мочатся в постель. Задача медработника: • обеспечить пациента адекватным количеством жидкости; при необходимости использовать наружный кондомный мочеприемник у мужчин и памперсы у женщин; • при высоком риске развития пролежней (сахарный диабет, коматозное состояние, кахексия) допустимо использовать катетер Фолея, соединенный со стерильным мешком для сбора мочи; • тщательно осуществлять гигиенические мероприятия для профилактики восходящей инфекции (подмывание генитальной области 2 раза в сутки с использованием нейтрального мыла). В настоящее время проблемы недержания легко решаются с помощью современных средств гигиены и ухода. В их число входят подгузники для взрослых, впитывающие простыни, впитывающие прокладки анатомической формы для всех степеней недержания, а также лечебные косметические средства, защищающие кожу больных от воспалений, опрелостей и пролежней.