Текст публикации - Ивановская областная Дума
advertisement

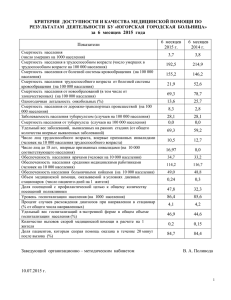
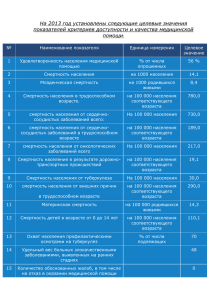
«Русская планета» побеседовала с главным кардиологом Иванова о тенденциях в кардиомедицине и профессиональной интуиции Главный врач ивановского областного кардиологического диспансера стала Заслуженным врачом Российской Федерации. Почетное звание кандидату медицинских наук Светлане Романчук присвоено за «большой вклад в развитие здравоохранения, медицинской науки и многолетнюю добросовестную работу». Руководящую должность она уже несколько лет совмещает с работой врачакардиолога, одновременно являясь депутатом Ивановской областной думы. «Русской планете» главный кардиолог региона рассказала о том, почему смертность от инсультов и инфарктов в Ивановской области снизилась вдвое, как ранняя диагностика влияет на статистику, и почему дежурному врачу не стоит желать спокойной ночи. – Светлана Викторовна, за время вашей работы в кардиодиспансере смертность от болезней системы кровообращения в Ивановской области снизилась вдвое. Как этого удалось добиться? – Каторжным трудом (смеется — Примеч. авт.). Если серьезно, на самом деле каторжным трудом. В 2005 году умирало 1389 человек на сто тысяч населения, сейчас — 642 человека на сто тысяч, то есть цифра действительно сократилась вдвое. Такого результата удалось добиться, развивая три направления. Во-первых, внедрение современных методов лечения. По статистике, при инфаркте в районных больницах умирал каждый пятый, в специализированных клиниках, кардиодиспансерах — каждый десятый. В некоторых районах нашей области умирал каждый четвертый. Мы стали обеспечивать при кардиокатастрофе — инфаркте или инсульте — бесплатное стентирование всем, кому это показано. При стентировании смертность составляет 4–5%, то есть особая операция по восстановлению кровотока действительно позволяет спасти человека, многие жизни. Что эта операция из себя представляет? На внутренних стенках кровеносных сосудов под воздействием разных факторов образуются атеросклеротические бляшки, то есть откладывается холестерин. Если человек курит, или ведет неправильный образ жизни, у него сосуд надрывается, трескается под воздействием никотина. Естественно, организм начинает бороться и залепляет образующиеся трещины и разрывы кровью. Сгустки крови образуют тромб, который перекрывает сосуд; от острого недостатка кровоснабжения происходит омертвление части органа. Если этот орган сердце — развивается инфаркт, если мозг — инсульт. Чтобы этого не случилось, через бедренную артерию в суженный сосуд вводится катетер, через который проводится проводник. На проводнике установлен специально подобранный баллончик, к которому прикреплен стент — конструкция в форме цилиндрического каркаса, как металлическая пружинка. В том месте, где сосуд изнутри покрыт бляшками и сужен, баллончик раздувается, расширяет стент, вдавливая его во внутреннюю стенку сосуда. Кровоток восстанавливается, катетер с проводником убирается, титановый стент остается в сосуде. Эта ювелирная техника и называется стентирование, технология применяется уже больше двадцати лет, но раньше в Иванове эту операцию делали только два человека, за деньги. Себестоимость этой операции — около ста тысяч рублей. Нам удалось убедить нашу областную думу выделить деньги из регионального бюджета (на тот момент это было 20 млн рублей, сейчас 100 млн выделяется ежегодно), мы обучили еще трех человек, сделали работу этой операционной в областной больнице круглосуточной. Наши специалисты объехали все районные больницы, обучили всех фельдшеров скорой оказывать экстренную помощь, делать дефибриляцию, чтобы пациента успели довезти в областную больницу, то есть создали систему доставки больных из всех районов области. Мы были первыми в России, кто проводил стентирование при инфаркте бесплатно для всех жителей региона в круглосуточном режиме. – Эта система применяется и сегодня? – Да, с 2007 года. Но не менее важна и правильная организация предоставления медицинской помощи: разделение потоков и их регулировка, то есть пациента из какого района куда именно направить. Таким образом, была разработана еще и система маршрутов. Мы создали комплексную систему оказания оперативной кардиологической помощи при инфаркте и инсульте. Она сейчас распространяется по всей стране. Вообще вся эта система придумана не нами, просто мы ее реанимировали и воплотили на новом уровне. После того, как мы научились правильно тушить пожар, мы стали вырабатывать меры по его предотвращению. – То есть стали заниматься профилактикой? – Именно так. В кардиологическом диспансере было открыто первое в регионе отделение профилактики и реабилитации больных с сердечнососудистыми заболеваниями. Мы обучили всех врачей в области и всех фельдшеров ФАПов выявлять пациентов с высокой степенью риска осложнений этих заболеваний и своевременно направлять их в кардиодиспансер. – Что значит высокая степень риска? – Существует так называемая шкала SCORE — европейская шкала расчетов рисков смерти от сердечнососудистых заболеваний на ближайшие десять лет с учетом возраста, пола, артериального давления, уровня холестерина в крови и курения, то есть наиболее значимых факторов риска. Есть высокий риск, есть очень высокий риск. Вот пациенты категории очень высокого риска должны корригироваться — углубленно обследоваться, проходить профилактическую и медикаментозную терапии. Мы эту профилактическую систему запустили по всей области. Параллельно мы стали организовывать массовые акции по информированию населения о том, что может стать причиной внезапной смерти, вызвать сердечнососудистые заболевания. Так появился волонтерский отряд «Кардиогвардия». Пять раз в год мы предлагаем жителям пройти массовое скрининг-обследование на холестерин, сахар в крови и так далее. Наша цель — привлечь внимание населения. Люди должны знать, что холестерин надо проверять, сахар в крови тоже, уровень своего артериального давления знать, не курить и так далее. – В начале нашего разговора вы говорили о трех направлениях. Первые два: система лечения, система профилактических мер. Какое третье? – Наведение порядка в статистике. В Европе, например, от болезней системы кровообращения умирает 42% пациентов. У нас умирало почти 60%. Сейчас у нас такие же цифры, как в Европе. Мы просто привели в порядок общие данные. Например, если молодой человек внезапно на улице умирает, гораздо проще написать, что он умер от острой сердечной недостаточности, чем разобраться в истинных причинах его смерти. Мы стали разбирать каждый случай подобной смерти, я подчеркиваю: каждый! Во-первых, нам было важно выявить ошибки в ведении пациента, понять, правильно ли все было сделано на амбулаторном звене, на этапе скорой помощи, в стационаре. И если кто-то допускал ошибку, то врач наказывался, вплоть до лишения квалификационной категории или иных серьезных административных мер. Как результат: ошибок в ведении больных стало меньше. Во-вторых, перестали выписывать справку о смерти от инфаркта тем, кто умер по другой причине. Кто-то из моих коллег мне сказал: «Ну вот, теперь чисто по статистике стало умирать меньше человек от сердечнососудистых заболеваний». Совершенно нет, потому что параллельно с уменьшением смертности от болезней системы кровообращения уменьшается и общая смертность. За последние годы темпы снижения показателей общей смертности населения в Ивановской области в 2 раза выше среднероссийских: на 15,5% снизилась смертность у нас, на 7,5% по стране. – Получается, что наиболее часто встречающиеся в нашем регионе сердечнососудистые заболевания — это инфаркты и инсульты? – Нет, наиболее распространена у нас артериальная гипертония. А вот причиной смерти в основном являются инфаркты и инсульты. Умирают и от хронических заболеваний, но все же чаще от кардиокатастроф, особенно молодые люди. Наша задача — предупредить эти катастрофы и минимизировать смертность. А от гипертонии как таковой не умирают. Умирают от ее осложнений. Артериальная гипертония — фактор номер один в развитии инсульта и фактор номер два в развитии инфаркта. – Чтобы это узнать, нужно прийти к врачу. А к врачу ходят ведь только когда что-то заболит. – Это та проблема, с которой мы уже справиться не можем. Здоровье человека зависит от медицины лишь на 20%, а все остальное от экологии, социальных условий, других факторов. Но 50% — это желание человека быть здоровым. Если у человека гипертония, и он вовремя обратится к врачу, и будет назначено соответствующее лечение — риск инфаркта или инсульта у него нивелируется. Если артериальное давление не контролировать, то человек привыкает, адаптируется, но риск при этом огромный. – Можно ли назвать одним из главных факторов риска эмоциональное напряжение, которое испытывают жители городов? – То есть все ли болезни от нервов? Ведущий советский кардиолог Георгий Федорович Ланг разработал учение о гипертонической болезни как неврозе. По его теории, психо-эмоциональное напряжение приводит как раз к гипертонии. Сейчас это представление несколько модифицировано, но роль психоэмоциональных перегрузок в развитии этой болезни никто не отменял. Безусловно, стресс, неправильный образ жизни, недосыпания, малоподвижность приводят к декомпенсации регуляторных механизмов, и возникает гипертоническая болезнь. Но опять же, эту гипертонию можно обуздать и подобрать лечение. Во всем мире люди живут дольше, потому что жестко следят за состоянием своего здоровья, регулярно ходят на прием к врачам и, начиная с 40 лет, практически все принимают те или иные лекарства для продления своей жизни. – Если человек здоров, не курит, правильно питается, не имеет генетических предрасположенностей, то это гарантирует его защищенность от сердечных болезней? – К сожалению, нет. Не гарантирует. Но шансы не страдать сердечными заболеваниями у него резко возрастают. В любом случае нужна профилактика. Мы рекомендуем женщинам с 35 лет, а мужчинам даже с 25 лет, хотя бы один раз в год измерять свое артериальное давление, сдавать кровь на холестерин и сахар. Все эти обследования не занимают много времени, их можно провести за один день и жить еще год спокойно. Для этого сделана диспансеризация. Каждому человеку, чей возраст кратен трем, государство гарантирует углубленное обследование, которое позволит выявить практически любое заболевание на ранней стадии. – Как и что изменилось в кардиологической медицине за последние пять лет? – Изменения происходят ежегодно. На кардиологических конгрессах утверждаются новые направления в развитии этой медицины, появляются новые методики лечения и новые лекарства. Но сейчас все больше приходит понимание того, что высокие технологии не панацея. В этом заключается самая большая ошибка нашего населения: мы ждем до последнего и, зная, что есть высокие технологии, думаем, что в случае болезни нас привезут в больницу, вылечат за день-другой и все вернется на круги своя. Врачи могут спасти от смерти, но человек будет обречен всю оставшуюся жизнь принимать лекарства и вести измененный образ жизни. Главная тенденция последних лет во всем мире — это активная первичная профилактика факторов риска сердечнососудистых заболеваний. Так, реализация в течение 20 лет специальной программы в отдельных странах Западной Европы, Новой Зеландии и США привело к снижению смертности от инфаркта и инсульта соответственно на 20 и 40%. При этом, если в США и Англии акцент был сделан на дорогостоящую медикаментозную профилактику, то Финляндия пошла по пути модификации образа жизни. Они добились увеличения продолжительности жизни в среднем на двадцать лет, проводя национальную программу по борьбе с атеросклерозом. Та самая скандинавская ходьба с палками, которая у нас только появляется, — это серьезная борьба с гиподинамией (пониженной подвижностью. — Примеч. ред.) Также Финляндия занималась стимулированием предприятий, выпускающих продукты питания с пониженным содержанием солей и трансгенных жиров. В целом, снижение смертности за счет постоянной профилактики происходит не раньше, чем через 15–20 лет. Реальные результаты той работы, что мы проводим сейчас, будут видны не сегодня и не завтра. – Планируете ли вы, как депутат Ивановской областной думы, вынести на обсуждение в ближайшую законодательную сессию новые инициативы? – Да, конечно. Например, мы будем работать над ужесточением запрета на курение. Я противник тотального запрета, но, судя по «пивному» закону, запретительные меры имеют эффект. За последние три года ни один человек не умер от «пивных» осложнений, а пять лет назад умирали десятки. Мы, безусловно, спросим общественное мнение, но ограничивать потребление никотина будем вполне серьезно, особенно среди молодых людей и подростков, а также убеждать их во вредности этой привычки и предоставлять бесплатные кабинеты помощи курящим. Кабинет отказа от табакокурения, который работает в нашем диспансере, показал свою эффективность, хотя бросить курить любой человек может сам, поскольку речь идет исключительно о психологической зависимости, а не о химической. Это подтверждает то, что даже самые заядлые курильщики, попадая в реанимацию, полностью теряют тягу к никотину. Также я считаю, что необходимо довольно четко прописать региональную программу медицинского страхования. Должно быть понятно: что делается бесплатно, что делается платно, где, как и в какие сроки. Также у нас в разработке находится довольно большое количество других проектов и идей. – Несмотря на руководящую должность и общественную деятельность вы продолжаете работать простым кардиологом? – Да, но, к сожалению, как практикующий врач я сейчас работаю гораздо меньше, потому что основная моя деятельность направлена на организацию. Но, понимаете, как врач, вот этими руками, я лично спасла, ну, двести человек, а как организатор — уже больше шести тысяч спасенных жизней ежегодно. И это благодаря созданной нами системе. Безусловно, это не моя личная заслуга, а заслуга всего комплекса здравоохранения Ивановской области, но роль моих коллег, кардиологов, в том, что нам удалось достичь, трудно переоценить. – Мы знаем, какой была статистика, и знаем, какая она сейчас. Можно ли сделать прогноз на будущее? – Сейчас мы, как раз, и занимаемся прогнозированием. В частности, Министерство здравоохранения впервые за много лет проводит многоцентровое исследование по эпидемиологии сердечнососудистых заболеваний на территории страны. В этом исследовании участвует ряд регионов, в том числе и мы. Мы делаем определенную выборку населения — 1600 человек в нашей области. Мы их обследуем, делаем бесплатно анализы и отслеживаем динамику их состояния, то есть это полноценное научное исследование. Сейчас мы можем прогнозировать снижение в ближайшие несколько лет смертности от болезней системы кровообращения, но не такими темпами, как в последние несколько лет, медленнее. Если мы сохраним то, что наработали, и будем продолжать в том же духе, то смертность будет уменьшаться на 50 человек на каждые сто тысяч населения ежегодно. Таким образом, к 2016–2018 году у нас рождаемость превысит смертность. – Есть ли у врачей-кардиологов свои приметы или суеверия? – Суеверий нет, но я знаю точно, что нельзя полагаться только на свои силы. Каким бы опытным врачом ты ни был, всегда лучше спросить совета у коллег. Бывают экстренные ситуации, когда должен найтись человек, который возьмет на себя ответственность и примет ключевое решение за чью-то жизнь. У каждого из нас, врачей, были подобные моменты в жизни. Кардиологи, хирурги, реаниматологи — это профессии эмоционального выгорания. Когда от твоего решения зависит жизнь человека, нельзя позволять себе быть еще и суеверным. Нельзя позволять себе быть самоуверенным. Но нужно полагаться на свой опыт, свои знания и доверять своей профессиональной интуиции, слышать себя. Иногда интуитивно молодые доктора работают очень хорошо, и это порой даже несколько компенсирует нехватку опыта. В любом случае, лучший врач — это сочетание знаний, опыта, чутья, таланта. Сейчас я отбираю сюда ребят по двум признакам: умению обучаться и искреннему желанию помочь людям. Если одного из этих компонентов нет, то хороший врач не получится. А примета одна у нас все-таки есть: нельзя желать дежурному врачу спокойной ночи, она обязательно будет беспокойной. Это уже проверенная примета. Анастасия Бероева Опубликовано на сайте общественно-политического портала «Русская планета»: http://ivanovo.rusplt.ru/index/rp_pobesedovala_s_glavvrachom_Ivanovskogo_kardiolog icheskogo_centra-12669.html