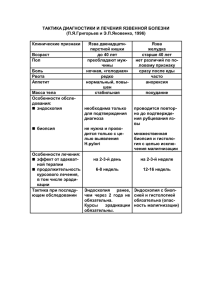
Микозы Лор-органов Подготовила: Студентка 4 курса 6 группы педиатрического факультета Цыздоева Амина Адамовна Актуальность темы В настоящее время проблема микотических заболеваний человека приобрела важное настораживающее микологов, инфекционистов и врачей других специальностей рост числа больных глубокими микозами, к которым относятся и микозы ЛОР-органов. Согласно данным ВОЗ микотические инфекции заняли первое место в структуре инфекционной патологии. Candida albicans – вышел в первую пятерку наиболее частых этиологических факторов внутрибольничных инфекций. Микологические поражения ЛОР – органов во многих случаях не являются только местной патологией. Они могут быть проявлением распространенной или системной микотической инфекции. Частота встречаемости Нозологическими формами грибковых заболеваний ЛОР-органов являются следующие: • Отомикоз • Фарингомикоз • Ларингомикоз • Микоз околоносовых пазух • Риномикоз. По данным Московского научно-практического центра оториноларингологии, установлено, что доминирует отомикоз (50% всех больных с микозом ЛОРорганов), затем - фарингомикоз (24%), микоз носа и околоносовых пазух (14%) и ларингомикоз (12%). Этиология Основными возбудителями грибковых заболеваний ЛОР-органов являются дрожжеподобные грибы родов Candida, Geotrichum, плесневые грибы Aspergillus, Penicillium, Mucor и др. Эти грибы широко распространены в природе и только при соответствующих условиях эндогенного и экзогенного порядка переходят к паразитическому образу жизни. Возбудителями микозов ЛОР-органов могут быть и особо патогенные грибы, вызывающие глубокие микозы. В последнее время в регионах с умеренным климатом получили распространение такие микозы как кокцидиоидоз, криптококкоз, бластомикоз, которые раньше были характерны для стран с тропическим влажным климатом. Патогенез Основными патогенетическими факторами возникновения микоза являются адгезия, колонизация грибов и их инвазивный рост. При тяжелых формах ЛОР-микозов следующими этапами являются генерализация процесса, проникновение грибов в кровь с диссеминацией и возникновением вторичных очагов микозов различных органах и тканях. Клинические проявления при микозах ЛОР-органов являются следствием вегетации и паразитирования определенных видов грибов и во многом обусловлены локализацией патологического процесса. Клиническая картина при этом разнообразна, но имеет ряд специфических признаков. Объективным клиническим признаком при всех формах микотических заболеваний верхних дыхательных путей и уха является : Наличие специфического отделяемого (корочки, налеты, густой казеозный или жидкий секрет и др.); Цвет; Количество; Консистенция. Микозы ЛОР-органов, как и другие виды специфического воспаления, имеют хроническое течение, характеризующееся малозаметным началом заболевания, его постепенным развитием и значительной продолжительностью. Характерны частые обострения и развитие грибкового заболевания в любом возрасте. Для микозов ЛОР-органов специфично и то, что они всегда протекают с выраженными явлениями общей интоксикации организма. ОТОМИКОЗ грибковое заболевание при котором на коже ушной раковины, стенках наружного слухового прохода, барабанной перепонке, в барабанной полости и послеоперационной полости среднего уха развиваются плесневые или дрожжеподобные грибы. Эпидемиология Удельный вес отомикоза среди отитов другой этиологии составляет 18,6%, а в детском возрасте – 26,3%. Различают: o наружный грибковый отит (63%); o грибковый средний отит (20%); o грибковый средний послеоперационный отит (17%). Классификация грибкового отита в соответствии с локализацией процесса выделяют: наружный грибковый отит; грибковый мирингит; грибковый средний отит; грибковый средний послеоперационный отит. Экзогенные предраспологающие факторы: 1. 2. 3. 4. 5. Серозное воспаление стенок наружного слухового прохода. Травмы наружного слухового прохода. Хронические гнойные воспалительные процессы. Вливание в ухо масляных растворов. Профессиональный фактор Эндогенные факторы способствующие развитию грибков: 1.Снижение иммунитета, иммунодефициты. 2.Нарушение углеводного обмена. 3.Дисфункция эндокринных желез. 4.Функциональные нарушения нервной системы. 5. Антибиотикотерапия. 6.Аллергические реакции. Клинически в течении отомикоза выделяют три стадии: 1. Предвестники воспаления; 2. Острое воспаление; 3. Хроническое воспаление. Симптомы наружных отитов: • жидкие выделения из уха, образование корочек, пробок в наружном слуховом проходе; • зуд, боль, заложенность уха; • головная боль, повышение температуры тела; • повышенная чувствительность ушной раковины и заушной области. Симптомы средних отитов: • понижение слуха, ушные выделения, периодический зуд; • локальная головная боль на стороне больного уха и головокружение. Жалобы пациентов с наружным грибковым отитом: - пациентов беспокоят зуд, - дискомфорт, - боль в области наружного слухового прохода, - выделения из уха. - изменения слуха (заложенность, шум, снижение слуха). Отомикоз наружного слухового прохода Грибковый мирингит Диагностика 1) микроскопия патологического отделяемого; 2) посевы патологического отделяемого на различные элективные питательные среды для выделения культур грибов и их родовой и видовой идентификации; 3) определение чувствительности выделенных грибов к противогрибковым препаратам Схема лечение отомикозов • Устранение предраспологающих факторов. • Местная противогрибковая терапия. • Общая противогрибковая терапия. Антимикотики действующие на плесневые грибы: - Кетакозол(низорал); - Амфотерицин; - Миконазол; - Итраконазол(орунгал); - Тербинафин(ламизил). Антимикотики действующие на дрожжеподобные грибы: - Нистатин; - Натамицин (пимафуцин); - Флуцитозин (анкотил); - Флуконазол (дифлюкан ); Критерий эффективности лечения Критерием эффективности лечения является полное клиническое излечение в течение 1 месяца, подтвержденное как клинической картиной, так и отрицательными результатами микологического исследования. Местное воздействие на микотический очаг инфекции у многих больных необходимо сочетать с одновременным применением системных противогрибковых препаратов. Показания к назначению системных противогрибковых препаратов при отомикозе: 1) отсутствие эффекта от двух и более курсов лечения местными противогрибковыми препаратами разных групп при наружном грибковом отите; 2) выраженная отрицательная динамика при проведении только местного лечения грибкового поражения; 3) распространение грибкового заболевания на соседние анатомические области (например, наружный слуховой проход и барабанную полость); 4) хронический средний грибковый отит; 5) грибковое поражение послеоперационной полости среднего уха; 6) наличие грибкового заболевания другой локализации (например, микоза больших складок кожи, онихомикоза, кандидозного вульвовагинита, кандидозного дисбактериоза и т.д.). Противопоказания: 1) острый гепатит любой этиологии; 2) декомпенсированный цирроз печени; 3) злокачественные опухоли печени, метастазы в печень, гемобластозы; 4) нарушения обмена микроэлементов (гемохроматоз, гепатоцеребральная дистония); 5) острые и хронические (туберкулез, сифилис) инфекции печени; 6) амилоидоз; 7) острый холецистит, холангит и панкреатит; 8) первичный склерозирующий холангит. Микозы носа и околоносовых пазух Грибковый ринит наиболее часто поражает перегородку носа, когда в передней или средней ее трети появляются изолированные язвы с неровными инфильтрированными краями. Микоз полости носа чаще обнаруживается у лиц старших возрастных групп, чему способствуют возрастные изменения слизистой оболочки, создающие благоприятные условия для развития грибов. При поражениях придаточных пазух носа пациентов беспокоят жалобы, характерные для обычных синуситов: выделения из носа, заложенность, головная боль и другие. Фарингомикозы Ларингомикозы Фарингомикозы - грибковые заболевания глотки. Ларингомикоз — хроническое воспалительное заболевание гортани, одним из этиологических факторов которого является грибковая флора. Наиболее часто встречается кандидоз, который вызывает воспаление слизистой оболочки глотки (фарингит), небных миндалин (грибковая ангина, хронический грибковый тонзиллит). Эпидемиология Частота развития ФМ за последние 15 лет резко возросла и составляет до 30% в структуре инфекционных поражений глотки и миндалин. В детском возрасте заболеваемость ФМ высока. Особенно распространенным является кандидоз слизистой оболочки полости рта у новорожденных (молочница). ФМ часто болеют и дети старшего возраста. У многих из них возникновение заболевания связано с грибковым инфицированием в раннем возрасте и неполной элиминацией очага инфекции. У взрослого населения микоз глотки диагностируется с одинаковой частотой от 16 до 70 лет, а в отдельных случаях и в более старшем возрасте. Хронические ларингиты составляют 8,4% - 10% от всей патологии ЛОР-органов. Доля грибкового поражения при хроническом ларингите может достигать 38%, среди них на долю гиперпластической формы приходится до 55% наблюдений, на катаральную форму – 31 % наблюдений, и на атрофическую – 14% наблюдений, соответственно. Классификация По локализации ФМ подразделятся на : • хейлит • глоссит • стоматит • гингивит • тонзиллит • фарингит. По клиническому течению выделяют 2 формы (ФМ) : острую и хроническую. Клинико-морфологическим варианты ФМ: • эритематозный (катаральный); • псевдомембранозный; • гиперпластический; • эрозивно-язвенный. Клинико-морфологические варианты ларингомикоза (ЛМ): • катаральный; • атрофический; • гиперпластический; Диагноз грибкового поражения глотки и гортани ставится на основании: • клинических данных; • выявления грибов при микроскопии мазков со слизистой оболочки; • положительных результатов при посевах на элективные питательные среды и верификации возбудителя. Жалобы и анамнез При ФМ у больного имеют место жалобы: • На боль, дискомфорт в горле, ощущение жжения, сухости, саднения, першения, усиливающиеся при приеме раздражающей пищи. Больные отмечают иррадиацию боли в подчелюстную область, на переднюю поверхность шеи и в ухо. Указанные жалобы характеризуются продолжительностью и не исчезают после проведения стандартных курсов противовоспалительной терапии. • На стойкое нарушение голосовой функции при хроническом ларингите, иногда кашель, боль в проекции гортани при голосовой нагрузке. Характер жалоб зависит от клинической формы ларингита. Физикальное исследование Общие признаки микотического поражения слизистой оболочки глотки и гортани: • Картина хронического воспаления, характерная для каждой клинической формы заболевания ВДП; • Наличие налетов на слизистой оболочке; • Регионарный лимфаденит; Регионарный лимфаденит – не постоянный признак микоза. При проведении фарингоскопии рекомендовано обратить внимание на особенности характерные для микоза глотки: - неравномерная гиперемия, отёк и инфильтрация слизистой оболочки ротоглотки; - расширение и инъекцией сосудов, - очаги лейкоплакии, наложения фибринозных налетов. При проведении ларингоскопии рекомендовано обратить внимание на особенности характерные для микоза гортани: - Патология чаще односторонняя; - Отёк и инфильтрация слизистой оболочки гортани; - Изменение сосудистого рисунка: расширением и инъекцией сосудов слизистой оболочки; - Десквамация эпителия; - Наличие у всех больных белесоватых налетов или скопления густой мокроты в различных отделах гортани. Лабораторная диагностика Рекомендовано проведение микологического исследования при: - хронический фарингит и ларингит, с частыми обострениями (1 раз в 3 месяца) - неэффективность противовоспалительной антибактериальной терапии - выявление характерной фарингоскопической или ларингоскопической картины микоза. Рекомендовано проведение повторные контрольные микологические исследования после установки диагноза: «ФМ» или «ЛМ» и проведения соответствующей терапии Для диагностики микотического поражения слизистой оболочки верхних дыхательных путей рекомендовано использовать два способа диагностики: - Микроскопия окрашенных мазков с пораженных участков слизистой оболочки; - Посев отделяемого пораженных участков слизистой оболочки на питательные среды. Инструментальная диагностика Рекомендовано проводить осмотр глотки и гортани при помощи увеличивающей оптической техники (бинокулярная лупа, микроскоп, видеоэндоскопы). Дифференциальная диагностика Дифференциальную диагностику ФМ проводят с: • бактериальным фарингитом и тонзиллитом, • лептотрихозом, • лейкоплакией, • ксеростомией слизистой оболочки глотки, • красным плоским лишаем • скарлатиной, • дифтерией, • туберкулезом, • сифилисом, • ангинозной формой инфекционного мононуклеоза, • фузоспирохетозом глотки (ангиной Симановского-Плаута-ВенсанаРаухфуса), • истинной (вульгарной) пузырчаткой,гранулематозом Вегенера, • злокачественными новообразованиями, • неврозами глотки. Дифференциальная диагностика Дифференциальная диагностика ЛМ проводят с: • раком гортани, • Туберкулезом • сифилисом гортани, • гранулематозом Вегенера, • склеромой, • первичным амилодиозом гортани, • саркоидозом. Окончательный дифференциальный диагноз при ларингите ставится в результате гистологического исследования. Лечение Консервативное лечение Рекомендовано начинать лечение с элиминации возбудителя. При проведении лечения необходимо учитывать предшествующие эпизоды грибкового поражения и лечения антимикотиками. Рекомендовано начинать лечение катаральной и атрофической форм ФМ с применения местных форм противогрибковых препаратов: - Водных суспензий полиеновых антимикотиков (нистатин**, амфотерицин В**) - Производных имидазола, назначаемых в виде аэрозолей, растворов, капель, жевательных таблеток. Из производных имидазола широко применяется клотримазол** в виде раствора для смазывания полости рта и миконазол в виде геля. - Растворов антисептиков (хлоргексидин**, мирамистин**, диоксидин**) - Готовых растворов красителей (метиленовый синий, бриллиантовый зеленый). Лечение Рекомендовано назначение системных антимикотических препаратов при фарингомикозе в качестве средств первого выбора, при следующих показаниях: - хронические часто рецидивирующие формы ФМ; - иммунодефицитные состояния на фоне ВИЧ-инфекции; - онкологические заболевания; - сахарный диабет; - сопутствующий кандидоз гладкой кожи и ее придатков. При выявлении ЛМ, а также при гиперпластической и псевдомембранозной формах ФМ, системную терапию рекомендовано назначать сразу, после лабораторного подтверждения диагноза. Лечение Рекомендовано в качестве препарата выбора при назначении системной терапии иммунокомпетентным пациентам назначать флуконазол в дозе 100 мг в сутки в течение 14 дней. Для лечения обострений ФМ у пациентов с иммунодефицитными состояниями рекомендовано дозу флуконазола увеличивать до 200 мг/сутки, а продолжительность терапии — до 28 дней, при этом обязателен приём «противорецидивной» дозы — 100 мг флуконазола 3 раза в неделю пожизненно. Системная терапия назначается при неэффективности курса местной антимикотической терапии после проведения повторных микологических исследований. Рекомендовано в качестве препарата резерва для проведения системной терапии ФМ и ЛМ назначать итраконазол . Хирургическое лечение - Не рекомендовано. Иное лечение Рекомендовано проведение противовоспалительной и симптоматической терапии Реабилитация В тех случаях, когда диагностируется гипотонусная или гипертонусная дисфония и пациента не устраивает качество голосовой функции, необходимо проведение фонопедических занятий с целью улучшения голосовой функции. Профилактика и диспансерное наблюдение Рекомендовано проводить диспансерный учет у пациентов с грибковым поражением глотки и гортани врачом-оториноларингологом с осмотрами 1 раз в 2 месяца, а при благоприятном течении 4 раза в год. Основные меры по профилактике ФМ и ЛМ должны быть направлены на устранение факторов, способствующих активации грибковой флоры. А именно: отмена антибиотиков, кортикостероидов, коррекция гликемического профиля, общеукрепляющая терапия. Мерой профилактики грибкового воспалительного процесса в гортани также является своевременное лечение острого ларингита, ГЭРБ, воспалительной патологии верхних и нижних дыхательных путей, отказа от курения.