Алгоритмы диагностики ОГП
advertisement
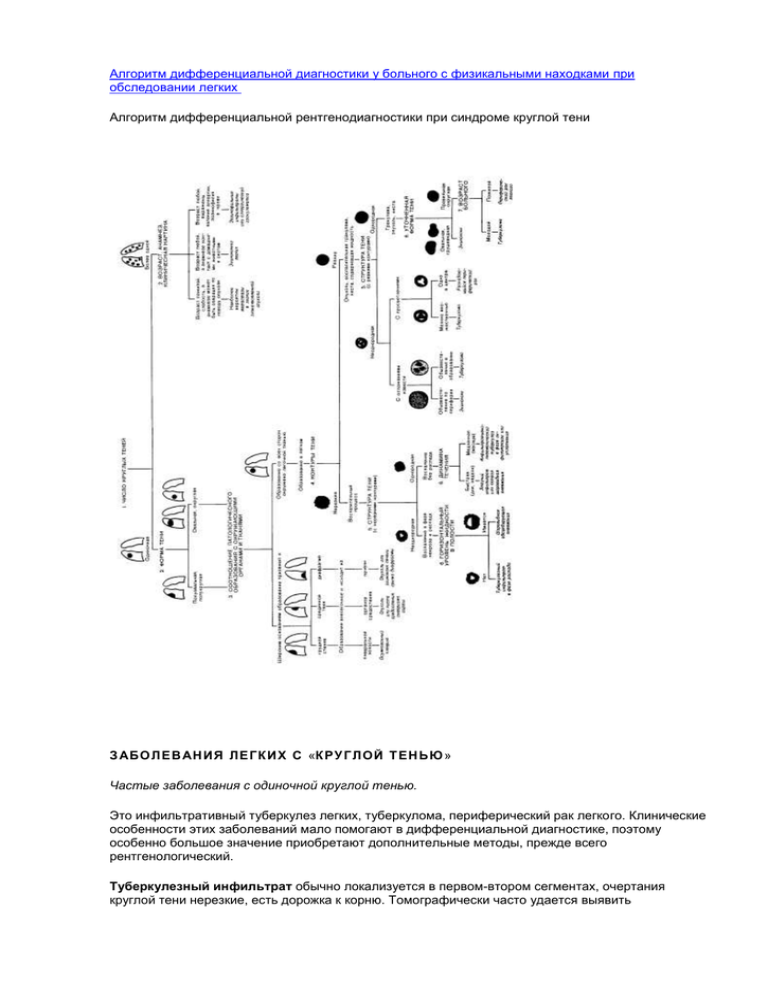
Алгоритм дифференциальной диагностики у больного с физикальными находками при обследовании легких Алгоритм дифференциальной рентгенодиагностики при синдроме круглой тени З АБО Л Е В АН ИЯ ЛЕ ГК ИХ С «К РУ Г ЛО Й Т ЕН ЬЮ » Частые заболевания с одиночной круглой тенью. Это инфильтративный туберкулез легких, туберкулома, периферический рак легкого. Клинические особенности этих заболеваний мало помогают в дифференциальной диагностике, поэтому особенно большое значение приобретают дополнительные методы, прежде всего рентгенологический. Туберкулезный инфильтрат обычно локализуется в первом-втором сегментах, очертания круглой тени нерезкие, есть дорожка к корню. Томографически часто удается выявить начинающийся распад. Решающее значение имеет обнаружение в мокроте и промывных водах бронхов ВК. При туберкуломе нередко определяется серповидная полость в проекции тени, инфильтративные и фиброзные изменения в прилегающей ткани и других отделах легких. При бронхографии обнаруживается обрыв бронха у края образования. Для периферического рака легкого характерны бугристые, неровные контуры тени, структура ее чаще однородна, окружающая легочная ткань интактна, нет дорожки к корню, могут быть увеличены узлы средостения. Бронхография – дренирующий бронх входит в пределы тени, здесь выявляются либо его выраженное сужение, либо узурация с ампутацией. Иногда приходится прибегать к диагностической торакотомии. Редкие заболевания с одиночной круглой тенью. Здесь речь чаще всего идет о пневмоническом инфильтрате, закрытом абсцессе легкого, сифилитической гумме, солитарном метастазе опухоли. Для бактериальной пневмонии характерны выраженные начальные проявления – больной конкретно указывает время начала заболевания, более четко определяются физикальные признаки пневмонии. Главным аргументом в пользу пневмонии будет быстрый эффект обычной антибактериальной терапии. Абсцесс легкого (до прорыва в бронх) может определяться в виде круглой тени. Характерны анамнестические данные – неразрешающаяся, устойчивая к терапии пневмония, аспирация инородного тела, повреждение грудной клетки. Характерны сухой кашель, минимальные физикальные признаки, выраженный лейкоцитоз, нейтрофилез, ускорение СОЭ. Диагноз ставится легко, если на определенном этапе происходит прорыв абсцесса в бронх – одномоментно выделяется большое количество мокроты, снижается температуры, меняется рентгенологическая картина – в проекции круглой тени появляется просветление с уровнем жидкости. Диагноз сифилитической гуммы ставится, если в анамнезе есть указания на перенесенный сифилис и при положительных серологических реакциях. Солитарный метастаз опухоли диагностируется, когда известно, что у больного была опухоль другой, внелегочной, локализации. В этих случаях необходимо обследование для выявления отдаленных метастазов в печень, кости, периферические лимфоузлы. Алгоритм дифференциальной рентгенодиагностики болезней, обусловивших синдром очаговых теней М НО ЖЕ СТ ВЕ НН Ы Е К РУ ГЛ Ы Е Т Е НИ При множественных круглых тенях чаще всего приходится дифференцировать метастазы опухоли и множественные туберкуломы. Речь идет о метастазах в легкие, поскольку опухоли самого легкого чаще всего представлены одиночным узлом. В этой связи необходим тщательный поиск первичной опухоли – гипернефромы, хорионэпителиомы, меланомы, рака матки, молочной железы, органов пищеварения. В пользу множественных туберкулом будут свидетельствовать указания в анамнезе на перенесенный туберкулез, положительная реакция Манту, рентгенологически резкие контуры теней, изменения в других отделах легких и плевры. Л ЕГО Ч Н Ы Е ДИ СС ЕМ ИН АЦ ИИ В последние годы в литературе имеется тенденция к объединению в одну группу различных по этиологии и патогенезу заболеваний, которые имеют разные названия – диссеминированные процессы в легких, интерстициальные заболевания легких, интерстициальная болезнь легких и т.д. По сути дела речь идет о частном случае синдрома уплотнения легочной ткани, при котором можно выделить три его общих признака. Первый – патоморфологический, для всех заболеваний этой группы характерно повреждение, дезорганизация и фиброз соединительно-тканного матрикса легочной ткани. Второй общий признак – рентгенологически для всех заболеваний характерны диссеминированные изменения. Третий общий признак – функциональный – практически в развернутой клинической форме для всех заболеваний характерны рестриктивные нарушения вентиляционной функции легких. При проведении дифференциального диагноза целесообразно рассматривать отдельные группы легочных диссеминаций, а внутри каждой группы наиболее частые нозологические формы. Основные группы диссеминированных заболеваний легких: гранулематозы, опухоли, фиброзирующие альвеолиты, диффузные заболевания соединительной ткани; различные другие заболевания. Основная цель проведения дополнительных методов исследования при легочных диссеминациях – установление нозологического диагноза. Проводится тщательное рентгенологическое исследование грудной клетки, а также по показаниям томография, бронхография. Исследование функции внешнего дыхания позволяет выявить преимущественно рестриктивные нарушения вентиляции – снижаются все легочные объемы, в частности ЖЕЛ, скоростные показатели мало изменяются. При бронхоскопии осматривается слизистая бронхов, проводится ее биопсия, а также по показаниям трансбронхиальная биопсия легких и внутригрудных лимфатических узлов. Более широко стал применяться бронхлальвеолярный лаваж с оценкой в полученном клеточного состава смывов. Применяется также открытая биопсия легкого с использованием межреберной торакотомии по Классену. Алгоритм дифференциальной рентгенодиагностики при синдроме диссеминации очагов в легких Легочные диссеминации – гранулематозы Гематогенно-диссеминированный туберкулез Клиника заболевания может быть различной – выделяются острые, тяжелые формы, протекающие по типу септического состояния, с явлениями менингизма; менее тяжелые подострые и длительно текущие формы. Характерными особенностями заболевания являются двустороннее поражение, симметричность и однотипность легочных изменений – на рентгенограммах видна сетка, состоящая из фиброзно утолщенных лимфатических сосудов, нередко наблюдается распад легочной ткани с образованием т.н. штампованных каверн. Подтверждается диагноз специфического поражения выделением ВК в мокроте, в большом проценте случаев положительна реакция Манту. При выполнении бронхоскопии с трансбронхиальной биопсией легких в биоптатах можно обнаружить эпителиоидно-клеточные гранулемы с центральным казеозным некрозом. Саркоидоз Саркоидоз легких – системное заболевание неизвестной этиологии, при котором в органах и тканях развиваются своеобразные гранулемы. Начало заболевания постепенное и часто бессимптомное, нет признаков интоксикации, температура нормальная или субфебрильная. Часто первым клиническим проявлением саркоидоза является узловатая эритема. Рентгенологически в этот момент уже можно выявить изменения в легких. Практически постоянным признаком является увеличение лимфоузлов корней легких, обычно они поражаются с обеих сторон симметрично. В дальнейшем появляются изменения самой легочной ткани по типу диссеминированных милиарных или очаговых образований, реже бывают мелкие полости или ателектазы. Характерна системность поражения, в процесс вовлекаются печень, селезенка, почки, кожа. Туберкулиновые пробы отрицательные. Примерно у двух третей больных может быть положительной реакция Квейма. Для подтверждения диагноза наиболее информативна биопсия лимфатических узлов или легочной ткани, когда в биоптатах выявляются характерные гранулемы без распада. Гистиоцитоз Х Гистиоцитоз Х – системное заболевание неясной этиологии, проявляющееся усиленной пролиферацией гистиоцитов и образованием в органах и тканях гистиоцитарных инфильтратов. Характерны рентгенологические признаки – у больных наблюдается двусторонний фиброз с образованием буллезных образований. Рецидивируют спонтанные пневмотораксы. Наиболее точным методом диагностики является биопсия легких. В инфильтратах видны ксантомные клетки, содержащие холнстерин. Пневмомикозы Некоторые грибковые поражения легких протекают в виде диссеминированных процессов. К ним относятся гистоплазмоз, актиномикоз и нокардиоз. Клинически и рентгенологически нарушения при пневмомикозах чаще всего приходится дифференцировать с туберкулезом. О грибковых поражениях следует помнить, особенно у работников птицеферм, шахтеров, дорожных рабочих, поскольку они работают в условиях повышенной запыленности и с пылью могут попасть в организм споры грибков. Диагноз пневмомикозов ставится на основании определения грибков в мокроте, а также по результатам серологических исследований. Гранулематозы – пневмокониозы Сущность этой группы заболеваний состоит в прогрессирующем развитии фиброза в легких в результате длительного воздействия пыли. В зависимости от вида производственной пыли выделяются 24 нозологические формы пневмокониозов, наиболее частыми из них являются силикоз (кремниевая пыль) и антракоз (угольная пыль). Клиническая картина пневмокониозов очень скудна, в то время как выражены рентгенологические признаки. Такое несоответствие является одним из дифференциально-диагностических признаков этих заболеваний. Большое значение имеет т.н. «пылевой анамнез» – указания на многолетнюю работу в условиях высокого запыления. Имеются особенности рентгенологической картины. Очаги при пневмокониозах наиболее густо расположены в средних и боковых частях легкого, они разной величины, с неправильными контурами, плотные, располагаются симметрично с обеих сторон, в прикорневой зоне их практически нет. Наряду с очагами уплотнения выявляются признаки эмфиземы легких. Диагноз пневмокониоза ставится по совокупности данных анамнеза и характерной рентгенологической картины. В сложных случаях иногда прибегают к биопсии легких, в биоптатах обнаруживаются типичные гранулемы. Легочные диссеминации – опухоли Легочная опухолевая диссеминация может развиться вследствие милиарного карциноматоза или бронхиолоальвеолярного рака. Милиарный карциноматоз – следствие лимфогематогенного метастазирования опухоли самого легкого или неоплазмы других органов. Диагноз нетруден, если известно об опухоли у больного. Если этого нет, то предположить карциноматоз можно при неуклонном прогрессировании заболевания, стойкой лихорадке, выраженной интоксикации, развитии плеврита. Диагноз подтверждается при обнаружении в мокроте атипических клеток или гистологическом исследовании биоптата легкого. Бронхиолоальвеолярный рак – первично-множественная высокодифференцированная аденокарцинома из альвеолярно-бронхиального эпителия или эпителия слизистой бронхов. Особенностью клинической картины является выделение большого количества слизистой пенистой мокроты (до 1-4 л в сутки). Бронхоскопически можно выявить изменения слизистой бронхов. Диагноз становится несомненным при обнаружении в мокроте атипических клеток или определении в биоптатах слизистой бронхов картины аденокарциномы. Легочные диссеминации – идиопатический фиброзирующий альвеолит Легочные диссеминации при диффузных заболеваниях соединительной ткани. Практически при всех диффузных заболеваниях соединительной ткани – системной красной волчанке, узелковом периартериите, дерматомиозите, системной склеродермии, ревматоидном артрите – могут поражаться легкие с развитием интерстициального пневмонита или васкулита. Изменения при пневмоните весьма схожи с таковыми у больных синдромом Хаммена-Рича. Главное, что отличает диффузные заболевания соединительной ткани от фиброзирующего альвеолита – полисиндромность поражения. Можно указать также на некоторые особенности легочных поражений при отдельных коллагенозах. У больных системной красной волчанкой, наряду с паренхиматозными или васкулярными изменениями часто развивается плеврит и полисерозит; при ревматоидном артрите – сухой или односторонний выпотной плеврит; при системной склеродермии – аспирационные пневмонии, плеврофиброз и разрывы субплевральных кист. Легочные диссеминации – разные заболевания Застой в малом круге кровообращения Это нередкая причина легочной диссеминации. О «застойном легком» следует подумать у больных с пороками сердца, атеросклеротическим и постинфарктным кардиосклерозом. Рентгенологически у больных с застоем в малом кругу кровообращения интенсивность теней нарастает по направлению к корню, сами корни значительно расширены. Легочные изменений определяются в средних и нижних отделах легких. Идиопатический гемосидероз легких Заболевание, при котором происходят повторные кровоизлияния в легкие. Наиболее типичными симптомами являются кровохарканье и развитие гипохромной анемии. Рентгенологически определяются двусторонние симметричные мелкоочаговые изменения в легких, которые на более поздних этапах развития заболевания могут сливаться в более крупные полициклические очаги. Болезнь обычно имеет волнообразный, рецидивирующий характер. В момент обострения рентгенологические изменения очень выражены. В мокроте могут определяться гемосидерофаги. Точный диагноз может быть поставлен при гистологическом исследовании легочной ткани, когда обнаруживаются отложения гемосидерина в альвеолах и межальвеолярных перегородках и свежие кровоизлияния. Синдром Гудпасчера Патологический процесс, при котором вследствие аутоиммунных нарушений поражаются базальные мембраны альвеол и сосудов почечных клубочков. Клинически для синдрома Гудпасчера характерны кровохарканья, легочные кровотечения, в моче – гематурия и протеинурия. Течение заболевания быстропрогрессирующее, довольно рано развивается почечная недостаточность. При исследовании биоптатов легких и почек выявляется картина некротизиующего геморрагического альвеолита и быстропрогрессирующего гломерулонефрита. Альвеолярный протеиноз Редкое заболевание, при котором в альвеолах и бронхиолах накапливаются белково-липоидные вещества. Течение заболевания более доброкачественное, чем при синдроме Хаммена – Рича, менее выражены рестриктивные нарушения вентиляции. Рентгенологически выявляется картина диссеминированного поражения, т.н. «синдром заполнения альвеол». Точный диагноз может быть, поставлен только при гистологическом исследовании биоптатов легкого. З АБО Л Е В АН ИЯ ЛЕ ГК ИХ С У С ИЛ Е НИ ЕМ Л ЕГ О ЧНО ГО Р ИСУ НК А Ограниченное усиление легочного рисунка Ограниченное, на небольшом протяжении усиление легочного рисунка чаще всего встречается при интерстициальной пневмонии, бронхоэктатической болезни и перибронхиальной форме рака легкого. Интерстициальная пневмония – диагностические критерии: острое начало, кашель, иногда боли в грудной клетке, одышка, минимум физикальных изменений. В гемограмме умеренный лейкоцитоз, ускорение СОЭ. Рентгенологически на ограниченном участке определяется усиленный и деформированный легочный рисунок. Антибактериальная терапия, как правило, эффективна. Бронхоэктатическая болезнь – мысль об этом заболевании должна возникнуть, если больной неоднократно переносит пневмонии одной и той же локализации, там, где выявляется локальное усиление легочного рисунка; если наблюдается субфебрилитет в течение продолжительного времени, если есть кашель с большим количеством мокроты, если хотя бы один раз было кровохарканье. При этом показана бронхография. Перибронхиальная форма рака легкого – это заболевание надо заподозрить при локальном усилении легочного рисунка в случае неэффективности в течение 2-3 недель антибактериальной терапии по поводу предполагаемой пневмонии. Показаны бронхоскопия и чрезбронхиальная биопсия легкого. Диффузное усиление легочного рисунка Такого рода изменения могут встречаться при большом числе патологических состояний. Чаще всего это следствие диффузного пневмосклероза, который развивается у больных хроническим бронхитом, бронхиальной астмой, туберкулезом легких, некоторых формах пневмокониозов. Решающую роль в этиологической дифференциации играет анамнез и анализ всей клинической картины болезни. Алгоритм дифференциальной рентгенодиагностики при синдроме патологических изменений легочного рисунка Синдром ателектаза Выделяется 2 разновидности этого синдрома – обтурационный и компрессионный ателектаз. В первом случае в отличии от синдрома легочного инфильтрата в зоне ослабленного дыхания и укороченного перкуторного звука определяется не усиление, а ослабление голосового дрожания и бронхофонии. При его выявлении необходимо исключить в первую очередь рак приводящего бронха: а) томография, позволяющая проследить просвет бронха, при подозрении на его сужение, б) бронхоскопия с биопсией, которая позволит также обнаружить инородное тело, закупоривающее просвет бронхиального дерева с последующим развитием ателектаза. В случае компрессионного ателектаза физикальная симптоматика соответствует таковой при синдроме легочного инфильтрата, но она отступает на второй план перед признаками собственно самой причины этой разновидности ателектаза – а это скопление либо жидкости, либо воздуха в плевральной полости (см.).

