03. клинический анализ мочи. изменения в анализе мочи
advertisement

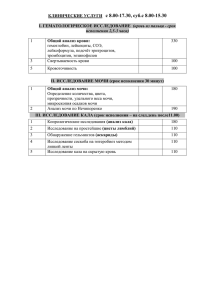
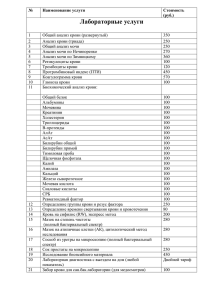
Клинический анализ мочи Моча (urina) - биологическая жидкость, в составе которой из организма выводятся конечные продукты обмена веществ. Моча образуется путем фильтрации плазмы крови в почечных клубочках и обратного всасывания в канальцах большинства растворенных в ней веществ и воды. Исследование мочи очень важно для постановки диагноза и контроля течения заболевания. Разнообразные патологические процессы, происходящие в почках и мочевыводящих путях, сказываются на свойствах мочи. Кроме того, при поражении организма в кровь поступают патологические продукты обмена, которые, выделены почками, попадают в мочу, поэтому их выявление имеет важное диагностическое значение. Методы исследования мочи Исследование мочи заключается в определении физических свойств, химического состава микроскопическом изучении мочевого осадка. Для исследования собирают всю порцию утренней (концентрированной) мочи после тщательного туалета наружных половых органов. Мочу необходимо собирать в совершенно чистую сухую посуду, хранить в холодном месте, а микроскопическое исследование следует осуществлять не позднее чем за 2 часа после сбора. Анализаторы мочи Экспресс анализ мочи ФИЗИЧЕСКИЕ СВОЙСТВА МОЧИ КОЛИЧЕСТВО У взрослого человека, получающего обычное смешанное питание, суточное количество мочи - суточный диурез (diuresis) - варьирует в пределах от 800 до 1500 мл. Для оценки суточного диуреза сравнивают количество мочи с количеством жидкости, поступающей в сутки. В норме из организма с мочой выводится 6080% от объема потребленной жидкости. Изменения количества мочи Полиурия (polyuria) - увеличение суточного количества мочи (более 2000 мл в сутки). Ее вызывают: - Чрезмерное употребление жидкости, нервное возбуждение (физиологическая полиурия). По патологии она отмечается: - При рассасывании отеков, транссудатов, экссудатов; - При хронической почечной недостаточности (ХПН) - При выздоровления от острой почечной недостаточности (ОПН) - При несахарном диабете (4-6 л и более), когда выпадает действие АДГ гипофиза, что стимулирует канальцевую реабсорбцию; Изменения количества мочи Олигурия (oliguria) - уменьшение суточного количества мочи (менее 500 мл в сутки). физиологическая: - Ограничение питьевого режима; - Потеря жидкости с потом в жару или при физической нагрузке. Патологическая олигурия отмечается при: - Сердечной декомпенсации; потерях большого количества жидкости внепочечным путем (с потом при температурных реакциях, профузное поносы, ожоги, рвота, кровотечение); - Шоке, коллапсе; - Поражении почек остром нефрите (суточный диурез снижается до 200-300 мл), нефротическом синдроме в отечной фазе, при острой почечной недостаточности (гемолитическая, токсическая почка и т.д.); - Действия нефротоксических веществ (свинца, мышьяка, висмута, этиленгликоля, лекарственных препаратов). Анурия (anuria) - полное прекращение выделения мочи (менее 200 мл в сутки): - Ранний основное клиническое проявление синдрома острой почечной недостаточности. Возникает также при: - Тяжелых формах острого нефрита; - Терминальной стадии сердечной недостаточности; - Острой кровопотере; - Неукротимой рвотой; - Закупорка мочеточников камнями, сдавливании мочеточников опухолями (рак матки, придатков, мочевого пузыря) Ишурия (ischuria) - задержка мочи в мочевом пузыре вследствие невозможности самостоятельного мочеиспускания. Наблюдается при: - Заболеваниях предстательной железы (аденома, рак); - Простатите; - Парапроктите; - Некоторых функциональных и органических поражениях ЦНС; - Нарушении нервно-мышечного аппарата мочевого пузыря при некоторых острых хирургических состояниях в полости живота и малого таза, обширных травмах скелетной мускулатуры; - Приеме наркотиков, атропина, ганглиоблокаторов. Суточный диурез разделяют на дневной и ночной. Отношение дневного диуреза к ночному у здорового человека составляет 3:1 или 4:1. Никтурия (nycturia) - доминирование ночного диуреза над дневным: - Является одним из симптомов различных почечных заболеваний; - Наблюдается при гипертрофии предстательной железы; - Несахарном диабете. Частота мочеиспускания По норме частота мочеиспускания составляет 4-5 раз в сутки. Поллакиурия (pollakiuria) - частое мочеиспускание отмечается при приеме большого количества жидкости, а также при воспалении мочевыводящих путей. Олакиурия (olakiuria) - редкое мочеиспускание возможно при ограниченном приеме жидкости и при нервно-рефлекторных нарушениях. Дизурия (dysuria) - болезненное мочеиспускание часто является симптомом различных воспалительных заболеваний мочеполовой системы: цистита, уретрита, пиелонефрита, туберкулеза почки Плотность МОЧИ У здорового человека в течение суток плотность мочи колеблется в широких пределах - от 1,001 до 1,040 , а в утренней (наиболее концентрированной ) порции она составляет 1,020-1,026 . Определение относительной плотности мочи имеет большое клиническое значение, поскольку указывает на концентрацию растворенных в ней веществ ( мочевины , мочевой кислоты , креатинина , различных солей ) и отражает способность почек к концентрированию и разведению . Точную информацию о концентрационную функцию почек получают при прямом определении осмотического концентрирования мочи методом криоскопии ( определением точки замерзания ) . Исследование необходимо проводить в условиях стандартного водного режима ( проба Зимницкого ) или в условиях применения сухих блюд ( проба Фольгарда ) . Относительная плотность мочи зависит не только от количества растворенных частиц , но и от их молекулярной массы. Вещества с большой молекулярной массой ( например , протеины ) способствуют повышению относительной плотности , не меняя существенно осмотической концентрации мочи . Осмотическое концентрация определяется в первую очередь содержанием электролитов и мочевины и выражается в мосм / л . У здорового человека максимальная осмотическая концентрация мочи достигает 910 мосм / л ( максимальная плотность - 1,025-1,026 ) . Гиперстенурия (hypersthenuria) - плотность больше 1,026 (осмотическая концентрация мочи выше 910 мосм / л, часто повышена до 1200 мосм / л) при: - Нарастании отеков (острый гломерулонефрит, застойная почка при сердечной недостаточности и др..) -нефротическом синдроме (при наличии в моче большого количества белка до величины относительной плотности необходимо вносить поправку - 3,3 ° белка в моче повышает ее относительную плотность на 0,001); -сахарном диабете (в выраженных случаях сахарного диабета массивной глюкозурией плотность может равняться 1,040-1,050); -введении маннитола или декстрана, рентгеноконтрастных веществ; -токсикозе беременных. Гипостенурия (hyposthenuria) - плотность меньше 1,018: острое поражение почечных канальцев; - Несахарный диабет; - Хроническая почечная недостаточность; - Злокачественная гипертензия. Изостенурия (isosthenuria) - состояние, когда отмечается равенство осмотического давления мочи и плазмы крови (плотность 1,010-1,011, осмотическая концентрация мочи не превышает 280-320 мосм / л) свидетельствует о полной потере концентрационной функции почек. Определение относительной плотности мочи Измеряют относительную плотность мочи с помощью урометра (ареометр со шкалой от 1,000 до 1,050, для удобства кому после единицы опускают): - Мочу наливают в узкий цилиндр 50 или 100 мл, избегая образования пены (если образовалась пена, ее снимают фильтровальной бумагой); - В цилиндр осторожно опускают урометр и, когда он перестает колебаться, определяют относительную плотность по нижнему мениске (урометр при этом должен свободно плавать в цилиндре, не касаться его стенок). Цвет мочи В норме зависит от концентрации и может варьировать от светло-желтого до янтарно-желтого. Нормальное окрашивание мочи обусловлено содержанием в ней урохромом А и В, уробилиноидив, уроетрину и других веществ, образующихся из пигментов крови. Цвет мочи может меняться вследствие приема некоторых лекарственных препаратов и пищевых продуктов (свеклы, моркови и др.). В некоторых случаях при обычном цвете мочи осадок приобретает различную окраску в зависимости от содержания в ней солей, форменных элементов, слизи. Определение цвета мочи Цвет мочи определяют на свете, держа цилиндр на уровне глаз. ИЗМЕНЕНИЯ ЦВЕТА МОЧИ при различных патологических состояниях (по Л.В.Козловською, А.Ю.Николаевим, 1984 Цвет мочи Патологические состояния, при которых изменяется цвет мочи Причины, по которым изменяется цвет мочи Темно-желтый Застойная почка, отеки, ожоги, рвота, понос Большая концентрация Бледный, водянистый Сахарный диабет, несахарный диабет окрашенных веществ Темно-бурый гемолитические анемии Малая концентрация окрашенных веществ Темный, почти черный Острая гемолитическая почка Уробилиногенурия красный алкаптонурия гемоглобинурия Вид "мясных помоев" Почечная колика, инфаркт почки гомогентизиновая кислота Цвет "пива" (зеленовато-бурый) Острый нефрит Гематурия (свежая кровь) Зеленовато-желтый паренхиматозная желтуха Гематурия (измененная кровь) беловатый механическая желтуха Билирубинурия и Уробилиногенурия молочный Жировое переродженняи распад почечной ткани билирубинурия ИЗМЕНЕНИЯ ЦВЕТА ОСАДКОВ МОЧИ Цвет осадка мочи Причины Кирпично-красный Большое содержание уратов Желто-коричневый песок Большое содержание мочевой кислоты Трипельфосфаты и аморфные Белый плотный фосфаты Наличие гноя Сливкоподибний с зеленым оттенком красный желеобразного Большое содержание крови Наявнистьслизу ПРОЗРАЧНОСТЬ Нормальная моча прозрачная. Замутнение мочи вызывается солями, клеточными элементами, слизью, жирами, бактериями. Для проведения некоторых исследований мочи (например, для определения белка, глюкозы) необходимо избавляться от элементов помутнение. ЗАПАХ мочи Моча обычно имеет нерезкий специфический запах. При разложении мочи бактериями на воздухе (через некоторое время) и в мочевых путях (тяжелые циститы, опухоль, распадается) появляется аммиачный запах. При наличии кетоновых тел моча приобретает своеобразный запах (фруктового), напоминающим запах гнилых яблок. ХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ РЕАКЦИЯ МОЧИ В норме нейтральная или слаабкокисла (рН 5,0-7,0) Кислая реакция мочи (рН <5, 0) наблюдается: при физиологических условиях (перегрузка мясными продуктами); при респираторном и метаболическом ацидозе (диабетическая кома, сердечная недостаточность, ОПН); при остром нефрите; при подагре; при туберкулезе почки при гипокалиемии (вследствие увеличения выведения ионов для поддержания ионного равновесия); - В результате действия аскорбиновой кислоты, кортикотропина, хлорида аммония. Щелочная реакция мочи (рН> 7,0) наблюдается при: овощной диете; метаболическом и респираторном алкалозе (повышении кислотности желудочного сока, после сильного кислого рвота, при рассасывания отеков); активных воспалительных процессах в мочевых путях; гиперкалиемии хронической почечной недостаточности в результате действия цитрата натрия, бикарбонатов, адреналина, альдостерона. Устойчивый сдвиг реакции мочи в сторону кислой или щелочной реакции является неблагоприятным патогенетическим фактором. Такую реакцию следует учитывать при химической, микроскопического и бактериологического исследования мочи и при необходимости назначения больному диуретиков или антибактериальных средств. Реакция мочи (рН) зависит от количества свободных водородных ионов Н +, появляющиеся в результате диссоциации органических и неорганических кислот, образованных во время катаболических процессов в организме. БЕЛОК Общепринятые методы НЕ ОПРЕДЕЛЯЕТСЯ 25-75 мг / сут (0,017-0,050 г / л) Протеинурия (proteinuria) - появление белка в моче в концентрациях, позволяющих выявить его качественными методами: физиологическая (после повышенной физической нагрузки, эмоциональное холодовая, интоксикационная, ортостатическая); патологическая: клубочковая (гломерулонефрит, гипертоническая болезнь, влияние инфекционных и аллергических факторов, декомпенсация сердечной деятельности); канальцевая (амилоидоз, острый канальцевый некроз, интерстициальный нефрит, синдром Фанкони); преренальная (миеломная болезнь, некроз мышечной ткани, гемолиз эритроцитов); постренальная (при циститах, уретритах, кольпитах). Почечная протеинурия обусловлена повреждением гломерулярного фильтра или дисфункцией эпителия извитых почечных канальцев. Выделяют селективную и неселективные протеинурию зависимости от соотношения тех или иных плазматических и мочевых белков , их молекулярной массы и заряда. При внепочечных (постренальной) протеинуриях белок может попасть в мочу из мочевыводящих и половых путей. В таких случаях это не что иное, как примеси воспалительного экссудата. Внепочечным протеинурия, как правило, не превышает 1 г / сут, часто является быстротекущей. Диагностике внепочечной протеинурии помогает проведение трисклянковои пробы и урологического обследования. Методы определения Необходимой предпосылкой исследований на наличие белка является абсолютная прозрачность мочи. качественные пробы Проба с сульфосалициловой кислотой К 2 мл мочи добавляют 2-4 капли 20% раствора сульфосали-циловои кислоты. При наличии белка в пробах мочи появляется опа-лесцуюча муть. Результат обозначают так: реакция слабоположительная (+), положительная (+ +), резко положительная (+ + +). Проба имеет высокую чувствительность. Можно пользоваться и сухой пробой, тогда в нескольких миллилитров мочи добавляют несколько кристалликов сульфосалициловой кислоты или фильтровальную бумажку, предварительно пропитанной раствором этой кислоты. Проба с азотной кислотой (проба Геллера) В пробирку наливают 1-2 мл 50% раствора азотной кислоты, после этого наслаивают в кислоту такое же количество мочи. При наличии белка на границе двух жидкостей появляется белое кольцо. Иногда несколько выше границы между жидкостями образуется кольцо красноватофиолетового цвета от присутствия уратов.Уратне кільце на відміну від білкового розчиняється при легкому нагріванні. Количественные методы Метод Робертса - Стольникова В основу метода положено качественную пробу с азотной кислотой . Ход она описана выше. Появление тонкого кольца на границе двух жидкостей между 2 -й и 3- й минутами после наслаивания указывает на наличие в моче 0,033 г / л белка ( концентрацию белка принято определять в промилле , т.е. в граммах на литр ) . Если кольцо появилось раньше , мочу следует развести водой . Подбирают такую разводку , чтобы при наслоении ее в азотную кислоту кольцо появилось на 2 -3 - й минутах . Степень разбавления зависит от ширины и компактности кольца и времени его появления. Концентрацию белка вычисляют , умножив 0,033 г / л на степень разведения мочи . Количественные методы Однако метод разведения Робертса - Стольникова несовершенен : он субъективен , трудоемкий , точность определения концентрации белка снижается по мере разведения мочи . Наиболее удобными в работе и точными являются Нефелометрический и Биуретовая методы . Нефелометрический метод Основывается на свойства белка давать с сульфосалицило -ной кислотой помутнение , интенсивность которого пропорциональна концентрации белка. Биуретовая метод Учитывает способность белка давать с сульфатом меди и едкой щелочью Биуретовая комплекс фиолетового цвета , интенсивность окраски которого прямо пропорциональна количеству белка. Определение уропротеинов Бенс-Джонса Белки Бенс-Джонса - это термолабильны низкомолекулярные парапротеины (относительная молекулярная масса 20 000-45 000), которые проявляются преимущественно при миеломной болезни и макроглобулинемии Вальденстрема. Они представляют собой легкие L-цепи иммуноглобулинов. Благодаря небольшой молекулярной массе L-цепи легко проходят из крови через неповрежденный почечный фильтр мочу и могут быть определены там с помощью реакции термопреципитации. Определение миоглобина Миоглобинурия затрудняет рабдомиолиз (травматический, ишемический, токсический, генетический). Миоглобин - низкомолекулярный белок - не задерживается гломерулярной фильтром. Высокая миоглобинурия, нарушая функции почечных канальцев, часто индуцирует ОПН. При миоглобинурии проба с сульфатом аммония отрицательная: после добавления реактива сохраняется красно-коричневое окрашивание мочи. Более точным диагностическим методом, который разграничивает гемоглобинурию и миоглобинурию, является электрофорез белков мочи на бумаге особенно имуноелектрофорез в агаровой гели, обнаруживает следовые концентрации гемоглобина и миоглобина в моче. Методы электрофореза на бумаге и в полиакриламидном геле, гельхроматография, имуноелектрофорез необходимые для определения качественного состава белков мочи по их молекулярной массой, иммунохимических свойствами, зарядом. ГЛЮКОЗА Общепринятые методы НЕ ОПРЕДЕЛЯЕТСЯ 0,03-0,15 г / л ( 0,16-0,83 ммоль / л ИЛИ БОЛЬШЕ 0,02 % ) Глюкозурия ( glucosuria ) - появление глюкозы в моче : физиологическая ( при поступлении с пищей большого количества углеводов , после эмоционального напряжения ) ; патологическая внепочечным (сахарный диабет , цирроз печени , панкреатит , рак поджелудочной железы , тиреотоксикоз , синдром Иценко - Кушинга , феохромоцитома , черепно-мозговые травмы , инсульты , отравления оксидом углерода , морфином , хлороформом ) патологическая почечная (хронические нефриты , нефроз , амилоидоз , острая почечная недостаточность , беременность , отравления фосфором , некоторыми лекарственными препаратами) . Для правильной оценки глюкозурии необходимо исследовать мочу , собранную за сутки , и вычислять суточную потерю сахара с мочой. При нормально функционирующих почках глюкозурия случается только тогда , когда увеличивается концентрация сахара в крови , то есть при гипергликемии. Так называемый почечный порог глюкозы - концентрация глюкозы в крови , выше которой определяется глюкозурия ( 7,8-8 ммоль / л). Концентрация глюкозы в крови , как правило , не превышает 4,6-6,6 ммоль / л ( 0,8-1,2 г / л ) . Методы определения качественные пробы Большинство качественных проб, используемых для определения глюкозы в моче, базируется на редукционных свойствах альдегидной группы глюкозы. Как окислитель используют любую легко редуцирующих соль, что дает при восстановлении окрашенную соединение. К таким методам относят пробы Фелинга, Гайнеса, Ниландера, Бенедикта, глюкозооксидазную пробу. проба Гайнеса Реакция основана на свойстве глюкозы восстанавливать гидрат окиси меди в щелочной среде в гидрат закиси меди (желтый) или закись меди (красного цвета). Чтобы из гидрата окиси меди при нагревании не образовался черный осадок меди, до реактива добавляют глицерин, гидроксильные группы которого связывают гидрат окиси меди. Глюкозооксидазную (нотатинова) проба В основу метода положено окисления глюкозы ферментом Глюкозооксидаза (нотатином). Перекись водорода, образующийся при этом расщепляется другим ферментом (пероксидазой) и окисляет краситель-индикатор (производное бензидина), изменяя его окраску. Цилиндры в осадке мочи 1. Гиалиновый цилиндр 2. Зернистые цилиндры 3. Воскообразные цилиндры 4. Ерирроцитарний цилиндр. Рис. 1. Лейкоциты и эритроциты в осадке мочи: 1— лейкоциты; 2 —свежие эритроциты; 3 — выщелоченные эритроциты. Рис. 2. Эпителиальные клетки в осадке мочи: 1 — плоский эпителий; 2 — полиморфный эпителий мочевых путей; 3 — почечный эпителий. Рис. 3. Цилиндры в осадке мочи: 1 — гиалиновый цилиндр; 2 — гиалиновый цилиндр с наложением эритроцитов и лейкоцитов; 3 — восковидные цилиндры. Рис. 4. Цилиндры в осадке мочи: 1 — зернистые цилиндры; 2 — эпителиальный цилиндр; 3 — кровяной цилиндр. Рис. 5. Соли в осадке кислой мочи: 7 — кристаллы мочевой кислоты; 2 — кристаллы щавелевокислой извести (оксалаты кальция). Рис. 6. Соли в осадке щелочной мочи: 1 — кристаллы углекислой извести; 2 — кристаллы мочекислого аммония; 3 — кристаллы трипельфосфатов; 4 — аморфные фосфаты. Рис. 7. Редкие соли в осадке мочи: 1 — кристаллы тирозина; 2 — кристаллы лейцина; 3 — кристаллы билирубина. Желтушное окрашивание клеток мочи. Рис. 8. Кристаллы сульфаниламидных препаратов в моче.