Лихорадка ЭБОЛА - Городская клиническая больница № 1 имени
advertisement
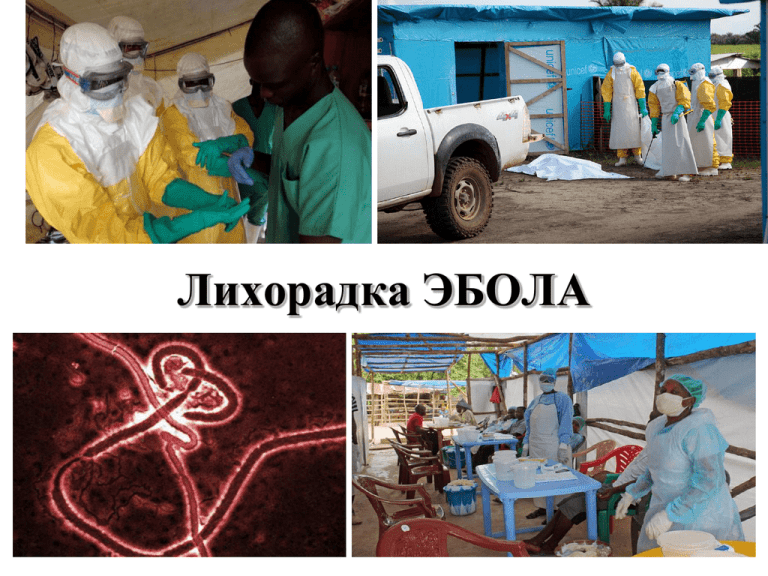
Лихорадка ЭБОЛА • Лихорадка Эбола –вирусная геморрагическая лихорадка, одно из самых опасных вирусных болезней известных человечеству. • Относиться к 1 группе патогенности • При возникновении БВВЭ разворачивается комплексный план мероприятий по санитарной охране территории от завоза и распространения инфекционных болезней, которые могут привести к возникновению ЧС в области санитарно-эпидемиологического благополучия населения ПЕРЕЧЕНЬ инфекционных (паразитарных) болезней, требующих проведения мероприятий по санитарной охране таможенной территории таможенного союза Код по МКБ-10 <*> N п/п Нозологическая форма 7. Желтая лихорадка A95: A95.0, A95.1, A95.9 8. Лихорадка Ласса A96.2 9. Болезнь, вызванная вирусом Марбург A98.3 10. Болезнь, вызванная вирусом Эбола A98.4 11. Малярия B50, B51, B52, B53 12. Лихорадка Западного Нила A92.3 13. Крымская геморрагическая лихорадка A98,0 14. Лихорадка Денге A90, A91 15. Лихорадка Рифт-Вали (долины Рифт) A92.4 16. Менингококковая болезнь A39.0, A39.1, A39.2 История • Впервые вирус Эбола появился в 1976 году в двух одновременных вспышках болезни — в Судане и в Демократическая Республика Конго . В последнем случае селение находилось рядом с рекой Эбола, откуда болезнь и получила свое название. Очаги циркуляции вируса располагаются в зоне влажных тропических лесов Центральной и западной Африки. • Нынешняя вспышка БВВЭ началась в Гвинее в декабре 2013 года. В настоящее время передача инфекции происходит в • Гвинее, • Либерии, • Нигерии • Сьерра-Леоне • Демократическая республика Конго • Синегал • По состоянию на 20 сентября 2014 г. страны сообщили о 5752 случаях заболевания (5 170 подтвержденных, 436 возможных, 1205 предполагаемых), включая 2830 смертельных случая (53%). • На сегодняшний день это самая крупная из всех зарегистрированных вспышек БВВЭ. Коэффициент летальности вспышек БВВЭ доходит до 90%. Хронология вспышек болезни, вызванной вирусом Эбола Случаи смерти Коэффицие нт летальности Год Страна Подтип вируса Случаи заболевания 2012 Демократическая Республика Конго Эбола Бундибуджио 57 29 51% 2012 Уганда Эбола Судан 7 4 57% 2012 Уганда Эбола Судан 24 17 71% 2011 Уганда Эбола Судан 1 1 100% 2008 Демократическая Республика Конго Эбола Заир 32 14 44% 2007 Уганда Эбола Бундибуджио 149 37 25% 2007 Демократическая Республика Конго Эбола Заир 264 187 71% 2005 Конго Эбола Заир 12 10 83% 2004 Судан Эбола Судан 17 7 41% Конго Эбола Заир 35 29 83% Конго Эбола Заир 143 128 90% 2003 (ноябрьдекабрь) 2003 (январьапрель) • Возбудитель Вирус Эбола принадлежит к семейству Filoviridae (филовирусы), в которое помимо него входят еще два вида: вирус Марбург (Marburgvirus) и вирус Лловиу (Cuevavirus). • Геном представлен одноцепочной молекулой РНК иногда с нитиевидными ответвлениями. Состоит из 7 структурных белков. • Существует пять штаммов вируса Эбола: • Бундибуджио (BDBV); • Заир (EBOV); • Рестон (RESTV); • Судан (SUDV); • Таи Форест (TAFV). • В отличие от видов Рестон и Таи Форест виды Бундибуджио, Заир и Судан были связаны с крупными вспышками БВВЭ в Африке. • Вид вируса Эбола Рестон, обнаруженный на Филиппинах и в Китайской Народной Республике, может инфицировать людей, но на сегодняшний день среди людей не зарегистрировано случаев болезни или смерти. Источник инфекции • Природным резервуаром и естественным хозяином вируса Эбола считаются плодоядные летучие мыши из родов Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata. • Однако источником инфекции могут являться больные обезьяны, дикобразы, антилопы, свиньи, человек. • Вирус Эбола у животных Хотя приматы и являются источником инфекции для людей, они считаются не резервуаром, а скорее случайным хозяином, как и люди. С 1994 года среди шимпанзе и горилл выявляются вспышки лихорадки Эбола, вызываемые видами Заир и Таи Форест. Входные ворота инфекции • Заболевание высоко контагиозно и предается при попадании вируса на кожу (микротравмы кожи), слизистые оболочки респираторного тракта. • На месте ворот инфекции видимых изменений не развивается. Вирус Эбола передается: • Кровь; • Моча, фекалии; • Сперма; • Грудное молоко; • При контакте с предметами на которые попали инфицированные выделения; • Люди остаются инфекционными до тех пор пока их кровь и выделения содержат вирус. • Вирус передается после смерти больных. • Погребальные обряды, при которых присутствующие на похоронах люди имеют прямой контакт с телом умершего, также могут играть роль в передаче вируса Эбола. • Передача инфекции через инфицированную семенную жидкость может происходить вплоть до семи недель после клинического выздоровления. Пути передачи вируса Эбола В России за все время с момента открытия данного вируса было зарегистрировано 2 случая смерти от вируса Эбола. Оба раза жертвами опасного заболевания становились лаборанты. В 1996 году в Сергиевом Посаде умерла лаборантка вирусологического центра НИИ микробиологии Минобороны России. Она заразилась вирусом по неосторожности, уколов себе палец в тот момент, когда делала инъекции кроликам. Еще один похожий случай произошел 19 мая 2004 года. От африканского вируса скончалась 46-летняя старшая лаборантка, которая работала в отделе особо опасных вирусных инфекций НИИ молекулярной биологии государственного научного центра вирусологии и биотехнологии «Вектор», расположенном в Новосибирской области в поселке Кольцово. Позднее было установлено, что 5 мая 2004 года старшая лаборантка, сделав инъекцию подопытным морским свинкам, уже зараженным вирусом Эбола, стала надевать пластиковый колпачок на иглу шприца. В это мгновение ее рука дрогнула, и игла проколола обе пары надетых на руку перчаток, проколов и кожу на левой ладони. Диагностика • Прежде чем диагностировать БВВЭ, необходимо исключить следующие заболевания: малярия, брюшной тиф, шигеллез, холера, лептоспироз, чума, риккетсиоз, возвратный тиф, менингит, гепатит и другие вирусные геморрагические лихорадки. • Окончательный диагноз вирусных инфекций Эбола может быть поставлен только в лабораторных условиях на основе проведения целого ряда различных тестов, таких как: • энзим-связывающий иммуносорбентный анализ с захватом антител (ELISA); • тесты на выявление антигенов; • реакция сывороточной нейтрализации; • полимеразная цепная реакция с обратной транскриптазой (ОТПЦР); • электронная микроскопия; • изоляция вируса в клеточных культурах. • Тестирование образцов, взятых у пациентов, представляет чрезвычайно высокую биологическую опасность, и его можно проводить только в условиях максимальной биологической изоляции. Инкубационный период: • Характеризуется быстрой генерализацией с развитием общей интоксикации организма. • Инкубационный период - от 2 до 21 дня, в среднем 3-9 дней. • Длительность инкубационного периода связана с путем заражения- 6 дней для инъекций, 10 дней для контакта Признаки и симптомы: • Начинается остро с ↑Т до 39,5 ⁰-40 ⁰C; • Головная боль в лобной и височных областях, недомогание; • Миалгия, особенно в поясничной области; • Тошнота, рвота, через 1-3 суток присоединяется водянистый понос(профузный); • У 50% развивается • конъюктивит Признаки и симптомы: • С первых дней развивается ангина, воспаление миндалин, ощущение «шара в горле», увеличиваются шейные лимфоузлы, на нёбе и нёбных миндалинах наблюдается высыпания. • На 5-7 сутки на лице и шее появляется пятнисто-папулезная сыпь, затем опускается на туловище и конечности, через 4-5 суток начинается отрубевидное шелушение, особенно выраженное на ладонях. Признаки и симптомы: • Геморрагический синдром возникает на 5-7 сутки в виде кожных и субконьюктивальных кровоизлияний, носовых, маточных кровотечений, кровавой рвоты, диареи. • Часты признаки энцефалопатии в виде возбуждения и агрессии, которые в случае выздоровления длительно сохраняется и в период реконвалесценции. Признаки и симптомы: • На протяжении 1 недели Т держится около 40 ⁰C, на 2 недели постепенно ↓, между 12-14 сутками, вновь ↑. • На 2 недели- гепатоспленомегалия, отек лица, покраснение мошонки, половых губ (в дальнейшем орхит, атрофия яичек). • Смерть возникает на 2 неделе болезни ( 8-16 сутки), на фоне кровотечений, полиорганной недостаточности и септического шока. • В случае выздоровления острая фаза продолжается 2-3 недели. Реконвалесценция затягивается до 2-3 месяцев, сопровождается: анорексией, ↓ массы тела, выпадением волос, психическими нарушениями. Лечение • Состоит в интенсивной поддерживающей терапии. • Пациенты нуждаются в в/в вливании, пероральной дегидратации растворами содержащих электролиты. • Борьба с интоксикацией, шоком, кровотечениями проводят общепринятыми методами. • Специфического лечения геморрагической лихорадки Эбола в настоящее время нет. Рекомендации для профилактики заболевания для населения выезжающих в страны Африки (ВОЗ) • Рекомендуется воздержаться от поездки в страны Центральной и западной Африки без острой необходимости. • При выезде в указанные страны рекомендуется использовать защитные маски, воздержаться от посещения мест массового скопления людей и контактов с больными людьми • Рекомендуется регулярное проветривание помещений, влажная уборка, соблюдение правил личной гигиены. Не покупать пищу в местах несанкционированной торговли • При появлении симптомов заболевания необходимо надеть маску и незамедлительно обратиться за мед. помощью. • При появлении лихорадки или других симптомов заболевания при возвращении из поездки необходимо срочно обратиться к врачу Инфекционный контроль в медицинских учреждениях(ВОЗ) • • • Работники здравоохранения, осуществляющие уход за пациентами с предполагаемой или подтвержденной вирусной инфекцией Эбола, должны, помимо стандартных мер предосторожности, принимать меры инфекционного контроля для предотвращения какого-либо воздействия на них крови и жидкостей организма пациента и/или прямого незащищенного контакта с возможно загрязненной окружающей средой. При тесном контакте (ближе одного метра) с больным БВВЭ медицинские работники должны носить защиту для лица (лицевой щиток или медицинскую маску и очки), чистый нестерильный халат с длинными рукавами и перчатки (для некоторых процедур – стерильные). Передача вируса Эбола от человека человеку происходит главным образом в результате прямого или косвенного контакта с кровью и другими жидкостями организма. Передача инфекции работникам здравоохранения регистрируется в случаях несоблюдения надлежащих мер инфекционного контроля. Мероприятия в эпидемическом очаге (Россия) • Больные геморрагической лихорадкой Эбола подлежат немедленной госпитализации в боксовое отделение инфекционной больницы, с соблюдением строгого режима, рекомендуемого в случае ООИ. Обслуживающий персонал должен работать в противочумном костюме I типа. • Контактных изолируют в инфекционных боксах на 21 день под наблюдение. • Выписывают при 3-х кратных отрицательных вирусологических исследованиях. На основании Федерального закона РФ от 30.03.1999 № 52-ФЗ; Постановления от 18.04.2011 № 32, СП 3.4.2318-08 и в соответствии с «Комплексным планом мероприятий по санитарной охране территории от завоза и распространения инфекционных болезней, которые могут привести к возникновению ЧС в области санитарно-эпидемиологического благополучия населения, в г. Кемерово на 2010-2014 г.г.» с целью организации, обеспечения и оценки противоэпидемической готовности ЛПУ к проведению мероприятий в случае завоза и распространения инфекционных болезней, вызывающих «ЧС» в области сан. эпид. благополучия населения I. В МБУЗ «ГКБ им. М.Н.Горбуновой» подготовлены приказы главного врача: • • Об организации и обеспечении противоэпидемической готовности лечебного учреждения в случае выявления больного ( трупа), подозрительного на инфекционные заболевания, вызывающие чрезвычайные ситуации. Об организации и проведения теоретической и практической подготовки (занятий) с медицинским персоналом, утвердить программу, графики проведения теоретических занятий с определением состава мед. персонала (врачи, средний и младший мед. персонал), графики проведения зачетных занятий, а так же провести учебно-тренировочное занятие, с проигрыванием легенды ввода условного больного с ООИ; II. Утверждены планы оперативных мероприятий по локализации очага в случае выявления больного с подозрением на инфекционную болезнь, вызывающую ЧС в области санитарно-эпидемиологического благополучия (в рабочее и не рабочее время); • Схемы оповещения главного врача в рабочее и нерабочее время при выявлении больного (подозрительного) ООИ Схема передачи информации о больном Врач, выявивший больного Заведующий отделением (поликлиникой) ФБУЗ «ЦГиЭ» в КО Главный врач ССМП, Старший врач Главный врач ФБУЗ «Дезинфекционная станция г. Кемерово» Схема передачи информации о больном ООИ Начальник УЗ г. Кемерово Главный врач Специалист по ЧС УЗ г. Кемерово Областной центр медицины катастроф Служба ГО и ЧС • III. Алгоритм действия должностных лиц учреждения ( главного врача, зав. отделением, зав. поликлиникой, главной (старшей) мед. сестры; врача, направляемого для работы с больным в очаге; работника регистратуры; среднего медицинского персонала привлекаемого для работы в условиях сложившейся ситуации • IV. Функциональные обязанности специалистов • v.Список ведущих специалистов-консультантов • VI. Определяется состав укладок, место нахождения и ответственные лица за хранение • VII.Объявление о закрытии лечебного учреждения с указание куда население может обратиться за медицинской помощью • VIII. Утвержденные главным врачом графики проведения теоретических занятий с врачами, средним и младшим медицинским персоналам • IX.Протоколы проведения занятий, учений, список присутствующих. • X. График проведения зачетных занятий Зачетная ведомость Состав укладок: • Укладка № 1 (универсальная) - Для забора материала от больного ООИ для лабораторного исследования с инструкцией по правилам забора материала на лабораторное исследование. Средства индивидуальной защиты персонала. • Укладка № 2 - Для дезинфекции по режиму ООИ. Дезинфицирующие средства с инструкциями по применению препаратов. Расчет потребности для ЛПУ Состав укладок: • Укладка № 3 - Для проведения экстренной личной профилактики персонала, контактировавшего с больным ООИ (схемы терапии) • Укладка № 4 - Для оказания неотложной помощи больному(схемы терапии больных в критическом состоянии) Благодарю за внимание!








