Стандарт по ведению физиологических родов
advertisement
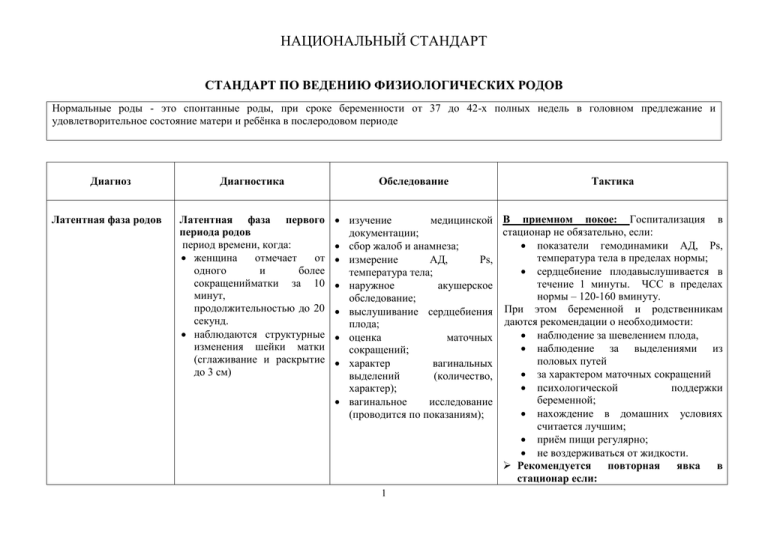
НАЦИОНАЛЬНЫЙ СТАНДАРТ CТАНДАРТ ПО ВЕДЕНИЮ ФИЗИОЛОГИЧЕСКИХ РОДОВ Нормальные роды - это спонтанные роды, при сроке беременности от 37 до 42-х полных недель в головном предлежание и удовлетворительное состояние матери и ребёнка в послеродовом периоде Диагноз Латентная фаза родов Диагностика Латентная фаза первого периода родов период времени, когда: женщина отмечает от одного и более сокращенийматки за 10 минут, продолжительностью до 20 секунд. наблюдаются структурные изменения шейки матки (сглаживание и раскрытие до 3 см) Обследование Тактика изучение медицинской В приемном покое: Госпитализация в стационар не обязательно, если: документации; показатели гемодинамики АД, Ps, сбор жалоб и анамнеза; температура тела в пределах нормы; измерение АД, Ps, сердцебиение плодавыслушивается в температура тела; течение 1 минуты. ЧСС в пределах наружное акушерское нормы – 120-160 вминуту. обследование; При этом беременной и родственникам выслушивание сердцебиения даются рекомендации о необходимости: плода; наблюдение за шевелением плода, оценка маточных наблюдение за выделениями из сокращений; половых путей характер вагинальных за характером маточных сокращений выделений (количество, психологической поддержки характер); беременной; вагинальное исследование нахождение в домашних условиях (проводится по показаниям); считается лучшим; приём пищи регулярно; не воздерживаться от жидкости. Рекомендуется повторная явка в стационар если: 1 НАЦИОНАЛЬНЫЙ СТАНДАРТ изменился характер схваток: чаще, болезненнее, длительнее, 3-4 схватки за 10 минут отмечается изменение характера шевеления плода; отмечается подтеканиеоколоплодных вод; появились кровянистые выделения и др.; Госпитализации подлежат: женщины с тенденцией к перенашиванию беременности: со сроком 41-42 недель и более, неподготовленными родовыми путями. при появлении влагалищных выделений (околоплодные воды, кровь) при желании женщины, повышенной тревожности и нарушенном сне. При подозрении на: ограничение внутриутробного роста плода; макросомию. Тазовое, поперечное, косое предлежание; высокое стояние головки, свободно флюктуирующая головка при доношенной беременности Маловодие, многоводие 2 НАЦИОНАЛЬНЫЙ СТАНДАРТ Снижение активности плода – шевелений в последние сутки Госпитализируются в родзал или в ОПБ. Рекомендуется ведение партограммы. Активная фаза первого Активная фаза первого измерение АД, Ps, температура тела периода родов, когда: периода родов общий анализ крови; наблюдаются регулярные группа крови и резус-фактор; маточные сокращения: общий анализ мочи; более 2-х за 10 минут, анализ выделений из влагалища продолжительностью более выслушивание сердцебиения 20 сек; плода (в течение 1 мин. после наблюдается схватки). прогрессивное раскрытие маточного зева 3см и более Мониторировать: В приёмном покое: Заводится история родов; Не рекомендуетcя бритье; Не делается клизма; Женщина направляется в родильный зал. В родильном зале: Начать ведение партограммы! Не следует оставлять женщину одну, психологическиее поддержать; Партнерские роды. Иметь желательно подготовленного партнера, обязательно того, кого хочет видеть женщина. продолжительность, силу и Медицинский работник должен: частоту маточных сокращений в партограмме (см. стандарт Представиться, указать свою должность и объяснить свою роль при оказании помощи «Партограмма»); пациентке; характер выделений: приветствуется и активно предлагается, и околоплодные воды, слизь, рекомендуется свободный выбор кровь; положения в I и IIпериодах родов; вагинальное исследование по поддерживать спокойную атмосферу, показаниям; внушая своим поведением уверенность; подсчёт и запись количества поинтересоваться самочувствием женщины мочеиспусканий. и спросить, есть ли какое-либо 3 НАЦИОНАЛЬНЫЙ СТАНДАРТ обстоятельство, особо ее беспокоящее; спрашивать разрешение на проведение любых процедур и вмешательств; роженица может употреблять жидкостьстолько, сколько хочет – по желанию; рекомендуется приём ванны или душа. при возникновении необходимости вмешательства информировать женщинуи предоставить ей право выбора; оформить письменное информированное согласие в следующих случаях: роженица должна быть информирована, что продолжительность родов индивидуальна: Продолжительность первых родов составляет в среднем 8 часов, редко до 18, повторные роды в среднем 5-6 часов, редко до 12часов. II период родов Пассивная фаза второго периода родов: полное раскрытие маточного зева при отсутствии непроизвольных потужных сокращений; Активная фаза или фаза активных потуг второго периода родов: наличие потуг полное опускание измерение АД, Ps, температуры тела общий анализ крови группа крови и резус-фактор; общий анализ мочи анализ выделений из влагалища выслушивание сердцебиения плода после каждой схватки. Мониторировать: продолжительность, 4 силу и Продолжительность второго периода родов (пассивная + активная фаза) не ограничена, если не возникает патологического состояния плода; Мед.работник должен рекомендовать: продолжать приём жидкости; оказывать содействие в выборе положения во II периоде родов Мед.работнику не следует заставлять женщину тужиться. НАЦИОНАЛЬНЫЙ СТАНДАРТ предлежащей части на частоту маточных сокращений тазовое дно, врезывание в партограмме (см. стандарт предлежащей части «Партограмма»); наличие потуг при характер выделений: установленном полном околоплодные воды, слизь, раскрытии маточного зева кровь; вагинальное исследование по показаниям; Все наблюдения должны фиксироваться в партограмме 2 периода родов(см. стандарт «Партограмма»): измерение температуры тела каждые 2 часа ежечасное измерение АД и Ps при потужной деятельности: аускультация сердцебиений плода после каждой потуги; вагинальный осмотр каждый час; каждые 15-30 мин. подсчёт и запись маточных сокращений; учёт эмоциональнопсихического состояния женщины; предупреждение дегидратации; Наблюдение за общим со стоянием и самочувствием 5 Не производить надавливание на живот, дно матки с целью рождения ребёнка. Определение затянувшегося второго периода устанавливается: у первородящих в течение 2часов после начала активной фазы II периода родов или отсутствии продвижения головки в течение 1 часа у повторнородящих в течение 1часа после начала активной фазы II периода родов или отсутствии продвижения головки в течение 30 минут Эпизиотомия не проводится рутинно за исключением случаев патологического состояния плода (островозникшего внутриутробного страдания плода или оперативных родов). Роженицам во II периоде родов не следует проводить массаж промежности. При необходимости проведения Эпизиотомия рекомендованной техникой следует считать медиолатеральную эпизиотомию, проводимую обычно справа. При этом угол между срединной сагиттальной осью и разрезом должен НАЦИОНАЛЬНЫЙ СТАНДАРТ женщины, цветом покровов, ЧД; Ш период родов Время от рождения ребёнка до выделения последа кожных Активное ведение третьего периода родов должно проводиться всем женщинам после получения информированного согласия; предложить женщине контрацепцию, ведение ВМС постплацентарно. составлять 45-60⁰. Проведение эпизиотомии допустимо только после проведения надежной местной анестезии 0,5% р-р новокаина. При влагалищных родах после перенесенной травмы промежности 3 и 4 степени, рутинное проведение эпизиотомии не рекомендуется, предпочтительным методом родоразрешения у данных пациенток следует считать кесарево сечение. После рождения плода:первичная оценка новорожденного, туалет новорожденного. Шаги активного ведения 3 периода родов: - в течение одной минуты после рождения ребенка прощупайте живот, чтобы убедиться, что нет еще одного ребенка, и введите 10 ЕД. – 2,0 мл окситоцина внутримышечно. Следует получить - После прекращения пульсациипуповины, но информированное согласие. не раньше, чем через 1-3 минуты после рождения ребенка наложите зажим на осмотр плаценты и оболочек: пуповину ближе к промежности. Держите оценка их общего вида, пережатую пуповину в слегка натянутом целостности, структуры, состоянии одной рукой. сосудов пуповины; - положите другую руку непосредственно над ранняя оценка лобком женщины и стабилизируйте матку; психоэмоционального - дождитесь сильного сокращения матки (2-3 6 НАЦИОНАЛЬНЫЙ СТАНДАРТ состояния родильницы; возможность самостоятельного мочеиспускания, альтернатива катетеризация мочевого пузыря в крайних случаях – при переполненном мочевом пузыре и невозможности самостоятельного мочеиспускании или по показаниям. оценка общего состояния; измерение АД каждые 15мин., Ps, температура тела; контроль степени сокращения матки; учёт кровопотери. Все перечисленное с записью в истории родов. минуты), как только почувствуете, что матка сократилась (округлилась, стала плотной), отведите ее от лона; - одновременно, очень осторожно потяните на себя вниз пуповину (тракция) и продолжайте отводить матку другой рукой (контртракция) в направлении противоположном потягивании за пуповину. ЭТО ПОМОЖЕТ ИЗБЕЖАТЬ ВЫВОРОТА МАТКИ. - если плацента не опускается в течение 30-40 секунд во время контролируемой тракции, прекратите тянуть за пуповину; - осторожно держите пуповину в состоянии легкого натяжения и дождитесь очередного сокращения матки; - если нужно переложите зажим как можно ближе к промежности по мере того, как пуповина удлиняется; - во время следующего сокращения матки повторите контролируемую тракцию за пуповину с одновременной контртракцией в противоположную сторону; - никогда не проводите тракцию за пуповину (подтягивая) без применения контртракций (отведения) хорошо сократившейся матки; - при рождении плаценты тонкие плодные оболочки могут оборваться, держите плаценту обеими руками и осторожно скручивайте 7 НАЦИОНАЛЬНЫЙ СТАНДАРТ плодные оболочки пока не родятся; - медленно потяните за плаценту для завершения родов; - ОСМОТРИТЕ внимательно плаценту, чтобы убедится в ее целостности. Если часть поверхности плаценты отсутствует, или имеет место разрыв оболочек с сосудами, есть основание подозревать наличие в полости матки оставшихся фрагментов плаценты. В таком случае нужно предпринять надлежащие меры. - массаж матки , Период после рождения последа до 42 дней послеродового периода: Ранний - период от рождения последа до 24ч. Поздний - от 24ч. до 42 дней послеродового периода Оценка общего состояния Мониторинг за женщиной после родов: измерение АД,Ps, до 2часа проводится в родильном зале; Необходимо информировать женщину о температуратела; необходимости массажа матки: контроль степени сокращения В родильном зале - каждые 15мин в матки; течение первых 2 часов после родов; учет кровопотери поощрять раннее установление контакта кожа к коже между матерью и ребёнком в течение первых 2 часов.Кормление грудью в течение первого часа при готовности новорожденного. В послеродовой палате - массаж матки от 2ч. до 24ч.: каждые 15 мин в течение последующих 2ч.; каждый 30 минут в течении 2 часов каждый час в течение 4ч.; каждые 4 часа в течение 16ч. 8 НАЦИОНАЛЬНЫЙ СТАНДАРТ послеродового периода. Медицинский работник должен удостовериться, что матка не расслабляется сразу после того как прекращается массаж; Медицинский работник следит за психоэмоциональным состоянием родильницы; Обучает принципам грудного вскармливания и принципам ухода за новорожденным. Информирует о режиме дня, одежде, питании, половой функции и методах контрацепции. информирует о необходимости знания календаря прививок новорожденного; Поощряет купание: приём душа. Обучает правилам интимной гигиены, особенно если имеются швы на промежности Информирует о возможности введения ВМС в течение 1-3 дней послеродового периода. 9 НАЦИОНАЛЬНЫЙ СТАНДАРТ ПРИМЕЧАНИЕ: Небольшие разрывы не зашивают, если нет кровотечения. Эпизиотомия/разрывы зашивают под местной анестезией. Влагалище не промывают антисептиками после родов. Дезинфицирующее средство не налагается на промежность после родов. На живот матери не кладётся лёд после родов. Не проводится катетеризация мочевого пузыря в плановом порядке. Шейка матки рутинно не осматривается, если нет показаний. 10 НАЦИОНАЛЬНЫЙ СТАНДАРТ ЛИТЕРАТУРА 1. Клиническое руководство по ведению физиологических родов. ТашИУВ, Центр доказательной медицины, с.194. Узбекистан, Ташкент -2009. 2. Alfirevic Z, Devane D, Gyte G. Continuous cardiotocography (CTG) monitoring for fetal assessment during labour. (Cochrane Review). In: Cochrane Database of Systematic Reviews, 2005. Oxford: Update Software. 3. Andrews V, Sultan AH, Thakar R, et al. Occult anal sphincter injuries—myth or reality? BJOG: an international journal of obstetrics &gynaecology2006;113(2):195–200. 4. Andrews V, Sultan AH, Thakar R, et al. Risk factors for obstetric anal sphincter injury: a prospective study. Birth 2006;33(2):117–22. 5. Andrews V, Thakar R, Sultan AH, et al. Clinical issues. Can hands-on perineal repair courses affect clinical practice? British Journal of Midwifery 2005;13(9):562–6. 6. Beilin Y, Bodian CA, Weiser J, et al. Effect of labor epidural analgesia with and without fentanyl on infant breast-feeding: a prospective, randomized, double-blind study. Anesthesiology 2005;103(6):1211–17. 7. Blix E, Reiner LM, Klovning A, et al. Prognostic value of the labour admission test and its effectiveness compared with auscultation only: a systematic review. BJOG: an international journal of obstetrics &gynaecology2005;112(12):1595–604 8. Bloom SL, Casey BM, Schaffer JI, et al. A randomized trial of coached versus uncoached maternal pushing during the second stage of labor. American Journal of Obstetrics and Gynecology 2006;194(1):10–13. 9. Cheng YW, Hopkins LM, Caughey AB. How long is too long: does a prolonged second stage of labor in nulliparous women affect maternal and neonatal outcomes? American Journal of Obstetrics and Gynecology 2004;191(3):933–8. 10. Dannecker C, Hillemanns P, Strauss A, et al. Episiotomy and perineal tears presumed to be imminent: randomized controlled trial. ActaObstetricia et GynecologicaScandinavica2004;83(4):364–8. 11. Dodd JM, Hedayati H, Pearce E, et al. Rectal analgesia for the relief of perineal pain after childbirth: a randomised controlled trial of diclofenac suppositories. BJOG: an international journal of obstetrics &gynaecology2004;111(10):1059–64. 12. Gross MM, Drobnic S, Keirse MJN. Influence of fixed and time-dependent factors on duration of normal first stage labor. Birth 2005;32(1):27– 33. 13. Gross MM, Hecker H, Keirse MJ. An evaluation of pain and “fitness” during labor and its acceptability to women. Birth 2005;32(2):122–8. 14. Gupta JK, Hofmeyr GJ. Position in the second stage of labour for women without epidural anaesthesia. (Cochrane Review). In: Cochrane Database of Systematic Reviews, 2005. Oxford: Update Software. Database of Systematic Reviews, 2006. Oxford: Update Software 11 НАЦИОНАЛЬНЫЙ СТАНДАРТ 12




