Стандарт ведения партограммы
advertisement
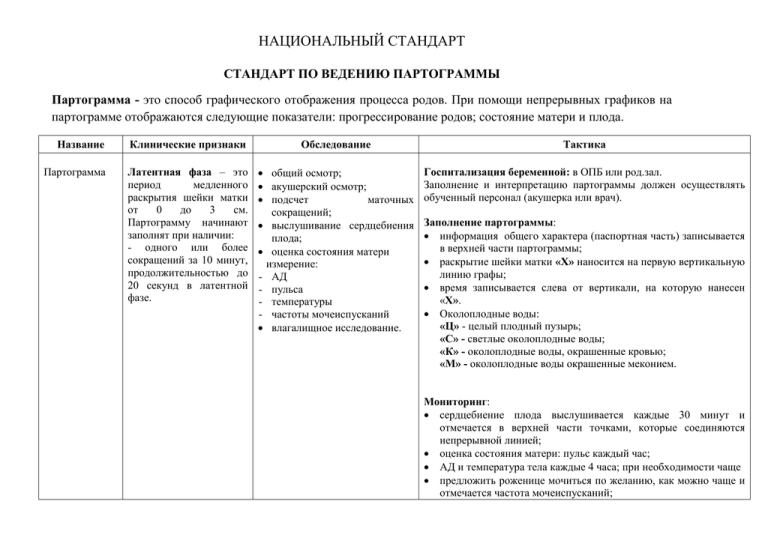
НАЦИОНАЛЬНЫЙ СТАНДАРТ СТАНДАРТ ПО ВЕДЕНИЮ ПАРТОГРАММЫ Партограмма - это способ графического отображения процесса родов. При помощи непрерывных графиков на партограмме отображаются следующие показатели: прогрессирование родов; состояние матери и плода. Название Клинические признаки Обследование Тактика Партограмма Латентная фаза – это период медленного раскрытия шейки матки от 0 до 3 см. Партограмму начинают заполнят при наличии: - одного или более сокращений за 10 минут, продолжительностью до 20 секунд в латентной фазе. общий осмотр; акушерский осмотр; подсчет маточных сокращений; выслушивание сердцебиения плода; оценка состояния матери измерение: - АД - пульса - температуры - частоты мочеиспусканий влагалищное исследование. Госпитализация беременной: в ОПБ или род.зал. Заполнение и интерпретацию партограммы должен осуществлять обученный персонал (акушерка или врач). Заполнение партограммы: информация общего характера (паспортная часть) записывается в верхней части партограммы; раскрытие шейки матки «Х» наносится на первую вертикальную линию графы; время записывается слева от вертикали, на которую нанесен «Х». Околоплодные воды: «Ц» - целый плодный пузырь; «С» - светлые околоплодные воды; «К» - околоплодные воды, окрашенные кровью; «М» - околоплодные воды окрашенные меконием. Мониторинг: сердцебиение плода выслушивается каждые 30 минут и отмечается в верхней части точками, которые соединяются непрерывной линией; оценка состояния матери: пульс каждый час; АД и температура тела каждые 4 часа; при необходимости чаще предложить роженице мочиться по желанию, как можно чаще и отмечается частота мочеиспусканий; НАЦИОНАЛЬНЫЙ СТАНДАРТ при необходимости проводить анализ на наличие в моче белка и ацетона. В норме средняя продолжительность латентной фазы около 8 часов. НАЦИОНАЛЬНЫЙ СТАНДАРТ выставляется при Активная фаза 1 периода наличии: 2-3 и более сокращений матки за 10 родов минут, продолжительностью от 20 до 40 сек при раскрытии шейки матки 3-4 см. Общий осмотр; акушерский осмотр; подсчет маточных сокращений; выслушивание сердцебиения плода; Оценка состояния матери: измерение: - АД - пульса - температуры - количества мочи определение раскрытия шейки матки (влагалищный осмотр); Производится госпитализация в родильное отделение. Заполнение и оценку партограммы должен осуществлять обученный персонал (акушерка или врач). Заполнение партограммы: информация общего характера (паспортная часть) записывается в верхней части партограммы; при раскрытии шейки матки 3 см и более переносится на «линию бдительности» время записывается слева от вертикали, на которую нанесен «Х». Конфигурация головки плода: «О» - кости не соприкасаются, и соединительная ткань легко определяется между краями костей черепа; «+» - кости слегка касаются друг на друга; «++» - кости находят друг на друга; «+++» - кости значительно находят друг на друга Мониторинг: сердцебиение плода выслушивается каждые 30 мин., отмечается в верхней части точками, которые соединяются непрерывной линией; оценка состояния матери: пульс каждые час. АД и температура каждые 4 часа, при необходимости чаще; частота мочеиспусканий; при необходимости проводить анализ на наличие в моче белка и ацетона. Маточные сокращения (схватки): количество схваток подсчитывается в течение 10 минут 1 раз в 30 минут. Периодичность сокращений отмечается в соответствии с осью времени справа; интенсивность схваток фиксируется 3 типами штриховки: точки, диагональные линии и сплошное затемнение. Различные типы штриховки соответствуют различной интенсивности НАЦИОНАЛЬНЫЙ СТАНДАРТ схваток. Продвижение головки: оценивается по положению головки: Над верхним краем симфиза, принята ширина 5 пальцев. Головка плода, находящаяся над входом в малый таз пальпируется над верхним краем симфиза на ширину пяти пальцев руки. По мере опускания головки, та ее часть, которая остается над верхним краем симфиза, соответствует все меньшему числу пальцев (4; 3 и т.д.). Продвижение головки необходимо оценивать при наружном осмотре непосредственно перед влагалищными исследованиями. Головка плода на графике обозначается как «О». Чтобы обозначить продвижение головки плода на партограмме, используйте шкалу «Продвижение головки», имеющую отметки от 5 до 0. Значок «О» всегда находится на одной вертикали со значком «Х» и при необходимости, так же подлежит переносу. НАЦИОНАЛЬНЫЙ СТАНДАРТ Если график раскрытия шейки Прогресс нормальный, вмешательств не требуется, требуется матки находится слева от мониторинг. «линии бдительности», значит скорость раскрытия шейки матки больше чем 1 см/час Если график раскрытия шейки Прогресс нормальный, вмешательств не требуется, требуется находится на «линии мониторинг бдительности», значит скорость раскрытия ш/м 1 см/час. Если график раскрытия шейки Прогресс вышел за пределы нормы. матки находится справа от Произвести амниотомию. линии бдительности, значить скорость раскрытия шейки матки меньше 1 см/час. Если через час после амниотомии не развилась активная родовая деятельность (3-4 схватки за 10 минут, Следует начать родостимуляцию окситоцином длительностью более 40 секунд) НАЦИОНАЛЬНЫЙ СТАНДАРТ Достижение Линии действия или её пересечение требует Если график раскрытия ш/матки выполнения следующих мероприятий: достигает линии действия: Полная клиническая оценка состояния матери, плода и акушерской ситуации; Родоразрещение путем операции кесарево сечения, если диагностирован неубедительное состояние плода или обструктивные роды. Если нет противопоказаний, начать в/в инфузию окситоцина; Провести влагалищный осмотр через 3 часа, а затем каждые 2 часа; Если не удалось достичь скорости раскрытия шейки матки 1 см/час между любыми двумя осмотрами – роды путём кесарево сечения. Второй период родов Оценка состояния матери: Пациентка находиться в род зале. - АД Следует продолжить запись показателей: - Пульс оценка состояния матери: - Температура - АД Мочеиспускание - Пульс подсчет маточных - Температура сокращений (потуг); - Мочеиспускание выслушивание сердцебиения предлагать роженице мочиться каждые 30-60 минут; плода. оценка сердцебиения плода (стетоскопом или доплером); оценка маточных сокращений; III период родов Оценивается: (последовый период) – Общее состояние женщины: период от рождения - цвет кожных покровов, ребенка до полного - АД, выделения последа - пульс, - температура тела; Партограмма заполняется акушеркой. Активное ведение III периода родов НАЦИОНАЛЬНЫЙ СТАНДАРТ состояние матки (консистенция, высота состояния дна матки); объем и характер выделений из влагалища (общая кровопотеря). Послеродовый время инволюции матки, Мониторинг: и формирование Общее состояние женщины: период лактации: - цвет кожных покровов, - ранний послеродовый - АД, период: период в - пульс, течение 24 ч после - температура тела; родов состояние матки (консистенция, высота состояния дна матки); объем и характер выделений из влагалища (общая кровопотеря); состояние молочных желез. Родильница продолжает находиться в род зале в течение 2-х часов. Мониторинг: - АД, пульс, температура; - наружный массаж матки каждые 15 мин. - контроль выделений из половых путей. - предлагать роженице мочиться чаще и оценивать количество мочи при необходимости. Родильница переводится в послеродовую палату, где акушерка продолжает мониторинг состояния матери. ПРИМЕЧАНИЕ: Роженица, с раскрытием шейки матки более 3 - 4 см, два и более сокращения матки за 10 минут, продолжительностью 20 секунд или больше, считается вошедшей в активную фазу первого периода родов. См. приложение к стандарту «Партограмма»





