Хронический бронхит Бронхиальная астма Методическая разработка
advertisement

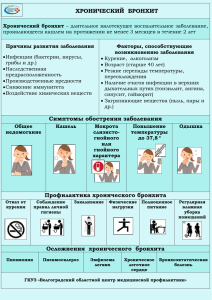
СТАВРОПОЛЬСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ Кафедра пропедевтики внутренних болезней Методическая разработка для самостоятельной работы студентов III курса Тема: Хронический бронхит Бронхиальная астма Ставрополь Хронический бронхит Хронический бронхит (bronchitis chronica) представляет собой хронически протекающее воспалительное заболевание, которое характеризуется диффузным поражением бронхиального дерева c изменением его структуры, гиперсекрецией слизи и нарушением дренажной функции бронхов. Об истинной распространенности хронического бронхита судить трудно, что объясняется его нередко латентным (скрытым) течением. Однако считают, что распространенность хронического бронхита среди различных групп населения колеблется от 5 до 17%. B настоящее время отмечается существенный рост заболеваемости хроническим бронхитом, что связано c увеличивающимся загрязнением атмосферы вредными выбросами, a также высокой аллергизацией населения. Этнология и патогенез. Среди основных факторов риска возникновения хронического бронхита ведущее место следует отвести курению. Хронический бронхит y курящих лиц встречается в 2-5 раз чаще, чем y некурящих. Считают, что y 80°/о больных хроническим бронхитом развитие заболевания является результатом курения. Неблагоприятную роль играют также производственные вредности (хлопковая, мучная, угольная, цементная пыль, пары аммиака; резкий перепад внешней температуры при работе в горячих цехах и т. д.), загрязнение атмосферы (например, оксидами серы, продуктами неполного сгорания каменного угля, нефти, природного газа). Концентрация вредных веществ в атмосфере значительно возрастает при определенных климатических условиях – густом тумане и безветренной погоде. K предрасполагающим факторам хронического бронхита относятся повторно перенесенные острые респираторные заболевания, острые бронхиты и пневмонии, нaличиe очагов хронической инфекции в носоглотке и затрудненного дыхания через нос (в частности, при искривлении носовой перегородки), наследственная предрасположенность. Инфекционные агенты (бактерии, вирусы и др.) в развитии хронического бронхита имеют, как правило, вторичное значение и поражают слизистую оболочку бронхов, поврежденную в результате какоголибо воздействия (например, курения), вызывая чаще всего обострение заболевания. Длительное воздействие различных внешних неблагоприятных факторов приводит со временем к структурным изменениям слизистой оболочки бронхов, увеличению количества бронхиальной слизи и изменению ее реологических свойств, нарушению дренажной функции бронхов, изменениям местного иммунитета. Классификация. По характеру воспалительного экссудата выделяют катаральный и гнойный хронический бронхит. B зависимости от наличия изменений функции внешнего дыхания различают обструктивные и необструктивные формы заболевания. Кроме того, хронический бронхит, как и почти любое хроническое заболевание, может иметь стадию обострения и ремиссии. Клиническая картина. Клинические проявления хронического бронхита во многом зависят от стадии заболевания (обострение или ремиссия), его формы (обструктивный или необструктивный), наличия осложнений (в частности, эмфиземы легких). Основным симптомом хронического бронхита является кашель. B начале заболевания он возникает обычно по утрам, после пробуждения, особенно часто при умывании, и сопровождается выделением небольшого количества мокроты. Кашель усиливается в холодное и сырое время года, уменьшается, a иногда и полностью прекращается в сухие и теплые дни. Общее самочувствие больных при этом обычно страдает мало, кашель для них (особенно для курящих пациентов) становится как бы «привычным», в связи c чем такие больные к врачу часто не обращаются. При прогрессировании заболевания кашель усиливается, становится надсадным, приступообразным, малопродуктивным. Мокрота, слизистая в начале заболевания, постепенно становится слизистогнойной и гнойной. Появляются общее недомогание, легкая утомляемость, потливость по ночам (симптом «мокрой подушки»). По мере прогрессирования эмфиземы легких присоединяется одышка, вначале при значительной, а затем и при небольшой физической нагрузке. У больных вазомоторным ринитом и риносинуситом и с аллергией могут возникать приступы экспираторной одышки, соответствующие проявлениям бронхоспастического синдрома и свидетельствующие о развитии обструктивной формы хронического бронхита. При неосложненном течении хронического бронхита с помощью перкуссии и пальпации обычно не удается выявить каких-либо изменений. При аускулътации определяют жесткое дыхание, сухие хрипы различного тембра, а при наличии мокроты — незвучные влажные хрипы. При развитии эмфиземы легких у больных отмечаются бочкообразная грудная клетка и ослабление голосового дрожания. Перкуторно выявляют коробочный звук, опущение нижних краев легких и уменьшение их подвижности. Аускулыпативно определяют ослабленное (как бы «ватное») дыхание. При хроническом обструктивном бронхите обращает на себя внимание наличие большого количества сухих свистящих хрипов, особенно отчетливо выслушиваемых в фазу выдоха при форсированном дыхании. В случае неосложненного течения хронического бронхита изменения в клинических анализах крови обычно отсутствуют. При обострении хронического бронхита (особенно с гнойной мокротой) отмечаются умеренный лейкоцитоз и повышение СОЭ. При рентгенологическом исследовании грудной клетки у больных хроническим бронхитом изменения также выявляются в основном лишь в случае присоединения эмфиземы легких. У таких пациентов обнаруживаются увеличение воздушности легочных полей, усиление легочного рисунка и его деформация. При подозрении на бронхоэктазы проводят бронхографию, позволяющую выявить различной величины и формы расширения бронхов. В ряде случаев по показаниям применяют бронхоскопическое исследование, которое дает возможность уточнить характер изменений слизистой оболочки бронхов, а также взять биопсию из различных участков, что бывает важным, например, при проведении дифференциальной диагностики между хроническим бронхитом и опухолью легких. Для выявления бронхообструктивного синдрома проводят исследование функции внешнего дыхания. Течение и осложнения. Хронический бронхит характеризуется длительным, волнообразным течением с чередованием периодов обострения и ремиссии. Многое при этом зависит и от отношения больного к своему заболеванию. Хорошо известно, что кашель курящего пациента, продолжавшийся многие годы, может полностью исчезнуть при прекращении курения. В других случаях наблюдается, напротив, прогрессирующее течение заболевания. Постепенно у больных присоединяются и нарастают явления эмфиземы легких, легочной гипертензии и легочно-сердечной недостаточности. На фоне хронического бронхита нередко возникают повторные острые пневмонии, у некоторых больных формируется бронхоэктатическая болезнь. Больные хроническим обструктивным бронхитом подвергаются повышенному риску развития у них бронхиальной астмы и потому рассматриваются как страдающие предастмой. Лечение. При обострении хронического бронхита, особенно при гнойном характере мокроты, показаны антибактериальные препараты. Алтибиотики (тетрациклин в дозе 2 г в сутки, эритромицин в дозе 1—2 г в сутки, ампициллин и др.) желательно назначать после предварительного определения чувствительности к ним микрофлоры. Хороший эффект дает также использование бактрима (бисептола). При гнойном бронхите применяют лечебные бронхоскопии с эндобронхиальным введением лекарственных средств. Необходима санация очагов хронической инфекции (околоносовые пазухи, миндалины, кариозные корни зубов). При хроническом обструктивном бронхите используют лекарственные средства, улучшающие бронхиальную проходимость: В-адреномиметики (орципреналина сульфат, или астмопент, фенотерол, или беротек), спазмолитические средства миотропного ряда (эуфиллин). При обострении хронического бронхита в качестве симптоматического лечения назначают также отхаркивающие и муколитические препараты. В теплое время года, в период ремиссии заболевания показано санаторно-курортное лечение. Профилактика хронического бронхита предусматривает проведение систематической борьбы с курением, загрязненностью воздуха, санацию очагов хронической инфекции, рациональное трудоустройство больных. Бронхиальная астма Бронхиальная астма - хроническое рецидивирующее заболевание с преимущественным поражением дыхательных путей. Характеризуется измененной реактивностью бронхов. Обязательным признаком болезни является приступ удушья и (или) астматический статус. Выделяют две формы бронхиальной астмы - иммунологическую и неиммунологическую -и ряд клинико-патогенетичесиих вариантов: атопический, инфекционно-аллергический, аутоиммунный, дисгормональный, нервнопсихический, адренергического дисбаланса, первично измененной реактивности бронхов (в том числе "аспириновая" астма и астма физического усилия), холинергический. Этиология и патогенез. Общим патогенетическим механизмом, присущим разным вариантам бронхиальной астмы, является изменение чувствительности и реактивности бронхов, определяемое по реакции проходимости бронхов в ответ на воздействие физических и фармакологических факторов. Считают, что у 1/3 больных (преимущественно у лиц, страдающих атоническим вариантом болезни) астма имеет наследственное происхождение. В возникновении аллергических форм астмы играют роль небактериальные (домашняя пыль, пыльца растений и др.) и бактериальные (бактерии, вирусы, грибы) аллергены. Наиболее изучены аллергические механизмы возникновения астмы, в основе которых лежат lgE или 11G обусловленные реакции. Центральное место в патогенезе "аспириновой" астмы отводят лейкотриенам. При астме физического усилия нарушается процесс теплоотдачи с поверхности дыхательных путей. Развитие БА связано с воздействием генетических и внешнесредовых факторов. Выделяют факторы: ■ предрасполагающие к развитию бронхиальной астмы (отягощенная аллергическими заболеваниями наследственность, атопия, бронхиальная гиперреактивность, неблагоприятная экология, табакокурение); ■ причинные или сенсибилизирующие, способствующие появлению заболевания (аллергены, вирусные инфекции, лекарственные средства); ■ вызывающие обострение (триггеры) путем стимуляции воспаления в бронхах и/или провоцирующие острый бронхоспазм (различные аллергены, вирусные и бактериальные инфекции, неспецифические воздействия, такие как холодный воздух, табачный дым, эмоциональный стресс, физическая нагрузка). Наиболее важными в развитии сенсибилизации дыхательных путей являются ингаляционные аллергены (бытовые, эпидермальные, грибковые, пыльцевые). Ведущую роль в формировании бытовой аллергии играет домашняя пыль, представляющая собой комплексный набор аллергенов, главным из которых является клещ домашней пыли. Два вида клещей способны вызывать аллергию: Dermatophagoides pteronyssinus и Dermatophagoides farinae. Клещи питаются чешуйками слущенного рогового слоя кожи человека, обитают в кроватях и постельных принадлежностях (подушках, матрасах, одеялах и др.) и живут в симбиозе с плесневыми грибами, представляющими разновидность микроскопических грибов, обнаруживающихся как в воздухе или на растениях, так и внутри дома. Домашние животные представляют собой один из сильнейших источников аллергенов. Аллергенами являются слюна животного, выделения, роговые чешуйки, слущенный эпителий. Даже после удаления животного высокий уровень аллергенов сохраняется в течение нескольких лет. В последнее время все более частой причиной развития аллергических реакций оказывается аллерген тараканов. Причиной развития пыльцевой бронхиальной астмы могут быть аллергены трех основных групп растений — деревья и кустарники, злаковые травы и сорные травы. У некоторых детей различные лекарственные препараты могут индуцировать приступы удушья. Это антибиотики, особенно пенициллинового ряда, сульфаниламиды, витамины, ацетилсалициловая кислота. Доказано участие сенсибилизации к промышленным аллергенам в развитии бронхиальной астмы. Под воздействием техногенного загрязнения атмосферного воздуха может изменяться структура и повышаться иммуногенность пыльцы и других аллергенов. Первым провоцирующим обструктивный синдром фактором нередко выступают респираторные вирусные инфекции (респираторно-синцитиальный вирус, риновирус, вирус гриппа, парагриппа и др.). В последние годы повысилась роль хламидийной, микоплазменной инфекции. Увеличивают риск появления астматических симптомов также ранние проявления атопии в виде атопического дерматита, эффект пассивного курения. Симптомы, течение. Заболевание нередко начинается приступообразным кашлем, сопровождающимся акспираторной одышкой с отхождением небольшого количества стекловидной мокроты (астматический бронхит). Развернутая картина бронхиальной астмы характеризуется появлением легких, средней тяжести или тяжелых приступов удушья. Приступ может начинаться предвестником (обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель т п.). Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами. Грудная клетка находится в положении максимального вдоха. В дыхании принимают участив мышцы плечевого пояса, спины, брюшной стопки. При перкуссии над легкими определяется коробочный звук, выслушивается множество сухих хрипов. Приступ, как правило, заканчивается отделением вязкой мокроты. Тяжелые затяжные приступы могут перейти в астматическое состояние - один из наиболее грозных вариантов течения болезни. Астматическое состояние характеризуется возрастающей резистентностью к бронхорасширяющей терапии и непродуктивным кашлем. Выделяют две формы астматического состояния - анафилактическую и метаболическую. При анафилактической форме, обусловленной иммунологическими или псевдоаллергическими реакциями с высвобождением большого количества медиаторов аллергической реакции (чаще всего у лиц с повышенной чувствительностью к лекарственным препаратам), возникает острый тяжелейший приступ удушья. Метаболическая форма, связанная с функциональной блокадой бета-адренергических рецепторов и возникающая в результате передозировки симпатомиметиков при инфекции дыхательных путей, неблагоприятных метеорологических факторах, вследствие быстрой отмены кортикостероидов, формируется в течение нескольких дней. В I (начальной) стадии перестает отходить мокрота, появляется боль в мышцах плечевого пояса, грудной клетке и в области брюшного пресса. Гипервентиляция, потеря влаги с выдыхаемым воздухом приводят к увеличению вязкости мокроты и обтурации просвета бронхов вязким секретом. Образование в задненижних отделах легких участков "немого легкого" свидетельствует о переходе статуса во II стадию с явным несоответствием между выраженностью дистанционных хрипов и их отсутствием при аускультации. Состояние больных крайне тяжелое. Грудная клетка эмфизематозно вздута. Пульс превышает 120 в 1 мин. Артериальное давление имеет тенденцию к повышению. На ЭКГ - признаки перегрузки правых отделов сердца. Формируется респираторный или смешанный ацидоз. В III стадии (гипоксически-гиперкапническая кома) нарастают одышка и цианоз, резкое возбуждение сменяется потерей сознания, возможны судороги. Пульс парадоксальный, артериальное давление снижается. Течение болезни часто циклическое: фаза обострения с характерными симптомами и данными лабораторноинструментальных исследований сменяется фазой ремиссии. Осложнения бронхиальной астмы: эмфизема легких, нередко присоединение инфекционного бронхита, при длительном и тяжелом течении болезни-появление легочного сердца. Обострение в виде затяжного состояния бронхиальной обструкции характеризуется длительным (дни, недели, месяцы) затруднением дыхания с клинически выраженным синдромом бронхиальной обструкции, на фоне которого могут повторяться острые приступы бронхиальной астмы различной тяжести. Поскольку при многих легочных заболеваниях могут присутствовать симптомы бронхиальной обструкции, кашель, то наиболее значимыми в плане дифференциального диагноза являются обратимый характер обструкции бронхов, наличие гиперреактивности бронхов. Нередко бронхиальная астма сочетается с аллергическим ринитом, сезонным или круглогодичным. Астматические проявления характеризуются эпизодичностью. По их течению выделяют легкую, средней тяжести и тяжелую бронхиальную астму. При легкой астме приступы эпизодические, быстро исчезающие, не чаще одного раза в месяц, ночные приступы отсутствуют, ремиссия три и более месяцев, физическое развитие не нарушено. Среднетяжелая бронхиальная астма характеризуется увеличением частоты приступов до трех-четырех и более раз в месяц. Приступы протекают с отчетливыми нарушениями функции внешнего дыхания, снижается переносимость физических нагрузок, появляются ночные приступы два-три раза в неделю. После приступа могут сохраняться покашливание с отхождением мокроты, рассеянные, непостоянные хрипы в легких. При тяжелой бронхиальной астме приступы повторяются несколько раз в неделю или ежедневно, симптомы почти постоянно выражаются в виде тяжелых приступов или астматических состояний, ремиссии короткие, достигаются только на фоне длительного приема лекарственных препаратов, возможно отставание и дисгармоничность физического развития. Одним из критериев, который может быть использован для оценки тяжести БА, является показатель пиковой скорости выдоха (ПСВ), определяемый с помощью пикфлоуметра. Пикфлоуметрия используется для мониторирования функции внешнего дыхания и контроля за эффективностью проводимой терапии. Для получения достоверных результатов важны правильность и точность выполнения пикфлоуметрии. Повторные данные ПСВ не должны отличаться более чем на 5%. ПСВ больного сравнивается с нормальными для данного ребенка показателями, и определяется отклонение (%) от нормальных показателей. Диагноз ставят на основании типичных приступов экспираторного удушья, эозинофилии в крови и особенно в мокроте, тщательно собранного анамнеза, аллергологического обследования с проведением кожных и в некоторых случаях провокационных ингаляционных тестов, исследования иммуноглобулинов Е и G. Тщательный анализ анамнестических, клинических, рентгенологических и лабораторных данных (при необходимости и результатов бронхологического исследования) позволяет исключить синдром бронхиальной обструкции при неспецифических и специфических воспалительных заболеваниях органов дыхания, болезнях соединительной ткани, глистных инвазиях, обтурации бронхов (инородным телом, опухолью), эндокринно-гуморальной патологии (гипопаратиреоз, карциноидный синдром и др.), гемодинамических нарушениях в малом круге кровообращения, аффективной патологии и т. д. Лечение бронхиальной астмы представляет собой комплексную программу, которая включает: ■ обучение больных и родителей, с тем чтобы они стали помощниками врача в лечении бронхиальной астмы; ■ удаление (элиминация) провоцирующих факторов; ■ медикаментозную терапию; разработку плана медикаментозного профилактического лечения и плана лечения в период обострения; ■ проведение специфической иммунотерапии; ■ восстановительную (реабилитационную) терапию с использованием немедикаментозных методов лечения, санаторно-курортного лечения; ■ регулярное врачебное наблюдение с оценкой и постоянным контролем тяжести заболевания. Современная медикаментозная терапия бронхиальной астмы направлена на уменьшение или ликвидацию воспалительного процесса в дыхательных путях. Для базисной противорецидивной терапии используют кромогликат натрия, недокромил натрия, ингаляционные и системные кортикостероиды, специфическую иммунотерапию. Применяется принцип базисной, ступенчатой терапии в зависимости от тяжести бронхиальной астмы. При ступенчатой терапии доза и количество применяемых средств возрастают по мере увеличения тяжести болезни или уменьшается при ликвидации симптомов. При легкой астме для снятия приступа используют эпизодически бронхоспазмолитические препараты короткого действия (4-6 часов) и курсы лечения нестероидными противовоспалительными препаратами — кромогликатом натрия (интал), недокромилом натрия (тайлед) продолжительностью 2-3 месяца. У детей первых лет жизни, особенно при наличии атопического дерматита, эффективно использование задитена, зиртека. Вопросы для самоконтроля 1. Дайте определение хронический бронхит? 2. Назовите предрасполагающие факторы в развития хронического бронхита? 3. Назовите все синонимы хронического бронхита? 4. Какая рентгенологическая картина характерна при остром бронхите? 5. Какие осложнения наиболее характерны для хронического бронхита? 6. Перечислите основные принципы лечения хронического бронхита? 7. Дайте определение бронхиальная астма? 8. Назовите предрасполагающие факторы в развития бронхиальной астмы? 9. Какая клиническая картина типична для бронхиальной астмы? 10.Перечислите критерии оценки тяжести бронхиальной астмы? 11.Перечислите основные принципы лечения бронхиальной астмы? Рекомендуемая литература 1. Большая медицинская энциклопедия «Издательство ACT» 2003г. 2. Пропедевтика внутренних болезней А.Л. Гребенёв. Медицина 2001г. 3. Н.А.Мухин, В.С.Моисеев. Пропедевтика внутренних болезней. – М., 2004г. 4. В.Т.Ивашкин, В.К.Султанов. Пропедевтика внутренних болезней. – СанктПетербург, 2000г.