Тема 11 Лазерные методы лечения глаукомы Как лазерные
advertisement
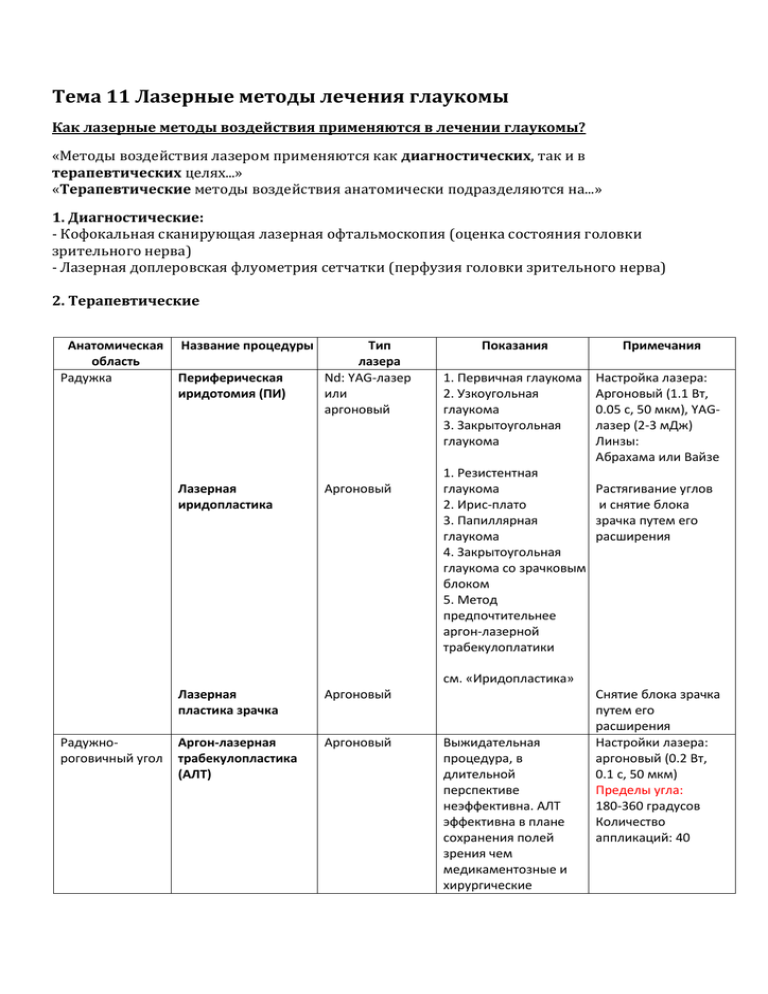
Тема 11 Лазерные методы лечения глаукомы Как лазерные методы воздействия применяются в лечении глаукомы? «Методы воздействия лазером применяются как диагностических, так и в терапевтических целях...» «Терапевтические методы воздействия анатомически подразделяются на...» 1. Диагностические: - Кофокальная сканирующая лазерная офтальмоскопия (оценка состояния головки зрительного нерва) - Лазерная доплеровская флуометрия сетчатки (перфузия головки зрительного нерва) 2. Терапевтические Анатомическая область Радужка Название процедуры Периферическая иридотомия (ПИ) Лазерная иридопластика Тип лазера Nd: YAG-лазер или аргоновый Аргоновый Показания Примечания 1. Первичная глаукома 2. Узкоугольная глаукома 3. Закрытоугольная глаукома Настройка лазера: Аргоновый (1.1 Вт, 0.05 с, 50 мкм), YAGлазер (2-3 мДж) Линзы: Абрахама или Вайзе 1. Резистентная глаукома 2. Ирис-плато 3. Папиллярная глаукома 4. Закрытоугольная глаукома со зрачковым блоком 5. Метод предпочтительнее аргон-лазерной трабекулоплатики Растягивание углов и снятие блока зрачка путем его расширения см. «Иридопластика» Радужнороговичный угол Лазерная пластика зрачка Аргоновый Аргон-лазерная трабекулопластика (АЛТ) Аргоновый Выжидательная процедура, в длительной перспективе неэффективна. АЛТ эффективна в плане сохранения полей зрения чем медикаментозные и хирургические Снятие блока зрачка путем его расширения Настройки лазера: аргоновый (0.2 Вт, 0.1 с, 50 мкм) Пределы угла: 180-360 градусов Количество аппликаций: 40 методы лечения 1. Первичная открытоугольная глаукома, резистентная 2. Дисперсия пигмента и псевдоэксфолиация 3. Пожилой возраст с противопоказаниями к хирургичесим методам лечения Коагуляция трабекулы Ароновый Неоваскулярная глаукома Цилиарное тело Абляция цилиарного тела: 1. Транссклеральная циклофото коагуляция (ТЦК) 2. Трансзрачковая циклофотокоагуляция Диод (1.8 – 2 Вт) YAG-лазер в непрерывном режиме (8-9 Вт) Рефрактерные глаукомы: 1. Неоваскулярная глаукома 2. Увеитная глаукома 3. Травматическая глаукома 4. Неудачная трабекулэктомия 5. Наследственные формы глаукомы Склера Лазерная склерэктомия YAG-лазер Первичная открытоугольная глаукома, резистентная Лазерный лизис швов Аргоновый лазер Послеоперационный период при трабекулэктомии (1-3 недели после операции) Настройки лазера: Аргоновый лазер (0.2W, 0.1с, 50 мкм) Линза: Хоскинса YAG-лазерная капсулотомия при злокачественной глаукоме Nd: YAG Злокачественная глаукома Настройки лазера: YAG (2-2,5 мДж, 1 импульс) Линзы: линзы для капсулотомии Стекловидное тело Преимущества лазерного метода терапии заключаются с снижении риска развития: 1. Атрофии глазного яблока 2. Симпатической офтальмии 3. Хемоза и болевого синдрома - Создание в склере отверстия диаметром 300 мкм. - Незначительное повреждение коллатерали - Высокий риск неудачи Как проводится лазерная циклодеструкция? «При транссклеральной циклофотокоагуляции (ТЦК) я бы предпочел воспользоваться диодным лазером» ТЦК с использованием диодного лазера 1. Порядок выполнения процедуры: - Ретробульбарная анестезия - Установка контактного оптоволоконного зонда - Настройки: - от 1.8 до 2 Вт - 0.5 с - 30-40 аппликаций - Диапазон: 360 градусов отступая 1-3 мм от лимба - Вы услышите легкий “хлопок” (микроаблация эпителия цилиарного тела) 2. После процедуры: - Анальгезия - Стероидные препараты - Контроль внутриглазного давления Когда лучше проводить периферическую лазерную иридотомию (ПЛИ)? «Периферическая лазерная иридотомия показана как в качестве терапевтического метода, так и в качестве профилактической меры» Показания для периферической лазерной иридотомии в рамках: 1. Терапии: - Первичная закрытоугольная глаукома (острая закрытоугольная глаукома, интермиттирующая закрытоугольная глаукома, хроническая закрытоугольная глаукома) - Первичная открытоугольная глаукома с сужением угла - Вторичная закрытоугольная глаукома (иридо-интраокулярный блок, иридо-стекловидный блок (?), подвывих грусталика с блокадой зрачка) 2. Профилактики: - Амблиопии у пациентов с первичной закрытоугольной глаукомой - Сужения угла передней камеры глаза Как выполняется ПЛИ? «Для выполнения ПЛИ я предпочитаю Nd: YAG-лазер по схеме...» или «Для выполнения ПЛИ я предпочитаю Аргоновый YAG лазер в непрерывном режиме работы» Прорядок выполнения процедуры: 1. Подготовка пациента - Обрабока зрачка 2% раствором пилокарпина - Закапывание 1% раствора апраклонидина за час до процедуры - Местная анестезия и укладывание пациента для проведения процедуры 2. Настройка аргонового лазера: 1.1 Вт, 0.05 с, 50 мкм 3. Установка линз Абрахама 4. Точка воздействия: - Верхняя часть радужки, ближе к назальному краю (во избежание диплопии и повреждения макулы) - 1/3 расстояния от лимба до зрачка - По возможности, – целиться в крипту радужки - Сделать 20-30 аппликаций до пенетрации радужки 5. Признаки пенетрации: - Обесцвечивание пигментов радужки - Углубление передней камеры - При использовании метода ретроиллюинации станвоится видна область поражения - Методом гониоскопии вы увидите окрытые углы передней камеры 6. Настройка Nd: YAG-лазера: 2.5 мДж, 3-5 аппликаций - Область процедуры в идеале должна составлять 300-500 мкм 7. После продецуры - Закапывание 1% раствора апраклонидина - Оценка внутриглазного давления спустя час после процедуры - Топические стероиды в течение дня Какие могут возникнуть осложнения после лазерной ПЛИ? 1. Сопутствующие повреждения: - Ожог роговицы - Катаракта 2. Повреждения зрачка - Кровотечение - Ирит - Повышение внутриглазного давления 3. Злокачественная глаукома 4. Монокулярная диплопия Тема 12 Хирургические методы лечения глаукомы Какие существуют показания к трабекулэетомии при глаукоме? «Абсолютных показаний к трабекулэткомии не существует...» «В целом...» «Существуют общие схемы...» Показания 1. Тактика лечения строго индивидуальна, без какой-либо единой схемы 2. Важное замечание: рост внутриглазного давления до некоторого уровня впоследствии приводит к снижению полей зрения и повреждению зрительного нерва, что приводит к общему снижению остроты зрения, независимо от проводимой медикаментозной терапии 3. Общая схема выглядит следующим образом: - Неконтролируемая первичная открытоугольная глаукома - Безуспешное медикаментозное лечение (отсутствие контроля над ВГД с прогрессирующим снижением полей зрения) - Побочные эффекты медикаментозаного лечения - Непереносимость лекарственных препаратов - Дополнительные условия: - Молодой возрост пациента с сохранностью качества зрительной функции - Пациент с одним функционирующим глазом (слепота второго глаза вследствие глаукомы) - Наличие слепоты от глаукомы в семейном анамнезе - Факторы риска развития глаукомы (сахарный диабет и пр.) - Неконтрлируемая первичная закрытоугольная глаукома после лазерной периферической иридотомии и медикаментозного лечения - Вторичная открыто- и закрытоугольная глаукома Отличительные особенности медикаментозных методов лечения глаукомы от хирургических «В настоящих условиях трудно сравнивать эти методы лечения с учетом последних исследований, явно демонстрирующих преимущества и недостатки обоих способов. Мы можем провести сравнение этих двух методов лечения по четырем основным критериям...» Медикаментозное лечение Эффективность - 40% пациентов отвечают на терапию адекватно и им не требуется повышение дозировки препаратов Хирургическое лечения - 5-10% пациентов не реагируют на первичное медикаментозное лечение и нуждаются в оперативном - 50% пациентов в дальнейшем нуждаются в более сложных режимах приема препаратов, дополнительной лазерной трабекулоплатике и фильтрующей хирургии разрешении - Совершенствование хирургических методов лечения позволяет достигать успехов в оперативном вмешатесльве в 80-90% случаев - Более успешный контроль ВГД - Более высокие показатели заболеваемости пациентов в связи с длительным откладыванием операции, вплоть до снижения полей зрения и повреждения зрительного нерва Стоимость - Невысокая на ранних этапах, возрастает со временем - В США стоимость одной билатеральной операции = 8 лет стоимости местного медикаментозного лечения - В долгосрочной перспективе цена более низкая в сравнении со стоимостью лекарственной терапии Безопасность/Проблемы - Отрицательные реакции на комплексную терапию - Недостаточный конроль ВГД с последующим повреждением зрительного нерва - Пациентов часто беспокоят легкие побочные эффекты терапии - Серьезные побоычные жффекты: - Апластическая анемия (ацетазоламид) - Побочные эффекты со стороны дыхательной и сердечнососудистой систем (бетаблокаторы) - Риск вскрытия фильтрационоой подушки (при длительном использовании нланых капель) - В некоторых случаях после операции показана дополнительная медикаментозная терапия - Отсутствие данных за длительную сохранность уровня ВГД и отсутствия повреждений зрительного нерва - Легкие побочные эффекты не встречаются - Серьзные побочные эффекты - Хирургическая и анастезиологическая травматизация - Риск развития эндофтальмита и злокачественной глаукомы - Снижение гдубины передней камеры, гипотония, развитие катаракты Качество жизни - Низкий уровень качества жизни (при использовании различных видов глазных капель и их сочетании) - Более высокое качество жизни Как выполняется трабекулэктомия? «Я предпочитаю выполнять трабекулэктомию по следующей схеме.» Трабекулэктомия 1. Подготовка - Ретробульбарная анестезия - Тракция роговичного шва шелковой нитью 7/0 2. Конъюнктивальный лоскут - Делается супраназально или супратемпорально - Лоскут обращен основанием к своду, либо к лимбу - Ножницами Вескота Отсепаровывается Тенонова капсула - Удаляется эписклеральная ткань 3. Склеральный лоскут - Выделение лоскута методом диатермии - Размер лоскута – 4х3 мм - Производится разрез скальпелем Бивера, толщиной от 1/2 до 1/3 толщины склеры - Диссекция серповидным скальпелем до открытия хирургического лимба (стр. 41) 4. Парацентез в отдаленной от области операции области 5. Склерэктомия - Проникновение в переднюю камеру через лоскут склеры скальпелем Бивера - Иссечение глазными ножницами, изогнутыми по Ваннусу фрагмента склеры размерами 2х1 мм 6. Периферическая иридэктомия - Предотвращает перекрытие области склерэктомии радужкой 7. Закрытие - Наложение шва на лоскут с использованием викриловой нити 8/0 или нейлоновой нити 10/0 - Восстановление передней камеры и контроль проходимости жидкости - Наложение шва на конъюнктиву викриловой нитью 8/0 Преимущества и недостатки двух видов лоскутов Основанием к своду Основанием к лимбу Преимущества - Более быстрое создание лоскута и его закрытие - Большая устойчивость - Легче ориентировочно найти лимб - Меньший объем диссекции (менее выраженное кровотечение, меньший риск возникновения дефекта лоскута) - Отсутствие склероза задних отделов конъюнктивы (снижение фильтрации жидкости в задних отделах) - Легче расширить Тенонову капсулу - Меньший риск открытия раны и сужения передней камеры - Отсутстие краевого сужения роговицы - Возможно использование антиметаболитов с менее выраженной корнеальной токсичностью Недостатки - Высокий риск сужения передней камеры - Более трудное расширение Теноновой капсулы - Контроль внутриглазного давления менее эффективен по сравнению с техникой с использованием лоскута, обращенного основанием к лимбу - Операция более длительная и требует высокого уровня владения хирургической техникой - Более низкое качество конечного результата - Более высокий риск формирования дефекта лоскута Какие существуют осложнения трабекулэктомии? «Все осложнения подраздеяются на интраоперационные, ранние послеоперационные и поздние послеоперационные» Осложнения 1. Интраоперационные (встречаются относительно редко и связаны с недостаточым уровнем владения навыком оперирующего хирурга) - Супрахориоидальное кровотечение (самое важное осложнение, встречающееся также при хирургическом лечение катаркты) - Формирование круглого дефекта в центре лоскута - Субконъюнктивальное кровотечение из области шва - Гифема 2. Ранние послеоперационные - Сужение передней камеры и развитие злокачественной глаукомы (см. ниже) - Эндофтальмит - Гифема - Супрахориоидальное кровотечение - Развитие цистоидной макулярной эдемы 3. Поздние послеоперационные - Недостаточность фильтрации - Эндофтальмит - Прогрессирование катаракты - Снижение полей зрения - Нарушения рефракции Методы лечения послеоперационного уменьшения передней камеры «В первую очередь необходимо оценить степень уменьшения и ее этиологию» «Это зависит в первую очередь от значений ВГД и наличия/отсутствия фильтрационной подушки» Уменьшение глубины передней камеры 1. Степени уменьшения глубины ПК: - 1 степень: соприкосновение радужки и роговицы (допустимо консервативное лечение) - 2 степень: соприкосновение зрачка и роговицы - 3 степень: соприкосновение лентикулы роговицы с роговицой (необходимо хирургическое лечение) 2. Этиология ВГД Фильтрационная подушка Дифференциальный диагноз Лечение Высокий уровень - ФП не формируется - Признак Седеля + VE (?) - Злокачественная глаукома - Супрахороидальное кровотечение - Глаукома со зрачковым блоком - См. ниже - Исследование глазного дна (визуализируется темно-коричневая масса) - Расширение зрачка (возможно углубление передней камеры) - Расширение области хирургической периферической иридотомии лазером Низкий уровень - ФП не формируется - Признак Седеля + VE (?) - Отсутствие герметичности раны Консервативные меры - Дефект элиминируется в течение 24 часов - Снижение дозы стероидных препаратов и повышение дозы антибиотиков (гентамицин) для стимуляции рубцевания - Расширение зрачка мидриатиками (атропин) - Снижение продукции водянистой влаги (тимолол и диамокс) - Наложение давящей повязки - Раковина Симмонса (?) Хирургические меры Наложение нового шва - Выраженная ФП - Признак Седеля - VE (?) - Избыточная фильтрация Консервативные меры - Снижение количества стероидых препаратов, увеличение количества антибиотиков, снижение продукции водянистой влаги - Давящая повязка - Введение газа (воздуха или SF6) или вязкоупругого материала в переднюю камеру Хирургические меры - Наложение нового шва Методы лечения злокачественной глаукомы «Злокачественная глаукома – серьезное осложнение после оперативного лечения глаукомы» «Терапия ЗК включает оценку тяжести заболевания (по степеням уменьшения глубины передней камеры)» «Лечебные мероприятия подразделяются на консервативные и хирургические» Злокачественная глаукома 1. Консервативное лечение - Местные мидриатики (атропин) - Снижение ВДГ (диамокс и осмотические препараты) - Расширение области проведения периферической иридотомии - Применение Nd: YAG лазера для разрушения передней пограничной мембраны стекловидного тела (см. «Лазерная терапия», стр. 78) 2. Хирургическое лечение - Процедура Чедлера (см. стр. 33) - Введение иглы 19G в стекловидную полость (приблизительно на 12 мм от кончика иглы) с последюущим дранированием 1-1,5 мл водянистой влаги - Витрэктомия Методы лечения недостаточности фильтрации «Терапия включает определение причины возникшей недостаточности» «Лечебные мероприятия подразделяются на консервативные и хирургические» Недостаточность фильтрации 1. Этиология - Ранние причины - Блокада анатомическими элементами глаза (хрусталиком, десцеметовой мембраной, стекловидным телом, фрагментами склеры) - Блокада, вызванная полледствиями хирургического вмешательства (кровоизлияние, вязкоупругий материал) - Поздние - Субконъюнктивальный фиброз 2. Консервативное лечение - Топические стероиды - Контроль ВГД - Пальцевой массаж - Лазерный лизис шва - Выполняется спустя 1-3 недели после операции (см. «Лазерная терапия», стр. 78) - Формирование фильтрационной подушки - Обычно выполняется 6 недель после операции - Проводится местная анестезия с соблюдением условий асептики - Доступ осуществялется через неповрежденную конъюнктиву с использованием иглы 27G 3. Хирургическое лечение - Ревизия области трабекулэктомии/проведение повторной трабекулэктомии с применением антиметаболитов Показания к применению антиметаболитов при трабекулэктомии «Антиметаболиты применяются при трабекулэктомии в случае, когда риск неудачной операции наиболее велик» Показания к применению антиметаболитов 1. Факторы риска со стороны пациента - Молодой возраст (<40 лет) - Негроидная раса - Длительная медикаментозная терапия (в особенности с примением адреналина) - Неудачная трабекулэктомия в анамнезе - Проводимая ранее операция на конъюнктиве 2. Факторы риска со стороны глаза - Вторичная глаукома (неоваскулярная и увеитная) - Травматическая глаукома - Афакическая/псевдофакическая глаукома - Иридокорнеальный эндотелиальный синдром Какие антиметаболиты применяются в хирургических методах лечения глаукомы 5 Флуороурацил (5 ФУ) Митомицин С (ММС) Фармакологические свойства - Является стуктурным аналогом пиримидина - Связывает внутриклеточную тимидилат-синтетазу (ингибирование синтеза ДНК и тимидина) - Воздействует только на клетки, находящиеся в состоянии митоза - Ингибирует пролиферацию фибробластов - Природный антибиотик, обладает алкилирующими свойствами - Формирует ковалентную связь с молекулой ДНК - Воздействует на клетки, находящиеся в любой фазе клеточного цикла - Элиминирует фибробласты, тормозя процессы фиброза Дозировка - Интраоперационно: 25-50 мг/мл - Послеоперационный период: 5 мг/мл в течение 1 недели - Интраоперационно: 0.2-0.4 мг/мл Результат применения - Увеличение частоты успешных фильтрационных оперативных вмешательств - Рандномизированные испытания не проводились - Эффективность ММС выше (?) Осложнения - Токсичность по отноошению к роговичному эпителию - Гифема - Снижение герметичности - Длительная гипотония - Аваскулярная фильтрационная подушка - Повреждение эедотелия, операционной раны - Высокий риск инфицирования цилиарного тела и сетчатки - Гифема - Снижение герметичности операционной раны - Высокий риск инфицирования Что такое фильтрирующее шунтирование? «Шунтирование в фильтрирующей хирургии – это создание анастомоза между передней камерой и пространством под Теноновой капсулой» «Шунтирование показано при при наличии интраоперационных факторов риска» «Существуют факторы риска со стороны пациента и со стороны глаза» «Существуют несколько разновидностей шунтов...» «Встречаются следующие осожнения...» Фильтриционные шунты 1. Показания - Факторы риска со стороны пациента - Неудачные трабекулэктомии в анамнезе - Оперативные вмешательства в области переднего сегмента глаза в анамнезе - Факторы риска со стороны глаза - Вторичные глаукомы (неоваскулярная и увеитная глаукома) - Травматическая глаукома - Афакическая/псевдофакическая глаукома - Иридокорнеальный эндотелиальный синдром - Глаукома в детского возраста 2. Виды шунтов - Различаются по рамерам и форме - Клапанные (Krupin-Denver) и бесклапанные (Molneto, Baerveldt) - В зависимости от материала: ПММК, силикон, полипропилен 3. Осложнения - Интраоперационные - Гифема - Повреждение хрусталика с развитием катаракты - Перфорация глазного яблока - Отслойка сетчатки - Послеоперационные - Функциональные (чрезмерно выский объем дренирования, блокада трубки кровью и увеальной оболочкой) - Механические (декомпенсация эндотелия роговицы, катаракта)

