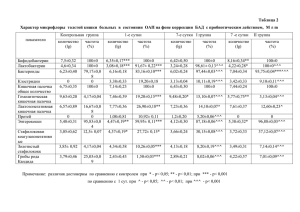
Выписка из истории болезни № 2813
advertisement

Выписка из истории болезни № 8006 Мирзоев Канан, 01.11.1994 г. р. Адрес: Азербайджан, г.Сумгаит, микрорайон 17, д.51а, кв.50 (тел.62010). Находится в отделении общей гематологии РДКБ с 20.06.2005 по н/вр. Диагноз: Приобретенная апластическая анемия, сверхтяжелая форма, рефрактерная к 3 проведенным курсам иммуносупрессивной терапии АТГ. Группа крови B(III) Rh+ Из анамнеза известно, что ребенок болен с середины июня 2004 года, когда появилась слабость, геморрагическая сыпь, лихорадка. По м/ж в анализах крови выявлена панцитопения, поставлен диагноз апластическая анемия. Получал терапию преднизолоном в течение трех недель. На фоне проводившейся гормональной, антибактериальной терапии у ребенка сохранялась глубокая пациентопения, фебрильная лихорадка, появилась клиника дыхательной недостаточности. Родители самостоятельно доставили ребенка в РДКБ. При поступлении: состояние ребенка крайне тяжелое. Сознание сопорозное. Резкая слабость, фебрильная лихорадка до трех-четырех подъемов в сутки. Кожные покровы бледные, цианотичные, геморрагический синдром в виде обильвие резко нарушеноной петехиальной сыпи, экхимозов. Выраженная дыхательная недостаточность: одышка до 60 в минуту, ослабление дыхания в правых отделах, множественные крепитирующие хрипы над всей поверхностью обоих легких, звук трения плевры справа. Сатурация крови кислородом – 88-90%. ЧСС до 200 в мин, АД-80/40 мм.рт.ст. Живот доступен пальпации, печень +4 см, селезенка не пальпируется. Диурез снижен. На момент поступления в отделение тяжесть состояния ребенка была обусловлена картиной септического (с высевом синегнойной палочки из крови от 23.07.04), анемического, гиповолемического шока, дыхательной недостаточностью, обусловленной течением правосторонней пневмонии (в дальнейшем – присоединением левосторонней пневмонии). Учитывая отсутствие положительной динамики на фоне проводимой терапии (терапия восстановлением объема ЦК, а/б терапия, глюкокортикоидные гормоны, кислород (маской)), ребенок был переведен в отделение реанимации №1, где находился с 23.07.04 по 26.07.04. 25.07.04 проведена плевральная пункция справа в связи с нарастанием дыхательной недостаточности и R-графическими признаками гидроторакса, получено 120 мл. серозно-геморрагического отделяемого (посев – отр). 26.07.04 поле стабилизации гемодинамических показателей ребенок был переведен для продолжения терапии в отделение общей гематологии. В отделении была продолжена а/б терапия (меронем, амикацин, ванкомицин, фунгизон), симптоматическая терапия, заместительная терапия компонентами крови. 30.07.04 проведена КТ грудной клетки – двусторонняя пневмония со значительным уменьшением функционирующего объема легких, вероятно – двусторонний аспергиллез легких, что подтвердилось высевом из мокроты Aspergillus niger. Получал противогрибковую терапию – фунгизон 1 мг/кг, орунгал 200 мг/сутки, вориконазол 300 мг/сутки. На фоне проводимой терапии отмечено улучшение клинического состояния пациента в виде уменьшения кратности лихорадки, уменьшения признаков дыхательной недостаточности (восстановление нормальной сатурации кислорода, уменьшение одышки, исчезновение хрипов, крепитации), однако сохранение выраженного ослабления дыхания в правом легком. На контрольных рентгенограммах грудной клетки – положительная динамика в виде уменьшения количества жидкости в плевральной полости, улучшения пневматизации легких. Учитывая стабилизацию клинического состояния с 19.08.04 по 22.08.04 проведен курс терапии АТГ (АТГАМ) в дозе 160 мг/кг. В связи с течением грибковой инфекции терапия проводилась без назначения солю-медрола, при этом признаки сывороточной болезни были минимальными в виде краткосрочного (в течение двух дней) умеренного болевого синдрома, не требовавшего планового назначения анальгетиков. С 02.08.04 с целью стимуляции гемопоэза назначен нейпоген в дозе 10 мкг/кг/сутки. На контрольной рентгенограмме грудной клетки 20.08.04 обнаружен большой объем жидкости в правой плевральной полости, проведена пункция с эвакуацией 750 мл серозно-гнойного отделяемого. После эвакуации гидроторакса полностью купировалась фебрильная лихорадка, улучшилось проведение дыхания в правом легком. На контрольной КТ легких 31.08.04 – значительная положительная динамика в обоих легких: остается остаточная инфильтрация базальных отделов нижней доли справа, остаточная инфильтрация нижней доли слева, сформировавшаяся воздушная полость в S6 слева. Ребенок продолжил а/б, противогрибковую терапию, заместительную терапию компонентами крови ( с незначительной тенденцией к снижению трансфузионной зависимости). С 01.09.04 вновь – фебрильная лихорадка (1 подъем в сутки), купированная после смены а/б терапии с максипима на меронем и амикацин.. 19.09.04. меронем отменен. 20.09.04. вновь подъем температуры до фебрильных цифр. Назначены максипим и амикацин. В связи с нарастанием азотемии фунгизон отменен 12.10.04. Проводимая терапия: -меронем 1800 мг/сут 04.08 – 16.08.04, 04.09.04 по 19.09.04. - зивокс 600мг/сут. с 01.10.04.-07.10.04. -максипим 4,5 гр/сут 23.07 – 03.08.04, 17.08 – 04.09.04. 20.09.-19.10.04. -ванкомицин 1,2 гр/сут 23.07 – 01.08.04 -левофлоксацин 500 мг/сут 02.08 – 16.08.04 -амикацин 23.07- 03.08.04, 04.09.04 по 10.09.04. 20.09.04.-27.09.04. -фунгизон 23.07 – 12.10.04. -орунгал 200 мг/сут 15.08 – 25.08.04, с 08.09.04 по настоящее время -вориконазол 300 мг/сут 21.08 – 07.09.04 -нейпоген 300 мкг п/к 02.08 по настоящее время 15.10.04. начата терапия циклоспорином А в дозе 60 мг/сут. С конца ноября у ребенка отмечались проявления синусита в виде заложенности и слизистого отделяемого из носа, не сопровождавшегося лихорадкой. Данная клиника купировалась после курса а/б терапии (роцефин со сменой на сульперазон). Рентгенография придаточных пазух носа от 03.12.04: отмечается тотальное затемнение обеих верхне - челюстных синусов. Отек слизистых носовых ходов. Этмоидальные клетки затемнены. Фронтальные синусы прозрачны. Заключение: двусторонний гаймороэтмоидит. Рентген от 17.12.04 – без динамики. От 28.12.04 – все пазухи прозрачны. Учитывая отсутствие ответа со стороны мегакариоцитарного ростка, а так же незначительный прирост уровня гранулоцитов в ответ на ежедневную стимуляцию GCSF, показано проведение повторного курса АТГ. С 23 по 26.12.04 проведен 2 курс АТГАМ (на 127 день от начала 1 – го курса АТГ), метилпреднизолон в редуцированной дозе, циклоспорин А в дозе 0,8 – 1 мг/кг/сут (в связи с почечной токсичностью). 18.01.05 – выраженная болезненность в коленных, обоих голеностопных суставах, невозможность активных и пассивных движений. Визуально – отечность, увеличение голеностопных суставов в объеме, гиперемия. Отмечалось повышение температуры тела до фебрильных цифр. При обследовании: на рентгенограмме левого голеностопного сустава – без патологии; на УЗИ – отечность тканей, выпота или кровоизлияния в сустав нет; выполнен посев крови из ЦВК (роста нет). Данная клиническая ситуация была расценена как проявления сывороточной болезни. В терапии – максипим, ципрофлоксацин с последующим добавлением метрогила (в связи с появившимися проявлениями энтероколита), морфин с целью обезболивания. После проведенного повторного курса АТГАМ гематологического ответа не получено – остается трансфузионно зависимым, гранулоцитарный ответ на нейпоген (ежедневно в дозе 10 мкг/кг). 06.03.2005 (на фоне тромбоцитопении) у ребенка появились жалобы на вялость, слабость, головокружение. При осмотре – верхний монопарез левой руки по центральному типу. Результаты проведенного обследования: 1. КТ головного мозга от 10.03.05: на полученных КТ – граммах в настоящий момент имеет место картина острого интрапаренхиматозного кровоизлияния (возможно, гематома) в правую теменную долю с выраженным перифокальным отеком – 27 х 39 мм. Мозг полнокровный. Боковые желудочки, субарахноидальные пространства сужены. Срединные структуры не смещены. 2. Осмотр окулиста от 10.03.2005: ОU спокойны, среды прозрачны. На глазном дне – д.з.н. розовые, границы стушеваны. Умеренное венозное полнокровие. MZ и периферия без видимой патологии. 3. Осмотр невропатолога от 11.03.2005: Острое нарушение мозгового кровообращения по геморрагическому типу в правой средней мозговой артерии (интрапаренхиматозное кровоизлияния). Левосторонний монопарез. 4. КТ грудной клетки от 14.03.2005: отмечаются следующие изменения: округлой формы участок консолидации легочной ткани до 9,7 мм в диаметре, расположенный в проекции 3 сегмента верхней доли левого легкого субплеврально. Радиологические характеристики данного участка не позволяют исключить начальную стадию аспегриллеза; участки уплотнения легочной ткани без четких контуров, в большей степени соответствующие фиброзу, локализованыые в базальных отделах правого легкого – в верхних и наддиафрагмальных отделах 10 сегмента. В остальном без особенностей. Назначена гемостатическая терапия (дробные заместительные трансфузии тромбоконцентрата, Е – АКК, дицинон, викасол), нимотоп, пирацетам, витамины группы В. В связи с рефрактерностью к проводимым заместительным трансфузиям тромбоцитов проведен 3 – х дневный курс пульс терапии дексаметазоном, а так же назначены транфузии тромбоцитов от отца ребенка. На фоне терапии отмечалось постепенное разрешение неврологической симптоматики, нарастание мышечной силы. Проведенная терапия: нимотоп 50 мг/сут в/в (10 – 24.03.2005), нимотоп 30 мг/сут р.о. (с 24.03.2005 по 30.06.2005), дексаметазон 20 мг/сут (10 – 13.03.2005), пирацетам 20% - 5,0 мл (10 – 24.03.2005), максипим 3,0 г/сут (10 – 20.03.2005), заместительная терапия, орунгал 200 мг/сут (с 08.09.2004 по н/вр), нейпоген 300 мкг п/к (с 02.08.2004 по н/вр), сандиммун 60 мг/сут (с 20.03.2005 по н/вр), нейромультивит 1 таб/сут (с 21.03.2005 по 30.06.2005), пантогам 0,25 мг/сут (21.03 – 15.05.2005). При контрольном обследовании на КТ головного мозга от 05.05.2005 – на месте бывшего кровоизлияния в правой теменной области визуализируется небольших размеров (до 8 мм) негомогенно гиперденсивный фрагмнт с плотностью + 58 HU. Скорее всего – микрокальцинация. В остальном без патологических особенностей. В неврологическом статусе – положительная динамика, парез в левых конечностях до 4,8 б; более выраженный в дистальных отделах конечностей. Сухожильные рефлексы живые, сохраняется анизорефлексия D<=S. В связи с рефрактерностью к трансфузиям тромбоцитов проведена пульс – терапия дексаметазоном в дозе 20 мг/сут (23 – 26.05.2005), после чего, однако, трансфузионной независимости достигнуто не было. С 26.05.05 в клинике – заложенность носа, обильное слизистое отделяемое из носа (на ретгенограмме субтотальное затемнение гайморовых пазух). При обследовании: 1. Ретгенограмма голеностопных суставов от 07.06.2005: деструктивных и травматических изменений в костях, формирующих г/с суставы, не отмечается. Суставные поверхности ровные, суставные щели не сужены. 2. УЗИ органов брюшной полости от 14.06.2005: печень 137 х 52 мм – увеличена, контуры ровные, паренхима несколько повышенной эхогенности, однородная, подчеркнут сосудистый рисунок. Поджелудочная железа не увеличена, 14 х 7 х 14 мм, контуры ровные, паренхима умеренно повышенной эхогенности, умеренно неоднородная. Желчный пузырь обычной формы, с плотной стенкой, просвет чистый. Селезенка 140 х 62 мм – увеличена, несколько повышенной эхогенности. Почки расположены обычно, контуры ровные. Правая 103 х 36 (12) мм, левая 102 х 34 (12). ЧЛС не расширена. Л/у не выявлены. 3. Обмен железа от 14.06.2005: железо сывороточное 30,1 мкмоль/л (норма 12,5 – 30), ОЖСС 30 мкмоль/л (норма 45,7 – 62,5), НТЖ 100% (норма 25 - 45), ферритин 4900 нг/мл ↑↑↑ (норма 30 – 150). 4. ПЦР CMV, EBV от 15.06.2005: отрицательные. 5. ПЦР к вирусным гепатитам В, Д, С от 27.05.2005 – отрицательные. HbsAg – отрицательный, анти HCV - отрицательный. 16.06.2005 проведена контрольная костно – мозговая пункция (в связи с длительным назначением нейпогена): пунктат №1 клеточный, № 2 беден миелокариоцитами. Оба пунктата полиморфны по составу, содержат элементы стромы (остеобласты, остеокласты, пигментофаги), свободно лежащий нейтральный жир. Нейтрофильный росток расширен в п.№1 (82%) и относительно расширен в п.№2 (69,6%), преимущественно за счет молодых форм. Лимфоцитарный росток относительно расширен в п№2 (20,8%). Эритроидный росток редуцирован. Мегакариоциты не найдены. В гемограмме от 21.06.2005: лейкоциты 1,5 тыс/мкл (гранулоциты 560/мкл), Нв 63 г/л, тромбоциты 3 тыс/мкл. Таким образом, у ребенка имеет место рефрактерная аплазия кроветворения к двум проведенным курсам «АТГАМ», «потеря» ответа на ежедневную стимуляцию GCSF, вторичный гемохроматоз. В связи с вышеупомянутым было принято решение о проведении 3 курса иммуносупрессии антилимфоцитарным глобулином (на 177 день от начала 2 курса АТГАМ). 21 – 25.06.2005 проведен курс антилимфоцитарного глобулина (козьего) в дозе 20 мг/кг/сут (№5), преднизолон 1 мг/кг/сут (1 – 14 день). Учитывая повышение уровня ферритина до 5000, с 23.06 по 15.07.2005 проведен курс хелаторной терапии десфералом в дозе 50 мг/кг/сут (пролонгированной в/в инфузией). В связи с рефрактерностью к заместительным трансфузиям тромбоцитов с 06 по 08.07, с 19 по 21.08.2005 проведена пульс – терапия дексаметазоном (20 мг/м2/сут). На настоящий момент состояние ребенка тяжелое, самочувствие значительно не страдает. Кожные покровы смуглые, геморрагический синдром выражен в виде множественных петехий и экхимозов. В легких дыхание везикулярное, хрипов нет. Тоны сердца ритмичные. Живот мягкий, безболезненный, печень + 2 см. Ф/о в норме. В гемограмме от 03.10.2005: лейкоциты 3,8 тыс/мкл (гранулоциты 1800/мкл), Нв 68 г/л, тромбоциты 2 тыс/мкл. Б/х крови от 03.10.2005: креатинин 56 мкмоль/л, мочевина 5,2 ммоль/л. Получает: десферал 1500 мг/сут (в/в перфузионно с 23.09.2005 по н/вр), нейпоген 240 мкг п/к (ежедневно), сандиммун 20 мг/сут, заместительные трансфузии. 17.11.2005 у ребенка появилась клиника «острого живота», фебрильно залихорадил. На УЗИ органов брюшной полости от 17.01.2005: в правой подвздошной области небольшое количество свободной жидкости. Аппендикс 6 мм в диаметре, стенка 1,5 мм, отечная, в просвете неоднородное содержимое. Заключение: УЗ признаки острого аппендицита. 17.11.2005 выполнена лапароскопическая аппендектомия (флегмонозный аппендицит) А/б терапия: меронем 2,0 г/сут (16 – 25.11.2005), метрогил 750 мг/сут (16 – 21.11.2005), амикацин 450 мг/сут (16 – 21.11.2005). На настоящий момент состояние ребенка тяжелое по заболеванию, самочувствие неплохое. Активен, жалоб нет. Кожные покровы, слизистые бл. розовые, гемаррагический синдром умеренно выражен. Сердечно – легочная деятельность удовлетворительная. Живот мягкий, безболезненный. Ф/о в норме. Результаты обследования: Гемограмма от 20.02.2006: лейкоциты 3,3 тыс/мкл (гранулоциты 1200/мкл), Нв 70 г/л, тромбоциты 5 тыс/мкл Б/х анализ крови от 20.02.2006: мочевина 7,3 ммоль/л, креатинин 60 мкмоль/л Концентрация циклоспорина в крови от 16.01.2006: 75 мг/мл. Обмен железа от 21.12.2005: железо сыв. 39 мкмоль/л (12,5 – 30), ОЖСС 42,9 мкмоль/л (45,7 – 62,5), НТЖ 90,9 % (25 – 45), ферритин 486 нг/мл (30 – 150). Проводимая терапия: циклоспорин 100 мг/сут (3?4 мг/кг/сут), нейпоген 300 мкг п/к – ежедневно, магнерот, заместительные трансфузии (последняя трансфузия 20.02.2006). Таким образом, гематологического ответа на проведенную терапию не получено, сохраняется выраженная трансфузионная зависимость. По заключению консилиума в составе проф. Самочатовой Е.В., проф. Масчана А.А., зам. директора НИИ ДГ Новичковой Г.А., врачей отделения, единственным методом терапии, позволяющим рассчитывать на излечение заболевания, является аллогенная трансплантация костного мозга от неродственного донора либо гаплоидентичная трансплантация. Леч. врач Солопова Г.Г. Зав. отделения Масчан М.А. 21.02.2006