Дефицит железа у детей и подростков
advertisement

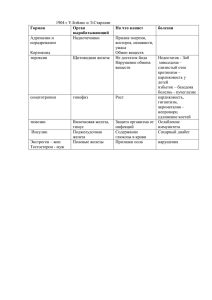
Лекции Дефицит железа у детей и подростков ✑ Т.В. Казюкова Кафедра детских болезней № 1 Педиатрического факультета с курсом кардиологии и кардиоревматологии детского возраста ФУВ РГМУ Железо является незаменимым микроэлементом, отвечающим за окислительновосстановительные и другие процессы жизнеобеспечения клеток. Оно непосредственно участвует в синтезе железосодержащих молекул (гемоглобина, миоглобина и др.) и поддержании оксидантно-антиоксидантного баланса, а опосредованно (через железозависимые реакции) – в продукции интерлейкинов, Т-киллеров, Т-супрессоров, металлоферментов. Железо широко и повсеместно представлено в природе: земле, воде, разнообразных (животных и растительных) продуктах питания, но несмотря на это более чем 20% населения Земли страдает от дефицита железа (ДЖ), являющегося результатом длительно существующего отрицательного баланса железа. Данный парадокс непосредственно связан со свойствами самого металла: являясь “переходным” элементом, железо хорошо окисляется и восстанавливается, что обусловливает его высокую токсичность. Попадая в организм в относительно больших количествах, железо очень плохо всасывается благодаря эволюционным механизмам защиты и активному участию железосвязывающих белков. Последние изолируют ионы железа (обладающие окислительной токсичностью) от внутренней среды организма и создают оптимальные условия для его целенаправленного использования. Эти же механизмы могут приводить к развитию ДЖ. Последствия ДЖ Проблема ДЖ остается актуальной и в наши дни, особенно в группах высокого ри- 10 Лечебное дело 1.2005 ска, куда входят дети грудного и раннего возраста, подростки (в большей степени – девочки), менструирующие женщины, вегетарианцы, спортсмены, пожилые люди. При этом социальная значимость проблемы обусловлена не только самим ДЖ и связанной с ним железодефицитной анемией (ЖДА), которые легко излечиваются препаратами железа, а последствиями ДЖ. Длительно существующий ДЖ приводит у детей раннего возраста к задержке психомоторного и речевого развития, частым инфекционно-воспалительным заболеваниям. У подростков на фоне ДЖ снижаются когнитивные функции (память и внимание), падает интерес к окружающему, занижается самооценка, развиваются апатия, неадекватные поведенческие реакции и др. У взрослых ДЖ проявляется умственной стагнацией, депрессивными состояниями, слабостью сфинктеров и т.д. Описанные проявления могут отмечаться уже при латентном ДЖ, но наиболее выражены они при ЖДА. Последствия ДЖ могут сохраняться, несмотря на лечение, в течение многих месяцев, лет и даже всей жизни, поэтому Всемирная организация здравоохранения (ВОЗ) считает ДЖ глобальной проблемой здравоохранения. Причины ДЖ По большому счету, существуют только две причины развития ДЖ: недостаточное поступление железа в организм и его повышенное расходование. Недостаточное поступление железа в значительной мере обусловлено социаль- Дефицит железа у детей и подростков ными факторами, поэтому вполне понятно, что в “бедных” странах ДЖ регистрируется намного чаще. В России за последние 10–15 лет (в силу социально-экономических обстоятельств, приведших к обнищанию значительной части населения) заболеваемость ЖДА среди детей увеличилась в 2–3 раза. Повышенное расходование железа у детей и подростков возникает вследствие как физиологических, так и патологических процессов. В раннем возрасте это происходит из-за интенсивного роста и повышенной потребности в железе на фоне недостаточного поступления железа с пищей, что может усугубляться оккультным кровотечением из кишечника у тех младенцев, которые находятся на искусственном вскармливании, страдают пищевой аллергией или потребляют большое количество цельного молока или кефира. У дошкольников и младших школьников причиной ДЖ чаще служат глистные и паразитарные инвазии. В пубертатный период повышенная потребность в железе возникает вследствие интенсивного роста и увеличения мышечной массы, причем у девочек – в сочетании с кровопотерями из-за наступления менархе, а у занимающихся спортом подростков – еще и с усиленным разрушением эритроцитов. На обеспеченность организма железом существенное влияние оказывает социальный статус. Во всех странах наиболее высокая заболеваемость ЖДА регистрируется в семьях с низким материальным достатком, у беспризорных и безнадзорных детей и подростков, поскольку их рацион не соответствует физиологическим потребностям. Помимо неадекватного питания, развитию ДЖ у этих детей и подростков способствуют и другие социально обусловленные причины. Так, хронические заболевания желудочно-кишечного тракта, раннее употребление никотина, алкоголя и наркотиков приводят к снижению абсорбции пищевого железа; высокая степень травматизма и жестокое обращение вызывают острые, а паразитозы – хронические кровопотери. Диагностика ДЖ В соответствии с рекомендациями ВОЗ (1993), диагноз латентного ДЖ верифицируется при снижении уровня сывороточного ферритина (СФ) ниже 12 мкг/л, диагноз ЖДА – при сочетанном снижении СФ и уровня гемоглобина (Hb) менее 120 г/л (у детей до 5 лет – менее 110 г/л). Такие “традиционные” биохимические показатели, как концентрация железа в сыворотке (ЖС), общая железосвязывающая способность сыворотки (ОЖСС), процент насыщения трансферрина железом (НТЖ), имеют меньшую специфичность и диагностическую значимость по сравнению с низкими значениями СФ. Вместе с тем до настоящего времени окончательно не решен вопрос о том, какие именно параметры или их комбинации следует использовать для верификации ДЖ. Обычно используют либо низкий уровень СФ, либо комбинацию нескольких критериев (изменение двух или трех параметров феррокинетики), но каких именно – об этом также пока согласия нет. Применяемый “стандартный” набор биохимических тестов (определение ЖС, ОЖСС, НТЖ, редко – трансферрина) далеко не всегда позволяет достоверно оценить нарушения феррокинетики и их причину, что затрудняет и назначение адекватной терапии. Наиболее полную информацию о состоянии различных фондов железа при ДЖ может дать комплексное исследование показателей феррокинетики и эритропоэза: • уровень Hb <120 г/л (у детей до 5 лет – <110 г/л); • микроцитоз – уменьшение среднего корпускулярного объема эритроцитов (<80–70 фл); • гипохромия – низкое содержание Hb в эритроците (<28–24 пг); • уменьшение средней концентрации Hb в эритроците; Лечебное дело 1.2005 11 Лекции • увеличение ширины распределения эритроцитов по объему; • сниженное содержание ЖС <10,0 мкмоль/л (по мнению других авторов – <6,0 мкмоль/л); • повышение ОЖСС >70 мкмоль/л; • снижение процента НТЖ <15%; • низкий уровень СФ (<12 мкг/л; у детей до 1 года – <15 мкг/л); • высокие значения растворимого трансферринового рецептора (рТфР) в сыворотке крови (>7 мг/л); • повышение свободного протопорфирина эритроцитов (СПЭ) >7 мг/л. Вот пример неоднозначности трактовки биохимических тестов, оценивающих обеспеченность железом: значения ЖС и НТЖ снижены, а ОЖСС – повышены в одинаковой степени как при ЖДА, так и при воспалительной “блокаде” железа. При этих состояниях усвоение железа нарушено из-за дисбаланса между потребностями костного мозга в железе и его доставкой макрофагами, поэтому и лабораторные показатели могут быть практически идентичными. На сегодня общепризнанным маркером обеспеченности организма железом считается уровень СФ: он прямо пропорционален накоплению железа в макрофагах и гепатоцитах, а низкий уровень СФ является высокоспецифичным индикатором обеднения запасов железа. В то же время СФ служит индикатором активности системы мононуклеарных фагоцитов, и чувствительность метода резко снижается при значениях СФ свыше 300 мкг/л, что наблюдается при воспалении, цитолизе клеток печени, почечной недостаточности, неоплазиях и др. Уровень эритроцитарного ферритина – индикатор эффективности эритропоэза: даже незначительный его подъем указывает на неэффективный эритропоэз в связи с преобладанием эритроидных клеток, не прошедших нормальную дифференциров- 12 Лечебное дело 1.2005 ку (высокое содержание эритроцитарного ферритина характерно только для эритроидных предшественников, а в зрелых эритроцитах оно становится мизерным). Уровень трансферрина зависит от потребности организма в железе: при ДЖ он повышен, а при заболеваниях, протекающих с нарушением синтетической функции печени, – снижен. Белком, регулирующим поступление железа в клетку, является трансферриновый рецептор, концентрация которого максимальна в быстро растущих и пролиферирующих клетках (как нормальных, так и злокачественных), поэтому определяемый в плазме уровень рТфР служит маркером активности как эритропоэза, так и пролиферативных процессов: при ЖДА он повышается в несколько раз, а при “воспалительной анемии” это повышение незначительно, что позволяет различать эти состояния. Дифференцировку эритроидных клеток регулирует эритропоэтин: его уровень отражает активность эритропоэза и напрямую зависит от степени оксигенации тканей. Повышение эритропоэтина сопряжено с различными причинами, включая ДЖ, когда повышается потребность организма в усиленном синтезе Hb, при этом значения эритропоэтина коррелируют с рТфР. Уровень витаминов В12 и фолиевой кислоты тесно связан с активностью эритропоэза, так как они необходимы для образования эритробластов. При ЖДА легкой и средней степени концентрации В12 и фолиевой кислоты обычно повышены, но при усилении синтеза гемоглобина (например, на фоне терапии железом) они снижаются из-за эффекта “потребления”. Перечисленные методики позволяют не только выявить ДЖ (для этого достаточно определить 2–3 показателя), но и в большинстве случаев точно установить его причину. Дефицит железа у детей и подростков Лечение ДЖ Даже в тех случаях, когда причину ДЖ установить не удалось или это не представляется возможным, необходимо приложить все усилия для восстановления положительного баланса металла. Поэтому в лечении ДЖ должны быть использованы оба направления: устранение причины ДЖ (по возможности) и восполнение ДЖ. Устранить ДЖ, повысив содержание железа в пище (прежде всего, за счет увеличенного потребления мяса), практически невозможно. Подсчитано, что при умеренной ЖДА нехватка железа составляет 2000 мг, дополнительное ежедневное потребление 200 г мяса повышает запасы железа примерно на 1 мг/сут, т.е. для восполнения такого ДЖ необходимо было бы съесть более 400 кг мяса, а “лечение” продолжалось бы 5,5 лет. Поэтому основным и единственным практическим методом восстановления положительного баланса железа является ферротерапия (ФТ), для проведения которой используют различные препараты железа – для приема внутрь или парентеральные (таблица). Оральное введение ферропрепаратов Общепризнанным стандартным подходом к назначению ферропрепаратов (ФП) сегодня является оральный путь введения, поскольку он наиболее приближен к физиологическим процессам абсорбции железа. К тому же данный способ очень прост и удобен, особенно теперь, когда появились разнообразные лекарственные формы ФП: капли, сиропы, растворы для питья, таблетки, капсулы, назначение которых можно варьировать в зависимости от возраста пациента, его социального окружения, степени выраженности ДЖ. И хотя насыщение организма железом при этом происходит довольно медленно – от 4–6 нед (при латентном ДЖ) до 3–4 мес (при тяжелой ЖДА), но такой подход является био- Препараты железа Оральные препараты монокомпонентные комбинированные Ионные препараты Железа сульфат (актиферрин, гемофер Железа сульфат, витамин С (сорбифер дурулес, ферроплекс) пролонгатум, ферро-градумет, ферроплекс) Железа сульфат, фолиевая кислота (гино-тардиферон) Железа глюконат (ферронал) Железа фумарат (хеферол) Железа хлорид (гемофер – капли) Протеина сукцинилат железа (ферлатум – раствор) Железа сульфат, фолиевая кислота, мукопротеаза (тардиферон) Железа сульфат, фолиевая кислота, витамин В12 (ферро-фольгамма) Железа сульфат, серин, фолиевая кислота, витамин В12 (актиферрин-композитум) Железа глюконат, марганец, медь (тотема – раствор) Неионные препараты Полимальтозат (декстрин) железа Полимальтозат (декстрин) железа, фолиевая кислота (мальтофер – таблетки, сироп, капли, (мальтофер фол) раствор; феррум лек – сироп, таблетки) Парентеральные препараты Сахарат железа (венофер – в/в) Полимальтозат (декстрин) железа (мальтофер – в/м) Полиизомальтозат (декстран) железа (феррум лек – в/м) Обозначения: в/м – для внутримышечного введения; в/в – для внутривенного введения. Лечебное дело 1.2005 13 Лекции логически более оправданным, так как разнообразные фонды железа “заполняются” в строгом соответствии с метаболизмом металла: вначале восстанавливаются сывороточный и эритроцитарный и только затем – запасный фонды. Именно этим объясняется столь длительный курс ФТ: лечение продолжается до полного восполнения запасов железа в организме, которые оцениваются по уровню СФ, составляющему в норме 80–200 мкг/л. Суточная доза железа во время ФТ составляет: • при латентном ДЖ – 3 мг/кг; • при ЖДА легкой и средней степени – 5 мг/кг; • при тяжелой ЖДА – 6 мг/кг. Суточная доза железа не должна превышать 100 мг/сут, за исключением подростков с тяжелой ЖДА, когда она может составлять даже 120–150 мг/сут. Важным аспектом использования оральных ФП является оценка их эффективности и безопасности, что напрямую зависит от химических свойств различных групп ФП – солевых (ионных) и несолевых (неионных). Все солевые ФП обладают хорошей растворимостью и высокой диссоциацией в растворах, что позволяет поступившему в организм железу быстро соединяться с апотрансферрином, который тем самым превращается в насыщенный железом трансферрин. Затем образуется комплекс трансферрина с рецептором (находящимся на клеточной мембране), который путем эндоцитоза проникает в клетку, и только здесь железо освобождается из трансферрина (при эндосомальном окислении ферроксидазой-I) и превращается в трехвалентное железо. В таком виде оно поступает на митохондрии и используется в дальнейшем для синтеза гема, цитохромов и других железосодержащих соединений. Именно эти биохимические свойства солевых ФП (быстрая растворимость и высокая диссо- 14 Лечебное дело 1.2005 циация) вызывают металлический привкус, потемнение зубов и десен, диспепсические явления из-за раздражения желудка и кишечника (тошнота, чувство переполнения желудка, рвота, запор, диарея), аллергические реакции по типу крапивницы. Кроме того, в просвете кишечника соли железа могут взаимодействовать с компонентами пищи и лекарственными препаратами (фитинами, оксалатами, танинами, антацидами и др.), что резко снижает абсорбцию железа. Назначение солевых ФП натощак с целью исключения подобного взаимодействия может усилить повреждающее действие солей железа на слизистую оболочку кишечника, вплоть до ее некроза. Отдельные случаи отравления солевыми ФП с летальным исходом выявили отрицательное воздействие ионов железа на активацию процессов свободно-радикального окисления и обусловленный этим прямой цитотоксический эффект на клетки головного мозга и печени. Описанные осложнения и нежелательные последствия терапии солевыми ФП резко снижают комплайнс к терапии. Несолевые ФП не уступают по антианемической эффективности солевым ФП, но являются более безопасными. Это связано с их химической структурой в виде стабильного гидроксид-полимальтозного комплекса трехвалентного железа (ГПК-Fe3+), предотвращающего высвобождение свободных ионов металла. Резорбция железа из ГПК-Fe3+ приближена к абсорбции гемового железа: комплекс полимальтозы с железом непосредственно переносится на трансферрин, связывается с ним, после чего депонируется в тканях в виде ферритина – быстро реализуемого пула железа. Неионная структура ГПК-Fe3+ и активный транспортный механизм всасывания предохраняют организм от избытка свободных ионов металла (поскольку железо не подвергается окислению) и сохраняют физиологические процессы саморегуляции: восполнение ДЖ Дефицит железа у детей и подростков прекращает резорбцию металла по принципу “обратной связи”, что полностью исключает возможность передозировки и отравления. Парентеральное введение ФП В подавляющем большинстве случаев лечение больных ЖДА осуществляется в амбулаторных условиях. Однако в педиатрической практике встречаются ситуации, требующие более эффективной терапевтической тактики: у детей раннего возраста, при тяжелой ЖДА, повторных эпизодах анемии, неэффективности оральных ФП и др. Тогда возникает необходимость стационарного обследования и лечения. При этом нередко требуется парентеральное введение ФП: пациентам с синдромом мальабсорбции (лактазная недостаточность, целиакия, пищевая аллергия и др.), больным тяжелой ЖДА (нарушение абсорбции железа вследствие субатрофии слизистой оболочки кишечника). Это показано также в тех случаях, когда необходимо восполнить ДЖ в более короткие сроки: перед неотложными поднаркозными лечебно-диагностическими манипуляциями, при невозможности длительного пребывания ребенка в стационаре, у социально неблагополучных детей и подростков. В подобных ситуациях используют внутримышечные (в/м) ФП, состоящие из крупномолекулярных комплексов железосодержащих углеводов. Резорбция железа из в/м ФП происходит в ретикулогистиоцитарной системе, где оно связывается с трансферрином и затем используется в различных процессах. Причем первоначально казалось, что в/м ФП могут быстро устранять ДЖ и даже со временем вытеснят оральные ФП. Однако впоследствии оказалось, что из некоторых в/м ФП, химической основой которых является декстран железа, железо вовсе не связывается с трансферрином, а накапливается в ретикулогистиоцитарной системе в виде железосодержащего белка гемосидерина – мед- ленно реализуемого фонда металла. Дальнейшее применение в/м ФП на основе декстрана железа выявило такие побочные эффекты, как боль в месте инъекции, привкус железа, тошнота, лихорадка, крапивница, приступы удушья, расстройства кровообращения и др. Появились сведения, что многократное введение декстрана железа в один и тот же участок мышцы могло способствовать канцерогенезу. При использовании декстрана железа возможны тяжелые (даже летальные) анафилактические реакции. Описанные осложнения при в/м применении декстрана (полиизомальтозата) железа привели к созданию неионного ФП для в/м применения на основе ГПК-Fe3+ – полимальтозата (декстрина) железа. В отличие от декстрана, железо из декстрина непосредственно переносится на трансферрин, связывается с ним и депонируется в тканях в виде ферритина – основного белка, хранящего железо в легкодоступной растворимой форме. Существование этих двух макромолекулярных соединений железа для в/м введения с очень сходными химическими названиями – полимальтозат (декстрин) железа и полиизомальтозат (декстран) железа, но с разными торговыми марками может вводить в заблуждение относительно идентичности их фармакологического действия. Однако различия между полимальтозатом и полиизомальтозатом железа касаются не только физико-химических свойств (молекулярный вес, растворимость, период полувыведения и др.), но также их фармакодинамики и антианемической активности, поскольку именно стереохимическая структура препарата играет решающую роль для его биологической активности. Таким образом, в амбулаторных условиях ФТ следует проводить оральными ФП. В стационаре же предпочтительнее использовать в/м ФП, но, конечно, с учетом показаний: при латентном ДЖ или легкой Лечебное дело 1.2005 15 Лекции ЖДА нет необходимости назначать в/м ФП. При выборе лекарственного средства следует отдавать предпочтение тем препаратам железа, которые обладают доказанным оптимальным профилем эффективность/безопасность и не нарушают привычный режим пациентов, что обеспечивает высокий комплайнс к терапии. У 20–40% больных ЖДА (чаще при средней и тяжелой степени) выявляется сопутствующий дефицит В12 и/или фолиевой кислоты – так называемые “сложнодефицитные” анемии. В комплекс терапии у таких пациентов включают соответствующие препараты: оксикобаламин (В12) в/м по 50–200 мкг (в зависимости от возраста) 3–5 инъекций через день; фолиевую кислоту по 0,001 г 2–3 раза в день в течение 3 нед. Диспансерное наблюдение за детьми с ДЖ осуществляется на протяжении всего курса лечения: контроль уровня Hb – 1 раз в месяц, содержания СФ – после окончания ФТ. В дальнейшем еще в течение 6 мес осуществляется контроль уровня Hb (1 раз в месяц). Важная роль в реабилитации больных ЖДА принадлежит полноценному питанию с включением продуктов, богатых железом (красное мясо, рыба, морепродукты, шпинат, бобовые, яблоки и др.), режиму, достаточному пребыванию на свежем воздухе. Папаян А.В., Жукова Л.Ю. Анемии у детей: Руководство для врачей. СПб., 2001. 384 с. Рекомендуемая литература Lozoff B., Jimenez E., Wolf A.W. Long-term development outcome of with iron deficiency // N. Engl. J. Med. 1991. V. 325. P. 687–694. Анемии у детей: диагностика и лечение / Под ред. Румянцева А.Г., Токарева Ю.Н. М., 2000. 88 с. Andrews N.C. Medical progress: disorders of iron metabolism // N. Engl. J. Med. 1999. V. 341. P. 1986–1995. Brunner A.B., Joffe A., Duggan A.K. et al. Randomized study of cognitive effects of iron supplementation in non-anemic iron-deficient girls // Lancet. 1996. V. 384. P. 992–996. Eisenstein R.S., Blemings K.P. Iron regulatory protein, iron responsive elements and iron homeostasis // J. Nutr. 1998. V. 128. № 12. P. 2295–2298. Farr B.M., Shapiro D.E. Diagnostic tests: distinguishing good tests from bad and even ugly ones // Inf. Control Hosp. Epidem. 2000. V. 21. P. 278–284. Geisser P., Baer M., Schaub E. Structure/histotoxicity relationship of parenteral iron preparations // Drug Research. 1992. V. 42. P. 1439–1452. Hallberg L. Treatment of iron deficiency / New Aspects in Pathogenesis and Treatment of Iron Deficiency / Ed. by Geigy J.R. Basle, 1988. P. 78–89. International Nutritional Anemia Consultative Group (INACG). Guidelines for the Use of Iron Supplements to Prevent and Treat Iron Deficiency Anemia. Washington, 1998. Lozoff B., Brittenhaim G.M., Wolf A.W. Iron deficiency anemia and iron therapy effects on infant’s developmental test performance // Pediatrics. 1987. V. 79. P. 981–995. Коколина В.Ф. Диагностика и лечение ювенильных маточных кровотечений: Методические рекомендации. М., 1999. 32 с. Olivares M., Walter T., Cook J.D. et al. Usefulness of serum transferrin receptor and serum ferritin in diagnosis of iron deficiency in infancy // Amer. J. Clin. Nutr. 2000. V. 72. P. 1191–1195. Левина А.А., Цветаева Н.В., Колошейнова Т.И. Клинические, биохимические и социальные аспекты железодефицитной анемии // Гематол. и трансфузиол. 2001. Т. 46. № 3. С. 51–55. Walter T., DeAndraca I., Chadud M.T. et al. Iron deficiency anemia: advers effects on infant psychomotor development // Pediatrics. 1989. V. 84. P. 7–17. 16 Лечебное дело 1.2005