Научные исследования 6 Обзор мембран, применяемых в
advertisement
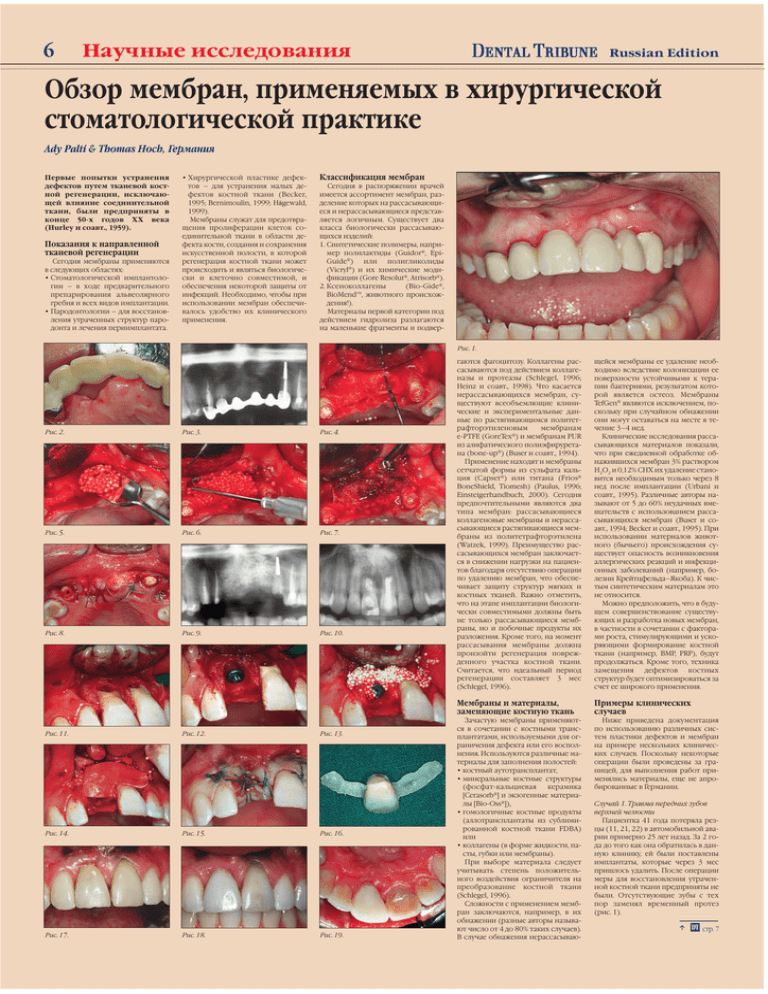
6 Научные исследования Russian Edition Обзор мембран, применяемых в хирургической стоматологической практике Ady Palti & Thomas Hoch, Германия Первые попытки устранения дефектов путем тканевой костной регенерации, исключающей влияние соединительной ткани, были предприняты в конце 50-х годов XX века (Hurley и соавт., 1959). Показания к направленной тканевой регенерации Сегодня мембраны применяются в следующих областях: • Стоматологической имплантологии – в ходе предварительного препарирования альвеолярного гребня и всех видов имплантации. • Пародонтологии – для восстановления утраченных структур пародонта и лечения периимплантата. • Хирургической пластике дефектов – для устранения малых дефектов костной ткани (Becker, 1995; Bernimoulin, 1999; Hägewald, 1999). Мембраны служат для предотвращения пролиферации клеток соединительной ткани в области дефекта кости, создания и сохранения искусственной полости, в которой регенерация костной ткани может происходить и являться биологически и клеточно совместимой, и обеспечения некоторой защиты от инфекций. Необходимо, чтобы при использовании мембран обеспечивалось удобство их клинического применения. Классификация мембран Сегодня в распоряжении врачей имеется ассортимент мембран, разделение которых на рассасывающиеся и нерассасывающиеся представляется логичным. Существует два класса биологически рассасывающихся изделий: 1. Синтетические полимеры, например полилактиды (Guidor®, EpiGuide®) или полигликолиды (Vicryl®) и их химические модификации (Gore Resolut®, Atrisorb®). 2. Ксеноколлагены (Bio-Gide®, BioMend™, животного происхождения!). Материалы первой категории под действием гидролиза разлагаются на маленькие фрагменты и подверРис. 1. Рис. 2. Рис. 3. Рис. 4. Рис. 5. Рис. 6. Рис. 7. Рис. 8. Рис. 9. Рис. 10. Рис. 11. Рис. 12. Рис. 13. Рис. 14. Рис. 15. Рис. 16. Рис. 17. Рис. 18. Рис. 19. гаются фагоцитозу. Коллагены рассасываются под действием коллагеназы и протеазы (Schlegel, 1996; Heinz и соавт., 1998). Что касается нерассасывающихся мембран, существуют всеобъемлющие клинические и экспериментальные данные по растягивающимся политетрафторэтиленовым мембранам e-PTFE (GoreTex®) и мембранам PUR из алифатического полиэфируретана (bone-up®) (Buser и соавт., 1994). Применение находят и мембраны сетчатой формы из сульфата кальция (Capset®) или титана (Frios® BoneShield, Tiomesh) (Paulus, 1996; Einsteigerhandbuch, 2000). Сегодня предпочтительными являются два типа мембран: рассасывающиеся коллагеновые мембраны и нерассасывающиеся растягивающиеся мембраны из политетрафторэтилена (Watzek, 1999). Преимущество рассасывающихся мембран заключается в снижении нагрузки на пациентов благодаря отсутствию операции по удалению мембран, что обеспечивает защиту структур мягких и костных тканей. Важно отметить, что на этапе имплантации биологически совместимыми должны быть не только рассасывающиеся мембраны, но и побочные продукты их разложения. Кроме того, на момент рассасывания мембраны должна произойти регенерация поврежденного участка костной ткани. Считается, что идеальный период регенерации составляет 3 мес (Schlegel, 1996). щейся мембраны ее удаление необходимо вследствие колонизации ее поверхности устойчивыми к терапии бактериями, результатом которой является остеоз. Мембраны TefGen® являются исключением, поскольку при случайном обнажении они могут оставаться на месте в течение 3–4 нед. Клинические исследования рассасывающихся материалов показали, что при ежедневной обработке обнажившихся мембран 3% раствором H2O2 и 0,12% CHX их удаление становится необходимым только через 8 нед после имплантации (Urbani и соавт., 1995). Различные авторы называют от 5 до 60% неудачных вмешательств с использованием рассасывающихся мембран (Buser и соавт., 1994; Becker и соавт., 1995). При использовании материалов животного (бычьего) происхождения существует опасность возникновения аллергических реакций и инфекционных заболеваний (например, болезни Крейтцфельда–Якоба). К чистым синтетическим материалам это не относится. Можно предположить, что в будущем совершенствование существующих и разработка новых мембран, в частности в сочетании с факторами роста, стимулирующими и ускоряющими формирование костной ткани (например, BMP, PRP), будут продолжаться. Кроме того, техника замещения дефектов костных структур будет оптимизироваться за счет ее широкого применения. Мембраны и материалы, заменяющие костную ткань Примеры клинических случаев Зачастую мембраны применяются в сочетании с костными трансплантатами, используемыми для ограничения дефекта или его восполнения. Используются различные материалы для заполнения полостей: • костный аутотрансплантат, • минеральные костные структуры (фосфат-кальциевая керамика [Cerasorb®] и экзогенные материалы [Bio-Oss®]), • гомологичные костные продукты (аллотрансплантаты из сублимированной костной ткани FDBA) или • коллагены (в форме жидкости, пасты, губки или мембраны). При выборе материала следует учитывать степень положительного воздействия ограничителя на преобразование костной ткани (Schlegel, 1996). Сложности с применением мембран заключаются, например, в их обнажении (разные авторы называют число от 4 до 80% таких случаев). В случае обнажения нерассасываю- Ниже приведена документация по использованию различных систем пластики дефектов и мембран на примере нескольких клинических случаев. Поскольку некоторые операции были проведены за границей, для выполнения работ применялись материалы, еще не апробированные в Германии. Случай 1. Травма передних зубов верхней челюсти Пациентка 41 года потеряла резцы (11, 21, 22) в автомобильной аварии примерно 25 лет назад. За 2 года до того как она обратилась в данную клинику, ей были поставлены имплантаты, которые через 3 мес пришлось удалить. После операции меры для восстановления утраченной костной ткани предприняты не были. Отсутствующие зубы с тех пор заменял временный протез (рис. 1). ‡ DT стр. 7 Russian Edition Степень утраты костной ткани верхней челюсти вследствие атрофии, возникшей в результате не проведенной костной пластики, хорошо видна на фотографии, сделанной со стороны неба (рис. 2). Корни опорных зубов были пролечены и укреплены штифтами (рис. 3). После оценки ретенции и проведения соответствующего лечения корневых каналов остальных зубов была спланирована пластика дефекта с целью формирования альвеолярного гребня, в который можно было бы установить имплантаты. Процедура должна была быть осуществлена в два этапа, поскольку при немедленной имплантации нельзя гарантировать первичную стабильность. Отсутствующие участки кости были заменены материалом Cerasorb® после осуществления хирургического доступа при помощи сдвинутого в сторону неба надреза через альвеолярный гребень (рис. 4). Из личного хирургического опыта и гистологических исследований мы знаем, что бета-трифосфат кальция полностью рассасывается через 6–12 мес и одновременно с этим превращается в новосформированную костную ткань. Перед процедурой аллопластический материал с размером частиц 500–1000 мкм, заменяющий костную ткань, был смешан с кровью пациентки (рис. 5). Зона восполнения дефекта была зафиксирована при помощи жидкостной мембраны Atrisorb® (рис. 6). Рассасывающийся полилактидный гель отверждается после нанесения и при контакте с водой примерно через 1 мин (рис. 7). Непрерывный шов позволяет плотно ушить хирургическую рану (рис. 8). На рентгеновском снимке (рис. 9) четко виден костеобразующий гранулят, формирующий альвеолярный гребень для последующей имплантации. После операции пациентке были назначены антибиотики, ибупрофен и хлоргексамед. При повторных осмотрах в течение 4 мес после операции отмечалось заживление раны практически первичным натяжением. Случай 2. Травма передних зубов верхней челюсти На рис. 10 представлен рентгеновский снимок 19-летней пациентки после травмы передних зубов с последующим лечением корневых каналов и с образованием свищевого хода в области корня 11 зуба с ранее проведенной резекцией верхушки. Зуб 11 был удален после формирования вестибулярной поверхности альвеолярного отростка при помощи разреза пришеечной области (рис. 11), затем альвеола была осторожно экскохлеирована, после чего был немедленно установлен имплантат Frialit II Synchro диаметром 4,5 мм и длиной 15 мм (рис. 12). Область вокруг имплантата и неинфицированная зона костного дефекта в области 21 зуба были заполнены материалом Cerasorb® (500– 1000 мкм; рис. 13). Для фиксации наполнителя и в качестве ограничителя была использована рассасывающаяся мембрана Epi-Guide® (рис. 14). После ушивания раны (рис. 15) пациентке был поставлен временный мостовидный протез типа «Мериленд» (рис. 16), который воспроизводил форму удаленного 11 зуба. Параллельно с хирургическим вмешательством проводились необходимые стоматологические манипуляции. Послеоперационное медикаментозное лечение – амоксициллином, ибупрофеном и хлоргексамедом – обеспечило процесс заживления раны первичным натяжением. На рис. 17 показано состояние прооперированной области через 6 мес после операции; на иллюстрации виден вышеописанный временный протез 11 зуба. Окончательное про- тезирование было осуществлено через 10 мес (рис. 18, 19). Случай 3. Адентия нижней челюсти Третий случай описывает имплантацию при адентии нижней челюсти. Рис. 20 демонстрирует атрофированную, не подлежащую традиционному лечению нижнюю челюсть 65-летней пациентки, обратившейся в данную клинику в 1995 г. После всестороннего планирования лечения было решено установить четыре имплантата Frialit II с последующей фиксацией полного протеза. На рис. 21 показан обнаженный альвеолярный гребень. Научные исследования Имплантаты были установлены (рис. 22), и для того чтобы закрыть их и костный материал Osprovit, применили рассасывающуюся мембрану Ethicon®. Спереди мембрана была закреплена при помощи пина Frios®, а сверху альвеолярного гребня – при помощи самих имплантатов (рис. 23–25). Непрерывный шов позволил плотно ушить рану (рис. 26). После операции пациентке были назначены амоксициллин, ибупрофен и хлоргексамед. На рис. 27 показана ситуация через 6 мес, перед установкой полного протеза нижней челюсти с опорой на имплантаты. До этого пациентка пользовалась протезом с мягкой подкладкой. Случай 4. Адентия и атрофия верхней челюсти Первичный рентгеновский снимок четвертой пациентки демонстрирует адентию и тяжелую атрофию альвеолярного гребня верхней челюсти с обеих сторон (рис. 28). Местами гребень был настолько тонким, что давление протеза вызывало спонтанное носовое кровотечение. 55-летней пациентке требовалось обеспечить протезирование верхней челюсти без применения небной перемычки, что можно до- 7 стичь только при помощи замещения дефектов зубного ряда на основе имплантации. Для создания достаточной опоры для имплантатов в ходе первой операции из области угла нижней челюсти были взяты четыре фрагмента костной ткани, на место которых был помещен наполнитель Cerasorb® (рис. 29–31). В задней части верхней челюсти с обеих сторон была проведена операция синуслифтинга; в качестве материала, заменяющего кость, использовался наполнитель Cerasorb®. ‡ DT стр. 8 AD 8 Научные исследования Russian Edition Рис. 20. Рис. 21. Рис. 22. Рис. 23. Рис. 24. Рис. 25. Рис. 26. Рис. 27. Рис. 28. Рис. 29. Рис. 30. Рис. 31. Рис. 32. Рис. 33. Рис. 34. Литература 1. Becker. Gesteuerte Knochenregeneration in Implantologie – allgemein, May 1995. 2. Bernimoulin, JP: Moglichkeiten und Perspektiven in der Parodontologie und Implantologie. 3. German Osteology Symposium Baden-Baden, Jan.1999. 3. Buser D, Dahlin D, Schenk R: Guided bone regeneration in implant dentistry. Quintessenz Publ, Berlin 1994, 137–234. 4. Hagewald S. Moglichkeiten und Perspektiven in der Parodontologie und Implantologie. 3. German Osteology Symposium Baden-Baden, Jan 1999. 5. Hurley AL, Stinchfield FE. Basset CAL, Lyon WL. The role of soft tissues in osteogenesis. J Bone Joint Surg 41a; 1243 (1959). 6. Heinz B, Kermanie MA, Jepsen K, Jepsen S. Rezessionstherapie mit einem neuen resorbierbaren GTR-Barrier – erste klinische Erfahrungen. Parodontologie 1998; 2: 133–144. 7. Palti A. Atlas zu modernen Augmentationstechniken in der Zahnarztlichen Implantologie. Implan-tologie Journal 1997; 4: (23–27). 8. Paulus Gesteuerte Knochenregeneration in Implantologie – allgemein, August 1996. 9. Schlegel. Resorbierbare Materialien in Implantologie – allgemein 2. August 1996. 10. Urbani G, Lombardo G, Matarasso S, Vaia E. Behandlung von Gingivarezessionen mit resorbierbaren Membranen – zwei klinische Falldarstellungen. Quintessenz Parodontologie 2: 133–144 (1995). 11. Watzek G. Moglichkeiten und Perspektiven in der Parodontologie und Implantologie. 3. German Osteology Symposium Baden-Baden, Jan. 1999. Перечень использовавшихся материалов и их производителей можно по запросу получить в редакции DT. DT Рис. 35. Рис. 36. Рис. 37. fl DT стр. 7 лин и хлоргексамед. Спустя 6 мес мембрана была удалена под местной анестезией. На рис. 35 показан участок с мембраной, на рис. 36 – участок после удаления мембраны, а на рис. 37 – через 4 нед. Существующий протез многократно припасовывался и адаптировался к изменившемуся прикусу. Через 10 мес после первой процедуры пациентке было установлено 8 имплантатов Frialit II Synchro. Материал Cerasorb® был применен повторно для подъема носовой пазухи и дна носа с одновременным использованием техники генерализации костной ткани (для улучшения первичной стабильности). Через 2 нед пациентке был возвращен протез верхней челюсти с мягкой подкладкой. Год спустя протез верхней челюсти на магнитных креплениях без небной перемычки зафиксирован у пациентки, которым она полностью удовлетворена. В передней части верхней челюсти фрагменты костной ткани были закреплены при помощи оссеосинтетических винтов (Mondeal), что позволило достичь достаточной высоты как кости, так и альвеолярного гребня. Для фиксации и закрытия области операции была использована мембрана TefGen (рис. 32–34). После операции пациентке были прописаны ибупрофен, амоксицил- Контактная информация Вы можете связаться с докторами Ади Пальти и Томасом Хохом по адресу: Bruchsaler Str. 8 76703 Kraichtal Germany (Германия) Адрес электронной почты: dr.palti@t-online.de Клинические результаты подтверждают превосходные характеристики RelyX™ Unicem – универсального самоклеющегося композитного цемента компании 3M ESPE Самый популярный цемент облегчает процедуру фиксации и снижает постпломбировочную чувствительность Сент-Пол, Миннесота (1 июня 2005 г.). После того, как с момента появления этого цемента на рынке в сентябре 2002 г. было продано свыше 11 млн капсул данного материала, недавние клинические исследования подтвердили то, что и так известно десяткам тысяч стоматологов: при надлежащем использовании универсальный самоклеющийся композитный цемент RelyX™ Unicem компании 3M ESPE равным образом удовлетворяет высоким требованиям как стоматологов, так и пациентов. «Этот цемент не только облегчает процедуру и снижает постпломбировочную чувствительность по сравнению с традиционными композитными цементами; данные исследований показали, что цемент RelyX Unicem весьма хорош и с клинической точки зрения, – говорит доктор Mark Konings, менеджер по маркетингу компании 3M ESPE. – Пригодный для фиксации и золо- тых коронок, и наиболее эстетичных керамических вкладок цемент RelyX Unicem – отличное решение для стоматологов, нуждающихся в простом применении, прочном адгезивном цементе практически для любых работ». В ходе двухлетней клинической экспертизы [1] 925 выполненных реставраций цемент RelyX Unicem получил от журнала Dental Advisor наивысшую оценку «пять с плюсом», которая подтвердила столь же высокое признание его превосходных качеств и похвальные отзывы консультантов, которых этот материал удостоился по результатам года. Клинические наблюдения в течение 2 лет показали низкий процент случаев постпломбировочной чувствительности, маргинального окрашивания цемента и нарушений фиксации. В дополнение к этой известной экспертизе, оценке постпломбировочной чувствительности и клинических характеристик непрямой реставрации задних зубов при по- мощи керамических вкладок/виниров, фиксированных на одноэтапный и многоэтапный композитные цементы, было посвящено недавнее клиническое исследование [2] ограниченного числа выполненных год назад реставраций, проведенное в Университете Айовы. Исследователи не обнаружили статистически значимого различия между клиническими результатами применения универсального самоклеющегося композитного цемента RelyX™ Unicem и контрольного многоэтапного материала. Считающийся самым популярным в США, Канаде и Германии цемент RelyX Unicem имеет специфическую формулу, позволяющую ему быть самоклеющимся и толерантным к влаге, и исключает необходимость применения протравливающего агента, праймера и адгезива. Цемент RelyX Unicem предлагает пользователям более простую процедуру фиксации и, как подтвердилось недавно, обеспечивает меньшую постпломбировочную чувст- вительность. Этот лидирующий на рынке цемент с уверенностью можно использовать для фиксации всех типов металлических, керамических или композитных коронок, мостовидных протезов, вкладок, виниров и штифтов. Компания 3M ESPE – лидер рынка США в области производства стоматологических цементов. Цемент RelyX Unicem входит в семейство высококачественных надежных материалов RelyX, созданных для решения практически всех задач фиксации на цемент. DT 1. The Dental Advisor 2005; 22(4). 2. G. Denehy et al. IADR Abstract #0566, IADR 2005, Clinical Outcomes and Postoperative Sensitivity of Bonded Ceramic Posterior Restorations, University of Iowa, Iowa City, IA.