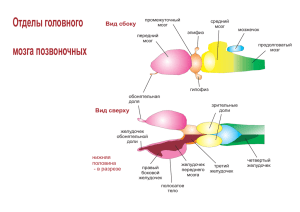
Хирургическое лечение кровоизлияния в боковые желудочки при
advertisement

ÕÈÐÓÐÃÈß УДК 616.34-007.43-031:611.95 В.В ЦЫМБАЛЮК, А.Ю. КРАСИЛЬНИКОВ Самарский государственный медицинский университет Кафедра хирургии ИПО ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ КРОВОИЗЛИЯНИЯ В БОКОВЫЕ ЖЕЛУДОЧКИ ПРИ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЕ У ПОСТРАДАВШИХ С ГИПЕРТЕНЗИОННЫМ СИНДРОМОМ Научный руководитель – Е.П. Кривощеков В статье рассматриваются вопросы хирургического лечения кровоизлияния в боковые желудочки при черепно-мозговой травме у пострадавших с гипертензионным синдромом. Лечение осуществляется путем направленного транспорта медикаментов при помощи аутоэритроцитов. Рассматриваются преимущества данного метода над другими у 45 пациентов. Подробно описываются методы лечения и наблюдения за пострадавшими при кровоизлиянии в боковые желудочки головного мозга на фоне гипертензионного синдрома, путем направленного транспорта медикаментов. Ключевые слова: кровоизлияния в боковые желудочки, и направленный транспорт медикаментов при помощи аутоэритроцитов In the article the questions of the surgical treatment of hemorrhage in lateral ventricles in patients with a craniocerebral trauma and hypertension syndrome are considered. The treatment is conducted by the direct supplying medicines with the help of autoerythrocytes. The advantages of the given method over others in 45 patients are considered. The methods of the treatment and the medical supervision of the patients with hemorrhage in lateral ventricles and hypertensive syndrome by the directed supplying of medicines are reported on in detail. Key words: hemorrhage in lateral ventricles, the supplying medicines, with the help of autoerythrocytes Черепно-мозговая травма наиболее распространена в развитых странах, причем большинство пострадавших находятся в зрелом, трудоспособном возрасте. Медицинскую и социальную значимость этой проблемы характеризует и высокая частота заболевания. Так, травмы черепа и головного мозга составляют 50-60% от общего числа всех травм (Непомнящий В. П. и соавт, 2008; Лихтерман Л.Б. и соавт., 2009; Jankovic J., Marsden C. , Tolosa E., 2008). Исследование оперированных больных с внутричерепной гематомой в различных нейрохирургических клиниках показали, что одной из основных причин летальных исходов являются осложнения во время раннего послеоперационного периода, прежде всего рецидивы гематомы и отёк и набухание головного мозга. Среди многочисленных осложнений раннего послеоперационного периода особого внимания заслуживают те осложнения, которые вызывают хирургическую настороженность и обычно требуют неотложного повторного оперативного вмешательства. Это в первую очередь относится к повторным внутричерепным кровоизлияниям (рецидивы гематом, формирование гематом в области оперативного хирургического вмешательства), прогрессирующему отёку 186 и набуханию, вызывающему повышение внутричерепного давления, сдавление и дислокацию мозга. Цель исследования: разработать эффективный метод хирургического лечения больных с тяжелой черепно-мозговой травмой, протекающей на фоне перинатально обусловленного гипертензионно-гидроцефального синдрома путем направленного транспорта медикаментов при помощи аутоэритроцитов. Материалы и методы исследования За 2009- 2010 год в Новокуйбышевскую центральную городскую больницу доставлено и нами прооперировано 90 пострадавших с кровоизлияниями в боковые желудочки при черепно- мозговой травме с гипертензионным синдромом. Из 90 пострадавших выберем 72 мужчины в возрасте от 26 до 32 лет с практически одинаковой по степени тяжести травмой, которые до травмирования наблюдались у нас с гипертензионным синдромом. При резекционной трепанации черепа у этих больных интероперационно обнаружено кровоизлияние в боковой желудочек. Мозг багрово-красный, отёчный. При наложение фрезевого отверстия в правой височно -теменной области и пункции правого бокового желудочка обнаружилось, что Íàó÷íî-èíôîðìàöèîííûé ìåæâóçîâñêèé æóðíàë ÕÈÐÓÐÃÈß ликвор слегка окрашен кровью. Далее пострадавших разделим на 2 основные группы по 36 человек, так как будет применяться различная тактика проведения лечения. 1 группа: 36 человек Проведённое лечение Резекция кости височно-теменной области 9*10 см, крестообразный разрез твердой мозговой оболочки, удаление из субдурального пространства около 5-6 мл ликвора с кровью. Мозг багрово-красный, отечный, выпирает в рану. При помощи пункционной иглы отпунктирован левый боковой желудочек. Из его полости было удалено около 20 мл ликвора с кровью в соотношении 50/50 под давлением. Отек мозга спал. Был проведен дренаж субдурального пространства, рана послойно ушита. Данные больные после операции находились на искусственной вентиляции легких в условиях реанимационного отделения, где проводилась симптоматическая, дегидратационная, противовоспалительная, антибактериальная и восстановительная терапия. Дренаж убран через сутки. Проводились ежедневные перевязки послеоперационной раны. Результат лечения Несмотря на интенсивную терапию, все больные скончались на 6-7 сутки после операции. При вскрытии мозг оказался резко отечным с бороздой вклинения продолговатого мозга в большое затылочное отверстие, в левом боковом желудочке находилось большое количество ликвора с кровью. 2-ая группа: 36 человек. Их разделили ещё на 3 подгруппы по 12 человек. Проведенное лечение 1 подгруппа 12 человек Также выполнены резекция кости височно-теменной области 9х10 см, крестообрзный разрез твердой мозговой оболочки, удаление из субдурального пространства ликвора с кровью. Мозг багрово-красный, отечный, выпирает в рану. При помощи пункционной иглы отпунктирован левый боковой желудочек. Из его полости удалено около 20 мл ликвора с кровью в соотношении 50\50 под давлением. Отек мозга спал. Однако далее тактика изменена на основе выводов, полученных в результате многократных операций. После удаления пункционной иглы из левого бокового желудочка по проводнику в него введена заранее подготовленная полихлорвинилдовая дренажная трубка с диаметром просвета 3 мм. Через дренажную трубку боковой желудочек отмыт раствором фурациллина. Проведён дренаж субдурального пространства, рана послойно ушита до дренажа, дренажная трубка подшита к коже и спрятана под повязку. Далее больные находились на ис- кусственной вентиляции легких в условиях реанимационного отделения, где проводилась специальная терапия. Через сутки после операции был убран дренаж из субдурального пространства. Боковой желудочек через дренажную трубку с промежутком в 6 часов в течении 5 суток промывался свежеприготовленным специальным раствором (100 мл стандартного раствора фурациллина + 2 мл гепарина+2000 00 кетоцефа). 2 подгруппа 12 человек Также выполнены резекция кости височно-теменной области 9*10 см, крестообрзный разрез твердой мозговой оболочки ,удаление из субдурального пространства ликвора с кровью. Мозг багрово-красный, отечный, выпирает в рану. При помощи пункционной иглы отпунктирован левый боковой желудочек. Из его полости удалено около 20 мл ликвора с кровью в соотношении 50\50 под давлением. Отек мозга спал. Однако далее тактика изменена на основе выводов, полученных в результате многократных операций. После удаления пункционной иглы из левого бокового желудочка по проводнику в него введена заранее подготовленная полихлорвинилдовая дренажная трубка с диаметром просвета 3 мм. Через дренажную трубку боковой желудочек отмыт раствором фурациллина. Проведён дренаж субдурального пространства, рана послойно ушита до дренажа, дренажная трубка подшита к коже и спрятана под повязку. Далее больные находились на искусственной вентиляции легких в условиях реанимационного отделения, где проводилась специальная терапия. Через сутки после операции был убран дренаж из субдурального пространства. Боковой желудочек через дренажную трубку с промежутком в 6 часов в течении 5 суток промывался свежеприготовленным специальным раствором (100 мл стандартного раствора фурациллина + 2 мл гепарина+2000 00 кетоцефа). Далее таким больным проводилось следующие мероприятия: Известен способ лечения больных с черепно-мозговой травмой на фоне гипертензионного синдрома путём забора крови у пациента, насыщения её путём смешения лекарственными растворами и возвращения её в кровеносную систему пациента. Это цель достигается тем, что выделяют из крови пациента 50 мл. эритроцитов, смешивают эритроциты с 3мл. ноотропила а возвращают в кровеносную систему пациента 1 раз в день через 2-3 дня при курсе лечения 5 процедур. Способ реализуется следующим образом: Одним из известных способов у больного у больного забирают кровь, из которой выделяют 50 мл. эритроцитов путём цент- Àñïèðàíòñêèé âåñòíèê Ïîâîëæüÿ ¹ 5-6, 2011 187 ÕÈÐÓÐÃÈß рифугирования. Отмывают от плазмы в изотоническом растворе 0, 9% хлорида натрия. Выделяют эритроциты и перемешивают с 3 мл. ноотропила в стандартной методике, после чего эритроциты возвращают в кровеносную систему пациента. Ноотропил хорошо смешивается с эритроцитами, закрепляется на них и попадает в нужное место. 3 подгруппа 12 человек Также выполнены резекция кости височно-теменной области 9*10 см, крестообрзный разрез твердой мозговой оболочки, удаление из субдурального пространства ликвора с кровью. Мозг багрово-красный, отечный, выпирает в рану. При помощи пункционной иглы отпунктирован левый боковой желудочек. Из его полости удалено около 20 мл ликвора с кровью в соотношении 50\50 под давлением. Отек мозга спал. Однако далее тактика изменена на основе выводов, полученных в результате многократных операций. После удаления пункционной иглы из левого бокового желудочка по проводнику в него введена заранее подготовленная полихлорвинилдовая дренажная трубка с диаметром просвета 3 мм. Через дренажную трубку боковой желудочек отмыт раствором фурациллина. Проведён дренаж субдурального пространства, рана послойно ушита до дренажа, дренажная трубка подшита к коже и спрятана под повязку. Далее больные находились на искусственной вентиляции легких в условиях реанимационного отделения, где проводилась специальная терапия. Через сутки после операции был убран дренаж из субдурального пространства. Боковой желудочек через дренажную трубку с промежутком в 6 часов в течении 5 суток промывался свежеприготовленным специальным раствором (100 мл стандартного раствора фурациллина + 2 мл гепарина+2000 00 кетоцефа). Далее таким больным проводилось следующие мероприятия: Одним из известных способов у больного у больного забирают кровь, из которой выделяют 50 мл. эритроцитов путём центрифугирования. Отмывают от плазмы в изотоническом растворе 0, 9% хлорида натрия. Выделяют эритроциты и перемешивают с 1 мл. дексаметазона в стандартной методике, после чего эритроциты возвращают в кровеносную систему пациента. Дексаметазон хорошо смешивается с эритроцитами, закрепляется на них и попадает в нужное место. Продолжалось проведение искусственной вентиляции легких, интенсивной терапии и промывание левого бокового желудочка через каждые 6 часов. На 5 сутки после операции у больных появились признаки самостоятельного дыхания 188 и проблески сознания. При дальнейшем промывании наблюдалось сокращение, а затем полное исчезновение кровяных выделений. Учитывая это, дренаж из бокового желудочка убран. На 5 сутки после операции для улучшения санации трахеобронхиального дерева, учитывая обильные выделения мокроты и бессознательное состояние, больным выполнена нами операция нижняя срединная трахеотомия. Результаты лечения На 7?8сутки больные пришли в сознание и переведены на самостоятельное дыхание. К сожалению, учитывая длительное бессознательное состояние, у двоих больных появились пролежни в области крестца, несмотря на то, что они находились в условиях реанимационного отделения. У 36 больных на месте дренажных трубок образовались ликворные свищи, которые после недельного лечения закрылись. В дальнейшем больные активизированы курсом симптоматической восстановительной терапии. Трахеостома удалена, свищи зажили. В удовлетворительном состоянии больные выписаны. Из 36 человек первой группы пролеченных обычным методом умерло 27 человек, 9 человек остались живы с признаками перенесенной черепно?мозговой травмы. Из 36 человек второй группы умерло 15 человек, остались живы 21 человек, в частности в первой подгруппе ? 5 человек, во второй подгруппе ?7 человек, в третьей подгруппе ? 9 человек. Ранний реабилитационный период лучше протекал у 2 и 3 подгруппы больных. В течение 3 месяцев после операции они проходили курс стационарного лечения в условиях неврологического отделения, а также амбулаторное лечение под наблюдением невропатолога и нейрохирурга. Причём у 2-ой и 3 подгрупп наблюдалась лучшая динамика течения восстановительного периода. Выводы На основе проведённых в Новокуйбышевской центральной городской больнице исследований больных с кровоизлиянием в боковые желудочки при черепно? мозговой травме, осложнённой присутствием гипертензионного синдрома, можно сделать вывод о том, что дренирование бокового желудочка при кровоизлиянии и промывание полостей желудочка через каждые 6 часов в течение 4?5 суток специальным раствором в сочетании с искусственной вентиляцией легких и интенсивной терапией даёт эффект превосходящий результаты классического метода лечения. Применение методик насыщения крови лекарственными препаратами ускоряет срок лечения и восстановительного периода, а именно даёт возможность благоприятного прогноза не только здоровья, но и жизни. Íàó÷íî-èíôîðìàöèîííûé ìåæâóçîâñêèé æóðíàë