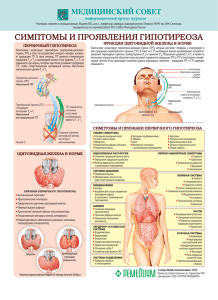
Гипотиреоз – клинический синдром, обусловленный снижением
advertisement

Гипотиреоз – клинический синдром, обусловленный снижением уровня тиреоидных гормонов в организме или ослаблением их биологического эффекта на тканевом уровне. По данным эпидемиологических исследований, в отдельных группах населения распространенность гипотиреоза достигает 10-12%. Среди взрослого населения гипотиреоз встречается у 1,5–2% женщин и у 0,2% мужчин; с возрастом его распространенность увеличивается: среди лиц старше 60 лет - у 6% женщин и у 2,5% мужчин. Общая распространенность манифестного гипотиреоза в популяции составляет 0,2-2%. , субклинического 7-10 % среди женщин и 2–3 % среди мужчин. У женщин старшей возрастной группы частота встречаемости как субклинического, так и манифестного гипотиреоза может достигать 21%. Послеродовый гипотиреоз, как транзиторная форма после беременности, обнаруживается у 5–10% [Фадеев В.В., 2002]. Распространенность гипотиреоза зависит от возраста, пола, уровня потребления йода. Так согласно данным Yadav R. et al. [2013] в западной части Непала, который относится к йоддефицитным регионам, гипотиреоз встречается в 2,26% случаев, а субклинический гипотиреоз – в 10,50%, причем чаще у жителей в возрасте 41-50 лет. Aminorroaya A. et al. [2009] изучали распространенность гипотиреоза в Исфахане (Иран) через 15 лет после всеобщего йодирования соли и установили, что явный гипотиреоз выявляется у 2,85% обследованных, субклинический – у 5,83%. Причем общая распространенность гипотиреоза у мужчин составила 4,8% (95%ДИ 3,7-6,1), у женщин - 12,8% (95% ДИ 10,9-14,6). По результатам крупного популяционного исследования NHANES–III (National Health and Nutrition Examination Survey), распространенность гипотиреоза среди жителей США старше 12 лет составила 4,6% (0,3% – манифестный, 4,3% – субклинический). Тогда как в группе лиц старше 70 лет частота гипотиреоза достигала 14%. Анализ полученных данных показал, что распространенность гипотиреоза выше среди белых (5,1%; 0,4% – манифестный, 4,8% – субклинический), чем среди афроамериканцев (1,7%; 0,1% – манифестный, 1,6% – субклинический) неиспанского происхождения [Hollowell J., 2002]. Существуют две основные закономерности, присущие гипотиреозу: 1) частота гипотиреоза возрастает с увеличением возраста обследуемых; 2) среди женщин гипотиреоз встречается значительно чаще, чем среди мужчин [Мохорт Т.В., 2004; Canaris G., 2000]. В основе гипотиреоза может лежать множество причин. Гипотиреоз делят: по уровню поражения 1 по степени тяжести В соответствии с патогенезом заболевания выделяют: первичный (тиреогенный) гипотиреоз (врожденный и приобретенный) Приобретенный гипотиреоз имеет в своей основе чаще всего аутоиммунные процессы в ЩЖ или является следствием оперативных вмешательств на ЩЖ (при диффузном токсическом зобе, раке щитовидной железы, доброкачественных узлов ЩЖ), терапии радиоактивным йодом или продолжительного приема тиростатиков. Кроме того, гипотиреоз может развиться при лучевой терапии злокачественных новообразований области головы и шеи, включая лимфому, применении ингибиторов тирозинкиназы (ятрогенный гипотиреоз)- индуцирует гипотиреоз, снижая кровоснабжение железы и повышая активность дейодиназы 3 типа (усиливает деградацию Т4 и Т3). Врожденный гипотиреоз развивается при аплазии и гипоплазии щитовидной железы (ЩЖ) вследствие нарушения внутриутробного развития. вторичный (гипофизарный) гипотиреоз В основе развития вторичного (гипофизарного) гипотиреоза лежит прогрессирующее снижение продукции тиротропного гормона, вызванное врожденным или приобретенным поражением гипофиза: врожденный и приобретенный, изолированный дефицит ТТГ, в рамках синдромов врожденного пангипопитуитаризма. Причинами развития могут быть: опухоли гипофиза гипоталамуса (включая краниофарингиому), синдром «пустого турецкого седла», синдром Шихана, аденомэктомия, облучение гипофиза, лимфоцитарный гипофизит, гемохроматоз (патология крови), саркоидоз (раковый процесс), метастазы опухолей различной локализации. третичный (гипоталамический) гипотиреоз обусловлен снижением образования тиреотропинрилизинг фактора, причиной которого является нарушение деятельности гипоталамуса или вышележащих отделов ЦНС тканевой (транспортный, периферический) гипотиреоз наблюдается чрезвычайно редко, как правило, в виде семейных форм. Возникает при нормальном синтезе тиреоидных гормонов и связан с инактивацией тиреоидных гормонов в процессе циркуляции в организме. Может быть также обусловлен снижением чувствительности клеточных рецепторов некоторых органов и тканей к гормонам ЩЖ. По степени тяжести первичный гипотиреоз подразделяют на: 2 Субклинический (или минимальная тиреоидная недостаточность) – бессимптомное течение или только неспецифические симптомы, определяется повышенный уровень ТТГ при нормальном уровне свободного тироксина (fТ4). Манифестный – наличие клинических проявлений гипотиреоза, определяется повышенный уровень ТТГ, при сниженном уровне fТ 4, однако возможно и бессимптомное течение. В зависимости от степени компенсации: а) компенсированный, б) декомпенсированный. Осложненный – развернутая клиническая картина гипотиреоза, имеются тяжелые осложнения – сердечная недостаточность, полисерозиты, вторичная аденома гипофиза, микседематозная кома и т.д. Общепризнано, что йоддефицитный зоб — это скрытый гипотиреоз, так как гиперплазированная тиреоидная ткань лишь на время может поддержать эутиреоидное состояние, а при повышении потребности организма в гормонах ЩЖ (стресс, беременность, интеркуррентные заболевания и т.д.) проявляется гипотиреоз. Две известные в мире эндокринологические ассоциации США (ATAамериканская тироидная ассоциация и AACE – американская ассоциация клинических эндокринологов) в 2012 году опубликовали новые клинические рекомендации по диагностике и лечению гипотиреоза у взрослых [Garber J., 2012]. В рекомендациях отмечается, что: Наиболее распространенной причиной гипотиреоза в мире являются йоддефицитные состояния. В регионах с достатком йода – наиболее частой причиной гипотиреоза является хронический аутоиммунный тиреоидит Хошимото (АИТ). Аутоиммунный тиреоидит встречается 5-10 раз чаще у женщин, чем у мужчин. АИТ характеризуется патологической инфильтрацией щитовидной железы сенсибилизированными Т-лимфоцитами, а серологически циркулирующими тиреоидными антителами. При этом зоб может быть или не быть. При АИТ имеется врожденный дефект иммунной системы, приводящий к ненормальной регуляции иммунного ответа или изменению представленного антигена в ЩЖ. Одним из ключевых моментов в диагностике АИТ является обнаружение повышенных титров антител к щитовидной железе: Антител к тиреоглобулину (TgAb) Aнтимикросомальных/антител к тиреопероксидазе (TPOAb). Антител к рецепторам ТТГ (TSHRAb). Только позитивный тест TPOAb имеет существенное значение в развитии гипотиреоза. Наличие повышенных титров TPOAb у пациентов 3 с субклиническим гипотиреозом помогает прогнозировать прогрессию в явный гипотиреоз у 4,3%/год, против 2,3% - без повышенных титров. Высокий риск перехода субклинического в явный гипотиреоз явился основанием для ряда обществ рекомендовать определение TPOAb у пациентов с субклиническим гипотиреозом. При наличии диффузного и уплотненного зоба определение TPOAb помогает установить диагноз АИТ Определение TPOAb может прогнозировать риск развития гипотиреоза при наличии других аутоиммунных заболеваний: Сахарный диабет типа 1 Болезнь Аддисона Хромосомных нарушений как синдром Дауна и ШерешевскогоТернера При лечении литием, интерфероном-альфа, амиодароном или избыточном потреблении йода Множественные аутоиммунные эндокринопатии (МАЭ) типа 1 и 2 МАЭ типа 1: гипопаратиреоз, болезнь Аддисона, мукокутанный кандидоз (в результате мутации в аутоиммунном регуляторе гена – AIRE), аутоиммунный тиреоидит (в 10-15%) МАЭ типа 2: болезнь Аддисона, аутоиммунный тиреоидит, СД типа 1 (известный как синдром Шмидта) При наличии надпочечниковой недостаточности диагноз субклинического гипотиреоза ставится после терапии глюкортикоидами т.к. наличие нелеченой надпочечниковой недостаточности приводит к повышению ТТГ. Признаки и симптомы гипотиреоза Клиническая картина гипотиреоза обусловливается его этиологией, возрастом пациента, а также скоростью развития недостатка тиреоидных гормонов. Наиболее часто встречаемые признаки и симптомы гипотиреоза: • Сухость кожи • Непереносимость холода • Усталость • Мышечные судороги • Огрубение голоса • Запоры Реже встречаются такие симптомы как – карпальный тунельный синдром, сонное апное, гиперплазия гипофиза сопровождающееся с или без гиперпролактинемии, галактореи и гипонатриемии. 4 Диагностика гипотиреоза Все лабораторно-диагностические методы, используемые для диагностики гипотиреоза, можно разделить на базисные (определение базального уровня ТТГ, fТ4) и вспомогательные (УЗИ щитовидной железы, определение антител к ткани щитовидной железы, изотопная сцинтиграфия, тонкоигольная пункционная биопсия). Определение Т3 и Т4 99,97% тироксина связана с белком (большая часть связана с тироксин связывающим глобулином – TBG, и в меньшей степени с транстеритином или Т4связывающим преальбумином и альбумином). Имеется ряд факторов влияющих на связывание Т 4 белком (Таблица 1.). Для установления диагноза гипотиреоза определение fT4 является первичным. Также этот тест остается первичным при хирургическом или изотопном лечении тиреотоксикоза т.к. уровень ТТГ остается низким от нескольких недель до нескольких месяцев после лечения тиреотоксикоза. У беременных рекомендуется определение общего Т4 (т.к. при беременности меняются сывороточные протеины, а определение fТ4 будет показывать результаты ниже, чем референсные значения у не беременных. Более того не установлены референсные значения fТ4 специфичные для триместров. 99,7% трийодтиронина также связана с белком. Определение fT3 не рекомендуется. Использование fТ3 также как и общего Т3 ограничено т.к. оставшаяся часть ткани щитовидной железы стимулируется повышенным ТТГ- стимулируется дейодиназа типа 2. Более того, уровни Т 3 снижены при отсутствии патологии щитовидной железы из-за сниженной конверсии Т4 в Т3. Таблица 1. Факторы влияющие на связывание Т 3 и Т4 в сыворотке Повышенный Сниженный TBG Ингибиторы TBG Наследственные наследственные салицилаты Беременность андрогены фуросемид Неонатальный анаболические сте- свободные жирные кислоты статус роиды Эстрогены глюкокортикоиды фенитоин Гепатит тяжелая болезнь карбамазепин Порфирия печеночная недо- нестероидные противовосстаточность палительные препараты Героин нефроз гепарин 5 Методон 5-флюрорацил Селективные модуляторы эстроген рецепторов (тамоксифен, ралоксифен) Перфаназин никотиновая к-та Причины неверного истолкования уровня сывороточного ТТГ • • В течение дня уровень ТТГ меняется от 40-50% Уровень ТТГ самый низкий в позднее послеобеденное время и самый высокий через час после сна. • По различным исследованиям верхняя граница нормы ТТГ равна 4,5mIU/L. Легкое повышение уровня ТТГ у пожилых людей (>80лет) является нормой и отражает возраст. Референсные значения ТТГ могут быть расширены с увеличением возраста. • У госпитализированных больных с острым заболеванием уровень ТТГ может быть ниже 0,1mIU/L в комбинации с субнормальными уровнями fT4, особенно при назначении допамина, глюкокортикоидов. • Уровень ТТГ может повысится до 20mIU/L у выздоравливающих пациентов с нетиреоидной патологией. • Уровень ТТГ падает, иногда ниже 0,1mIU/L в первом триместре беременности в связи со стимулирующим эффектом хорионического гонадотропина и возвращается к норме во втором триместре беременности. • Пациенты с нервной анорексией имеют низкий ТТГ и низкие уровни fT4/ • Пациенты с нефункционирующей аденомой гипофиза с центральным гипотиреозом имеют слегка повышенный уровень ТТГ (6-7mIU/L) благодаря секреции биоактивных изоформ ТТГ Далее мы приводим перевод некоторых новых клинических рекомендаций ATA/AACE по диагностике и лечению гипотиреоза у взрослых с указанием уровня доказательности отдельных рекомендаций [Garber J., 2012]. Каждая рекомендация ранжирована по уровню (BEL - best evidence level) и по степени доказательности (Grade _) следующим образом (Таблица 2., 3.). С помощью таблиц можно рассчитать уровень рекомендации; в левом столбце выбирается уровень научной доказательности: A)если субъектив6 ный фактор в формулировке минимален или нейтрален тогда уровень рекомендации не меняется; B)если он влияет негативно – уровень снижается; C)если он отсутствует, т.е. влияет позитивно, уровень рекомендации повышается; D) независимо от доказательности рекомендации при отсутствии консенсуса 2/3 экспертной комиссии присваивается самый низкий уровень D. Таблица 2. Максимальный уровень научной доказательности (BEL) рекомендации Уровень Описание 1 Крупные проспективные рандомизированные исследования 2 Проспективные исследования с рандомизацией или без нее, имеющие ограничения по дизайну 3 Другие исследования 4 Экспертное мнение Таблица 3. Уровень клинической рекомендации (Grade) BEL Субъективность Консенсус Изменение 2/3 эксперуровня тов рекомендации 1 Нет + Без изменений 2 Позитивно + Повышение 2 Нет + Без изменений 1 Негативно + Снижение 3 Позитивно + Повышение 3 Нет + Без изменений 2 Негативно + Снижение 4 Позитивно + Повышение 4 Нет + Без изменений 3 Негативно + Снижение 1,2,3,4 Не имеет значения Нет Снижение 7 Grade А А В В В С С С D D D Новые клинические рекомендации ATA/AACE по диагностике и лечению гипотиреоза у взрослых Когда целесообразно определение уровня антител к ЩЖ? РЕКОМЕНДАЦИЯ 1 Определение антител к тиреоидной пероксидазе (TPOAb) целесообразно при обследовании пациентов с субклиническим гипотиреозом (Grade В; BEL 1). При позитивных TPOAb гипотиреоз может развиться с частотой 4,3% в год, в то время как при отрицательных TPOAb c частотой 2,6% в год. Следовательно, наличие позитивных TPOAb может или не может повлиять на принятие решения о лечении. Какие тесты предпочтительны для оценки пациентов с гипотиреозом? РЕКОМЕНДАЦИЯ 7 Для установления диагноза гипотиреоза, кроме беременных, рекомендуется определение ТТГ и fT4 вместо ТТ4 (Grade А; BEL 1). РЕКОМЕНДАЦИЯ 8 При мониторировании пациентов, получающих L-тироксин рекомендуется оценка fT4 сыворотки дополнительно к ТТГ (Grade В; BEL 1). РЕКОМЕНДАЦИЯ 9 Для оценки тиреоидного статуса у беременных необходимо определять TT4 или индекс fT4 в дополнение к определению ТТГ (Grade В; BEL 2). Прямое определение fT4 можно использовать при наличии метод специфических или триместр специфических референсных значений. РЕКОМЕНДАЦИЯ 10 Для установления диагноза гипотиреоза не рекомендуется определение TT3 или fT3 в сыворотке (Grade А; BEL 2). 8 РЕКОМЕНДАЦИЯ 12 У пациентов с центральным гипотиреозом для установления диагноза и мониторинга лечения рекомендуется определение fT4 или индекс fT4, но не ТТГ(Grade А; BEL 1). Когда необходимо определять уровень ТТГ у пациентов, получающих заместительную терапию L-тироксином? РЕКОМЕНДАЦИЯ 13 При установленном гипотиреозе контроль уровня ТТГ проводится каждые 4-8 недель после инициации лечения, а также при смене дозировки. После подбора адекватной дозы уровень ТТГ определяется через 6, а затем через 12 месяцев, если клинически нет иных показаний (Grade В; BEL 2). Какой уровень ТТГ считать за верхнюю границу нормы. РЕКОМЕНДАЦИЯ 14 • Каждая лаборатория должна иметь референсные значения верхней границы нормы для третей генерации наборов ТТГ. • Нормальные референсные значения ТТГ меняются с возрастом. • При отсутствии референсных возрастных значений ТТГ в йодобеспеченном регионе, верхней границей нормы принять за 4,12mIU/L (Grade А; BEL 1). • При беременности должны быть триместр специфические референсные значения. При их отсутствии рекомендуется: для первого триместра-2,5mIU/L, для второго триместра-3,0mIU/L, для 3-го триместра – 3,5mIU/L(Grade В; BEL 2). При каком уровне ТТГ рекомендуется лечение L- тироксином? РЕКОМЕНДАЦИЯ 15 Пациентам c cубклиническим гипотиреозом, с уровнем ТТГ выше чем 10mIU/L рекомендуется назначить терапию L- тироксином. Считается, что у этих пациентов повышен риск сердечной недостаточности, кардиоваскулярной смертности (Grade В; BEL 1). Какие целевые значения ТТГ должны быть у больных гипотиреозом при лечении L- тироксином? РЕКОМЕНДАЦИЯ 17 При отсутствии референсных значений ТТГ лаборатории в йодобеспеченном регионе верхнюю границу уровня ТТГ принять за 4,12mIU/L, а нижнюю – 0,45mIU/L(Grade В; BEL 2). РЕКОМЕНДАЦИЯ 18 У беременных по триместрам: в 1-м – 2,5mIU/L, во 2-м – 3,0mIU/L, в 3м – 3,5 mIU/L(Grade С; BEL 2). 9 Какой категории пациентов с нормальным уровнем ТТГ показано лечение L-тироксином? РЕКОМЕНДАЦИЯ 19 • Женщинам детородного возраста с уровнем ТТГ между 2,5mIU/L и верхней границей референсного значения данной лаборатории в первом триместре беременности или планировании беременности. Во втором триместре – между 3,0mIU/L и верхней границей нормы, в 3-м триместре – 3,5mIU/L. • Беременным женщинам или планирующим беременность, если имеется позитивный TPOAb или ранее был позитивным, особенно если в анамнезе имеется выкидыш или гипотиреоз. • Женщинам детородного возраста, если они беременны или планируют беременность если имеется позитивный TPOAb или имелся в анамнезе при уровне ТТГ выше 2,5mIU/L. Или • При таких же показателях, если они не получают L-T4 терапию, необходимо мониторировать в первые 20 недель беременности на развитие гипотиреоза(Grade В; BEL 2). Каким образом проводить лечение гипотиреоза и его мониторинг? РЕКОМЕНДАЦИЯ 22 • Пациенты с гипотиреозом должны лечится монотерапией L-T4(Grade А; BEL 1). • Доказательная база не поддерживает использование комбинированной терапии LT4 c LT3(Grade В; BEL 1). • Не рекомендуется использование комбинированной LT4 c LT3 у беременных и планирующих беременность женщин (Grade В; BEL 3). • При инициации терапии у молодых здоровых взрослых с клиническим гипотиреозом начальная доза может составлять полноценную дозу (Grade В; BEL 2). • При инициации терапии у пациентов старше 50-60 лет проявлений коронарной болезни можно начинать с дозы 50мкг LT4 (Grade В; BEL 2). • У пациентов с субклиническим гипотиреозом начальная доза тироксина может быть ниже, чем при явном гипотиреозе. В зависимости от степени повышения ТТГ может рассматриваться доза 25-75мкг и далее титруется в зависимости от лабораторных показателей (Grade В; BEL 2). • Если гипотиреозу сопутствует надпочечниковая недостаточность, лечение глюкокортикоидами предшествует терапии тироксином (Grade В; BEL 2). РЕКОМЕНДАЦИЯ 23 10 L- тироксин следует принимать за 30-60 минут до завтрака или перед сном через 4 часа после последнего приема пищи. Таблетки тироксина необходимо хранить при температуре 20-25оС, предохранять от света и влажности и не мешать действующее вещество с наполнителями влияющими на свойства, а также с лекарствами мешающими их всасыванию (Grade В; BEL 2). РЕКОМЕНДАЦИЯ 25 • При лечении беременных женщин целевыми значениями ТТГ в зависимости от триместра должны быть: в первом триместре – 2,5mIU/L, во втором триместре – 3mIU/L, в третьем – 3,5mIU/L (Grade С; BEL 2). • Уровень ТТГ матери должен мониторироваться каждые 4 недели в первой половине беременности и по крайней мере один раз между 26 и 32 неделями гестации. Доза тироксина подбирается по показателям ТТГ(Grade В; BEL 2). Каким пациентам не показана терапия препаратами тиреоидных гормонов? РЕКОМЕНДАЦИЯ 29 Тиреоидные гормоны не должны применяться на основании симптомов предполагающих гипотиреоз без биохимического подтверждения диагноза (Grade В; BEL 2). РЕКОМЕНДАЦИЯ 30 Тиреоидные гормоны не должны использоваться для лечения ожирения при эутиреозе (Grade В; BEL 2). РЕКОМЕНДАЦИЯ 31 Нет достаточных доказательств для использования тиреоидных гормонов у эутиреоидных больных с депрессией (Grade В; BEL 2). РЕКОМЕНДАЦИЯ 33 Селен не должен использоваться в профилактике и лечении гипотиреоза (Grade В; BEL 2). 11 ЛИТЕРАТУРА 1. Балаболкин М.И., Клебанова Е.М., Креминская В.М. Фундаментальная и клиническая тироидология. М., 2007: 543–546. 2. Мохорт Т.В., Карлович Н.В. Гипотиреоз: распространенность, клиническая картина, диагностика, современные представления о целесообразности скрининга. Медицинские новости. 2004; №10:50-58. 3. Фадеев В.В., Мельниченко Г.А. Гипотироз: Руководство для врачей. — М.: РКИ Северо пресс, 2002.- 216с. 4. Aminorroaya A, Janghorbani M, Amini A. et al. The prevalence of thyroid dysfunction in an iodine-sufficient area in Iran. Arch Iranian Med. 2009;12:262–270. 5. Canaris G., Manowitz N., Mayor G., Ridgway E. The Colorado thyroid disease prevalence study. Arch. Intern. Med. 2000; 160: P.526-534. 6. Hollowell J., Staehling N., Flanders W. et al. Serum TSH, T4, and thyroid antibodies in the United States population (1988 to 1994): National Health and Nutrition Examination Survey (NHANES III). J Clin Endocrinol Metab. 2002; 87: 489-499. 7. Yadav R., Magar N., Poudel B. et al. A prevalence of thyroid disorder in Western part of Nepal. J Trace Elem Med Biol. 2013; 27(2):122-125. 8. Garber J., Cobin R., Gharib H. et al. Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. Endocr Pract. 2012;18(No. 6): 988-1028. 12