АНАЛИЗ ЭТИОЛОГИЧЕСКИХ ФАКТОРОВ
advertisement

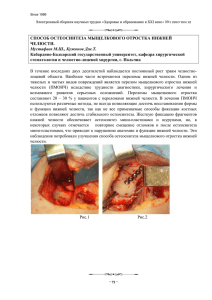
Бюллетень Волгоградского научного центра РАМН 4/2010 Е. В. Фомичёв, М. В. Кирпичников, В. В. Подольский Кафедра хирургической стоматологии и челюстно-лицевой хирургии ВолГМУ АНАЛИЗ ЭТИОЛОГИЧЕСКИХ ФАКТОРОВ ТРАВМАТИЧЕСКОГО ОСТЕОМИЕЛИТА НИЖНЕЙ ЧЕЛЮСТИ УДК 616.71-018.716.4:616-02 В работе проведен анализ этиологических факторов травматического остеомиелита нижней челюсти (ТОНЧ). Показано, что важную роль в развитии ТОНЧ играют позднее оказание специализированной медицинской помощи, дефекты иммоблизации отломков, неверная тактика по отношению к зубу в линии перелома. Большое значение в этиопатогенезе ТОНЧ принадлежит хронической эндогенной интоксикации, вторичному иммунодефициту. Приведены рекомендации по профилактике и лечению ТОНЧ. Ключевые слова: травматический остеомиелит, нижняя челюсть, иммобилизация, хроническая эндогенная интоксикация, вторичный иммунодефицит. E. V. Fomichev, M. V. Kirpichnikov, V. V. Podolsky ANALYSIS OF ETIOLOGICAL AGENTS OF TRAUMATIC MANDIBULAR OSTEOMYELITIS This article deals with etiological agents of traumatic mandibular osteomyelitis (TMO). It is shown that delayed specialised medical aid, fracture immobilization defects, incorrect approach to the tooth in a fracture line play an important role. Chronic endogenic intoxication, postprimary immunodefiency are of great significance in etiopathogenesis of TMO. Recommendations about prevention and treatment of TMO are proposed in this study. Key words: immunity, mandible fracture, traumatic mandibular osteomyelitis, chronic endogenic intoxication, postprimary immunodeficiency. Профилактика и лечение инфекционно-воспалительных осложнений переломов нижней челюсти (ПНЧ) представляет собой одну из актуальных проблем хирургической стоматологии и челюстно-лицевой хирургии. Наиболее серьезным и часто встречающимся осложнением ПНЧ является травматический остеомиелит нижней челюсти (ТОНЧ), его частота не имеет тенденции к снижению и остается на достаточно высоком уровне [1, 2, 5, 6, 10]. Под ТОНЧ понимают неспецифический гнойно-некротический инфекционно-аллергический воспалительный процесс в зоне перелома нижней челюсти, сопровождающийся некрозом раневых поверхностей отломков с образованием секвестров и регенерацией костной ткани. При этом ТОНЧ представляет собой качественно новую форму воспалительного процесса, когда возникает некроз участков кости, не имевших признаков повреждения и расположенных на определенном удалении от щели перелома, а самоочищения раны и излечения без проведения длительного специализированного лечения не происходит [2]. ЦЕЛЬ РАБОТЫ Провести анализ наиболее значимых этиологических факторов развития травматического остеомиелита нижней челюсти в современных условиях. МЕТОДИКА ИССЛЕДОВАНИЯ Мы изучили истории болезни 1235 больных с ПНЧ и их осложнениями, находившихся на стационарном лечении в клинике челюстно-лицевой хирургии Волгоградской областной клинической больницы № 1 за последние 5 лет. Критериями включения в исследование служили: клинически установленный и рентгенологически подтвержденный диагноз «перелом нижней челюсти», «травматический остеомиелит нижней челюсти», согласие пациента на включение в исследование. Из исследования исключались пациенты, которым проводилось оперативное лечение перелома нижней челюсти. Программа обследования пациентов была стандартизирована и включала в себя анализ жалоб, данных анамнеза, оценку динамики отдельных клинических проявлений и комплекс лабораторных исследований. Местная клиническая картина заболевания дополнялась данными рентгенографии челюстей. Традиционное лабораторное обследование было дополнено разработанным нами комплексом биохимических и иммунологических тестов [2, 5, 8, 9], которые проводились на базе лаборатории кафедры теоретической биохимии с курсом клинической биохимии ВолГМУ и отделения клинической лабораторной диагностики Волгоградского областного клинического кардиологического центра. 41 Бюллетень Волгоградского научного центра РАМН 4/2010 Все цифровые данные хранились и статистически обрабатывались с использованием программ Microsoft Excel 2003 и программного пакета статистического анализа Statistica 6.0 (Statsoft, Inc., США). РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ Различные воспалительные осложнения были диагностированы у 567 (45,9 %) пострадавших, причем у 208 (16,8 %) пациентов развился ТОНЧ. Нами было проведено обследование и лечение 141 больного хроническим ТОНЧ в возрасте от 19 до 62 лет, средний возраст больных составил (39,2 ± 1,3) лет, большинство (78,3 %) пациентов было в возрасте 25—45 лет. Среди них было 117 мужчин (83 %) и 24 женщины (17 %). Длительность заболевания составляла от 2 месяцев до 1,5 лет, причем у 1/3 пациентов она была более 3 месяцев. Впервые находились на стационарном лечении по поводу ТОНЧ 92 человека (65,2 %), у остальных 49 пациентов (34,8 %) имел место рецидив заболевания, у 26 из них (18,4 %) было несколько рецидивов. Анализ результатов обследования и лечения данных больных свидетельствует о том, что основными местными факторами, способствовавшими развитию ТОНЧ, были позднее оказание специализированной помощи по поводу ПНЧ, неадекватная иммобилизация отломков челюстей, нерациональная тактика в отношении зубов, расположенных в щели перелома. Иммобилизация отломков в амбулаторных условиях была проведена только 34 больным (24,1 %), при этом 19 из них поступили в клинику с неправильно изогнутыми и плохо фиксированными назубными шинами, что потребовало реиммобилизации. Анализ ошибок при проведении иммобилизации нижней челюсти гнутыми проволочными шинами позволил установить порочную закономерность — возрастающую тенденцию к использованию «укороченных» шин (в пределах премоляров). Подобные шины не способны обеспечить адекватную фиксацию отломков и иммобилизацию нижней челюсти, особенно при локализации щели перелома в области моляров. Большинство же пациентов (96 человек — 68,1 %) были направлены в стационар даже без временной (транспортной) иммобилизации. Смещение отломков при госпитализации отмечено у 108 больных (76,6 %). Наблюдающееся при этом длительное сообщение костной раны с полостью рта, продолжающееся травмирование концов отломков и окружающих тканей также несомненно способствовало развитию воспалительных осложнений. Важным фактором эффективности лечения является также продолжительность иммобилизации нижней челюсти. Раннее ее завершение может привести к непредсказуемому ходу репаративного процесса в поврежденной кости и развитию осложнений. О тактике в отношении интактных зубов, расположенных в щели перелома, имеются противоречи42 вые рекомендации [1, 6, 10]. На практике показания к сохранению зубов, расположенных в щели перелома, необоснованно трактуются много шире, о чем свидетельствуют полученные нами данные. У всех обследованных нами больных ТОНЧ переломы располагались в пределах зубного ряда, тем не менее зубы из линии перелома в амбулаторных условиях были удалены лишь 18,8 % пациентов. Между тем большинство (87,5 %) больных ТОНЧ нуждалось в санации полости рта, причем у 42,8 % пациентов было отмечено наличие зуба в щели перелома. По нашему мнению, подлежат безусловному удалению сломанные, вывихнутые зубы, зубы, препятствующие репозиции отломков, зубы с подвижностью III—IV степени, зубы с периапикальными очагами инфекции. При этом должна проводиться радикальная хирургическая обработка костной раны, которая должна завершаться пластическим закрытием лунки. При госпитализации больных с развившимися гнойно-воспалительными осложнениями зубы из щели перелома также подлежат удалению. Показаниями к сохранению интактных зубов, не являющихся источниками хронической одонтогенной инфекции, мы считаем наличие хорошо определяемой рентгенологически неповрежденной или поврежденной незначительно периодонтальной щели; устойчивую связь зуба с отломком, при условии, что он не препятствует репозиции; необходимость использования зуба для повышения качества иммобилизации; клинические ситуации, когда удаление зуба может способствовать вторичному смещению отломков. Возможность сохранения зуба в щели перелома всегда должна обеспечиваться своевременной и адекватной фиксацией отломков, адекватным комплексом медикаментозного и физиотерапевтического лечения, направленного на профилактику гнойновоспалительных осложнений и создание оптимальных условий для репаративного остеогенеза. До настоящего времени остается дискутабельным вопрос о назначении антибактериальной терапии больным с ПНЧ. Не является оправданным огульное назначение всем больным антибиотиков, особенно учитывая то, что назначаются, как правило, рутинные малоэффективные препараты. Избежать назначения антибиотиков можно при закрытых переломах вне зубного ряда, переломах без смещения отломков и раннем оказании специализированной помощи (на 1—2-й день после травмы). Во всех остальных случаях, особенно при наличии сопутствующих заболеваний с проявлениями вторичного иммунодефицита, показано проведение полного курса антибактериальной терапии. Настораживает тенденция к увеличению количества больных, обращающихся за врачебной помощью в поздние сроки после получения травмы. Так, только 23 пациента (16,3 %) обратились за ме- Бюллетень Волгоградского научного центра РАМН 4/2010 дицинской помощью в 1—2-й день после травмы, 68 (48,2 %) обратились лишь на 3—5-й день после травмы, 33 (23,4 %) — на 6—10-й день и остальные 17 (12,1 %) — на 11—27-й день после травмы. При этом в 61,4 % наблюдений ТОНЧ развился у лиц, поступивших в клинику с уже имевшимися гнойновоспалительными осложнениями. Частично это можно объяснить увеличением количества травм, полученных в состоянии алкогольного опьянения, а также отсутствием санитарно-просветительской работы, особенно в сельских районах. Характерные закономерности установлены при анализе образа жизни и социального статуса больных. Около 30 % пациентов были безработными, 12 человек — без постоянного места жительства. Не имели страхового полиса при поступлении в стационар 48 больных (34 %). Около половины пациентов находилось за чертой бедности, 32 человека (22,7 %) имели дефицит веса, обусловленный, прежде всего, нерегулярным и неполноценным питанием. Наши наблюдения показали, что гнойно-воспалительные осложнения чаще развиваются у ослабленных больных, страдающих различными сопутствующими заболеваниями [2, 7, 9]. У большинства (66,2 %) больных ТОНЧ были выявлены фоновые соматические заболевания, сопровождающиеся нарушением обменных процессов. Среди сопутствующей патологии особое место занимает хронический алкоголизм. Нами установлено, что 82 пациента (58,2 %) страдали хроническим алкоголизмом или злоупотребляли алкогольными напитками. Наиболее длительное течение заболевания с нередкими обострениями, формированием значительных дефектов костной ткани мы наблюдали именно у этих больных. Многие из них не прекращали приема алкогольных напитков, даже находясь на стационарном лечении, не выполняли назначений врача, самостоятельно, в ранние сроки после травмы, снимали резиновую тягу и назубные шины. Следует отметить, что у 56 пациентов (39,7 %) было выявлено 2—3 и более сопутствующих заболеваний. У большинства из этих больных наблюдалась большая продолжительность заболевания ТОНЧ (от 6 месяцев до 1,5 лет), особенно при наличии хронического алкоголизма, язвы желудка, сахарного диабета, хронического панкреатита. В этой связи обращает на себя внимание некачественное, неполноценное обследование больных с травмой костей лицевого скелета. Подавляющему большинству пациентов не проводится даже минимальный набор диагностических процедур, предусмотренный по обязательному медицинскому страхованию. У большинства госпитализированных пациентов рентгенография нижней челюсти производилась не в трех, а в двух проекциях, а нередко только в одной. Стало обычным явлением низкое качество рентгеновских снимков, неправильные укладки. Это обусловливает необходимость проведения повторной рентгенографии в стационаре, что неизбежно сопровождается увеличением лучевой нагрузки на пациента. Серьезную проблему представляет лечение больных с сочетанной травмой. Большинство из этих пациентов в раннем периоде после получения травмы находились в тяжелом состоянии на лечении в реанимационных, нейрохирургических и травматологических отделениях, где основное лечение направлено на спасение жизни больного, а лечение повреждений костей лица было неполным или откладывалось на второй план. При этом почти у 50 % таких больных диагноз перелома костей лицевого скелета устанавливался лишь спустя несколько суток после госпитализации. У всех больных с ТОНЧ при госпитализации была выявлена и лабораторно верифицирована хроническая эндогенная интоксикация и вторичная иммунологическая недостаточность [2, 5, 7—9]. Повышенный уровень токсемии на фоне интенсификации процессов перекисного окисления липидов и снижения активности плазменных и внутриклеточных компонентов антиоксидантной системы свидетельствовал о развитии у пациентов окислительного стресса. Выявленный у пациентов вторичный иммунодефицит проявлялся слабой активацией показателей общего иммунитета с недостаточностью Т-лимфоцитарной системы и высокой напряженностью клеточных и гуморальных факторов местного иммунитета по нейтрофильно-лейкоцитарному типу. При этом в результате длительного повреждающего влияния эндогенной интоксикации происходит нарушение обменных процессов, замедляются процессы репаративной регенерации, подавляется нормальное развитие иммунных реакций, течение воспалительного процесса приобретает вялый, затяжной характер, что способствует увеличению продолжительности заболевания и впоследствии определяет обширность некротического процесса в кости и величину дефекта костной ткани. Одним из важных компонентов комплексного лечения, способствующим купированию местного воспалительного процесса, профилактике развития воспалительных осложнений является активное использование методов физиотерапии в соответствии с фазами течения раневого процесса. Физиотерапевтические методы лечения были применены лишь у 643 больных (52,5 %). В остром периоде, с целью купирования воспалительного процесса в лунке удаленного из щели перелома зуба, использовали ультрафиолетовое облучение у 23 пациентов (1,9 %). В остальных случаях физиотерапию использовали с целью оптимизации репаративного остеогенеза. Для этого применяли ультравысокочастотную терапию — у 577 пострадавших (47,15 %), электрофорез с солями кальция — у 43 пациентов (3,54 %). Наши исследования свидетельствуют о неоправданно малом использовании методов физического лечения у боль43 Бюллетень Волгоградского научного центра РАМН 4/2010 ных с ПНЧ и применении их лишь для оптимизации репаративных процессов. В остром периоде травмы физиотерапевтическое лечение практически не проводится. В то же время раннее, патогенетически обоснованное его назначение, дифференцированное в соответствии с фазой течения раневого процесса, может значительно сократить время консолидации отломков, уменьшить количество и тяжесть осложнений. мероприятий методы детоксикационной и иммуномодулируюшей терапии, проводить коррекцию нарушений деятельности различных органов и систем, шире использовать методы физиотерапевтического и немедикаментозного лечения, способствующие активизации собственных функциональных возможностей организма. ЗАКЛЮЧЕНИЕ 1. Ефимов Ю. В. Переломы нижней челюсти и их осложнения: Автореф. дис. ... д-ра мед. наук. — М., 2004. — 39 с. 2. Кирпичников М. В. Эффективность комплексного лечения травматического остеомиелита нижней челюсти с применением эфферентных методов: Автореф. дис. ... канд. мед. наук. — Волгоград, 2004. — 22 с. 3. Лепилин А. В., Ерокина Н. Л., Широков В. Ю., Воложин А. И. // Рос. стоматол. журн. —2001. — № 2. — С. 17—20. 4. Новосядлая Н. В., Беловолова Р. А., Новгородский С. В., Новгородский В. Е. // Стоматология. — 2003. — № 3. — С. 15—19. 5. Подольский В. В. Эффективность транскраниальной электростимуляции в комплексном лечении больных с открытым переломом нижней челюсти: Автореф. дис. ... канд. мед. наук. — Волгоград, 2009. — 21 с. 6. Соловьев М. М. Инфекционно-воспалительные осложнения у больных с переломом нижней челюсти и выбор оптимальных способов иммобилизации отломков с учетом биомеханических аспектов: Автореф. дис. … канд. мед. наук. — СПб., 2000. — 18 с. 7. Фомичёв Е. В. Атипично текущие и хронические гнойно-воспалительные заболевания челюстно-лицевой области: Диагностика, лечение и профилактика: Автореф. дис. … д-ра мед. наук. — М., 1999. — 40 с. 8. Фомичёв Е. В., Островский О. В., Кирпичников М. В. // Бюлл. Волгоградского научного центра РАМН. — 2005. — № 1. — С. 59—61. 9. Фомичёв Е. В., Яковлев А. Т., Подольский В. В. // Вестник ВолГМУ. — 2008. — № 3 (27). — С. 29—33. 10. Швырков М. Б. Неогнестрельные переломы челюстей / М. Б. Швырков, В. В. Афанасьев, В. С. Стародубцев. — М., 1999. — 336 с. Таким образом, анализ результатов проведенного исследования свидетельствует о том, что основными факторами, способствующими возникновению гнойно-воспалительных осложнений у больных с ПНЧ, являются: позднее обращение пострадавших за квалифицированной медицинской помощью, некачественная иммобилизация, наличие зуба в щели перелома, а также наличие очагов хронической одонтогенной инфекции, сопутствующая патология. Профилактика ТОНЧ должна заключаться в дифференцированном подходе к выбору метода иммобилизации и ее продолжительности; тщательном соблюдении классических требований, предъявляемых к гнутым проволочным шинам, хирургической обработке костной раны и хирургической санации полости рта; рациональном использовании медикаментозных и физиотерапевтических методов лечения. При комплексном обследовании больных с ТОНЧ необходимо выявлять вторичную иммунологическую недостаточность и наличие и выраженность хронической эндогенной интоксикации, тщательно обследовать пациентов для выявления сопутствующей соматической патологии. По показаниям следует дополнительно включать в комплекс лечебных 44 ЛИТЕРАТУРА