Острые и хронические заболевания вен
advertisement
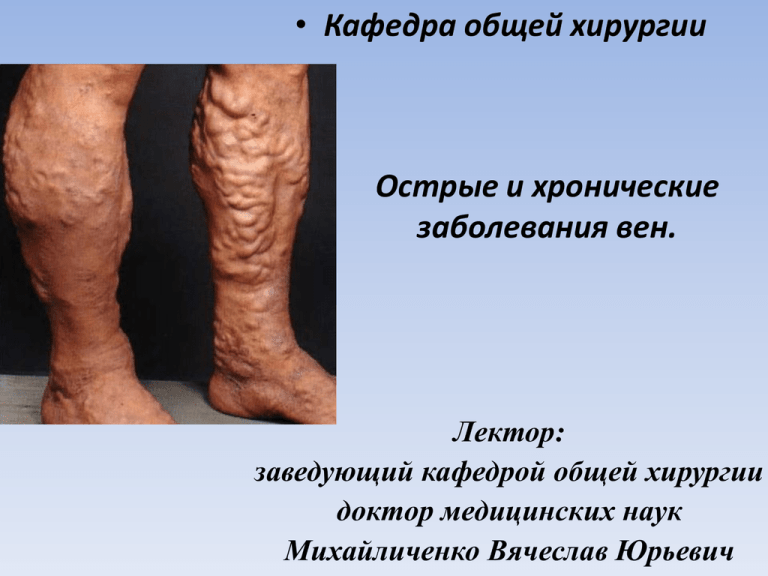
• Кафедра общей хирургии Острые и хронические заболевания вен. Лектор: заведующий кафедрой общей хирургии доктор медицинских наук Михайличенко Вячеслав Юрьевич Анатомия венозной системы нижней конечности Анатомия венозной системы нижней конечности (глубокая венозная система) Анатомия венозной системы нижней конечности (коммуникантные и перфорантные вены) 1 — кожа; 2 — подкожная клетчатка; 3 — поверхностный фасциальный листок; 4 — фиброзные перемычки; 5 — соединительнотканное влагалище подкожных магистральных вен; 6 — собственная фасция голени; 7 — подкожная вена; 8 — коммуникантная вена; 9 — прямая перфорантная вена; 10 — непрямая перфорантная вена; 11 — соединительнотканное влагалище глубоких сосудов; 12 — мышечные вены; 13 — глубокие вены; 14 — глубокая артерия. Перфорантные вены (коммуниканты) представляют собой тонкостенные венозные сосуды, соединяющие систему поверхностных и глубоких вен и обеспечивающие однонаправленный ток крови из поверхностных вен в глубокие. Это сосуды различного диаметра - от долей миллиметра до 2 мм, длинной до 15 см, чаще имеющие косой ход. Большинство из них содержат клапаны, ориентированные таким образом, что обеспечивают односторонний ток крови. Наряду с коммуникантами, содержащими клапаны, имеются так называемые нейтральные, или бесклапанные, перфоранты, расположенные преимущественно на стопе. Механизмы венозного оттока • Функция клапанного аппарата вен • работа «мышечной помпы». • остаточное артериальное давление после прохождения крови через систему микроциркуляции (vis a tergo) • пульсация соседних артерий. • присасывающее действие грудной клетки и диафрагмы при дыхании, правых отделов сердца в фазу диастолы (vis a fronte) • присасывающее действие сердца во время диастолы. • венозный тонус. Венозный отток от нижней конечности в норме Венозные клапаны • Расположены на всем протяжении вен нижних конечностей. • При нормальном венозном возврате ток крови всегда однонаправленный, восходящий. • Венозные клапаны предотвращают обратный ток крови книзу. Нормальный венозный отток Мышечная помпа голени обеспечивает снижение венозного давления в ортостазе до 30-40 мм Hg Мышечное сокращение ВД в положении лежа 20мм рт.ст. ВД в ортостазе 90-100 мм рт.ст. ВД при ходьбе 30-40 мм рт. Ст. Мышечное расслабление Присасывающее действие сердца и грудной клетки в обеспечении венозного оттока (Vis a fronte) ХЗВ Хроническое заболевание вен (ХЗВ) определяется как любое морфологическое или функциональное отклонение от нормы в венозной системе, которое проявляется в виде симптомов и/или признаков, указывающих на необходимость обследования и лечения. ХЗВ Классификация «СЕАР» Руководство для упорядоченного ведения документации C - Clinical E - Etiology A - Anatomic distribution P - Pathophysiology C - Clinical C0/ С0s Нет признаков +симптомы C1 Телеангиэктазии, ретикулярный варикоз C - Clinical C2 Варикозно расширенные вены C3 Отек C - Clinical C4 Изменения кожи – пигментация, липодерматосклероз, экзема C - Clinical C5 Зажившие варикозные язвы C6 Активные варикозные язвы Факторы риска развития ХЗВ Предрасполагающие факторы - Наследственность - Женский пол - Пожилой возраст - Тромбоз глубоких вен - Ожирение Образ жизни • • • Длительное пребывание в положении стоя, либо сидя Малоподвижный образ жизни Бедная клетчаткой пища Гормональные факторы • • Беременность Употребление оральных контрацептивов (?) Почему развивается ХЗВ? • Венозная гипертензия • Воспаление в стенке вены и клапанах Венозная система нижних конечностей Отток венозной крови из нижних конечностей – активный процесс • Артериальное давление • Внутрибрюшное давление • Сокращения мышц конечностей – так называемая “мышечная помпа” • Венозный тонус; • Присасывающее действие сердца Венозный рефлюкс – следствие воспаления и разрушения клапанов Вертикальный рефлюкс Венозная гипертензия и воспаление лежат в основе всех симптомов и признаков ХЗВ Генетическая предрасположенность, факторы риска Изменение тока крови Взаимодействие лейкоцитов и эндотелия Активация болевых рецепторов в микроциркуляторном русле и венах Боль Хроническое воспаление в стенке вен и клапанах Ремоделирование стенки вен и клапанов Несостоятельность клапанов, рефлюкс ХЗВ Adapted from JJ Bergan et al. N Engl J Med 2006 355:488-498 Нормальное венозное давление Венозная гипертензия Лейкоциты отсутствуют Активация и адгезия лейкоцитов Нарушения в микроциркуляторном русле Лейкоциты Эндотелий Адгезия повреждение Пропотевание плазмы Молекулы адгезии Свободные радикалы Протеолитические энзимы Воспаление Капилляры гиперпроницаемость МАКРОциркуляция Патофизиология ХЗВ Повреждение клапанов РЕФЛЮКС Варикозные вены МИКРОциркуляция СИМПТОМЫ И ОТЕК Повреждение капилляров Изменения кожи Венозные язвы Подходы к лечению С0 С1 С2 С3 Изменение образа жизни Консервативная терапия Компрессионная терапия Местное лечение Склеротерапия, хирургическое лечение Дрекралекс С4 С5 С6 Комплексное действие Детралекса Дрекралекс Повышает тонус вен Улучшает микроциркуляцию Стимулирует лимфатический отток Блокирует воспаление стенок вен и клапанов ХРОНИЧЕСКАЯ ВЕНОЗНАЯ НЕДОСТАТОЧНОСТЬ (ХВН) • • Хроническая венозная недостаточность (ХВН) – полиэтиологическое состояние (синдром), осложняющее все ХЗВ и характеризующееся хронической прогрессирующей венозной гипертензией, анатомической и патофизиологической дисфункцией вен (как клапанного аппарата, так и собственно венозной стенки), патологическим рефлюксом крови в поверхностных, глубоких и перфорантных венах, вторичными изменениями преимущественно покровных тканей конечности. Наличие ХВН является критерием декомпенсации ХЗВ Классификация ХВН нижних конечностей Степень ХВН Основные клинические симптомы 0 Отсутствуют 1 Синдром «тяжелых ног», преходящий отек 2 Стойкий отек, гипо- или гиперпигментация, липодермосклероз, экзема 3 Венозная трофическая язва /открытая или зажившая/ Классификация ВБ (РФ,2002) • Формы ВБ • - внутрикожный и подкожный сегментарный варикоз без патологического вено-венозного сброса; • - сегментарный варикоз с рефлюксом по поверхностным и/или перфорантным венам; • - распространенный варикоз с рефлюксом по поверхностным и перфорантным венам; • - варикозное расширение при наличии рефлюкса по глубоким венам • Степень хронической венозной недостаточности (0,1,2,3) • Осложнения: • - кровотечение, • - тромбофлебит, • - трофическая язва (с указанием локализации и стадии раневого процесса). Порядок и методики обследования больных ХЗВ • • • • • Сбор анамнестических данных, Физикальное обследование и проведение функциональных проб (Троянова - Тренделенбурга, Дельбе-Пертеса, Пратта, Гаккенбуха и др.) Ультразвуковая допплерография Ультразвуковое дуплексное и триплексное ангиосканирование Инвазивные методы диагностики (флебография, лимфография, сцинтиграфия) – при рецидивных формах заболевания, реконструктивных операциях на глубокой венозной и лимфатической системах Какие последствия может иметь варикозное расширение вен? Прежде всего: варикозная болезнь вен не является только косметической проблемой. Недооценка проблемы ведет к тому, что остаются без внимания неприятные, болезненные и опасные последствия заболевания. К ним относятся изъязвления, а также угрожающий тромбоз (закупорка вены сгустком крови с риском его отрыва и легочной эмболии). Заболевания часто начинается с отеков ног, особенно области лодыжек. Маленькие сосуды начинают постепенно менять цвет и становится синеватыми. В последствие это приводит к изменения всей лодыжки, ткань теряет свою упругость и уплотняется. С течением времени кожа начинает темнеть и приобретать коричневые оттенки. Часто варикозное расширение вен ведет к болезненному венозному воспалению. Под этим понимают образование сгустка крови в поверхностных венах с воспалением окружающих тканей. Нельзя недооценивать такие сгустки, так как они могут привести к закупорке больших и глубоких вен. Такой тромбоз создает опасность легочной эмболии при отрыве сгустка. Какие последствия может иметь варикозное расширение вен? Экзема Какие последствия может иметь варикозное расширение вен? Атрофические изменения кожи, депигментация Какие последствия может иметь варикозное расширение вен? Гиперпигментация Какие последствия может иметь варикозное расширение вен? Образование трофических язв Какие последствия может иметь варикозное расширение вен? Кровотечения Какие последствия может иметь варикозное расширение вен? Воспаление стенки вены (флебит) Какие последствия может иметь варикозное расширение вен? Венозный тромбоз Какие последствия может иметь варикозное расширение вен? Тромбоэмболия легочной артерии Тромбоэмболия легочной артерии • синдром, обусловленный эмболией легочной артерии или ее ветвей тромбом и характеризующийся резкими кардиореспираторными расстройствами, при эмболии мелких ветвей — симптомом образования геморрагических инфарктов легкого. Клиническая картина • Характерным проявлением является внезапно возникающая боль за грудиной разнообразного характера. У 42-87% больных наблюдается острая кинжальная боль за грудиной. При эмболии основного ствола легочной артерии возникают рецидивирующие загрудинные боли, обусловленные раздражением нервных аппаратов, заложенных в стенке легочной артерии. При эмболии мелких ветвей легочной артерии боли могут отсутствовать или быть завуалированы другими клиническими проявлениями. Продолжительность боли может различной от нескольких минут до нескольких часов. • Бывают острые боли в правом подреберье, сочетающиеся с парезом кишечника, икотой, симптомами раздражения брюшины, связанные с острым застойным набуханием печени при правожелудочковой недостаточности или развитием массивных инфарктов правого легкого. • При развитии в последующие дни инфаркта легкого отмечаются острые боли в грудной клетке, усиливающиеся при дыхании и кашле, они сопровождаются шумом трения плевры. • Вторая важнейшая жалоба больных — одышка. Она является отражением синдрома острой дыхательной недостаточности. Характерно внезапное возникновение одышки. Она бывает различной выраженности — от ощущения нехватки воздуха до очень выраженных проявлений. • Жалобы на кашель появляются уже на стадии инфаркта легкого, т.е. 2-3 сутки после легочной эмболии; в это время кашель сопровождается болями в грудной клетке и отхождением кровавой мокроты (кровохарканье наблюдается не более, чем у 25-30% больных). Клиническая картина (продолжение) • Кровохарканье обусловлено кровоизлиянием в альвеолы вследствие градиента между низким давлением в легочных артериях дистальнее эмбола и нормальным — в концевых ветвях бронхиальных артерий. Жалобы на головокружение, шум в голове, шум в ушах — обусловлены преходящей гипоксией мозга, при тяжелой степени — отеком мозга. Сердцебиение — характерная жалоба больных с ТЭЛА. Частота сердечных сокращений может быть более 100 в минуту. Критерии диагностики ТЭЛА • Мониторинг АД • Систолическое АД менее 90 мм рт. ст. или снижение более чем на 40 мм рт. ст. в течение 15 мин и более, если это не связано с аритмией, гиповолемией или сепсисом. • Признаками ТЭЛА являются: - Внезапно возникшая одышка, - Синюшность верхней части туловища, - Боль при дыхании за грудиной, - Кровохарканье, бронхиолоспазм, - При аускультации акцент 2 тона на легочной артерии, - Мигрирующие разнокалиберные хрипы в легких. К инстументальным методам диагностики относят: ЭКГ, ЭХОкардиографическое исследование, КТ, ангиопульмографию, сцинтиграфию легких. Острые тромбозы системы нижней полой вены • Венозный тромбоз - острое заболевание, в основе которого лежит образование тромба в просвете вены с элементами воспаления (тромбофлебит) и нарушением оттока венозной крови. Этиология и патогенез • Особыми факторами риска есть онкологические и эндокринные болезни, преклонный и стариковский век, операции на органах маленького таза, ортопедотравматологические операции, интравазальные агрессии (операции, инструментальные исследования). Для развития венозного тромбоза необходимые три условия (триада Вирхова): замедление кровообращения, повреждение внутренней стенки вены и изменения свертывальной системы крови - гиперкоагуляция. Классификация. • • • • • • • • • • • • • Тромбофлебит разделяют на тромбофлебит поверхностных и глубоких вен. За локализацией тромботического процесса: 1. Поверхностные вены: а) берцовый сегмент; б) острый восходящий тромбофлебит к средней трети бедра и к устью большой подкожной вены. 2. Глубокие вены - система нижней полой вены: а) вены, которые дренируют мышцы голени (острый тромбофлебит глубоких вен голени); б) подколенно-бедренный сегмент (острый тромбофлебит подколенной и бедренной вен); в) илеофеморальный сегмент (острый тромбофлебит подвздошной и бедренной вен, острый илеофеморальный тромбоз); г) подвздошный сегмент (острый тромбофлебит подвздошных вен). д) инфраренальный, ренальный и супраренальный сегменты нижней полой вены; е) объединенный вариант поражения кавоилеофеморального сегмента. ё) тотальный тромбоз всей глубокой венозной системы нижней конечности, следствием которого есть венозная гангрена конечности. • • • • • • За клиническим ходом: Острый. Подострый. Хронический. За стадиями тромботического процесса: Воспаление (3-10 дней). Организации тромба (10 дней - 3-6 месяцев). Реканализация (3-6 месяцев, развивается посттромбофлебитическая болезнь). Клиническая симптоматика отдельных локализаций тромбофлебитического процесса. • При обзоре проявляют гиперемию кожи, отек тканей по ходу тромбированной вены, незначительный отек и пастозность в участке голеностопного сустава и стопы. Пальпаторно по ходу тромбированной вены определяют болевой тяж разной степени плотности, местное повышение температуры, гиперстезию кожных покровов и паравазально болевые плотные инфильтраты разных размеров, наличие очагов флюктуации свидетельствует о гнойносептическом расплавлении тромбов. Лечебная тактика и выбор метода лечения. • Консервативное лечение есть методом выбора. Оно предусматривает применение нестероидных противовоспалительных средников (реопирина, пирабутола, диклофенака, индометацин, увольтарена, ибупрофена), венопротекторов (троксовазину, анавенолу, • венорутолу, ескузану), десенсибилизирующих препаратов (супрастину, тавегилу, • пипольфена, диазолина), анальгетиков, антикоагулянтов (фраксипарина, гепаринина, • синкумару, фенилина), местное лечение (компрессы с димексидом и его композициями, • гепариновой, бутадионовой, троксевазиновой мазями). • В острую стадию процесса обязательным является постельный режим. • Хирургическое лечение применяют для предотвращение распространению процесса и • тромбоемболических осложнений при остром восходящем тромбофлебите. • Используют: операцию ТрояноваТренделенбурга, перевязку малой подкожной вены в • месте впадения ее в подколенную, иссечение конгломератов тромбированных вен для • получения кровообращения в участке перфорантных вен. • При гнойно-септических осложнениях острого тромбофлебита поверхностных вен • проводят раскрытие и санацию гнойника. Острый тромбофлебит глубоких вен нижних конечностей. Клиника Специфическими признаками острого тромбофлебита глубоких вен голени есть симптом Хоманса болезненность в икрах при резком, тыльном, пассивном изгибании стопы; симптом Мозеса - боль при сжимании голени в передне-заднем и боковом направлениях; проба Ловенберга - с помощью манжетки сфигмоманометра, которая наложена на среднюю треть голени, давление доводят до 150 мм. рт.ст. Появление болезненности при давлении, низшем 150 мм. рт.ст., свидетельствует в пользу тромбофлебита глубоких вен, пробу расценивают как положительную. Лабораторные и инструментальные методы диагностики. • Сонография - уровень окклюзии и распостранения процесса. • Флебография дает возможность определить: блокаду вены, дефект наполнения, "ампутацию" глубоких венозных стволов, симптом "обтекание" тромба (флотация), отсутствие контрастирования магистральных вен и состояние колатерального кровообращения. • Радиоиндикационный метод с использованием радиомеченного фибриногена. Благодарю за внимание!
