особенности ухода за больными с пролежнями
advertisement
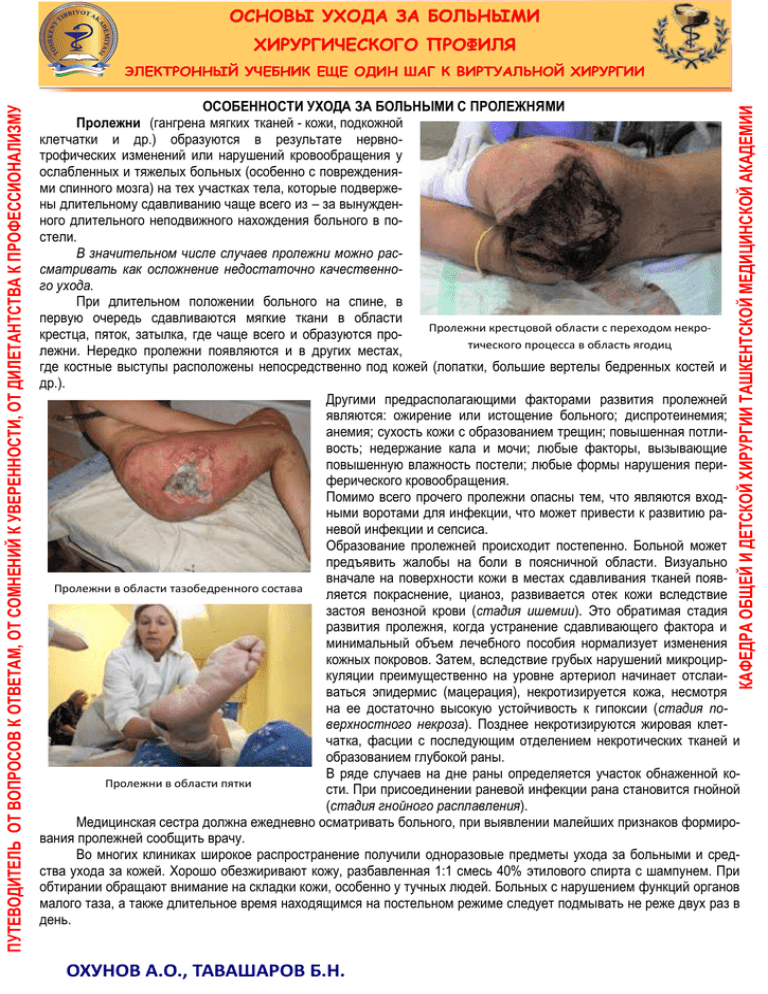
ОСНОВЫ УХОДА ЗА БОЛЬНЫМИ ХИРУРГИЧЕСКОГО ПРОФИЛЯ ОСОБЕННОСТИ УХОДА ЗА БОЛЬНЫМИ С ПРОЛЕЖНЯМИ Пролежни (гангрена мягких тканей - кожи, подкожной клетчатки и др.) образуются в результате нервнотрофических изменений или нарушений кровообращения у ослабленных и тяжелых больных (особенно с повреждениями спинного мозга) на тех участках тела, которые подвержены длительному сдавливанию чаще всего из – за вынужденного длительного неподвижного нахождения больного в постели. В значительном числе случаев пролежни можно рассматривать как осложнение недостаточно качественного ухода. При длительном положении больного на спине, в первую очередь сдавливаются мягкие ткани в области Пролежни крестцовой области с переходом некрокрестца, пяток, затылка, где чаще всего и образуются протического процесса в область ягодиц лежни. Нередко пролежни появляются и в других местах, где костные выступы расположены непосредственно под кожей (лопатки, большие вертелы бедренных костей и др.). Другими предрасполагающими факторами развития пролежней являются: ожирение или истощение больного; диспротеинемия; анемия; сухость кожи с образованием трещин; повышенная потливость; недержание кала и мочи; любые факторы, вызывающие повышенную влажность постели; любые формы нарушения периферического кровообращения. Помимо всего прочего пролежни опасны тем, что являются входными воротами для инфекции, что может привести к развитию раневой инфекции и сепсиса. Образование пролежней происходит постепенно. Больной может предъявить жалобы на боли в поясничной области. Визуально вначале на поверхности кожи в местах сдавливания тканей появПролежни в области тазобедренного состава ляется покраснение, цианоз, развивается отек кожи вследствие застоя венозной крови (стадия ишемии). Это обратимая стадия развития пролежня, когда устранение сдавливающего фактора и минимальный объем лечебного пособия нормализует изменения кожных покровов. Затем, вследствие грубых нарушений микроциркуляции преимущественно на уровне артериол начинает отслаиваться эпидермис (мацерация), некротизируется кожа, несмотря на ее достаточно высокую устойчивость к гипоксии (стадия поверхностного некроза). Позднее некротизируются жировая клетчатка, фасции с последующим отделением некротических тканей и образованием глубокой раны. В ряде случаев на дне раны определяется участок обнаженной коПролежни в области пятки сти. При присоединении раневой инфекции рана становится гнойной (стадия гнойного расплавления). Медицинская сестра должна ежедневно осматривать больного, при выявлении малейших признаков формирования пролежней сообщить врачу. Во многих клиниках широкое распространение получили одноразовые предметы ухода за больными и средства ухода за кожей. Хорошо обезжиривают кожу, разбавленная 1:1 смесь 40% этилового спирта с шампунем. При обтирании обращают внимание на складки кожи, особенно у тучных людей. Больных с нарушением функций органов малого таза, а также длительное время находящимся на постельном режиме следует подмывать не реже двух раз в день. КАФЕДРА ОБЩЕЙ И ДЕТСКОЙ ХИРУРГИИ ТАШКЕНТСКОЙ МЕДИЦИНСКОЙ АКАДЕМИИ ПУТЕВОДИТЕЛЬ ОТ ВОПРОСОВ К ОТВЕТАМ, ОТ СОМНЕНИЙ К УВЕРЕННОСТИ, ОТ ДИЛЕТАНТСТВА К ПРОФЕССИОНАЛИЗМУ ЭЛЕКТРОННЫЙ УЧЕБНИК ЕЩЕ ОДИН ШАГ К ВИРТУАЛЬНОЙ ХИРУРГИИ ОХУНОВ А.О., ТАВАШАРОВ Б.Н. ОСНОВЫ УХОДА ЗА БОЛЬНЫМИ ХИРУРГИЧЕСКОГО ПРОФИЛЯ 1. 2. 3. 4. 5. 6. 7. 8. 9. Профилактика пролежней. С целью профилактики пролежней необходимо: исключить наличие на постели крошек, складок; длительный контакт кожи с мокрым бельем; постельное белье должно быть без рубцов, заплаток, пуговиц; область спины, крестца 1-2 раза в день следует протирать камфорным или салициловым спиртом; необходимо подкладывать под костные выступы резиновые круги, обернутые негрубой тканью, ватно-марлевые и поролоновые подушки, валики и др. При длительном нахождении больного в кресле-каталке или инвалидной коляске поролоновые или другие прокладки подкладывают под ягодицы, спину и стопы больного. Лучше всего использовать функциональные кровати, и специальные Зоны максимального давления на тела поролоновые или противопролежневые матрацы, наполненные водой, воздухом или гелием; несколько раз в день (желательно каждые 2 часа) необходимо переворачивать больного, менять положение тела; для перемены положения тела больного нельзя сдвигать – только приподнимать, перекатывать и т. д.; при поворотах больного кожные покровы в местах возможного формирования пролежней нетравматично массируют, при мытье кожи исключают трение кусковым мылом; используют только жидкое мыло; если кожа сухая ее смазывают защитными кремами или мазями; при недержании мочи и кала использовать эффективные Резиновый круг моче- и калоприемники, впитывающие прокладки, простыни, памперсы и др.; обучать родственников правилам ухода за больным, обучать пациента технике изменения положения тела, в том числе с использованием технических приемов и специальных вспомогательных средств. при первых признаках пролежней: 1-2 раза в день смазывать места покраснения камфорным спиртом, разрезанным пополам лимоном, спиртовым раствором бриллиантового зеленого, 5-10% раствором марганцовокислого Смазывание места покраснения камфорным калия, проводить кварцевание. спиртом Противопролежневый матрац ОХУНОВ А.О., ТАВАШАРОВ Б.Н. КАФЕДРА ОБЩЕЙ И ДЕТСКОЙ ХИРУРГИИ ТАШКЕНТСКОЙ МЕДИЦИНСКОЙ АКАДЕМИИ ПУТЕВОДИТЕЛЬ ОТ ВОПРОСОВ К ОТВЕТАМ, ОТ СОМНЕНИЙ К УВЕРЕННОСТИ, ОТ ДИЛЕТАНТСТВА К ПРОФЕССИОНАЛИЗМУ ЭЛЕКТРОННЫЙ УЧЕБНИК ЕЩЕ ОДИН ШАГ К ВИРТУАЛЬНОЙ ХИРУРГИИ ОСНОВЫ УХОДА ЗА БОЛЬНЫМИ ХИРУРГИЧЕСКОГО ПРОФИЛЯ Положение больного в постели. Основным местом нахождения больного в стационаре является кровать. В зависимости от общего состояния больной принимает то или иное положение в постели. Запомните! Различают активное, пассивное и вынужденное положение. При активном положении больной может самостоятельно вставать с постели, сидеть и ходить. Надо помнить, что активное положение еще не говорит о легком лечении заболевания. При пассивном положении больной лежит в постели, встать, повернуться, изменить положение тела самостоятельно не может. Чаще это больные в бессознательном состоянии или неврологические больные с двигательным параличом. Вынужденное положение больной принимает сам для облегчения своего состояния. Так, при резкой одышке больной находится в положении сидя, при воспалении плевры (плеврит) – на больном боку. Положение больного в постели может в известной мере характеризовать состояние больного. Для создания удобного положения больного в постели используют функциональную кровать. С помощью ручек, расположенных в головном и ножном концах кровати, можно придавать ему удобное функциональное положение, улучшающее функцию того или иного органа или системы. Например, при выраженной одышке приподнимают головной конец кровати, создавая больному полусидящее положение, и опускают его до горизонтального уровня при падении артериального давления, одновременно поднимая ножной коней кровати. Необходимо, чтобы постель была удобной и опрятной, сетка хорошо натянута, с ровной поверхностью. Поверх сетки кладут матрац с чехлом. У тяжелобольных, находящихся на постельном режиме, по всей ширине чехла под ягодичную область подкладывают клеенку, края которой фиксируют (пришивают или подгибают под матрац). Сверху матраца стелется простыня, которая по всей длине подворачивается под края матраца так, чтобы она не собиралась в складки. У больных, страдающих одышкой, под спину надо положить 2-3 хорошо взбитые подушки, подставить подголовник, если нет функциональной кровати. Если больной прислоняется к стене, то под спину подкладывают подушку, а под ноги ставят скамеечку. Смена постельного и нательного белья. Смена постельного и нательного белья больного проводится в обязательном порядке не реже раза в неделю после гигиенической ванны и дополнительно – по мере необходимости. В зависимости от состояния больного существуют различные способы смены постельного белья. Больных, которым разрешено сидеть, пересаживают с постели на стул и производят смену постельного белья. Обращают внимание на то, чтобы на постели не было складок и швов, края простыни были заправлены под матрац. У тяжелобольных, при обильных выделениях из раны и т.д. под простыню необходимо постелить клеенку. Смену постельного белья у лежачих больных обычно выполняют два человека, применяя продольный или поперечный способы. Продольный способ (применяется в тех случаях, когда больному разрешено поворачиваться). Больного передвигают на край постели. Скатывают грязную простыню по длине в валик, расправляя на ее месте чистую. Перекладывают или поворачивают больного на другой край кровати. Убирают грязную и расправляют чистую простыни. Поперечный способ (применяется в тех случаях, когда больному запрещены активные движения в постели). Поднимают голову больного и верхнюю часть туловища. Убирают подушку. Грязную простыню складывают в виде валика, а на ее место помещают и расправляют до середины кровати чистую, кладут подушку, опускают голову. Приподнимают таз больного, скатывая грязную простыню, на ее место кладут чистую. Опускают таз больного. Поднимают ноги – полностью убирают грязную, заменяя ее чистой простыней. Смена нательного белья тяжелобольным. Смену нательного белья выполняют не реже одного раза в 7-10 дней и дополнительно по мере загрязнения. Смену белья у тяжелобольного производят следующим образом. Скатывают грязную рубашку до пояса, осторожно сдвигают ее к затылку. Поднимают обе руки больного. Освобождают голову, а затем руки больного. При повреждении руки, рубашку сначала снимают со здоровой. Затем с больной руки. При смене белья обязательно осматривают кожу на наличие пролежней и других особенностей. Одевают больного в обратном порядке. КАФЕДРА ОБЩЕЙ И ДЕТСКОЙ ХИРУРГИИ ТАШКЕНТСКОЙ МЕДИЦИНСКОЙ АКАДЕМИИ ПУТЕВОДИТЕЛЬ ОТ ВОПРОСОВ К ОТВЕТАМ, ОТ СОМНЕНИЙ К УВЕРЕННОСТИ, ОТ ДИЛЕТАНТСТВА К ПРОФЕССИОНАЛИЗМУ ЭЛЕКТРОННЫЙ УЧЕБНИК ЕЩЕ ОДИН ШАГ К ВИРТУАЛЬНОЙ ХИРУРГИИ ОХУНОВ А.О., ТАВАШАРОВ Б.Н.
