Хирургическое лечение субпериостального абсцесса нижней
advertisement

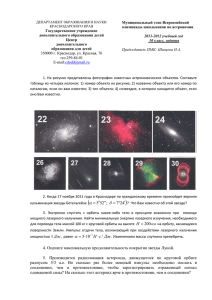
ДРУГИЕ РАЗДЕЛЫ ОФТАЛЬМОЛОГИИ УДК 611.714.6-089 Хирургическое лечение субпериостального абсцесса нижней стенки орбиты одонтогенного происхождения Г.М. Хакимова1, Е.А. Дроздова2, Л.Н. Тарасова2, Г.В. Кузнецова1, В.Ю. Шкаредных1 1 ГБУЗ 2 ГБОУ ОКБ № 3, центр травмы и неотложных состояний органа зрения, Челябинск; ВПО ЧелГМА Минздрава России, Челябинск Реферат Цель. Оптимизация хирургического лечения одонтогенного субпериостального абсцесса (СПА) нижней стенки орбиты. Материал и методы. За период с 2000 по 2012 гг. одонтогенный СПА нижней стенки орбиты диагностирован у 13 пациентов в возрасте от 13 до 64 лет (средний возраст – 35,7±9,6): мужчин 6, женщин 6 и детей 1. В диагностике использованы мультиспиральная компьютерная томография, магнитно-резонансная ангиография орбит, пазух носа, головного мозга, которые позволили определить экссудативную отслойку периоста, деструкцию нижней стенки орбиты, экссудат в пазухах носа, тромбофлебит вен орбиты. Результаты. Источником СПА был гнойный периодонтит, экстракция зуба с формированием свища в гайморову пазуху, гаймороэтмоидит. При одонтогенном происхождении инфекция проникает в орбиту одновременно контактным и гематогенным путем с развитием СПА, тромбофлебита вен орбиты, крылонебной ямки (5), тромбоза кавернозного синуса (4), сепсиса (E.coli, St.aureus). У 11 (84,6%) из 13 больных с СПА нижней стенки орбиты на фоне антибактериальной терапии выполнена операция – одномоментная поднадкостничная и наднадкостничная орбитотомия чрезкожным доступом вдоль ресничного края нижнего века (патент № 2370247 от 20.10.2009 г.). Одновременно оториноларингологом, челюстно-лицевым хирургом выполнены гаймороэтмоидотомия, ревизия верхней челюсти, дренирование крылонебной ямки. У 2 пациентов при поступлении установлен ошибочный диагноз – флегмона орбиты, что привело к неадекватному лечению, повторным операциям. Выводы. Предложенная операция оказалась эффективной у 90%: позволила исключить повторные хирургические вмешательства, получить клиническое выздоровление на 1218 сутки с хорошим косметическим эффектом, сохранением зрительных функций, у 1 поздно поступившего больного с абсцессом головного мозга – летальный исход. Ключевые слова: субпериостальный абсцесс орбиты, тромбофлебит вен орбиты, одонтогенная инфекция, орбита, придаточные пазухи носа. Офтальмохирургия.– 2013.– № 1.– С. 55-60. ABSTRACT The surgical treatment of the subperiosteal abscess of the low orbital wall G.M. Khakimova2, E.A. Drozdova1, L.N. Tarasova1, G.V. Kuznetsova2, V.Y. Shkarednikh2 1 The 2 The Chelyabinsk State Medical Academy, Chelyabinsk; Chelyabinsk Regional Clinical Hospital № 3, Chelyabinsk Purpose. Optimization of surgical treatment of the odontogenic subperiosteal abscess (SPA) of the low orbital wall. Material and methods. From 2000 to 2012 the odontogenic SPA of the low orbital wall was diagnosed in 13 patients aged from 13 to 64: male 6, female 6, children 1. There were applied the multyspiral computed tomography, the magnetic resonance angiography of the orbit, paranasal sinuses, brain and were found: an exudative detachment of periosteum, destruction of the low bone wall of orbit, exudate in the paranasal sinuses, thrombophlebitis of orbital veins. ОФТАЛЬМОХИРУРГИЯ / 1•2013 Results. The sources of SPA were purulent periodontitis, extraction of tooth with formation fistula into maxillary sinus, sinusitis. Infection of the odontogenic origin penetrate into orbit by contact and hematogenic ways simultaneously with the development of SPA, thrombophlebitis of veins of orbit, pterygopalatine fossa (5), thrombosis of cavernous sinus (4), sepsis (E.coli, St.aureus). 11 (84,6%) out of 13 patients with the odontogenic SPA against the background antibiotic therapy were operated on: «single–stage subperiosteal and supraperiosteal orbitotomy by transcutaneous approach along ciliary border of inferior eyelid» 55 Г.М. Хакимова, Е. А. Дроздова и др. ДРУГИЕ РАЗДЕЛЫ ОФТАЛЬМОЛОГИИ (patent for invention № 2370247 from 20.10.2009). At the same time maxillaryethmoidotomia, operative exploration of maxilla, drainage pterygopalatine fossa were performed. 2 patients were given the wrong admission diagnosis – orbit phlegmon, which led to inadequate treatment, reoperations. Conclusion. The innovated operation turned to be highly effective in 90% of patients, it made possible to exclude repeat- ed surgical operations, to receive clinical recovery within 12-18 days with good cosmetic effect, preservation of visual functions. In one case lethal outcome was observed, but the patient with brain abscess was hospitalized too late. Key words: subperiosteal abscess of the orbit, thrombophlebitis of orbital veins, odontogenic infection, the orbit, paranasal sinuses. Ophthalmosurgery.– 2013.– No. 1.– P. 55-60. О донтогенный субпериостальный абсцесс орбиты (СПА) – острое воспаление костной стенки с экссудативной отслойкой периоста на фоне гнойного периодонтита, вторичного гаймороэтмоидита [6-8]. Заболевание трудно диагностируется, отличается тяжелым течением с развитием интраорбитальных (ишемическая нейрооптикопатия, тромбофлебит вен орбиты) и интракраниальных (менингит, абсцесс головного мозга, тромбоз кавернозного синуса) осложнений, которые могут приводить к слепоте, летальному исходу [3, 4]. Традиционным методом хирургического лечения поднадкостничного абсцесса глазницы является транскутанная маргинальная поднадкостничная орбитотомия, разработанная С.С. Головиным в 1904 г. [5, 10]. Однако хирургическое лечение СПА путем маргинальной орбитотомии у 90% пациентов неэффективно [14]. Кроме того, данная операция не позволяет купиро- вать тромбофлебит вен орбиты при осложненном течении заболевания [1]. Операция может привести к развитию послеоперационных осложнений: формированию грубого втянутого рубца нижнего века; деформации глазной щели; развитию лимфостаза; энофтальма [2, 9, 12]. В связи с этим выполняются повторные реконструктивные хирургические вмешательства [11, 13]. Все это свидетельствует об актуальности разработки новых хирургических подходов лечения субпериостального абсцесса орбиты. Цель Оптимизация хирургического лечения СПА нижней стенки орбиты. Материал и методы За период с 2000 по 2012 гг. в офтальмологическом отделении ГБУЗ ОКБ № 3 субпериостальный абсцесс Для корреспонденции: Хакимова Гузель Мансуровна, канд. мед. наук, врач-офтальмолог офтальмологического отделения центра травмы и неотложных состояний органа зрения; Кузнецова Галина Владимировна, канд. мед. наук, врач-оториноларинголог отделения челюстно-лицевой хирургии; Шкаредных Виктор Юрьевич, зав. отделением компьютерной и магнитно-резонансной томографии, врач-рентгенолог ГБУЗ ОКБ № 3, центр травмы и неотложных состояний органа зрения Адрес: 454021, Челябинск, просп. Победы, 287 Тел.: (351) 749-9743, факс: (351) 741-6717 Дроздова Елена Александровна, докт. мед. наук, профессор кафедры офтальмологии факультета послевузовского и дополнительного профессионального образования, международный консул Всемирного общества воспалительных заболеваний глаз (International Ocular Inflammation Society) по Российской Федерации; Тарасова Лариса Николаевна, докт. мед. наук, профессор, действительный член РАЕН, засл. деятель науки РФ (02.05.1933-30.11.2011) ГБОУ ВПО ЧелГМА Минздрава России Адрес: 454092, Челябинск, ул. Воровского, 64 Тел.: (351) 749-96-00, факс: (351) 260-7755 56 орбиты диагностирован у 51 пациента, из них у 38 (74,5%) выявлен СПА верхней и внутренней стенок орбиты риносинусогенного происхождения, у 13 (25,5%) – абсцесс нижней стенки орбиты одонтогенного происхождения (возраст больных от 13 до 64 лет (средний возраст – 35,7±9,6), мужчин – 6, женщин – 6 и детей – 1). Острота зрения – см. табл. В диагностике абсцесса глазницы и его осложнений у всех использованы лучевые методы исследования орбит, придаточных пазух носа, головного мозга: обзорная рентгенография (РУМ–20, Se 16,7%); мультиспиральная компьютерная томография – МСКТ (LightSpeed 16 GE, Se 88,9%) и магнитно-резонансная ангиография (Signa Excite (1,5T) GE). Чувствительность (Se) лучевых методов оценивалась на выявлении экссудативной отслойки периоста, верифицированной во время операции. Лабораторные методы исследования включали общий анализ крови, бактериологическое исследование крови, экссудата из орбиты и пазух носа. Проведены консультации специалистов: челюстно-лицевого хирурга, оториноларинголога, невролога, нейрохирурга. У 2 из 13 больных при поступлении установлен ошибочный диагноз – флегмона орбиты, что привело к неадекватному лечению: выполнена традиционная наднадкостничная орбитотомия. У 11 (84,6%) с СПА нижней стенки орбиты на фоне антибактериальной терапии выполнена разработанная в клинике операция – одномоментная поднадкостничная и наднадкостничная орбитотомия чрезкожным доступом вдоль ресничного края нижнего века (патент № 2370247 от 20.10.2009 г.). ОФТАЛЬМОХИРУРГИЯ / 1•2013 Хирургическое лечение субпериостального абсцесса... ДРУГИЕ РАЗДЕЛЫ ОФТАЛЬМОЛОГИИ Таблица Острота зрения у пациентов с субпериостальным абсцессом нижней стенки орбиты при поступлении и после лечения (абс. n; отн. %) Острота зрения При поступлении, n=13 При выписке, n=13 0,8 -0,5 1 – 7,7% 4 – 30,7% 0,4-0,1 3 – 23,1% 3 – 23,1% 0,02 3 – 23,1% 1 – 7,7% 1/pr.l.certa 2 – 15,3% – 1/pr.l.incerta 1 – 7,7% 1 – 7,7% 0 3 – 23,1% 3 – 23,1% летальный исход 1 (7,7%) Техника операции: под интубационным наркозом поэтапно проводят: разрез кожи нижнего века в 2 мм от ресничного края с отсепаровкой кожно-мышечного лоскута века до края орбиты (рис. 1а); поднадкостничная орбитотомия включает разрез периоста с ревизией нижней стенки орбиты, удалением костных секвестров, двойным дренированием СПА в верхнечелюстную пазуху и наружу в рану; при наднадкостничной орбитотомии выполняют рассечение тарзо-орбитальной фасции, дренирование ретробульбарной клетчатки в рану (рис. 1б); накладывают направляющие швы на рану в зоне дренажей (рис. 1в). Одновременно оториноларинголог, челюстно-лицевой хирург устраняют источник инфицирования орбиты: вскрытие придаточных пазух носа с восстановлением оттока секрета из пазух в полость носа; ревизия верхней челюсти, периосто- а вокс, Zyvox). Дополнительно применяли дезинтоксикационные, антикоагулянтные, противовоспалительные препараты. Результаты томия, удаление пораженных зубов, вскрытие и дренирование области тромбофлебита вен лица и крылонебной ямки. В послеоперационном периоде проводят ежедневные перевязки 2-3 раза в сутки, промывание ран по дренажам растворами антисептиков (Furacilinum 0,02%, Chlorhexidinum 0,05%, Kalii permanganas 0,1%). Дренажи из орбиты удаляют поэтапно после исчезновения гнойного отделяемого: первый из ретробульбарной клетчатки – на 4-5 сутки, затем из поднадкостничного пространства – на 5-6 сутки. Одновременно всем пациентам назначали антибактериальную терапию, включающую препараты широкого спектра: цефалоспорины III-IV поколений; карбапенемы. При наличии анаэробной микрофлоры использовали метронидазол – metronidazolum (Метрогил, Metrogil), линезолид – linezolid (Зи- Субпериостальный абсцесс нижней стенки диагностирован у 13 больных. Источником инфицирования орбиты явился хронический периодонтит, который возник на фоне кариеса, пульпита постоянных зубов верхней челюсти: у 10 (76,9%) из 13 пациентов отмечено поражение второго премоляра (15 зуб) и первого, второго моляра (соответственно зубы: 16, 17, 26, 27); а также у 2 больных отмечена патология резца (12), у 1 – третьего моляра (28) по результатам осмотра стоматолога. Провоцирующим фактором у 10 (76,9%) пациентов явилась экстракция зуба с возможной перфорацией стенки верхнечелюстной пазухи, формированием свища (7) и наличием фрагмента корня зуба в гайморовой пазухе (1), верифицированного на операции (рис. 2ж); а также контузия с переломом нижней стенки орбиты – у 2. Следует отметить, что после удаления зуба развился периостит с последующим формированием остеомиелита верхней челюсти. Пациенты повторно обращались в стоматологическую поликлинику, где выполнена ревизия лунки удаленного зуба с промыванием растворами антисептиков, периостотомия (у 5). При повышении температуры, появлении гнойного отделяемого из лунки зуба, гиперемии кожи, отека век и щечной области пациенты поступали в стационар в разные сроки – преимущественно в первые б в Рис. 1. Техника операции: а) доступ; б) поднадкостничная орбитотомия (1), наднадкостничная орбитотомия (2); в) направляющие швы ОФТАЛЬМОХИРУРГИЯ / 1•2013 57 Г.М. Хакимова, Е. А. Дроздова и др. ДРУГИЕ РАЗДЕЛЫ ОФТАЛЬМОЛОГИИ а б в г д е ж 3 суток после экстракции зуба, а 2 больных обратились через 2-3 мес. после удаления зуба. Из них 1 пациентка принимала преднизолон (10 мг) в связи с идиопатической тромбоцитопенией, что обусловило медленное течение заболевания. У всех имел место остеомиелит верхней челюсти, вторичный контактный гнойный гаймороэтмоидит на основании клинического обследования и лучевых методов исследования (рис. 2д, е). 58 Рис. 2. Пациентка Р., 37 лет. Диагноз: субпериостальный абсцесс нижней стенки правой орбиты, одонтогенный гнойный гаймороэтмоидит, тромбофлебит вен лица, остеомиелит верхней челюсти, состояние после экстракции 16 зуба (3 суток назад): а) при поступлении; б) 1 сутки после операции: под- и наднадкостничная орбитотомия, вскрытие тромбофлебита лица, гаймороэтмоидотомия, ревизия верхней челюсти; в) 7 сутки после операции. Лучевые методы исследования: г) рентгенограмма орбит и придаточных пазух носа, передняя полуаксиальная проекция: затемнение правой верхнечелюстной пазухи. Компьютерная томограмма, аксиальная (д, ж) и фронтальная (е) проекции: д) экссудат в проекции лунки удаленного 16 зуба верхней челюсти справа; е) деструкция (разрежение) губчатой костной ткани верхней челюсти в проекции лунки удаленного 16 зуба, экссудат в гайморовой пазухе, деструкция нижней стенки орбиты, экссудативная отслойка периоста с пузырьками воздуха вдоль нижней стенки орбиты справа; ж) инородное тело – фрагмент корня зуба в правой верхнечелюстной пазухе, верифицированный на операции У всех больных с субпериостальным абсцессом нижней стенки орбиты отмечалось повышение температуры тела до 39-40°С, выраженный интоксикационный синдром, ригидность затылочных мышц. При клиническом обследовании определялась гиперемия кожи, плотный отек преимущественно нижнего века, болезненность при пальпации по нижнему орбитальному краю, хемоз в нижнем сегменте, субконъюнктивальное кровоизлияние, незна- чительный экзофтальм кпереди и кверху, ограничение подвижности глаза книзу (рис. 2а). У всех пациентов развились интраорбитальные осложнения: неврит зрительного нерва (8), ишемическая нейрооптикопатия с потерей зрения (5), тромбофлебит вен орбиты (6). В крови выявлен лейкоцитоз, нейтрофильный сдвиг влево, высокая СОЭ, гиперкоагуляция. При рентгенографии орбит и придаточных пазух носа обнаруОФТАЛЬМОХИРУРГИЯ / 1•2013 Хирургическое лечение субпериостального абсцесса... жено затемнение верхнечелюстной пазухи (рис. 2г). При МСКТ выявлены: экссудат в пазухах носа, деструкция нижней стенки орбиты, экссудативная отслойка периоста, верифицированные во время операции, что позволило подтвердить контактный путь инфицирования орбиты. У 2 больных с хроническим гайморитом контузионная травма способствовала прямому пути инфицирования орбиты через трещину костной стенки (рис. 3). У 5 (38,5%) из 13 пациентов отмечалось осложненное течение субпериостального абсцесса с молниеносным развитием тромбофлебита вен лица и крылонебной ямки, тромбоза кавернозного синуса (4) на фоне сепсиса. При магнитно-резонансной ангиографии выявлено расширение верхней глазной вены, затруднение венозного оттока (рис. 4), что подтвердило гематогенный путь инфицирования орбиты из полости рта по лицевой, угловой венам и по венам крылонебной ямки через нижнюю глазничную щель. Осложненное течение СПА наблюдали на фоне сахарного диабета, туберкулеза легких, гепатита В. В экссудате орбиты выявлены ассоциации грамотрицательных микроорганизмов (Klebsiella, E. coli); аэробов и анаэробов (Staph. аureus, Strept. viridans, Enterococcus faecium), резистентных к антибиотикам, аналогичные микрофлоре полости рта. У 4 пациентов с сепсисом в крови обнаружены устойчивые к антибиотикам E. coli (2), Staph. aureus (2). Разработанная операция одномоментной поднадкостничной и наднадкостничной орбитотомии чрезкожным доступом вдоль ресничного края нижнего века, выполненная у 11 пациентов с одонтогенным СПА, оказалась эффективной у 10: позволила купировать инфекцию в орбите, пазухах носа и полости рта на 1218 сутки с хорошим косметическим эффектом (рис. 2б, в), сохранением зрительных функций. Динамика остроты зрения представлена в табл. При этом у 10 больных выполнена одномоментная операция, включающая вскрытие орбиты, пазух носа, зоны тромбофлебита вен лица и периостотомию, у 1 пациентки проведена повторная операция. Так, у больной, страдающей сахарным диабетом 2-го типа, диаОФТАЛЬМОХИРУРГИЯ / 1•2013 ДРУГИЕ РАЗДЕЛЫ ОФТАЛЬМОЛОГИИ Рис. 3. Компьютерная томограмма, фронтальная проекция: экссудат в гайморовой пазухе справа, перелом нижней стенки орбиты, экссудативная отслойка периоста (прямой путь инфицирования орбиты из пазухи носа при контузионной травме) Рис. 4. МР-ангиограмма, аксиальная проекция: расширенные вены правой орбиты с повышенной проницаемостью сосудистой стенки гностирован гнойный гайморит, субпериостальный абсцесс орбиты, осложненный ишемической нейрооптикопатией, тромбофлебитом вен орбиты, возникший через 2 суток после удаления зуба. В день поступления в стационар произведена разработанная одномоментная поднадкостничная и наднадкостничная орбитотомия чрезкожным доступом вдоль ресничного края нижнего века в сочетании с гайморотомией, периостотомией. В течение последующих 2 суток развился тромбофлебит вен крылонебной ямки, тромбоз кавернозного синуса. Выполнена повторная операция, включающая вскрытие области тромбофлебита вен височной области, крылонебной ямки, ревизия нижней стенки орбиты с дополнительным удалением костных секвестров. Ранее выполненная неполноценная ревизия нижней стенки орбиты объяснялась наличием выраженного экзофтальма вследствие отека ретробульбарной клетчатки. Кроме того, пациентке произведена смена таблетированного препарата на инсулин короткого действия и назначен гепарин с контролем показателей крови. Неблагоприятный исход мы наблюдали у больного с гепатитом В, поздно поступившего в клинику в крайне тяжелом состоянии через 3 недели после экстракции зуба, с развитием сепсиса (MRSA), абсцесса головного мозга, пневмонии. Проведенные хирургические вмешательства: трепанация черепа, удаление и дренирование субдуральной эмпиемы головного мозга, вскрытие и дренирование пазух носа, наднадкостничная и поднадкостничная орбитотомия с дренированием абсцесса орбиты и ретробульбарной клетчатки, периостотомия и секвестрэктомия верхней челюсти в зоне удаленного зуба, эффекта не имели, отмечен летальный исход на 4 сутки после операции. Обсуждение Эффективность предложенной операции объясняется широким хирургическим доступом, полноценной ревизией нижней стенки орбиты, удалением костных секвестров, некротизированного периоста, дренированием субпериостального абсцесса орбиты в верхнечелюстную пазуху и наружу в рану. Одновременно дополнительно выполненная наднадкостничная орбитотомия позволяет снизить внутриорбитальное давление, предупредить развитие ишемической нейрооптикопатии, купировать тромбофлебит вен орбиты при осложненном течении СПА. Тромбофлебит вен орбиты предопределяет развитие флегмоны орбиты, как самое тяжелое осложнение СПА. Субпериостальный абсцесс и флегмона орбиты часто имеют одинаковую симптоматику. Ошибочная диагностика приводит к повторным неоднократным хирургическим вме- 59 Г.М. Хакимова, Е. А. Дроздова и др. ДРУГИЕ РАЗДЕЛЫ ОФТАЛЬМОЛОГИИ шательствам. Так, субпериостальный абсцесс орбиты не был диагностирован до операции у 2 пациентов, установлен диагноз – флегмона орбиты, выполненная операция – транскутанная маргинальная наднадкостничная орбитотомия (по Головину С.С., 1900) – эффекта не имела. Состояние больного оставалось тяжелым, гнойно-воспалительный процесс в орбите не купирован. При повторно выполненном МСКТ выявлена экссудативная отслойка периоста нижне-наружной стенки орбиты, гаймороэтмоидит. Выполнена поднадкостничная орбитотомия с удалением некротизированного периоста, дренированием абсцесса в гайморову пазуху и наружу в рану; гаймороэтмоидотомия с восстановлением оттока секрета из пазухи в полость носа и рта. В результате повторной операции инфекция купирована через 4 недели, сформировался грубый рубец нижнего века, деформация глазной щели, энофтальм, фиброз ретробульбарной клетчатки. Отсутствие эффекта от первой операции объяснялось наличием сохраняющейся деструкции костной стенки и экссудативной отслойки периоста (абсцесса орбиты). Заключение У 25,5% пациентов с гнойно-воспалительным заболеванием орбиты при одонтогенном происхождении инфекция проникает в орбиту одновременно контактным и гематогенным путем с развитием субпериостального абсцесса, тромбофлебита вен орбиты, тромбоза кавернозного синуса, сепсиса. В диагностике и лечении заболевания необходимо участие разнопрофильных специалистов. Операция одномоментной поднадкостничной и наднадкостничной орбитотомии чрезкожным доступом вдоль ресничного края нижнего века в лечении СПА нижней стенки орбиты одонтогенного происхождения осложненного и неосложненного течения оказалась высокоэффективной, позволила исключить повторные хирургические вмешательства, получить клиническое выздоровление с хорошим косметическим результатом у 90% пациентов. Данный способ хирургического лечения СПА нижней стенки орбиты может быть применим в любой многопрофильной больнице, где есть специалисты, владеющие гаймороэтмоидотомией, орбитотомией. Литература 1. Азнабаев Б.М., Цыглин А. А., Латыпова Э. А., Абдурашитов Р.Ш., Жуманиязов А.Ж., Мухамадеев Т.Р. Флегмоны и другие воспалительные заболевания орбиты.– М.: Август Борг, 2012.– 296 с. 2. Бровкина А.Ф. Болезни орбиты: Руководство для врачей.– 2-е изд., перераб. и доп.– М.: Мед. информ. агентство, 2008.– 256 с. 3. Гилазетдинов К.С., Миронов А. А. Орбитальные осложнения гнойно-воспалительных заболеваний (ГВЗ) околоносовых пазух (ОНП): лечебно-диагностический алгоритм и организация лечебной помощи // Поражения органа зрения: Материалы юбил. науч. конф., посв. 190-летнему юбилею основания каф. офтальмологии ВМА им. С.М. Кирова / Под ред. Э.В. Бойко.– СПб., 2008.– С. 50-51. 4. Голубев С.Ю., Куроедов А.В., Зозуля Т. А. и др. Редкий случай тромбоза кавернозного синуса одонтогенной природы с контрлатеральным эндофтальмитом и абсцессом лобной доли // Клиническая офтальмология.– 2002.– № 4.– С. 183-184. 5. Кравченко Д.В. Лечебно-диагностический алгоритм при гнойном параназальном синусите и риносинусогенных орбитальных осложнениях: Автореф. дис. … д-ра мед. наук.– М., 2007.– 38 с. 6. Рафаилов В.В., Болгова Л.П., Андреева И.Г. Одонтогенный острый гнойный гаймороэтмоидит, осложненный флегмонами обеих орбит, периорбитальным целлюлитом и экстрадуральным абсцессом лобной доли головного мозга // Вестник оториноларингологии.– 2008.– № 6.– С. 35-36. 7. Хакимова Г.М. Субпериостальный абсцесс орбиты // Вестник офтальмологии.– 2008.– № 2.– С. 57-60. 8. Blake F., Siegert I., Wedl I.. et al. The acute orbit: etiology, diagnosis and therapy // J. Oral. Maxillofac. Surg.– 2006.– Vol. 64, № 1.– P. 87-93. 9. Caruso P. A., Watkins L.M., Suwansaard P. et al. Odontogenic orbital inflammation: clinical and CT findings – initial observations // Radiology.– 2006.– Vol. 239, № 1.– Р. 187-194. 10. Hatano A., Shiva A. Surgical treatment of subperiosteal abscess of the orbit // Nippon Iibiinkoko Gakkai kaiho.– 2006.– Vol. 109, № 5.– P. 447-454. 11. Koch F., Breil P., Marroquin B. et al. Abscess of the orbit arising 48h after root canal treatment of a maxillary first molar // Int. Endod. J.– 2006.– Vol. 39, № 8.– P. 657-664. 12. Munoz-Guerra M., Gonzales-Garcia R., Capote A. et al. Subperiostal abscess of the orbit: an unusual complications of the third mollar // Oral. Surg. Oral. Pathol. Oral. Radiol. Endod.– 2006.– Vol. 102, № 5.– P. 9-13. 13. Tarasova L.N., Khakimova G.M., Drozdova E.À., Kuznetsova G.V., Kuvykina D.M. The surgical survice of the odontogenic subperiosteal abscess of the low orbital wall // Joint Congress of SOE/AAO 4-7 June 2011: abstract book.– Geneva, Switzerland, 2011.– P. 218. 14. Youssef O.H., Bilyk J.R., Stefanyszyn M. A. Odontogenic orbital cellulitis: report of free cases and review of the literature // European oculoplastic meeting 13-16 September 2006: programme book scientific meeting.– London, 2006.– P. 463. Поступила 03.07.2012 60 ОФТАЛЬМОХИРУРГИЯ / 1•2013