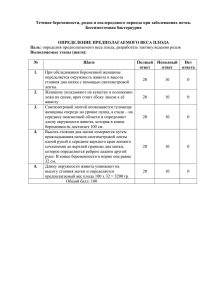
Основы сестринского дела - Кемеровский областной
advertisement

Департамент охраны здоровья Кемеровской области Государственное бюджетное образовательное учреждение среднего профессионального образования «Кемеровский областной медицинский колледж» СБОРНИК тестовых заданий для государственной итоговой аттестации по специальности 060102 Акушерское дело Кемерово 2012 г. Основы сестринского дела Тесты безопасности с эталонами ответов Выберите номер правильного ответа 1. К отходам класса А относятся: 1. не токсичные, не имеющие контакта с биологическими жидкостями 2. потенциально инфицированные отходы, материалы и выделения, загрязненные кровью 3. органические операционные, патологоанатомические отходы 4. чрезвычайно опасные отходы 2. Срок использования растворов, применяемых при химическом методе дезинфекции 1. 7 дней 2. 1 день 3. однократно 4. до изменения цвета раствора 3. Длительность кипячения в 2% растворе гидрокарбоната натрия при дезинфекции медицинского инструментария (в минутах) 1. 60 2. 45 3. 30 4. 15 4. Температура моющего раствора при предстерилизационной очистке медицинского инструментария (в º С) 1. 55-65 2. 45-50 3. 25-35 4. 18-20 5. Оптимальный режим стерилизации воздушным методом изделий из стекла и металла 1. температура 180ºС, время 120 мин. 2. температура 180ºС, время 60 мин. 3. температура 160ºС, время 60 мин. 4. температура 120ºС, время 45 мин. 6. Оптимальный режим использования 6% перекиси водорода с целью стерилизации медицинских инструментов (температура в град., время в мин) 1. температура — 40, время — 250 2. температура — 18, время —240 3. температура — 50, время — 180 4. температура — 50, время — 120 Основы сестринского дела Выберите номер правильного ответа 1. Основоположницей ухода за пациентом является: 1. Дарья Севастопольская 2. Екатерина Бакунина 3. Флоренс Найтингейл 4. Верджиния Хендерсон 2. Противопоказания для применения грелок: 1. местное согревание отдельных участков тела 2. кровотечение 3. почечная колика 4. инфильтрат 3. Документ регламентирующий, назначения: 1. приказ мз № 720 2. приказ МЗ № 408 3. приказ МЗ № 288 4. ОСТ 42-21-2-85 обработку предметов 4. Положение Фаулера: 1. полулёжа, полусидя 2. на боку 3. на животе 4. на спине 5. Несуществующий способ обработки рук: 1. гигиенический 2. терапевтический 3. хирургический 4. социальный 6. Предупреждением травм позвоночника важно заниматься: 1. при перемещении грузов 2. дома и на работе 3. 12 часов в сутки 4. 24 часа в сутки 7. Для обработки полости рта используются салфетки: 1. чистые 2. прокипяченные 3. продезинфицированные 4. стерильные 8. Время подсчета пульса при аритмии: медицинского 1. 60 сек 2. 45 сек 3. 30 сек 4. 15 сек 9. Укажите один из необязательных по ОСТУ 42-21-2-85 этапов обработки многоразового инструмента 1. дезинфекция 2. преддезинфекционное промывание 3. предстерилизационная очистка 4. стерилизация 10. Местом постановки подкожной инъекции не является: 1. наружная поверхность плеча 2. подлопаточная область 3. внутренняя поверхность предплечья 4. передне-боковая поверхность брюшной стенки 11. В период высокой температуры пациент должен соблюдать: 1. общий режим 2. палатный режим 3. постельный режим 4. строгий постельный режим 12. При недержании мочи у женщин в ночное время желательно использовать: 1. памперсы 2. резиновое судно 3. металлическое судно 4. съёмный мочеприёмник 13. Лаборатория, осуществляющая исследование крови на содержание антител и ВИЧ: 1. бактериологическая 2. клиническая 3. биохимическая 4. иммунологическая 14. Газоотводную трубку ставят максимум на: 1. 1 час 2. 30 минут 3. 2 часа 4. 10 минут 15. Наружную часть трахеостомической трубки может удалять: 1. медицинская сестра 2. врач 3. пациент 4. родственники пациента 16. Понятие, включающее в себя обобщение медицинских знаний и человеческих ценностей: 1. сестринский процесс 2. деонтология 3. биоэтика 4. компетенция 17. Лекарственные средства, входящие в список «А» и «Б», хранятся в: 1. холодильнике 2. сейфе 3. процедурном кабинете 4. на посту, в шкафу 18. Ингаляционно можно вводить лекарственные вещества: 1. жидкие 2. газообразные 3. порошкообразные 4. суспензии 19. Внутрикожно вводят: 1. туберкулин 2. клофелин 3. ампициллин 4. кордиамин 20. Основными путями передачи ВИЧ-инфекции, эпидемиологическое значение, являются: 1. парентеральный, половой, вертикальный 2.воздушно-капельный, парентеральный, вертикальный 3. алиментарный, трансмиссивный, половой 4. трансмиссивный, парентеральный, половой имеющими 21. Омертвение ткани - это: 1. гематома 2. инфильтрат 3. некроз 4. абсцесс 22. Количество уровней в иерархии основных жизненноважных потребностей по Маслоу: 1. четырнадцать 2. десять 3. пять 4. три 23. Страх смерти является проблемой: 1. психологической 2. физической 3. социальной 4. духовной 24. К субъективному методу сестринского обследования относится: 1. определение отёков 2. расспрос пациента 3. измерение артериального давления 4. знакомство с данными медицинской карты 25. При осмотре пострадавшего в первую очередь определяют: 1. дыхание 2. сознание 3. пульс 4. проходимость дыхательных путей 26. Необратимым этапом умирания организма является: 1. клиническая смерть 2. агония 3. биологическая смерть 4. предагония 27. К потребностям выживаемости, согласно иерархии Маслоу относится потребность: 1. дышать 2. избегать опасности 3. поддерживать температуру тела 4. общаться 28. Первый этап сестринского процесса: 1. планирование объёма сестринских вмешательств 2. выявление проблем пациента 3. сбор информации о пациенте 4. определение целей сестринского ухода 29. К факторам риска падения пациента не относится: 1. нарушение равновесия 2. переохлаждение 3. возраст старше 65 лет 4. нарушение зрения 30. С целью удаления корочек из носовой полости используют: 1. вазелиновое масло 2. 3% р-р перекиси водорода 3. 10% р-р камфорного спирта 4. 70% р-р этилового спирта 31. Для второго слоя согревающего компресса следует взять: 1. бинт 2. 6 слоёв марлевой салфетки 3. вощёную бумагу 4. вату 32. Размер личной зоны комфорта у большей части людей: 1. 40 см 2. 1,2 м 3. 3,6 м 4. 13,6 м 33. Наибольшее значение в развитии внутрибольничной инфекции имеет: 1. вирусоноситель, бактерионоситель 2. вода 3. предметы ухода 4. пища 34. Вопрос объема санитарной обработки пациента решает: 1. медицинская сестра 2. врач 3. старшая медицинская сестра 4. процедурная сестра 35. Для профилактики пролежней положение пациента меняют каждые: 1. 24 часа 2. 12 часов 3. 6 часов 4. 2 часа 36. При остром инфекционном назначается диета №: 1. 13 2. 10 3. 6 4. 3 заболевании, лихорадочном состоянии 37. Во избежание вредного воздействия лекарственных препаратов на организм медицинской сестры необходимо: 1. носить халат и колпак 2. носить халат с длинными рукавами 3. носить полный комплект защитной одежды 4. носить перчатки 38. Повышение АД называется: 1. гипотенция 2. гипертенция 3. гипертония 4. гипертермия 39. Вещество, выделяемое медицинской пиявкой при прокусывании: 1. гирудин 2. гепарин 3. гистамин 4. гиалин 40. Пузырь со льдом местно следует применять при: 1. приступе почечной колики 2. артритах 3. пневмонии 4. кровотечении 41. При критическом падении температуры тела артериальное давление: 1. снижается 2. резко падает 3. повышается 4. резко повышается 42. При катетеризации мочевого пузыря медицинская сестра имеет право использовать катетер: 1. любой 2. мягкий 3. полужесткий 4. жёсткий 43. Соотношение количества выпитой и выделенноймой жидкости называется: 1. суточный диурез 2. водный баланс 3. анурез 4. дневной диурез 44. Показания для промывания желудка: 1. острый аппендицит 2. острое отравление 3. запор 4. желудочное кровотечение 45. Эффект от масляной клизмы наступает: 1. через 5-10 минут 2. 20-30 минут 3. через 8-10 часов 4. сразу 46. Количество порций желчи, получаемых при дуоденальном зондировании: 1. 9 2. 8 3. 4 4. 3 47. Состав аптечки первой помощи, согласно приказу ДОЗН ко № 545 «О профилактике профессиональных заражений вич0инфекции и других гемоконтактных инфекций»: 1.10% альбуцид, 96% этиловый спирт, лейкопластырь 2. 5% спиртовый р-р йода, 96% этиловый спирт, лейкопластырь 3. 5% спиртовый р-р йода, 70% этиловый спирт, лейкопластырь 4. марганцево-кислый калий (навеска, 70% этиловый спирт, лейкопластырь) 48. Энтеральным следует называть способ введения лекарств: 1. внутримышечно 2. внутривенно 3. подкожно 4. перорально (через рот) 49. Концентрация спирта для обработки места инъекции (в градусах): 1. 96 2. 80 3. 75 4. 70 50. Антибиотики чаще всего вводят: 1. подкожно 2. внутрикожно 3. внутримышечно 4. внутривенно 51. При попадании воздуха в сосуд развивается осложнение: 1. воздушная эмболия 2. тромбофлебит 3. некроз 4. инфильтрат 52. Программный документ «Философия сестринского дела в России» был принят в: 1. Каменск-Подольске в 1995 г. 2. Москве в 1993 г. 3. Санкт-Петербурге в 1991 г. 4. Голицино в 1993 г. 53. Вирус СПИД поражает: 1. нервную систему 2. половую систему 3. иммунную систему 4. желудочно-кишечный тракт 54. Количество этапов сестринского процесса: 1. два 2. три 3. четыре 4. пять 55. Независимый тип сестринского вмешательства: 1. обучение пациента правилам личной гигиены 2. промывание желудка 3. закапывание капель в глаза 4. дуоденальное зондировани 56. Если дыхательные пути проходимы, далее проверяется: 1. сознание 2. пульс 3. дыхание 4. болевой синдром 57. К областям деятельности сестринского персонала относится: 1. диагностика заболеваний 2. лечение заболеваний 3. профилактика заболеваний 4. лечение травм 58. Второй этап сестринского процесса: 1. планирование объёма сестринских вмешательств 2. выявление проблем пациента 3. сбор информации о пациенте 4. определение целей сестринского процесс 59. К объективным методам сестринского обследования относится: 1. беседа с родственниками пациента 2. расспрос пациента 3. измерение артериального давления 4. знакомство с данными медицинской карты 60. Положение Симса называется: 1. промежуточное между положением лёжа на животе и лёжа на боку 2. лёжа на спине 3. лёжа на животе 4. полулёжа и полусидя 61. При появлении трещин на губах медицинская сестра обрабатывает их: 1. вазелином 2. 3% р-ром перекиси водорода 3. 5% р-ром калия перманганата 4. 70% р-ром этилового спирта 62. Розовое окрашивание инструментов при протирании их ватой, смоченной в 1% растворе фенолфталеина (положительная фенолфталеиновая проба указывает на то что: 1. на инструментах осталась кровь 2. стерилизация в сухожаровом шкафу была достаточной 3. Стерилизация водяным насыщенным паром (в автоклаве) была достаточной 4. инструменты недостаточно отмыты от моющего раствора 63. Цель сестринского процесса: 1. определение очерёдности мероприятий ухода 2. установление природы заболеваемости 3. удовлетворение основных потребностей организма 4. назначение лечения 64. К социальным потребностям относятся: 1. сон 2. уважение 3. жажда 4. питание 65. Осознаваемый психологический или физиологический дефицит чего-либо, отражаемый в восприятии человека: 1. зависимость 2. отчуждение 3. потребность 4. мотивация 66. Температура моющего раствора при предстерилизационной очистке (в º С): 1. 18 – 20 2. 25 – 35 3. 40 – 45 4. 50 –55 67. Цели сестринского ухода бывают: 1. общими 2. личными 3. неконкретными 4. краткосрочными 68. Количество дыхательных движений в минуту у взрослого в норме: 1. 10 – 12 2. 12 – 16 3. 16 –20 4. 20 –24 69. Одно из свойств пульса: 1. гипотония 2. частота 3. тахипноэ 4. атония 70. По ритму пульс различают: 1. частый 2. твердый 3. ритмичный 4. редкий 71. Клиническая картина вирусных гепатитов В и С: 1. отеки конечностей 2. одышка, акроцианоз 3. желтуха, темная моча, обесцвеченный кал 4. повышение артериального давления, повышение температуры тела 72. Проведение первого этапа сестринского процесса требует: 1. согласия лечащего врача 2. согласия старшей сестры 3. согласия заведующего отделением 4. умения проводить беседу с пациентом 73. Заключительный этап сестринского процесса включает: 1. выбор приоритетов 2. установление проблем пациента 3. определение целей 4. определение эффективности проводимого сестринского ухода 74. К «видам повседневной деятельности» человека относится всё, кроме: 1. прогулки 2. умывания 3. нормального дыхания 4. просмотра телепередач 75. Полное уничтожение микроорганизмов, спор и вирусов называется: 1. дезинфекцией 2. стерилизацией 3. дезинсекцией 4. дератизацией 76. К термическому методу дезинфекции относится: 1. УФО – ультрафиолетовое облучение 2. полное погружение в дезинфектант 3. кипячение 4. 2-кратное протирание дезраствором 77. При работе с порошкообразными химическими веществами медперсонал должен надевать перчатки только: 1. резиновые 2. хлопчатобумажные 3. латексные 4. силиконовые 78. При планируемой беременности акушерка должна быть освобождена от работы с цитостатиками: 1. до наступления и в течение всей беременности 2. в первые недели беременности 3. в течение всей беременности 4. во второй половине беременности 79. ЦСО – это: 1. центральное стерилизационное отделение 2. централизованное стерилизационное отделение 3. централизованное специализированное отделение 4. централизованное стерильное отделение 80. В состав ЦСО входит: 1. кабинет врача 2. стерильный блок 3. процедурный кабинет 4. изолятор 81. Генеральная уборка палат проводится: 1. 1 раз в неделю 2. 1 раз в 10 дней 3. 1 раз в квартал 4. 1 раз в месяц 82. Способ транспортировки пациента из приёмного покоя в отделение определяет: 1. медицинская сестра приёмного отделения 2. старшая медсестра приёмного отделения 3. заведующий приёмным отделением 4. врач 83. Постельное бельё тяжелобольному пациенту меняют: 1. 1 раз в 10 дней 2. 1 раз в 7 дней 3. 1 раз в день 4. по мере загрязнения 84. Наиболее частая область образования пролежней при положении лёжа на спине: 1. крестец 2. подколенная ямка 3. бедро 4. голень 85. Предмет ухода, используемый при искусственном кормлении: 1. дуоденальный зонд 2. толстый желудочный зонд 3. поильник 4. назогастральный зонд 86. При ушибе в первые часы применяют: 1. согревающий компресс 2. горячий компресс 3. грелку 4. пузырь со льдом 87. Согревающий компресс противопоказан при: 1. отите 2. инфильтрате 3. тонзиллите 4. ушибе в первые часы 88. Количество периодов, выделяемых в развитии лихорадки: 1. один 2. два 3. три 4. четыре 89. В первом периоде лихорадки возможно применение: 1. влажного обтирания 2. холодного компресса 3. грелки 4. пузыря со льдом 90. Конечная цель паллиативной медицины: 1. улучшение качества жизни пациента 2. полная реабилитация 3. выздоровление пациента 4. помощь друзьям и членам семьи 91. Профессиональный уход осуществляют: 1. родственники пациента 2. друзья и знакомые 3. медицинские работники 4. работники социальной службы 92. Место для внутрикожной инъекции выбирают чаще: 1. на внутренней поверхности предплечья 2. на передней поверхности брюшной стенки 3. на передне-наружной поверхности бедра 4. в подлопаточной области 93. При попадании 10% хлорида кальция в ткани развивается осложнение: 1. тромбофлебит 2. инфильтрат 3. некроз 4. абсцесс 94. После постановки очистительной клизмы опорожнение кишечника, как правило, наступает через (в часах): 1. 8 –10 2. 5 –6 3. 2 -3 4. 1 –1,5 95. Для постановки сифонной клизмы надо приготовить чистой воды (в литрах): 1. 8 – 10 2. 5 – 6 3. 2 – 3 4. 1 –1,5 96. Шприц Жане применяется для: 1. промывания полостей 2. подкожных инъекций 3. внутримышечных инъекций 4. внутривенных инъекций 97. При гипертензии положение пациента должно быть: 1. лёжа без подушки 2. лёжа с приподнятыми ногами 3. лежа с приподнятой головой 4. сидя 98. Укажите лекарство, которое применяется сублингвально при приступе стенокардии (боли в сердце): 1. хлоралгидрат 2. препараты 3. нитроглицерин 4. фестал 99. Одним из первых признаков бессознательного состояния пациента является отсутствие: 1. дыхания 2. пульса 3. давления 4. реакции на окружающее 100. Артериальное давление при критическом падении температуры тела: 1. не меняется 2. снижается 3. резко снижается 4. повышается Терапия Выберите номер правильного ответа 1. Этиотропное лечение пневмонии – это применение: 1. бронхолитиков 2. отхаркивающих 3. антибиотиков 4. жаропонижающих 2. Основной симптом эмфиземы легких: 1. боль в грудной клетке 2. влажный кашель 3. кровохарканье 4. одышка 3. Для плевральной пункции необходимо приготовить: 1. иглу длиной 10-15 см 2. иглу Дюфо 3. иглу Кассирского 4. троакар 4. Пофилактике обострения бронхиальной астмы способствует: 1. усиление питания 2. устранение гиподинамии 3. отказ от алкоголя 4. прекращение контакта с аллергеном 5. Заболевание, характеризующееся расширенных бронхах: 1. абсцесс легкого 2. бронхоэктатическая болезнь 3. крупозная пневмония 4. экссудативный плеврит развитием гнойного воспаления 6. Индивидуальная карманная плевательница должна быть заполнена на ¼: 1. кипяченой водой 2. физиологическим раствором 3. 25% раствором натрия гидрокарбоната 4. раствором хлорамина 7. Пикфлоуметрия – это определение: 1. дыхательного объема легких 2. жизненной емкости легких 3. остаточного объема легких 4. пиковой скорости выдоха 8. Пациент должен тщательно полоскать рот после применения ингалятора: 1. вентолина 2. бекотида 3. беротека 4. астмопента в 9. Приоритетная проблема пациента во время приступа бронхиальной астмы: 1. головная боль 2. кашель с мокротой 3. резкая слабость 4. удушье 10. Психологическая проблема пациента при раке легкого: 1. экспираторная одышка 2. приступообразный непродуктивный кашель 3. тревога за исход заболевания 4. нарушение сна 11. Физиологическая проблема пациента при заболеваниях органов дыхания: 1. сухой кашель 2. колющая боль в области сердца 3. беспокойство за исход заболевания 4. неумение пользоваться карманным ингалятором 12. Фактор риска заболеваний дыхательной системы: 1. ожирение 2. нарушение режима питания 3. переохлаждение 4. тяжелый физический труд 13. Для остановки легочного кровотечения применяют: 1. гемостатики, витамины С, К 2. антикоагулянты, витамин С 3. гемостатики, антигистаминные 4. витамины С, К, антигистаминные 14. Нормальное число дыхательных движений в минуту: 1. 10-12 2. 18-20 3. 16-18 4. 12-16 15. При крупозной пневмонии воспалительный процесс захватывает: 1. ацинус 2. долю 3. сегмент 4. дольку 16. Клиника сухого плеврита: 1. нарастающая одышка, цианоз 2. одышка с затрудненным выдохом, сухие хрипы 3. боль в грудной клетке, усиливающаяся при кашле и вдохе 4. одышка с затрудненным вдохом, влажные хрипы 17. При абсцессе легкого мокрота: 1. «ржавая» 2. трёхслойная 3. двухслойная 4. пенистая розовая 18. Методом профилактики застойной пневмонии является: 1. строгий постельный режим 2. дыхательная гимнастика 3. применение бронхолитиков 4. применение отхаркивающих 19. Мокроту на посев собирают: 1. в карманную плевательницу 2. в сухую чистую банку 3. в стерильную банку 4. в стерильную пробирку 20. Пониженное содержание кислорода в крови называется: 1. гиперкапния 2. гипоксемия 3. гипоксия 4. асфиксия 21. У пациента во время приступа бронхиальной астмы одышка: 1. смешанная 2. инспираторная 3. отсутствует 4. экспираторная 22. Потенциальная проблема пациента с туберкулезом легких: 1. кашель с мокротой 2. легочное кровотечение 3. одышка 4. похудание 23. Беременность вызывает следующие изменения в дыхательной системе: 1. сухость слизистых 2. одышку 3. кашель 4. появление хрипов 24. Во второй половине беременности туберкулез легких протекает: 1. с выраженной клинической картиной 2. малосимптомно 3. с интоксикацией 4. без интоксикации 25. Для купирования приступа бронхиальной астмы используют: 1. сальбутамол, беротек 2. анальгин, преднизолон 3. аспирин, димедрол 4. этазол, энап 26. Признаки начавшегося легочного кровотечения: 1. рвотные массы цвета «кофейной гущи» 2. алая пенистая кровь при кашле 3. тёмные сгустки в большом количестве 4. удушье с кровохарканьем 27. Основной метод диагностики пневмонии: 1. бронхоскопия; 2. рентгенография 3. бронхография 4. спирография 28. Пневмосклероз – это: 1. безвоздушное лёгкое 2. развитие в лёгких соединительной ткани 3. воспаление лёгочной ткани 4. повышенная воздушность легочной ткани 29. Для уточнения диагноза бронхоэктатической болезни применяют: 1. бронхографию 2. томографию 3. рентгенографию 4. флюорографию 30. Плевральную пункцию проводят для: 1. разъединения плевральных сращений; 2. отсасывания мокроты из бронхов; 3. промывания бронхов 4. удаления жидкости с диагностической и лечебной целью 31. Ведущие симптомы бронхиальной астмы: 1. удушье с затруднённым вдохом, кашель со слизистой мокротой 2. кашель с кровохарканием, одышка; 3. удушье с затруднённым вдохом, сухие свистящие хрипы; 4. удушье с затруднённым выдохом, сухие свистящие хрипы 32.Мокрота при обострении бронхоэктатической болезни: 1. слизисто-гнойная; 2. вязкая стекловидная; 3. «ржавая» 4. алая пенистая 33. Для купирования приступа бронхиальной астмы у беременных нельзя применять: 1. эуфиллин 2,4% - 10,0 мл на физ. растворе в\в 2. атропин 0,1% - 05 мл п\к 3. ингаляции беротека 4. прерывистое вдыхание увлажненного кислорода 34. При аускультации легких выслушиваются: 1. везикулярное дыхание 2. влажные хрипы 3. сухие, свистящие хрипы 4. шум трения плевры у пациентов с бронхиальной астмой 35. Основную роль в развитии инфекционной формы бронхиальной астмы играют: 1. ферменты и бактерии 2. бактерии и вирусы 3. вирусы и антибиотики 4. антибиотики и древесная пыль 36. Приоритетная проблема пациентов с туберкулезом легких: 1. снижение аппетита 2. утомляемость; 3. субфебрилитет 4. кровохарканье 37. Дети, родившиеся у матери, больной туберкулезом легких: 1. не подлежат изоляции 2. не должны вакцинироваться 3. подлежат изоляции 4. нуждаются в постановке реакции Манту 38. Наиболее частая причина легочного кровотечения: 1. рак лёгкого 2. кандидоз лёгких 3. паразитарные болезни 4. пневмония 39. Контрастное вещество, применяемое при бронхографии: 1. билигност 2. йодолипол 3. верографин 4. сульфат бария 40. Ателектаз – это: 1. повышенная воздушность лёгочной ткани 2. воспаление лёгочной ткани 3. спадение легочной ткани 4. развитие в лёгких соединительной ткани 41. Инфекционно-аллергическое бронхоспазмом, называется: 1. острый бронхит 2. бронхоэктатическая болезнь 3. бронхиальная астма 4. сердечная астма заболевание, 42. Причиной образования бронхоэктазов служат: 1. хронический бронхит, пневмосклероз 2. частые ОРЗ, хронический тонзиллит 3. бронхиальная астма, эмфизема легких 4. рак лёгких 43. При крупозной пневмонии мокрота: 1. слизисто-гнойная 2. гнойная 3. «ржавая» 4. вязкая, стекловидная 44. Симптомы экссудативного плеврита: 1. нарастающая одышка, цианоз 2. сильные боли в грудной клетке 3. лихорадка, кашель со «ржавой» мокротой 4. приступы удушья, кашель со скудной мокротой 45. Мокроту для исследования собирают трехкратно при: 1. раке лёгкого 2. туберкулёзе лёгкого 3. крупозной пневмонии 4. остром бронхите 46. Правила приема фуросемида: 1. после завтрака с препаратами калия 2. до еды 3 раза в сутки 3. утром, натощак характеризующееся 4. утром натощак, с препаратами калия 47. Для подтверждения диагноза инфаркт миокарда применяют: 1. исследование пульса и измерение АД 2. ЭКГ, биохимическое исследование крови 3. УЗИ, рентген грудной клетки 4. перкуссию и аускультацию сердца 48. С целью профилактики гипертонической болезни необходимо: 1. не курить, избегать переохлаждений, не переедать 2. ограничить употребление соли, избегать стрессов 3. не курить, санировать очаги хронической инфекции 4. ограничить физическую нагрузку, не злоупотреблять алкоголем 49. Больной с гипертоническим кризом жалуется на: 1. головную боль, боль в пояснице, дизурические явления 2. общую слабость, головокружение, сухость во рту 3. сильную головную боль, шум в ушах, мелькание «мушек» 4. слабость, холодный пот, боли в животе 50. При гипертоническом кризе появился кашель с пенистой мокротой – это: 1. крупозная пневмония 2. лёгочное кровотечение 3. отек легкого 4. бронхиальная астма 51. Кошачье «мурлыканье» наблюдается при: 1. стенозе митрального клапана 2. недостаточности митрального клапана 3. недостаточности аортального клапана; 4. стенозе аортального клапана 52. При диете №10 ограничивают: 1. жареные и острые блюда 2. сладости, кондитерские изделия 3. соль и жидкость 4. мясные и рыбные консервы 53. Раннее осложнение инфаркта миокарда: 1. приступ стенокардии 2. кардиосклероз 3. кардиогенный шок 4. повторный инфаркт миокарда 54. Первая помощь при обмороке: 1. поставить грелку и горчичники 2. дать нитроглицерин, усадить пациента 3. уложить с приподнятым ножным концом 4. применить пеногашение 55. Медикаментозное лечение при гипертонической болезни: 1. сезонное 2. непрерывное 3. только при кризах 4. отсутствует 56. Ревматизм – это заболевание, при котором: 1. поражается соединительная ткань суставов 2. поражается соединительная ткань всего организма, преимущественно сердечно-сосудистой системы 3. поражается соединительная ткань сердца; 4. поражается соединительная ткань кожи 57. Для стеноза левого атриовентрикулярного отверстия характерно: 1. систолический шум 2. диастолический шум 3. отсутствие шума 4. шум трения перикарда 58. Наиболее опасное нарушение ритма для беременной: 1. экстрасистолия 2. пароксизмальная тахикардия 3. мерцательная аритмия 4. нарушение проводимости 59. При беременности объем циркулирующей крови: 1. не изменяется 2. уменьшается 3. увеличивается 4. увеличивается в I триместре беременности и уменьшается во II-III 60. При атеросклерозе в крови повышается содержание: 1. углеводов 2. холестерина 3. электролитов 4. трансаминазы 61. При стенокардии боль локализуется: 1. за грудиной, в области сердца 2. в области сердца, в правом подреберье 3. в правом подреберье, в поясничной области 4. в поясничной области 62. Типичная клиническая форма инфаркта миокарда: 1. астматическая 2. абдоминальная 3. болевая 4. церебральная 63. Клинические проявления сердечной астмы: 1. рвота и увеличение печени 2. увеличение печени и удушье 3. удушье и кашель с пенистой мокротой 4. кашель с пенистой мокротой и асцит 64. Перед инъекцией гепарина необходимо сделать анализ крови на: 1. билирубин 2. холестерин 3. свертываемость 4. трансаминазы 65. Для уточнения диагноза «гипертоническая болезнь» необходимо: 1. измерение АД, консультация окулиста, запись ЭКГ 2. проведение спирографии, измерение АД 3. измерение АД, проведение доплерографии 4. подсчет пульса, исследование крови и мочи 66. Доврачебная помощь при инфаркте миокарда: 1. ввести наркотический анальгетик, вызвать врача 2. успокоить, провести кислородотерапию 3. уложить, дать нитроглицерин, вызвать врача 4. применить пеногашение, наложить венозные жгуты 67. Недостаточное количество гемоглобина в крови: 1. ишемия 2. анемия 3. гипоксия 4. гипоксемия 68. Основная проблема пациента при стенокардии: 1. тахикардия 2. одышка 3. загрудинная боль с иррадиацией в левую руку 4. снижение АД 69. Беременность противопоказана при: 1. гипертонической болезни 1 степени 2. нейроциркуляторной дистонии 3. митральном стенозе с НК II - III стадии 4. недостаточности митрального клапана 70. Профилактикой ранних осложнений инфаркта миокарда является: 1. соблюдение строгого постельного режима 2. выполнение легкой физкультуры 3. проведение витаминотерапии 4. профилактика не требуется 71. Боль при инфаркте миокарда снимается: 1. нитроглицерином 2. анальгетиками и нитроглицерином 3. анальгетиками наркотического действия 4. спазмолитиками 72. Основная причина инфаркта миокарда: 1. гипертоническая болезнь 2. атеросклероз коронарных артерий 3. повышение уровня сахара в крови 4. физическая нагрузка 73. Клинические проявления коллапса: 1. бледность, холодный пот, шум в ушах 2. гиперемия лица, шум в ушах, мелькание «мушек» 3. бледность, пот, резкое ощущение голода 4. сухая гиперемированная кожа, сильная жажда 74. Позднее осложнение инфаркта миокарда: 1. сердечная астма 2. рецидив инфаркта миокарда 3. кардиогенный шок 4. мерцательная аритмия 75. Способ подачи кислорода при отеке легких: 1. кислород пропускают через воду 2. кислород вводят подкожно 3. кислород пропускают через спирт 4. кислород вводят энтерально 76. Планируя беседу об особенностях питания у пациентов с гипертонической болезнью, акушерка предложит ограничить/исключить: 1. овощи 2. кофе 3. фрукты 4. молочные продукты 77. Кожная форма ревматизма проявляется в виде: 1. папул 2. пузырьков 3. везикул 4. кольцевой эритемы 78. Диета, назначаемая пациентам в активную фазу ревматизма: 1. № 5 2. №1 3. №10 4. №15 79. Порок сердца, наиболее опасный для беременной женщины: 1. недостаточность митрального клапана 2. стеноз левого атриовентрикулярного отверстия 3. стеноз устья аорты 4. недостаточность клапанов аорты 80. Лактация у здоровой женщины: 1. не оказывает влияние на работу сердца 2. уменьшает нагрузку на сердце 3. увеличивает нагрузку на сердце 4. влияние на сердце зависит от частоты кормления 81. Диетотерапия при атеросклерозе предусматривает ограничение: 1. животных жиров 2. растительных жиров 3. белков 4. минеральных солей 82. Приступ стенокардии купируется: 1. настойкой валерианы 2. димедролом 3. нитроглицерином 4. анаприлином 83. Приоритетная психологическая проблема пациента с острым инфарктом миокарда: 1. страх смерти 2. апатия 3. снижение памяти 4. раздражительность 84. Клинические проявления кардиогенного шока: 1. холодный липкий пот, заторможенность 2. холодный липкий пот, резкое падение АД 3. холодный липкий пот, резкое падение АД, нитевидный пульс 4. холодный липкий пот, резкое падение АД, нитевидный заторможенность пульс, 85. Скопление жидкости в брюшной полости – это: 1. анасарка 2. гидроторакс 3. асцит 4. гидроперикард 86. Распространенные отеки подкожной клетчатки по всему телу – это: 1. асцит 2. гидроперикард 3. гидроторакс 4. анасарка 87. Положение пациента в постели с хронической сердечной недостаточностью: 1. горизонтальное (без подушки) 2. с приподнятым головным концом 3. на правом боку 4. на левом боку 88. Симптом «перемежающей хромоты» развивается в результате: 1. атеросклероза сосудов нижних конечностей 2. варикозного расширения вен нижних конечностей 3. тромбофлебита нижних конечностей 4. флеботромбоза сосудов нижних конечностей 89. Доза бициллина-5 при профилактике ревматизма: 1. 600 тыс единиц действия 1 раз в неделю 2. 1 млн ЕД 2 раза в месяц 3. 1 млн 500 тыс ЕД 1 раз в месяц 4. 1 млн 200 тыс ЕД 2 раза в месяц 90. Тактика акушерки при инфаркте миокарда: 1. обеспечить покой, нитроглицерином под язык, горчичники на область сердца 2. дать капли корвалола 3. 3.наркотические анальгетики, с последующей госпитализацией на носилках 4. пиявки на область сосцевидного отростка 91. Доврачебная помощь при сердечной астме: 1. горчичники на сердце 2. уложить, согреть пациента 3. усадить, свесив ноги с кровати, жгуты поочередно на нижние конечности на 20 минут, пеногашение 4. уложить с опущенным головным концом 92. Этиология ревматизма: 1. бета-гемолитический стрептококк 2. золотистый стафилококк 3. вирус герпеса 4. риккетсии 93. Ацетилсалициловую кислоту рекомендуют принимать: 1. за 10мин. до еды 2. за 20 мин. до еды 3. за 30 мин. до еды 4 после еды 94. Потенциальная проблема при приеме ацетилсалициловой кислоты: 1. рвота; 2. снижение аппетита 3. желудочное кровотечение 4. кишечная непроходимость 95. Возможные осложнения при приеме преднизолона: 1. одышка, легочное кровотечение 2. головная боль, снижение АД 3. повышение АД, гипергликемия, ожирение 4. лихорадка, нарушение слуха 96. Симптом атеросклероза мезентериальных артерий: 1. лихорадка 2. слабость 3. боли в животе 4. снижение АД 97. Большое количество холестерина содержат: 1. крупы, бобовые 2. фрукты, ягоды 3. рыба, овощи 4. яйца, икра 98. Функциональный класс стабильной стенокардии характеризует: 1. состояние сердечной мышцы 2. объем сердечного выброса 3. переносимость физических нагрузок 4. наличие факторов риска 99. Аэрозольная форма нитроглицерина: 1. нитронг 2. нитросорбид 3. нитрогранулонг 4. нитроминт 100. Эффект действия нитроглицерина наступает через (мин): 1. 1-3 2. 10-15 3. 20-25 4. 30-40 101. При застое крови в малом круге кровообращения пациенту необходимо обеспечить положение: 1. горизонтальное без подушки 2. горизонтальное с приподнятыми ногами 3. сидя, с опущенными ногами 4. положение значения не имеет 102. Основной симптом гастралгической формы инфаркта миокарда: 1. боль в животе 2. головная боль 3. загрудинная боль 4. приступ удушья 103. Больному инфарктом миокарда необходима госпитализация: 1. в первые часы заболевания 2. на 2-е сутки заболевания 3. на 3-и сутки заболевания 4. на 4-е сутки заболевания 104. Отеки сердечного происхождения появляются: 1. утром на лице 2. утром на ногах 3. вечером на лице 4. вечером на ногах 105. синюшное окрашивание губ и кончиков пальцев – это: 1. гиперемия 2. иктеричность 3. акроцианоз 4. диффузный цианоз 106. Подготовка больного к анализу кала на скрытую кровь: 1. исключить углеводы, жиры 2. исключить жиры, жидкость 3. исключить черный хлеб, молоко, капусту 4. исключить мясо, рыбу, зелень, яйца 107. Наиболее эффективный стимулятор желудочной секреции: 1. сернокислая магнезия 2. мясной бульон 3. пентагастрин 4. капустный отвар 108. Подготовка больного к холецистографии включает: 1. диету с резким ограничением белка 2. промывание желудка 3. приём контрастного вещества 4. специальной подготовки нет 109. Контрастное вещество, используемое при внутривенной холецистографии: 1. йодолипол 2. билигност 3. верографин 4. сульфат бария 110. Ирригоскопия - это исследование: 1. эндоскопическое 2. рентгенологическое 3. радиоизотопное 4. лабораторное 111. При холецистографии, исследуемый орган – это: 1. печень 2. желудок 3. желчный пузырь 4. 12-перстная кишка 112. Диета №1 назначается при: 1. обострении язвенной болезни 2. остром холецистите 3. остром энтероколите; 4. циррозе печени 113. К осложнениям язвенной болезни не относится: 1. язвенное кровотечение 2. стеноз привратника 3. малигнизация язвы 4. развитие гастрита 114. Хронический гепатит характеризуется: 1. нарушением структуры печени 2. нарушением функции печени 3. развитием артериальной гипертензии 4. развитием портальной гипертензии 115. Пациентам, страдающим циррозом печени, назначают диету: 1. №3 2. №4 3. №5 4. №10 116. Развитию холестаза при беременности способствует: 1. артериальная гипертензия 2. артериальная гипотензия 3. повышение внутрибрюшного давления 4. понижение внутрибрюшного давления 117. Для хронического гастрита типа "А" характерны следующие симптомы: 1. снижение аппетита, боли в эпигастральной области, тошнота, рвота пищей, диарея 2. снижение аппетита, опоясывающая боль в животе, изжога, горечь во рту, запоры 3. аппетит сохранен, боли в эпигастрии поздние, ночные, тошнота, рвота кислым, запоры 4. боли в правом подреберье, тошнота, горечь во рту, чередование поносов и запоров 118. Для гастрита типа "Б" характерны следующие симптомы: 1. снижение аппетита, чувство распивания в эпигастрии, поносы, тошнота, рвота 2. аппетит сохранен, боли в эпигастрии поздние, ночные, тошнота, рвота кислым запоры 3. снижение аппетита, резкие боли в эпигастральной области ранние, тошнота, рвота пищей, поносы 4. боли в правом подреберье, тошнота, горечь во рту, чередование поносов и запоров 119. Характерный симптом при перфорации язвы желудка: 1. рвота цвета "кофейной гущи" 2. рвота желчью 3. дегтеобразный стул 4. "кинжальная боль" в эпигастральной области 120. Перед реакцией Грегерсена следует исключить продукты: 1. содержащие белок; 2. содержащие железо; 3. содержащие углеводы; 4. специальной подготовки нет 121. Подготовка больного к рентгенографии желудка включает: 1. постановку сифонной клизмы 2. прием слабительных 3. исключение приема пищи перед исследованием 4. постановку пробы на чувствительность к контрастному веществу 122. Контрастное вещество, используемое при рентгенографии желудка: 1. билигност 2. сульфат бария 3. йодолипол 4. верографин 123. Для подготовки к ирригоскопии потребуется: 1. касторовое масло 2. кружка Эсмарха 3. 20-граммовый шприц 4. лабораторная посуда 124. При колоноскопии исследуется: 1. тонкий кишечник 2. толстый кишечник 3. желчный пузырь 4. прямая кишка 125. Целью назначения диеты №2 является: 1. уменьшение секреции желудка 2. усиление секреции желудка 3. усиление моторики желудка 4. уменьшение моторики желудка 126. Признаки желудочного кровотечения: 1. рвота «кофейной гущей» 2. кинжальная боль 3. повышение АД 4. запоры 127. Изменение физико-химических свойств желчи происходит: 1. в 1-2 триместре; 2. во 2-3 триместре; 3. на протяжении всего периода беременности; 4. не изменяются при 128. Подготовка больного к ФГДС: 1. за 3 дня до исследования - бесшлаковая диета 2. на кануне 2-3 очистительные клизмы 3. утром за 2 часа до исследования - очистительная клизма 4. утром не пить, не есть, не принимать лекарства, не курить беременности 129. Основная причина острого гастрита: 1. переедание 2. хеликобактер пилори 3. употребление недоброкачественной и инфицированной пищи 4. длительные промежутки между приемами пищи 130. Тюбаж назначают с целью: 1. улучшения моторики желудка 2. подготовки к холецистографии 3. улучшения оттока желчи из пузыря 4. улучшения оттока панкреатического сока 131. В состав желчи входят: 1. желчные кислоты, пепсин, амилаза 2. желчные кислоты, холестерин, липаза 3. желчные кислоты, холестерин, желчные пигменты 4. холестерин, желчные пигменты, хемотрипсин 132. Наиболее информативный метод диагностики заболеваний желудка: 1. рентгенография 2. эндоскопия 3. УЗИ 4. сканирование 133. Заподозрить желудочное кровотечение позволяет: 1. рвота неизменной кровью 2. кинжальная боль в животе 3. рвота «кофейной гущей» 4. слабость, отвращение к мясной пище 134. Одна из причин цирроза печени: 1. вирусный гепатит 2. энтероколит 3. хронический гастрит 4. язвенная болезнь двенадцатиперстной кишки 135. Беззондовое исследование секреторной функции желудка: 1. ацидотест 2. глюкотест; 3. лапароскопия 4. томография 136. Основная жалоба при язвенной болезни двенадцатиперстной кишки – это: 1. ранняя боль 2. поздняя голодная, ночная боль 3. опоясывающая боль 4. «кинжальная» боль 137. Реакция Грегерсена основана на определении в кале: 1. хлора 2. железа 3. калия 4. магния 138. Тактика акушерки при появлении у пациента рвоты «кофейной гущей» вне лечебного учреждения: 1. амбулаторное наблюдение 2. направление в поликлинику по месту жительства 3. введение анальгетиков 4. срочная госпитализация 139. К препаратам пробиотикам относится: 1. тетрациклин 2. фестал 3. смекта 4. бактисубтил 140. При хроническом энтерите отмечается кал: 1. дегтеобразный 2. с примесью неизменной крови 3. обильный, жидкий 4. обильный, обесцвеченный 141. При поносе акушерка порекомендует пациенту принимать: 1. молоко, кефир 2. ржаной хлеб, сухари 3. овощи, фрукты 4. обильное питье, рисовый отвар 142. При хроническом колите обычно выявляется: 1. изжога 2. отрыжка 3. горечь во рту 4. склонность к запорам 143. Для выяснении этиологии заболевания печени у пациента необходимо взять кровь на: 1. общий анализ 2. реакцию Вассермана 3. маркеры вирусного гепатита 4. определение иммунного статуса 144. Пациента с хроническим некалькулезным холециститом акушерка должна обучить: 1. измерять АД и t тела 2. делать тюбаж; 3. подсчитывать водный баланс 4. профилактике запоров 145. При дуоденальном зондировании сульфат магния используют для получения содержимого: 1. желудка 2. двенадцатиперстной кишки 3. желчного пузыря 4. печеночных протоков 146. Эссенциале, карсил, витамины группы В используют для лечения болезней: 1. желудка 2. кишечника 3. печени 4. поджелудочной железы 147. После абдоминальной пункции живот больного оставляют стянутым полотенцем для профилактики: 1. гипертонического криза 2. внутреннего кровотечения 3. коллапса 4. отека легких 148. При раке желудка I-II стадии пациенту проводится: 1. консервативное лечение 2. паллиативное лечение 3. физиотерапия 4. оперативное лечение 149. Приоритет в лечении язвенной болезни принадлежит: 1. блокаторам Н2 –гистаминовых рецепторов 2. спазмолитикам 3. ферментам 4. анальгетикам 150. Симптом хронического гастрита с сохраненной секрецией: 1. понос 2. горечь во рту 3. лихорадка 4. боль в эпигастрии 151. Осложнение хронического гастрита с резко сниженной секреторной активностью: 1. рак желудка 2. холецистит 3. панкреатит 4. цирроз 152. При приеме диуретиков в рационе необходимо увеличить количество: 1. мяса 2. кондитерских изделий 3. кураги, изюма 4. молока, творога 153. Основной симптом приступа почечной колики: 1. повышение температуры 2. интенсивная боль в животе с иррадиацией в паховую область 3. мутная моча 4. рвота желчью 154. Соотношение между дневным и ночным диурезом определяют по пробе: 1. Нечипоренко 2. Зимницкого 3. Реберга 4. Аддиса-Каковского 155. Для острого гломерулонефрита характерно: 1. отёки на ногах, цианоз 2. отёки на лице, гематурия 3. повышение температуры, снижение АД 4. боли в поясничной области, пиурия 156. Лекарственные травы, рекомендуемые при хроническом пиелонефрите: 1. липовый цвет, мать-и-мачеха, термопсис 2. шалфей, ромашка, зверобой 3. брусничный лист, клюквенный морс, толокнянка 4. корень алтея, мукалтин, лист подорожника 157. Плотность мочи – 1005 в пробе Зимницкого называется: 1. гиперстенурия 2. изостенурия 3. гипостенурия 4. нормостенурия 158. При внутривенной урографии используют контрастное вещество: 1. билигност 2. верографин 3. йодолипол 4. сульфат бария 159. При хронической почечной недостаточности из рациона следует исключить: 1. сахар, уменьшить соль и жидкость 2. мясо, рыбу, увеличить количество сладких блюд 3. кисломолочные продукты, назначить растительную диету 4. жирные и жареные блюда, ограничить соль 160. При пиелонефрите поражаются: 1. клубочки 2. канальцы 3. лоханки 4. мочеточники 161. При остром гломерулонефрите в моче отмечается следующее изменение: 1. бактериурия 2. глюкозурия 3. гематурия 4. пиурия 162. Боль при почечной колике иррадиирует в: 1. лопатку 2. плечо 3. паховую область 4. в левую руку 163. Доврачебная помощь пациенту при почечной колике: 1. холод на поясничную область 2. ввести баралгин внутримышечно 3. сухое тепло на поясничную область 4. катетеризация мочевого пузыря 164. Изменения в мочевыделительной системе при беременности характеризуется: 1. расширением клубочков 2. сужением мочеточников 3. уменьшением объёма лоханок 4. увеличением объёма лоханок 165. Предпочтительный метод родоразрешения при пиелонефрите беременной: 1. влагалищным путем (естественные родовые пути) 2. кесарево сечение 3. акушерские щипцы 4. вакуум – экстракция 166. Побочные действия диуретиков: 1. лихорадка 2. нарушение сердечного ритма 3. диарея 4. одышка 167. Нормальному удельному весу мочи соответствуют цифры: 1. 10000 – 1010 2. 1026 – 1035 3. 1012 – 1024 4. 1036 – 1042 168. Анализ мочи по Нечипоренко назначается с целью: 1. определить суточный диурез 2. подсчитать форменные элементы 3. выявить наличие белка 4. выявить наличие солей 169. При остром гломерулонефрите назначается: 1. постельный режим, диета №7 2. постельный режим, диета №10 3. постельный режим, диета №5 4. палатный режим, диета№7 170. Монотонный удельный вес мочи называется: 1. изостенурия 2. гилостенурия 3. гиперстенурия 4. нормостенурия 171. Метод подготовки больного к урографии: 1. промыть желудок 2. в течение 3х дней до исследования исключить мясо, яблоки, зелень; 3. проверить чувствительность к йоду; 4. специальной подготовки нет 172. При хронической почечной недостаточности в крови: 1. повышается уровень креатинина 2. повышается уровень холестерина 3. повышается уровень билирубина 4. повышается уровень амилазы 173. При почечной патологии отеки чаще возникают: 1. вечером на нижних конечностях 2. утром, на нижней части шеи, туловища 3. утром на лице, шее 4. вечером на лице, туловище 174. Мочекаменная болезнь относится к заболеваниям: 1. аллергическим 2. инфекционным 3. обменным 4. иммуно-комплексным 175. Пациентам с заболеванием почек назначают диету: 1. № 7 2. № 3 3. № 5 4. № 10 176. Изменение в анализах мочи при пиелонефрите: 1. гематурия 2. лейкоцитурия 3. гемоглобинурия 4. ацетонурия 177. У здорового человека за сутки выделяется следующее количество мочи: 1. 1 литр 2. 1,5 литра 3. 50% от выпитого 4. 75% от выпитого 178. Причиной острого гломерулонефрита является: 1. золотистый стафилококк 2. гемолитический стрептококк 3. кишечная палочка 4. энтерококк 179. Никтурия – это: 1. уменьшение суточного количества мочи менее 500 мл; 2. увеличение суточного количества мочи более 2 литров 3. преобладание ночного диуреза над дневным 4. учащенное мочеиспускание 180. Больной за сутки выделил 50 мл мочи – это: 1. анурия 2. олигурия 3. странгурия 4. никтурия 181. Учащенное мочеиспускание это: 1. полидипсия 2. полиурия 3. дизурия 4. поллакиурия 182. Затрудненное мочеиспускание это: 1. ишурия 2. странгурия 3. полиурия 4. анурия 183. Метод лечения хронической почечной недостаточности: 1. паранефральная блокада 2. цистостомия 3. гемодиализ 4. переливание цельной крови 184. При остром гломерулонефрите назначается: 1. постельный режим, диета № 10 2. постельный режим, диета № 7 3. постельный режим, диета № 5 4. палатный режим, диета № 7 185. Бледные кожные покровы, плотные отеки вокруг глаз выявляют при: 1. хроническом пиелонефрите 2. остром пиелонефрите 3. остром гломерулонефрите 4. мочекаменной болезни 186. При хронической почечной недостаточности развивается: 1. атрофия клубочков 2. расширение чашечек 3. расширение канальцев 4. деформация лоханок 187. При почечной патологии отеки чаще возникают: 1. вечером на нижних конечностях 2. утром на шее и туловище 3. утром на лице и шее 4. вечером на лице и туловище 188. Уменьшение суточного количества выделяемой мочи называется: 1. поллакиурия 2. никтурия 3. олигурия 4. дизурия 189. Проблема пациента с заболеванием почек: 1. дизартрия 2. дисфагия 3. дизурия 4. дистрофия 190. При исследовании по Зимницкому, моча собирается: 1. через каждые 2 часа в течение суток 2. через каждые 3 часа в течение суток 3. через каждые 3 часа в течение дня 4. через каждые 3 часа в течение 2 суток 191. У пациента с острым гломерулонефритом наблюдается: 1. анурия 2. олигурия 3. полиурия 4. никтурия 192. При уремической коме в выдыхаемом воздухе отмечается запах: 1. ацетона 2. алкоголя 3. аммиака 4. тухлых яиц 193. Азотистые шлаки образуются в организме при распаде: 1. белков 2. жиров 3. углеводов 4. витаминов 194. Диспансерное наблюдение проводится в течение: 1. 1 года 2. 2 лет 3. 3 лет 4. 4 лет лиц, перенесших острый 195. Диспансерное наблюдение лиц, перенесших острый проводится в течение: 1. 1 года 2. 2 лет 3. 3 лет 4. 4 лет пиелонефрит, гломерулонефрит, 196. Подготовка пациента к контрастному ретгенологичсекому исследованию почек: 1. накануне вечером – проба на переносимость рентгенконтрастного препарата 2. клизма накануне вечером и утром в день исследования 3. клизма накануне вечером и утром в день исследования, проба на переносимость рентгенконтрастного препарата за 15 мин. до исследования 4. подготовка не требуется 197. Ранним признаком появления скрытых отеков является: 1. гидроторакс 2. гидроперикард 3. увеличение живота 4. увеличение массы тела и уменьшение суточного диуреза 198. Количество мочи, которое акушерка отправит в лабораторию для проведения общего анализа: 1. 3-5 мл 2. 10-15 мл 3. 100-200 мл 4. 300-400 мл 199. Для проведения анализа мочи по Нечипоренко акушерка отправит в лабораторию: 1. 50 мл свежевыделенной мочи 2. 100-200 мл из суточного количества 3. 9-часовую порцию 4. 3-5 мл из средней порции 200. При остром гломерулонефрите постельный режим назначают: 1. до нормализации темперптуры тела 2. до исчезновения боли в поясничной области 3. до нормализации анализов мочи 4. до нормализации АД и исчезновения отеков 201. Приоритетные проблемы пациента при остром гломерулонефрите: 1. слабость, недомогание 2. лихорадка, повышенная утомляемость 3. головная боль, отеки 4. снижение аппетита и работоспособности 202. С целью профилактики и лечения эндемического зоба рекомендуют диету, богатую: 1. витаминами 2. кальцием 3. йодом 4. калием 203. Осложнения, характерные для беременности при гипотиреозе: 1. угрожающий выкидыш 2. преждевременные роды 3. слабость родовых сил 4. недостаточная лактация 204. Клинические симптомы тиреотоксикоза: 1. брадикардия, запоры, сухость кожи 2. тахикардия, поносы, потливость 3. брадикардия, жажда, кожный зуд 4. тахикардия, чувство голода, шум в ушах 205. Для профилактики эндемического зоба назначают: 1. мерказолил 2. трииодтиронин 3. тироксин 4. антиструмин 206. Мерказолил и тирозол применяют для лечения: 1. диффузно-токсического зоба 2. сахарного диабета 3. гипотиреоза 4. эндемического зоба 207. Тахикардия, повышение температуры, дрожание рук характерны для: 1. гипотиреоза 2. эндемического зоба 3. диффузно-токсического зоба 4. сахарного диабета 208. Для диагностики заболеваний щитовидной железы применяют: 1. рентген органов грудной клетки, УЗИ щитовидной железы 2. радиоизотопное исследование и УЗИ щитовидной железы 3. спирографию, пальпацию щитовидной железы 4. ЭКГ, аускультацию щитовидной железы 209. Щитовидная железа выделяет гормон: 1. тироксин 2. глюкагон 3. адреналин 4. вазопрессин 210. Правила введения простого инсулина: 1. за 30 минут до еды 2. через 1 час после еды 3. за 2 часа до еды 4. во время еды 211. Лечение сахарного диабета 1-го типа: 1. бутамид, манинил 2. инсулин, протафан 3. преднизолон, глюкоза 4. корглюкон, адреналин 212. Изменение со стороны сердечно-сосудистой системы при тиреотоксикозе: 1. брадикардия, понижение АД 2. тахикардия, повышение АД 3. функциональный систолический шум, понижение АД 4. нормосистолия, повышение АД 213. Основные симптомы эндемического зоба: 1. зоб 2. раздражительность, экзофтальм, зоб 3. зоб, отеки подкожной клетчатки 4. раздражительность, отеки подкожной клетчатки 214. Оказывая неотложную помощь при гипергликемической коме, вводят: 1. раствор глюкозы 40% 2. раствор глюкозы 5% 3. инсулин короткого действия 4. инсулин пролонгированного действия 215. Длительность течения сахарного диабета: 1. всю жизнь 2. 2-3 месяца 3. 2 недели 4. 1 год 216. Фактор риска по сахарному диабету для женщин: 1. дефицит массы тела 2. перенесенные во время беременности ранние гестозы 3. рождение ребенка весом более 4500г 4. курение, злоупотребление алкоголем 217. Проблема пациентов с диффузно-токсическим зобом: 1. ожирение 2. экзофтальм 3. сухость кожи 4. склонность к запорам 218. Осложнения, характерные беременности: 1. железодефицитная анемия 2. слабость родовых сил для диффузно-токсического зоба при 3. аномалия развития плода 4. внутриутробная смерть плода 219. Осложнение тиреотоксикоза: 1. гипогликемическая кома 2. надпочечниковый криз 3. кетоацидотическая кома 4. тиреотоксический криз 220. Основная причина развития гипогликемической комы: 1. отмена инсулина 2. острые инфекции 3. передозировка инсулина 4. погрешности в диете 221. «Пристальный испуганный» взгляд возникает при: 1. надпочечниковой недостаточности 2. ожирении 3. диффузно-токсическом зобе 4. акромегалии 222. Тиреоидин применяют для лечения заболевания: 1. гипертиреоз 2. гипотиреоз 3. болезнь Иценко - Кушинга 4. сахарный диабет 223. Увеличение веса, сухая, холодная кожа, запоры характерны для: 1. тиреотоксикоза 2. гипотиреоза 3. эндемического зоба 4. сахарного диабета 224. Сухость во рту, жажда, снижение веса, полиурия характерны для: 1. диффузно-токсического зоба 2. гипотиреоза 3. сахарного диабета 4. эндемического зоба 225. Апатия, вялость, сонливость, депрессивное состояние характерно для: 1. гипотиреоза 2. диффузно-токсического зоба 3. эндемического зоба 4. сахарного диабета 226. К железам внутренней секреции относятся: 1. слюнные 2. молочные 3. щитовидная 4. потовые 227. Лечение сахарного диабета 2 типа: 1. инсулин, актрапид 2. бутамид, манинил 3. этазол, сульфадиметоксин 4. коргликон, адреналин 228. Изменение со стороны сердечно-сосудистой системы при гипотиреозе: 1. тахикардия, повышение АД 2. брадикардия, понижение АД 3. экстрасистолия, АД в норме 4. отсутствуют 229. Тремор рук и дрожание всего тела характерны для заболевания: 1. эндемический зоб 2. гипотиреоз 3. тиреотоксикоз 4. сахарный диабет 230. Нормальные показатели сахара крови: 1. 4,8 - 7,9 ммоль/л 2. 2,6 - 4,6 ммоль/л 3. 2,7-5,9 ммоль/л 4. 3,3 - 5,5 ммоль/л 231. Оказывая неотложную помощь при гипергликемической коме, вводят: 1. раствор глюкозы 40% 2. раствор глюкозы 5% 3. инсулин короткого действия 4. инсулин пролонгированного действия 232. Непосредственная причина сахарного диабета: 1. избыток инсулина в организме 2. недостаток инсулина в организме 3. недостаток гликогена в организме 4. избыток холестерина в организме 233. Кретинизм развивается при заболевании: 1. диффузно-токсический зоб 2. гипотиреоз 3. эндемический зоб 4. сахарный диабет 234. К осложнениям сахарного диабета относится: 1. микроангиопатия 2. обморок 3. шок 4. коллапс 235. Пациентам, страдающим сахарным диабетом, назначают диету: 1. №15 2. №10 3. № 9 4. №15 236. Суточная потребность йода у беременных: 1. 100 мкг 2. 150 мкг 3. 120 мкг 4. 200 мкг 237. Щитовидная железа плода начинает функционировать с: 1. 6-7 недель беременности 2. 8-9 недель 3. 10-11 недель 4. 12-17 недель 238. Степень ожирения, при которой отмечается превышение массы на 40% от должной: 1. 1 2. 2 3. 3 4. 4 239. Потенциальная проблема пациента при ожирении: 1. изжога 2. обморок 3. сердечная недостаточность 4. диспепсия 240. При лечении ожирения используются препараты: 1. антимикробные 2. анорексигенные 3. противовоспалительные 4. цитостатики 241. Высокая относительная плотность мочи при сахарном диабете обусловлена появлением в ней: 1. белка 2. глюкозы 3. билирубина 4. лейкоцитов 242. Потенциальная проблема пациента при сахарном диабете: 1. потеря зрения 2. остеоартроз 3. внутреннее кровотечение 4. печеночная кома 243. Красный «лакированный» язык, атрофия пищевода, глоссит – это клиника: 1. апластической анемии 2. мегалобластной анемии 3. железодефицитной анемии 4. постгеморрагической анемии 244. К острым лейкозам относятся: 1. миеломная болезнь 2. эритремия 3. эритромиелоз 4. миелофиброз 245. Анемия с диареей и стоматитами, без поражения ЦНС – это: 1. постгеморрагическая анемия 2. гемолитическая анемия 3. фолиеводефицитная анемия 4. мегалобластная анемия 246. Тромбоциты в норме живут: 1. 8-24 часа 2. 1-2 дня 3. 12-14 дней 4. 6-8 дней 247. Хронический лимфолейкоз - это поражение: 1. тромбоцитарного ростка 2. лимфоцитарного ростка 3. лейкоцитарного ростка 4. эритроцитарного ростка 248. Извращение вкуса и обоняния характерно для: 1. гипопластической анемии 2. железодефицитной анемии 3. мегалобластной анемии 4. апластической анемии 249. Клинические проявления В12-дефицитной анемии: 1. извращённый вкус 2. выпадение волос 3. ломкость ногтей 4. увеличение печени и селезёнки 250. Гиперхромная анемия, с наличием в костном мозге мегабластов – это: 1. В12-фолиеводефицитная анемия 2. гипопластическая анемия 3. гемолитическая анемия 4. постгеморрагическая анемия 251. Ранний признак острого лимфолейкоза лейкоза: 1. увеличение лимфоузлов 2. увеличение селезенки 3. увеличение тимуса 4. увеличение почек 252. Изменение размера эритроцита: 1. пойкилоцитоз 2. анизоцитоз 3. эритроцитоз 4. анизохромия 253. Клинические проявления железодефицитной анемии: 1. желтушность кожи 2. извращённый вкус 3. жжение языка 4. геморрой 254. Течение железодефицитной анемии при беременности: 1. улучшается; 2. ухудшается; 3. без перемен 255. Количество гемоглобина в норме у женщин (г/л): 1. 12-16 2. 80-100 3. 120-140 4. 180-200 256. Препарат железа для парентерального применения: 1. гемостимулин 2. феррокаль 3. ферроплекс 4. ферум-лек 257. Для улучшения всасывания препаратов железа используют: 1. ретинол 2. цианокобаламин 3. аскорбиновую кислоту 4. эргокальциферол 258. Пациента к общему анализу крови: 1. утром – исключение прием а пищи 2. утром – обильный завтрак 3. вечером – исключение приема пищи 4. специальной подготовки не требуется 259. Физиологический лейкоцитоз наблюдается: 1. при голодании 2. после еды 3. после обильного приема жидкости 4. при переохлаждении 260. Стернальная пункция проводится для диагностики: 1. плеврита 2. асцита 3. цирроза печени 4. лейкоза 261. При лейкозе наблюдаются синдромы: 1. болевой, дизурический 2. нефротический, геморрагический 3. геморрагический, гиперпластический 4. болевой, диспепсический 262. В усвоении витамина В12 имеет значение: 1. фактор Касла 2. XI фактор свертывания 3. витамин С 4. потребление большого количества белка 263. Наиболее опасная локализация ангионевротического отёка: 1. лицо 2. слизистая желудка 3. гортань 4. полость рта 264. Сывороточная болезнь развивается после введения: 1. пенициллина 2. урографина 3. глобулина 4. гетерогенной сыворотки 265. Наиболее опасной аллергической реакцией является: 1. ангионевротический отёк 2. анафилактический шок 3. крапивница 4. сывороточная болезнь 266. Продолжительность острого периода при крапивнице: 1. от нескольких часов до нескольких суток; 2. от 3-х дней до 30-ти дней; 3. от 2-х до 6-ти месяцев; 4. от 5-ти минут до 10-ти часов 267. При анафилактическом шоке развивается реакция: 1. цитотоксического типа 2. немедленного типа 3. иммунокомплексного типа 4. замедленного типа 268. Для купирования отека Квинке применяют: 1. аминазин, димедрол, анальгин 2. супрастин, папаверин, ампициллин 3. новокаин, лидокаин, адреналин 4. преднизолон, метилтестостерон, пипольфен 269. Средняя продолжительность инкубационного периода при сывороточной болезни: 1. 7-12 дней 2. 8-12 часов 3. 15-20 дней 4. 2 и более месяцев 270. Трахеостомию проводят при: 1. отёке лёгких 2. крапивнице 3. отёке гортани 4. сывороточной болезни 271. Наиболее частая причина крапивницы: 1. укус насекомых 2. введение лошадиной сыворотки 3. стресс 4. введение антибиотиков 272. Аллергическая реакция немедленного типа развивается через: 1. 5-6 часов 2. 1-2 недели 3. 15-20 минут 4. 15-20 дней 273. Больная после приема анальгина в таблетках заметила сильную отечность век, губ, носа, это: 1. сывороточная болезнь 2. отек-Квинке 3. крапивница 4. синдром Лайела 274. Полисимптомная клиника: увеличение лимфоузлов, лихорадка, крапивница, отек Квинке, мышечная астенизация характерна для: 1. отека-Квинке 2. сывороточной болезни 3. синдром-Лайела 4. анафилактическом шоке 275. Антибиотик, чаще вызывающий аллергическую реакцию: 1. линкомицин 2. эритромицин 3. пенициллин 4. тетрациклин 276. При аллергии на сульфаниламиды пациенту противопоказаны: 1. бициллин 2. бисептол 3. фурадонин 4. эритромицин 277. Локализация сыпи при крапивнице: 1. лицо 2. туловище 3. конечности 4. любые участки тела 278. Тактика акушерки при угрозе отека гортани вне лечебного учреждения: 1. амбулаторное наблюдение 2. направление в поликлинику по месту жительства 3. срочная госпитализация 4. плановая госпитализация 279. При ревматоидном артрите преимущественно поражаются суставы: 1. коленные 2. локтевые 3. тазобедренные 4. пястнофаланговые 280. Типичный симптом ревматоидного артрита: 1. слабость 2. одышка 3. утренняя скованность в плечевом поясе 4. боли в нижних конечностях 281. Потенциальная проблема пациента при ревматоидном артрите: 1. желтуха 2. влажный кашель 3. деформация суставов 4. невозможность самостоятельно ходить 282. При деформирующем остеоартрозе в первую очередь поражаются суставы: 1. тазобедренный 2. голеностопный 3. межфаланговые 4. пястнофаланговые 283. Приоритетная проблема пациента при деформирующем остеоартрозе: 1. припухлость в области сустава 2. боль в суставе при движении 3. лихорадка 4. хромота 284. При лечении ревматоидного артрита применяют: 1. хондропротекторы 2. стероидные противовоспалительные средства 3. кардиотонические средства 4. бронходилятаторы 285. При каком заболевании показано протезирование сустава: 1. ревматоидный артрит 2. деформирующий остеоартроз 3. подагра 4. бурсит 286. Ревматоидным артритом чаще страдают: 1. пожилые люди вне зависимости от пола 2. молодые мужчины 3. молодые женщины 4. дети 287. Виды перкуссии: 1. сравнительная 2. поверхностная 3. глубокая 4. прерывистая 288. Субъективные методы исследования – это: 1. перкуссия 2. пальпация 3. аускультация 4. расспрос пациента 289. Модель 3. Хендерсен предусматривает сестринскую помощь при: 1. дефиците самоухода 2. нарушениях физиологических потребностей 3. возрастных проблемах 4. нарушениях поведения 290. При осмотре грудной клетки определяют: 1. дыхательные шумы 2. болезненность грудной клетки 3. характер перкуторного звука 4. форму грудной клетки 291. При перкуссии легких определяют: 1. число дыхательных движений 2. крепитацию 3. участки притупления 4. форму грудной клетки. 292. При пальпации области сердца определяют: 1. тоны сердца 2. артериальное давление 3. верхушечный толчок 4. границы сердца 293. Наиболее информативный метод диагностики срока беременности и даты предположительных родов: 1. по дате последней менструации 2. УЗИ матки 3. по уровню стояния дна матки 4. по степени нагрубания молочных желез 294. К дополнительным методам обследования относятся: 1. аускультация 2. измерение АД 3. подсчёт пульса 4. ЭКГ 295. Методом пальпации грудной клетки определяют: 1. границы лёгких 2. болезненность грудной клетки 3. характер перкуторного тона 4. шум трения перикарда 296. При аускультации легких в норме выслушивают: 1. везикулярное дыхание 2. жесткое дыхание 3. сухие хрипы 4. влажные хрипы 297. Верхушечный толчок у здорового человека локализуется в межреберье: 1. IV 2. VI 3. V 4. ІІ 298. Пульс при нарушениях ритма следует подсчитывать в течение: 1. 10 сек 2. 15 сек 3. 30 сек 4. 1 мин 299. Ортопноэ – это положение: 1. лежа на боку с приведенными к животу ногами 2. сидя с упором о край стула и наклоном вперед 3. лежа с опущенным головным концом 4. сидя лицом к спинке стула 300. Ограничение калорийности питания у беременных с ожирением: 1. 2000 ккал 2. 1200 ккал 3. 1300 ккал 4. 1400 ккал Тесты безопасности по терапии Выберите номер правильного ответа 1. Неотложная помощь при приступе бронхиальной астмы: 1. 2. 3. 4. реопирин астмопент нитроглицерин папаверин 2. При приступе бронхиальной астмы противопоказан: 1. астмопент 2. беротек 3. морфин 4. сальбутамол 3. Независимое сестринское вмешательство при легочном кровотечении: 1. банки на грудную клетку 2. горчичники на грудную клетку 3. горячее питье 4. пузырь со льдом на грудную клетку 4. Неотложная помощь при легочном кровотечении: 1. ацетилсалициловая кислота, реопирин 2. хлорид кальция, аминокапроновая кислота 3. дибазол, хлорид кальция 4. нитроглицерин, викасол 5. Неотложная помощь при гипертоническом кризе: 1. адреналин 2. коринфар 3. гепарин 4. преднизолон 6. Неотложная помощь при приступе стенокардии: 1. кордиамин внутрь 2. папазол внутрь 3. нитроглицерин под язык 4. мезатон внутривенно 7. Неотложная помощь при инфаркте миокарда: 1. мезатон, адреналин 2. кордиамин, кофеин 3. морфин, гепарин 4. эуфиллин, сальбутамол 8. При обмороке больному следует придать положение: 1. горизонтальное 2. горизонтальное с приподнятым головным концом 3. горизонтальное с приподнятым ножным концом 4. сидя с опущенными ногами 9. Неотложная помощь при коллапсе: 1. валидол 2. лазикс 3. мезатон 4. пентамин 10.Оксигенотерапия через пеногаситель показана при: 1. бронхиальной астме 2. легочном кровотечении 3. стенокардии 4. отеке легких 11.Неотложная помощь при пищевом отравлении: 1. промыть желудок 2. поставить грелку на живот 3. провести оксигенотерапию 4. поставить масляную клизму 12.Противопоказание для промывания желудка: 1. желудочное кровотечение 2. отравление алкоголем 3. отравление грибами 4. отравление лекарствами 13.Неотложная помощь при желудочном кровотечении: 1. аспирин, желатиноль 2. дибазол, гепарин 3. димедрол, хлорид кальция 4. желатиноль, хлорид кальция 14.Неотложная помощь при печеночной колике: 1. атропин, баралгин 2. кордиамин, кофеин 3. нитроглицерин, анальгин 4. клофелин, но-шпа 15.Неотложная помощь при почечной колике: 1. бутадион, баралгин 2. баралгин, но-шпа 3. дибазол, пентамин 4. тавегил, бутадион 16.Причина возникновения гипогликемической комы: 1. избыточный прием углеводов 2. избыточный прием белков 3. недостаточная доза инсулина 4. передозировка инсулина 17.Неотложная помощь при гипогликемической коме: 1. инсулин 2. пентамин 3. глюкоза 40% 4. глюкоза 5% 18.Неотложная помощь при гипергликемической коме: 1. инсулин короткого действия 2. клофелин 3. инсулин продленного действия 4. нитроглицерин 19.Неотложная помощь при анафилактическом шоке: 1. адреналин, преднизолон, мезатон 2. атропин, преднизолон, мезатон 3. нитроглицерин, корвалол, лазикс 4. пентамин, преднизолон, лазикс 20.Неотложная помощь при анафилактическом шоке оказывается: 1. в палате 2. на месте развития 3. в процедурном кабинете 4. в перевязочной Педиатрия с детскими инфекциями Тесты безопасности Выберите номер правильного ответа: 1. Доврачебная помощь при обмороке 1. уложить с приподнятым ножным концом, нашатырного спирта 2. уложить с приподнятым головным концом 3. усадить пациента 4. ввести антибиотик 2. Положение ребенка при приступе бронхиальной астмы 1. лежа на боку 2. сидя 3. лежа на спине 4. лежа на животе дать дышать парами 3. Основной жаропонижающий препарат, применяющийся для борьбы с гипертермическим синдромом 1. атропин 2. парацетамол 3. димедрол 4. промедол 4. Вид одышки при бронхиальной астме 1. инспираторная 2. экспираторная 3. смешанная 4. апноэ 5. Для купирования судорожного синдрома у детей применяют 1. димедрол в/м 2. фенобарбатал в таблетках 3. элениум в таблетках 4. реланиум в/м или в/в 6. При оказании неотложной помощи ребенку с анафилактическим шоком ему следует придать 1. горизонтальное положение на боку 2. полусидячее положение 3. положение с опущенным головным концом 4. положение сидя 7. С целью максимального эффекта при оказании помощи ребенку с анафилактическим шоком лекарственные препараты вводят 1. энтерально 2. подкожно 3. внутримышечно 4. внутривенно 8. При оказании неотложной помощи (диабетической) комой применяют 1. инсулин 2. глюкозу 3. невиграмон 4. фуразолидон ребенку с гипергликемической 9. При оказании неотложной помощи ребенку с гипогликемической комой применяют раствор 1. реополиглюкина 2. хлорида калия 3. альбумина 4. глюкозы 10. При розовой лихорадке противопоказано 1. согревание 2. холодные обертывания пеленками, смоченными прохладной водой 3. применение пузыря со льдом на область крупных сосудов 4. обтирание кожи 40-50% раствором этилового спирта Педиатрия 1. Детская поликлиника обеспечивает внебольничную помощь детям от рождения до (лет) 1. 14 2. 15 3. 10 4. 18 2. Основное направление детской поликлиники – работа 1. лечебно- профилактическая 2. финансово- экономическая 3. административно- хозяйственная 4. противоэпидемическая 3. Участковый педиатр и участковая медсестра проводят дородовые патронажи в течение беременности не менее 1. одного раза 2. двух раз 3. трех раз 4. четырех раз 4. Участковая медсестра детской поликлиники обязана новорожденного ребенка в течение первого месяца жизни 1. 3 - 4 раза в неделю 2. 3 - 4 раза в месяц 3. 4 - 5 раз в неделю 4. 4 - 5 раз в месяц посещать 5. После выписки новорожденного из стационара патронаж участкового педиатра с последующим патронажем участковой медсестры проводится в течение 1. первых суток 2. 1 - 2 дней 3. 7 дней 4. 10 дней 6. Программа реализации национального проекта «Здоровье» включает 1. обследование беременных и новорожденных с целью раннего выявления наследственных заболеваний 2. диагностику патологии плода и предупреждение развития заболеваний новорожденного 3. введение «родового сертификата» 4. все перечисленное 7. Период внутриутробного беременности до (нед.) 1. 18 - 19 2. 25 - 30 3. 36 4. 37 - 40 развития продолжается при доношенной 8. Первый дородовый патронаж проводится при сроке беременности (нед.) 1. 10 - 12 2. 20 - 22 3. 23 - 25 4. 26 - 28 9. Второй дородовый патронаж проводится при сроке беременности (нед.) 1. 18 - 20 2. 20 - 22 3. 22 - 25 4. 32 - 40 10. Патогенные факторы, которые могут стать причиной пороков развития и заболеваний плода – это 1. радиация 2. микробы и вирусы 3. алкоголь и наркотики 4. все перечисленное 11. Самое неблагоприятное воздействие на плод оказывает вирус 1. гриппа 2. вирусного гепатита 3. краснухи 4. цитомегалии 12. Алкоголь проходит через плаценту к плоду в концентрации 1. незначительной 2. средней 3. той, которую употребляет мать 4. нулевой 13. К группе риска по сахарному диабету относятся новорожденные, имеющие массу тела при рождение (г) 1. 2000 2. 3000 3. 4600 4. 2500 14. Скрининг – обследование новорожденных производится для выявления 1. наследственной патологии 2. внутриутробных инфекций 3. пороков развития 4. родовых травм 15. Палаты новорожденных при раздельном пребывании матери и ребенка заполняются циклически в течение не более (суток) 1. 1 2. 2 3. 3 4. 4 16. И при совместном, и при раздельном пребывании матери и ребенка в родильном доме рекомендуется грудное вскармливание по 1. режиму 2. «требованию младенца» 3. усмотрению врача педиатра 4. усмотрению среднего медицинского персонала 17. Пастеризованное молоко, молочные смеси, питьевые растворы используются у новорожденных только 1. по назначению врача 2. по усмотрению матери 3. на усмотрение акушерки 4. при чувстве голода 18. В физиологическом отделении новорожденных проводят в течении суток 3 уборки из них 1. 1 влажная, 2 с дезсредствами 2. 2 влажных, 1 с дезсредствами 3. все 3 влажных 4. все 3 с дезсредствами 19. Для снижения заболевания внутрибольничными инфекциями предполагается выписка после родов на (сутки) 1. 1 - 2 2. 3 - 4 3. 5 - 6 4. 9 - 10 20. Для профилактики накапливания статического электричества в помещениях с кислородотерапией рекомендуется 1. проветривание помещения 2. влажная уборка полов водой 3. уборка полов с дезраствором 4. уборка полов с моющим средством 21. Период новорожденности длится от момента рождения до 1. 1 недели 2. 1 месяца 3. 6 месяцев 4. 1 года 22. Оценка новорожденного по шкале Апгар производят после рождения (мин.) 1. через 10 2. в конце 1 и 5 3. на 1 и 10 4. на 5 и 10 23. Шкала Апгар включает в себя следующее количество оценочных параметров 1. 3 2. 4 3. 5 4. 6 24. Состояние новорожденного оценивается как удовлетворительное, если оценка по шкале Апгар составляет (баллов) 1. 3 - 4 2. 5 - 6 3. 8 - 10 4. 10 - 12 25. Доношенным считается ребенок, родившийся при сроке беременности (нед.) a. более 42 b. 37 - 42 c. 34 - 37 d. 29 - 33 26. Большой родничок у новорожденного располагается между костями черепа 1. теменными 2. лобной и теменными 3. височной и теменной 4. затылочной и теменной 27. Количество открытых родничков у доношенного новорожденного 1. 2. 3. 4. 2 3 4 отсутствуют 28. Форма большого родничка у новорожденного 1. овальная 2. округлая 3. треугольная 4. ромбовидная 29. У новорожденного отмечается физиологический 1. гипертонус мышц- сгибателей 2. гипертонус мышц- разгибателей 3. гипотонус мышц- сгибателей 4. гипотонус мышц- разгибателей 30. Физиологическая потеря массы тела новорожденного не должна превышать (%) 1. 5 2. 10 3. 15 4. 20 31. К физиологическим переходным состояниям новорожденного относится 1. потница 2. пупочная грыжа 3. мочекислый инфаркт почек 4. гемангиома 32. Содержание гемоглобина у новорожденного в норме на уровне (г/л) 1. 100 - 120 2. 120 - 170 3. 140 - 170 4. 180 - 240 33. Время оптимальное для начала кормления ребенка грудью непосредственно после родов 1. первые 30 мин. 2. через 1 час 3. через 2 часа 4. через 3 часа 34. Cразу после рождения ребенка акушерка проводит прежде всего 1. обработку пуповины 2. профилактику гонобленореи 3. туалет кожи 4. антропометрии 35. Профилактика гонобленореи производится 1. фурацилином 1: 5000 2. тетрациклиновой мазью 0,1% 3. сульфацилом натрия 30% 4. дистиллированной водой 36. Первичная обработка кожных покровов производится 1. йодом 2% 2. спиртом этиловым 96% 3. стерильным растительном маслом 4. спиртом этиловым 70% 37. Для обработки пупочной ранки при омфалите используют 1. 2% р-р гидрокарбоната натрия 2. стрептоцид 3. 20% р-р буры 4. 3% р-р перекиси водорода 38. Для очищения носовых ходов новорожденного используют 1. сухие ватные жгутики 2. палочки с ватой 3. ватные шарики 4. ватные жгутики со стерильным растительным маслом 39. Гигиеническая ванна в период новорожденности проводится 1. через день 2. ежедневно 3. 2 раза в неделю 4. 1 раз в неделю 40. Температура воздуха в палате новорожденных должна быть (оС) 1. 18 - 20 2. 22 - 24 3. 24 - 26 4. 26 - 28 41. Для очищения наружных слуховых проходов используют 1. сухие ватные жгутики 2. ватные жгутики со стерильным растительным маслом 3. ватные шарики 4. палочки с ватой 42. Полость рта здоровому новорожденному обрабатывают 1. 2. 3. 4. ватным шариком марлевым шариком шпателем с ватой не протирают 43. Восстановление первоначальной массы тела у новорожденного происходит чаще всего к (дню жизни) 1. 5 - 7 2. 7 - 10 3. 10 - 14 4. 21 44. Крик здорового новорожденного 1. громкий, эмоциональный 2. пронзительный 3. тихий, стонущий 4. похож на писк 45. Физиологическая желтуха появляется чаще всего на (день жизни) 1. 1 - 2 2. 2 - 3 3. 7 - 8 4. 4 - 5 46. К рефлексам орального автоматизма относится 1. поисковый 2. ползания 3. хватания 4. опоры 47. Сальные железы к моменту рождения 1. не развиты, не функционируют 2. развиты слабо, функционируют 3. развиты хорошо функционируют с первых дней жизни 4. развиты хорошо, функционируют с 3 - 4месяцев жизни 48. Потовые железы к моменту рождения 1. развиты хорошо, функционируют 2. не развиты, не функционируют 3. развиты слабо, начинают функционировать с 3 - 4 месячного возраста 4. развиты слабо, начинают функционировать с 1 - 2 месячного возраста 49. Первая вакцинация новорожденного производится против 1. туберкулеза 2. гепатита В 3. гепатита С 4. кори, краснухи 50. Недоношенный новорожденный с низкой массой тела, имеющий массу тела при рождении менее (г) 1. 2750 2. 2500 3. 2000 4. 1750 51. Недоношенный новорожденный с очень низкой массой тела, имеющий вес при рождении менее (г) 1. 2000 2. 1750 3. 1500 4. 1250 52. Недоношенный новорожденный с экстремально низкой массой тела, имеющий вес при рождении менее (г) 1. 1500 2. 1250 3. 1000 4. 750 53. Оптимальным для питания недоношенного ребенка является 1. грудное молоко 2. адаптированная сладкая смесь 3. кисломолочная смесь 4. коровье молоко 54. У недоношенных детей редко встречается 1. физиологическая потеря массы тела 2. гормональный криз 3. физиологическая эритема 4. физиологическая желтуха 55. Температура воздуха в палате для недоношенных детей (оС) 1. 18 - 20 2. 20 - 23 3. 24 - 26 4. 27 – 28 56. Смену кувеза необходимо осуществлять через каждые (дн.) 1. 1 - 2 2. 3 3. 7 - 8 4. 8 - 10 57. Постоянный питательный зонд может находиться в желудке до (суток) 1. 3 2. 5 3. 7 4. 10 58. Физиологическая желтуха у недоношенных новорожденных 1. отсутствует 2. длится 3 - 4 дня 3. длится 3 - 4 недели 4. длится 7 – 14дне и более 59. Показанием к кормлению недоношенного ребенка через зонд является 1. наличие синдрома срыгивания 2. внутриутробное инфицирование 3. отсутствие сосательного и глотательного рефлексов 4. наличие вздутия живота 60. Асфиксия диагностируется у новорожденных по 1. цвету кожи 2. цвету кожи и характеру дыхания 3. цвету кожи, характеру дыхании, поведению 4. шкале Апгар 61. При кратковременном воздействии гипоксии на плод отмечается 1. брадикардия 2. тахикардия 3. аритмия 4. все перечисленное 62. В основе патогенеза асфиксии лежит 1. гипоксия 2. гиперкапния 3. ацидоз 4. все перечисленное 63. Тяжелая асфиксия определяется оценкой по шкале Апгар после рождения (баллы) 1. 1 - 3 2. 4 - 6 3. 7 - 8 4. 9 - 10 64. Умеренная асфиксия определяется оценкой по шкале Апгар после рождения (баллы) 1. 0 - 3 2. 7 - 4 3. 7 - 8 4. 9 - 10 65. Задачей 1-го этапа реанимации новорожденных при асфиксии является 1. восстановление проходимости дыхательных путей 2. стимуляция внешнего дыхания 3. коррекция гемодинамических, метаболических расстройств 4. стимуляция сердечной деятельности 66. Задачей 2-го этапа реанимации является 1. восстановление проходимости дыхательных путей 2. стимуляция внешнего дыхания 3. коррекция метаболических и гемодинамических расстройств 4. стимуляция сердечной деятельности 67. Показанием к непрямому массажу сердца является частота сердечных сокращений в (мин.) 1. 120 - 110 2. 110 - 100 3. 100 - 90 4. 80 и менее 68. Лечение асфиксии обязательно включает 1. гемотерапию 2. фототерапию 3. оксигенотерапию 4. антибактериальную терапию 69. Оптимальным соотношением дыхательных движений и компрессий грудины при реанимации новорожденного является 1. 1:5 2. 1:3 3. 1:2 4. 1:1 70. Реанимационные мероприятия при остановке дыхания у новорожденного начинают с 1. ИВЛ 2. восстановления свободной проходимости дыхательных путей 3. внутривенного введения дыхательных аналептиков 4. непрямого массажа сердца 71. Эффективность непрямого массажа сердца в процессе его проведения следует оценивать путем 1. пальпации верхушечного толчка 2. пальпации пульса на сонных артериях 3. оценки экскурсии грудной клетки 4. аускультации сердца 72. Возникновению асфиксии в родах менее подвержены 1. переношенные новорожденные 2. недоношенные новорожденные 3. новорожденные с задержкой внутриутробного развития 4. все перечисленные группы детей 73. К развитию асфиксии в родах у новорожденного ребенка предрасполагают 1. хроническая внутриутробная гипоксия плода 2. тугое обвитие пуповины вокруг шеи 3. слабость родовой деятельности 4. все перечисленные факторы 74. Родовая опухоль как физиологическое состояние появляется у новорожденных 1. сразу же после рождения 2. в течение первых суток 3. на третьи сутки жизни 4. на пятые сутки жизни 75. Кефалогематома – это травма мягких тканей головы представляет собой 1. отек предлежащей части 2. разрастание клеток в родах 3. поднадкостничное кровоизлияние 4. кровоизлияние под кожу волосистой части головы 76. Самым частым переломом у новорожденного при тяжелых родах является 1. перелом ключицы 2. перелом бедренной кости 3. перелом плечевой кости 4. перелом основания черепа 77. Для перелома ключицы у новорожденного характерно 1. отсутствие хоботкового рефлекса 2. ограничение подвижности руки на стороне поражения 3. отсутствие движения в кисти на стороне поражения 4. триада Торнера 78. Родовая опухоль исчезает самостоятельно через 1. 1 - 2 дня 2. 1 - 2 недели 3. 6 - 8 недель 4. 2 - 3 месяца 79. Только у новорожденных встречаются судороги 1. «неуловимые» 2. тонические 3. клонические 4. тонико-клонические 80. К противосудорожным препаратам относят 1. этимизол, налорфин 2. коргликон, строфантин 3. фенобарбитал, дифенин 4. преднизолон, гидрокортизон 81. Положительный симптом Грефе характерен для 1. синдрома двигательных расстройств 2. гипертензионно-гидроцефалического синдрома 3. цереброастенического синдрома 4. вегетовисцерального синдрома 82. К факторам, предрасполагающим к развитию родовой травмы, относится 1. глубокая недоношенность 2. ягодичное и другие аномалии предлежания плода 3. переношенность 4. все перечисленное 83. Непосредственной причиной родовой травмы является 1. гипоксия 2. слабость родовой деятельности 3. недоношенность 4. чрезмерная защита промежности 84. Основным элементом ухода за новорожденным с травмой спинного мозга является 1. строгий покой 2. свободное пеленание 3. иммобилизация спинного мозга 4. возвышенное положение головы 85. Опрелости у новорожденного располагаются 1. по всему телу 2. на волосистой части головы 3. в естественных складках и на ягодицах 4. на стопах и ладонях 86. Яркая гиперемия кожи с видимыми единичными эрозиями характерна для опрелости 1. первой степени 2. второй степени 3. третьей степени 4. четвертой степени 87. Осуществляя уход при опрелостях у новорожденных необходимо 1. согреть ребенка 2. дать обильное питье 3. провести воздушную ванну 4. обработать кожу антисептической мазью 88. Этиологическим фактором развития молочницы являются 1. микробы 2. вирусы 3. грибки 4. паразиты 89. Причиной возникновения инфекционных заболеваний кожи и пупка у новорожденных является 1. перегревание ребенка 2. переохлаждение ребенка 3. нарушение санэпидрежима при уходе 4. неправильное вскармливание 90. Причиной потницы является 1. перегревание, дефекты ухода ребенка 2. переохлаждение ребенка 3. травматизация 4. инфицирование 91. К врожденным заболеваниям пупка относится 1. катаральный омфалит 2. флегмонозный омфалит 3. кожный пупок 4. фунгус пупка 92. Для обработки пупочной ранки при фунгусе пупка используют 1. дибазол 2. перекись водорода 3. ляпис (нитрат серебра) 4. раствор йода 93. При надавливании на гемангиому она 1. увеличивается в размере и краснеет 2. уменьшается в размере и краснеет 3. уменьшается в размере и бледнеет 4. увеличивается в размере и бледнеет 94. Тактика акушерки родильного дома при обнаружении у новорожденного везикулопустулеза 1. вызвать врача, перевести в ОПН 2. изолировать, обработать гнойнички 3. обработать гнойнички, вызвать врача 4. обработать гнойнички, перевести в ОПН 95. Возбудителем офтальмобленореи является 1. стрептококк 2. стафилококк 3. гонококк 4. энтерококк 96. Длительно мокнущий пупок – это 1. флегмонозный омфалит 2. катаральный омфалит 3. некротический омфалит 4. кожный пупок 97. Возбудителем рожистого воспаления у новорожденного является 1. стрептококк 2. стафилококк 3. гонококк 4. энтерококк 98. При пузырчатке новорожденного не характерна локализация сыпи 1. в естественных кожных складках 2. на ладонях и подошвах 3. на животе и конечностях 4. на боковой поверхности туловища 99. Заболевание периода новорожденности, чаще всего осложняется сепсисом 1. потница 2. опрелости 3. пузырчатка 4. гемангиома 100. Первичным элементом везикулопустулеза является 1. папула 2. пузырек 3. пятно 4. эрозия 101. Гнойный омфалит характеризуется 1. серозным отделяемым из пупочной ранки 2. грибовидной опухолью на дне пупочной ранки 3. отеком и гиперемией книзу от пупочной ранки 4. отеком, гиперемией пупочного кольца, гнойным отделяемым из пупочной ранки 102. К ранним симптомам сепсиса у новорожденного ребенка относится 1. слабость, вялость, отказ от еды 2. повышение температуры тела 3. появление очагов инфекции 4. судороги, «мозговой крик» 103. Фактор риска развития сепсиса – это 1. длительный безводный период 2. позднее прикладывание к груди 3. многоводие 4. многоплодие 104. Наиболее частые входные ворота инфекции при сепсисе – это 1. кожа 2. конъюктива 3. пупочная ранка 4. дыхательные пути 105. Наиболее частый этиологический фактор гнойно-септических заболеваний у новорожденного 1. пневмококк 2. стафилококк 3. гонококк 4. кишечная палочка 106. Главным диагностическим критерием сепсиса является 1. лейкоцитоз, ускоренная СОЭ 2. лейкоцитурия, гематурия 3. бактериемия 4. анемия 107. Тактика акушерки при подозрении на развитие сепсиса у новорожденного ребенка 1. начать антибиотикотерапию 2. вызвать врача, подготовить к переводу в специализированный стационар 3. изолировать, начать антибиотикотерапию 4. начать водно-чайную паузу 108. К септикопиемическим очагам при сепсисе можно отнести 1. стоматит 2. конъюктивит 3. отит 4. остеомиелит 109. Сепсис у недоношенных характеризуется 1. возникновением в результате внутриутробного инфицирования 2. протеканием в форме септицемии 3. частым отсутствием гипертермии 4. всем перечисленным 110. Вирус герпеса при внутриутробном инфицировании вызывает 1. катаракту 2. глухоту 3. задержку умственного развития 4. энцефалит новорожденных 111. Триада Грегга характерна при внутриутробном заражении 1. краснухой 2. токсоплазмозом 3. цитомегалией 4. гепатитом 112. Внутриутробный хламидиоз клинически проявляется у новорожденного 1. энцефалитом 2. бленнореей 3. атрофией зрительных нервов 4. глухотой 113. Источником инфекции при токсоплазмозе являются 1. птицы 2. кошки 3. грызуны 4. насекомые 114. При воздействии инфекционного фактора в эмбриональном периоде могут отмечаться 1. выкидыши на ранних сроках беременности 2. стигмы дизэмбриогенеза у новорожденных 3. фиброэластаз эндокарда 4. клинические проявления заболевания в раннем неонатальном периоде 115. Катаракта, микрофтальмия, врожденные пороки характерны для врожденной инфекции, вызванной 1. вирусом герпеса 2. вирусом краснухи 3. цитомегаловирусом 4. хламидиями сердца и глухота 116. Анемия у новорожденного ребенка развивается при гемоглобине (г/л) 1. 210 2. 190 3. ниже 150 4. 200 117. Источником кровотечения при мелене является 1. кишечник 1. легкие 2. печень 3. пищевод 118. При мелене новорожденных характерно наличие стула 1. в виде «жгутиков» серого цвета 2. вязкого темно-зеленого 3. желтого мазевидного 4. в виде чероной пористой губки с запахом прелых яблок 119. Оптимальным способом кормления новорожденного с геморрагической болезнью является использование 1. донорского молока 2. адаптированной молочной смеси 3. нативного материнского молока 4. парентерального питания 120. Гемолитическая болезнь новорожденного возникает в результате 1. конфликта по группе крови, резус-фактору 2. родовой травмы 3. действия гипоксии 4. инфицирования плода 121. Для гемолитической болезни новорожденных характерно появление желтухи 1. в первые сутки жизни 2. на 2 - 3 день жизни 3. на 7 день жизни 4. на 4 - 5 день жизни 122. К характерным симптомам анемической формы ГБН относят 1. бледность кожи, небольшое увеличение печени 2. высокий уровень билтрубина 3. отеки подкожно-жирового слоя 4. ядерную желтуху 123. Характерным осложнением желтушной формы ГБН является 1. пневмония 2. ядерная желтуха 3. сердечная недостаточность 4. сепсис 124. Основным методом лечения тяжелой степени ГБН является 1. фототерапия 2. витаминотерапия 3. заменное переливание крови 4. антибактериальная терапия 125. При ГБН токсическое действие на организм оказывает 1. белок 2. билирубин 3. глюкоза 4. холестерин 126. Ядерная желтуха характеризуется поражением 1. сердца 2. легких 3. ЦНС 4. почек 127. Наиболее тяжелой формой ГБН с неблагоприятным прогнозом является 1. анемическая 2. желтушная 3. отечная 4. все в равной степени 128. Одной из мер профилактики ГБН предполагает 1. санацию хронических очагов у беременной 2. соблюдение диеты и режима беременной 3. исключение прерывания беременности 4. все перечисленное 129. Оптимальный метод консервативной терапии для лечения ГБН 1. фототерапия 2. лечение фенобарбиталом 3. инфузионная терапия 4. все перечисленное 130. Причина возникновения фенилкетонурии – врожденное нарушение обмена 1. белкового 2. углеводного 3. жирового 4. белково-углеводного 131. Для предотвращения развития слабоумия при фенилкетонурии для ребенка исключительно важна 1. специальная диетотерапия до 8 лет 2. общеукрепляющая терапия 3. антибиотикотерапия 4. специальное лечение у психиатра 132. В диете больных фенилкетонурией следует исключить 1. овощи 2. фрукты, ягоды 3. печень, мясо 4. хлебобулочные изделия 133. Исследование хромосомного аппарата требуется, если у новорожденного обнаружены следующие клинические признаки 1. брадикардия и сухость кожных покровов 2. два и более врожденных дефекта 3. внутриутробная задержка физического развития 4. неонатальные судороги 134. В рамках национального проекта «Здоровье» рекомендовано скрининг обследование новорожденных на наличие заболеваний 1. муковисцедоза, врожденного гипотериоза 2. галактоземии, фенилкетонурии 3. адрено-генитального синдрома 4. все перечисленное 135. Атрезия пищевода и трахеопищеводный новорожденного выделением изо рта 1. вспененной слюны 2. створоженного молока 3. слюны с примесью крови 4. слюны с примесями желчи 136. Краниостеноз – это 1. раннее закрытие большого родничка 2. позднее закрытие большого родничка 3. малые размеры черепа 4. большие размеры черепа 137. Заячья губа – это 1. расщелина верхней губы 2. расщелина неба 3. недоразвитие верхней челюсти 4. все вместе свищ проявляются у 138. Наиболее часто спинномозговая грыжа у новорожденного локализуется в 1. шейном отделе 2. грудном отделе 3. поясничном отделе 4. пояснично-крестцовом отделе 139. Широкое пеленание новорожденных является мерой профилактики 1. опрелостей 2. потницы 3. дисплазии тазобедренных суставов 4. деформации позвоночника 140. Атопический дерматит у детей характеризуется поражением 1. ЦНС 2. сердца 3. почек 4. кожи 141. Проявлению атопического дерматита у детей способствует избыточное употребление 1. углеводов 2. поваренной соли 3. жиров 4. жидкости 142. При нервно-артритическом диатезе у ребенка нарушается обмен 1. белка 2. билирубина 3. мочевой кислоты 4. углеводов 143. При лекарственном анафилактическом шоке вводят препараты 1. преднизолон, глюконат кальция, коргликон 2. адреналин, седуксен, эуфиллин 3. адреналин, преднизолон, супрастин 4. тиамин, пиридоксин, аскорбиновую кислоту 144. Одним из ранних признаком атопического дерматита является наличие у ребенка 1. опрелостей при хорошем уходе 2. липодистрофии 3. пиодермии 4. экземы 145. Основной причиной рахита является 1. недостаток калия в организме 2. недостаток витамина Д 3. избыток кальция в организме 4. избыток витамина Д 146. Начальный период рахита проявляется 1. повышенной возбудимостью 2. искривлением конечностей 3. деформацией черепа 4. деформацией грудной клетки 147. В период разгара рахита отмечается 1. деформация грудной клетки, головы 2. мышечная гипотония 3. искривление конечностей 4. все перечисленное 148. Остеомаляция – это 1. размягчение костей 2. разрастание костной ткани 3. перелом кости 4. деформация кости 149. Появление рахитического горба, «куриной груди», реберных четок характерно для рахита ( в периоде) 1. начальном 2. разгара 3. реконвалесценции 4. остаточных явлений 150. Лечебные ванны при рахите проводят с 1. перманганатом калия 2. чередой, ромашкой 3. крахмалом 4. хвойным концентратом, морской солью 151. Одновременное назначение витамина Д и УФО при рахите 1. эффективно 2. неэффективно 3. недопустимо 4. нежелательно 152. Профилактическая доза витамина Д составляет (в сутки) 1. 500МЕ 2. 800МЕ 3. 2000МЕ 4. 5000МЕ 153. Спазмофилия – одна из разновидностей проявления синдрома 1. гипогликемического 2. гипокальциемического 3. гипертензионного 4. гипергликемического 154. Хроническое расстройство питания, при котором отмечается дефицит массы тела по отношению к росту – это 1. паратрофия 2. гипостатура 3. гипотрофия 4. нормотрофия 155. Дефицит веса при гипотрофии 1-ой степени составляет (%) 1. 5 - 10 2. 10 - 20 3. 20 - 30 4. 30 – 40 156. Подкожно-жировой слой при гипотрофии 3-ей степени снижен на 1. конечностях 2. животе 3. лице 4. лице, конечностях, животе 157. При лечении дисбактериоза у детей назначают эубиотик 1. бисептол 2. бифидумбактерин 3. димедрол 4. панзинорм 158. Причиной гипотрофии у детей является 1. дефицит питания, ухода 2. бытовые аллергены 3. недостаток витамина А 4. нарушение фосфорно-кальциевого обмена 159. Острицы паразитируют 1. в тонком кишечнике 2. в толстом кишечнике 3. в нижних отделах тонкого и верхних отделах толстого кишечника 4. в любом отделе кишечника 160. Яйца остриц сохраняют жизнеспособность в окружающей среде в течение 1. 2 - 3 часов 2. 1 - 2 дней 3. 5 - 6 дней 4. 15 - 20 суток 161. Аскариды паразитируют 1. в тонком кишечнике 2. в верхних отделах толстого кишечника 3. в нижних отделах толстого кишечника 4. в тонком и толстом кишечнике 162. Самки аскариды имеет длину 1. 10 - 12 мм 2. 10 - 12 см 3. 15 - 20 см 4. 25 - 40 см 163. Яйца аскарид, попадая в почву, созревают в течение 1. 2 суток 2. 2 недель 3. 5 - 7 дней 4. 4 недель 164. Средством для лечения молочницы является 1. раствор соды 2% 2. нистатин 3. пимафуцин 4. все выше перечисленное 165. Наиболее частой причиной язвенной болезни желудка у детей является 1. кишечная палочка 2. протей 3. хеликобактер 4. стафилококк 166. Первостепенное значение в лечении детей с гастритом имеет 1. режим 2. диетотерапия 3. лекарственные средства 4. физиотерапия 167. Сестринский процесс при стоматитах включает 1. обучение правилам личной гигиены 2. обработка полости рта по назначению врача 3. обучение адекватному питанию 4. все выше перечисленное 168. Перед исследованием на энтеробиоз следует порекомендовать 1. провести очистительную клизму 2. провести тщательный туалет промежности 3. не подмывать ребенка 4. накануне исследования ранний ужин 169. Для диагностики аскаридоза исследуют 1. рвотные массы 2. перианальный соскоб 3. мочу 4. фекалии 170. Эндоскопическое исследование желудка и 12-перстной кишки проводят 1. после очистительной клизмы и легкого завтрака 2. утром натощак 3. после введения контрастного вещества 4. после введения пробного завтрака 171. Пневмония – это заболевание 1. инфекционно-аллергическое 2. аллергическое 3. инфекционное с неспецифическим возбудителем 4. инфекционное со специфическим возбудителем 172. Обязательным обследованием при лакунарной ангине является 1. анализ мочи 2. мазок из зева на флору 3. мазок из зева на палочку Леффлера 4. кровь на стерильность 173. Фолликулярную ангину следует дифференцировать с 1. пневмонией 2. бронхитом 3. дифтерией 4. синуситом 174. Для обструктивного бронхита характерны симптомы 1. инспираторная одышка, грубый кашель 2. экспираторная одышка, сухие и влажные мелкопузырчатые хрипы 3. одышка смешанного характера, сухие хрипы 4. осиплость голоса, лающий кашель 175. Положение ребенка в кровати при пневмонии должно быть 1. горизонтальное 2. с возвышенным головным концом 3. с приподнятым ножным концом 4. не имеет значения 176. Часто болеющие дети относятся к группе здоровья 1. 1 2. 2 3. 3 4. 4 177. Подсчет дыхательных движений у детей грудного возраста проводят 1. положив руку на грудную клетку 2. приложив фонендоскоп к носу ребенка 3. визуально по движению грудной клетки 4. все перечисленное верно 178. Частому воспалению среднего уха у ребенка способствует 1. извитая Евстахиева труба 2. короткая и широкая Евстахиева труба 3. плохо развито глоточное кольцо, узкая Евстахиева труба 4. вертикальное расположение глотки 179. У детей с дыхательной недостаточностью цианоз раньше всего появляется 1. в области носогубного треугольника 2. в области грудной клетки 3. вокруг глаз и в области лба 4. на кончиках пальцев рук и ног 180. Наличие одышки у ребенка грудного возраста оценивается по признакам: 1. отказ от еды, громкий плач 2. напряжение и раздувание крыльев носа, втяжение межреберий 3. напряжение большого родничка, интоксикация 4. подъем температуры тела, кашель 181. Уход за больным с продуктивным кашлем заключается 1. в обеспечении индивидуальной плевательницей 2. в обеспечении теплым питьем 3. в придании дренажного положения, проведении вибромассажа 4. все перечисленное 182. Развитие стенозирующего ларингита при ОРВИ можно прогнозировать у детей на фоне 1. рахита 2. анемии 3. атопического дерматита 4. гипотрофии 183. Гипертермия требует сестринского вмешательства, так как возможно развитие 1. диареи 2. судорог 3. стеноза гортани 4. синдрома дыхательных расстройств 184. Рекомендации родителям по уходу за ребенком раннего возраста с пневмонией 1. часто менять положение в постели, брать на руки 2. создать возвышенное положение в постели 3. спокойная обстановка, пролонгированный сон 4. все выше перечисленное 185. Диспансерное наблюдение за детьми, перенесшими острую пневмонию, включает 1. ежемесячный осмотр педиатром 2. санацию хронических очагов инфекции 3. осмотр отоларингологом, стоматологом 4. все выше перечисленное 186. Увлажнение кислорода при оксигенотерапии проводят с целью 1. предотвращения его излишней потери 2. соблюдения техники безопасности 3. предупреждения токсического действия 4. всего выше перечисленного 187. О заболевании почек у новорожденного ребенка свидетельствует наличие 1. гипертермии 2. отеков 3. цианоза 4. одышки 188. Характерным признаком пиелонефрита у детей является 1. головная боль 2. олигурия 3. отказ от еды 4. дизурические расстройства 189. Наиболее частой причиной пиелонефрита у детей является 1. стрептококк 2. стафилококк 3. синегнойная палочка 4. кишечная палочка 190. В питании больных гломерулонефритом ограничивают 1. хлеб, каши 2. мясо, рыбу, творог 3. молоко, кефир 4. фрукты, овощи 191. Суточный диурез, концентрационная способность почек оцениваются по анализу мочи 1. по Нечипоренко 2. по Зимницкому 3. на микрофлору 4. глюкозурический профиль 192. Для мочевого синдрома при пиелонефрите характерно наличие 1. олигурии 2. полиурии 3. гематурии 4. бактериурии 193. При гломерулонефрите поражаются в основном 1. клубочки 2. канальцы 3. чашечки 4. лоханки 194. Мочевой синдром при гломерулонефрите включает 1. олигурию, гематурию, протеинурию 2. лейкоцитурию, бактериурию, дизурию 3. протеинурию, полиурию 4. глюкозурию, ацетонурию 195. Емкость мочевого пузыря у новорожденного ребенка составляет (мл) 1. 100 2. 50 3. 200 4. 500 196. Пастозность лица у почечных больных появляется 1. утром 2. в обед 3. к вечеру 4. ночью 197. Энурез – это 1. болезненное мочеиспускание 2. преобладание ночного диуреза над дневным 3. прекращение поступления мочи в мочевой пузырь 4. недержание мочи 198. Особенности диеты при остром пиелонефрите 1. ахлоридная 2. ахлоридная, ограничение белка, жидкости 3. количество жидкости в 1,5 раза превышает возрастные нормы, исключить острые блюда, копчения, соления, маринады 4. пища механически и термически щадящая 199. Соотношение количества выпитой и выделенной жидкости у здорового ребенка 1. количество выделенной жидкости превышает количество выпитой 2. количество выпитой и выделенной жидкости равны 3. количество выделенной жидкости составляет 30-35% от выпитой 4. количество выделенной жидкости составляет 65-75% от выпитой 200. Моча, собранная по Нечипоренко, отправляется в лабораторию 1. иммунологическую 2. биохимическую 3. бактериологическую 4. клиническую 201. Клиническими симптомами гломерулонефрита являются 1. гематурия, цилиндрурия 2. артериальная гипертензия, головная боль 3. олигурия , отеки 4. все выше перечисленные 202. Программа реабилитации пациента с пиелонефритом предусматривает 1. санацию очагов хронической инфекции 2. контроль за анализами мочи 3. поддерживающую терапию, наблюдение урологом 4. все выше перечисленное 203. Диспансерное наблюдение пациентов, перенесших гломерулонефрит, включает консультации специалистов 1. окулиста 2. стоматолога 3. отоларинголога 4. всех выше перечисленных 204. Основной клинический признак врожденного порока сердца у новорожденного ребенка – это 1. разлитой цианоз или акроцианоз после физической нагрузки 2. «мозговой» крик 3. изменения на ЭКГ острый 4. втяжение межреберий 205. Чтобы устранить физическую нагрузку новорожденному ребенку с врожденным пороком сердца, нужно 1. запретить купание 2. дать слабительное 3. кормить дробно сцеженным грудным молоком 4. не проводить утренний туалет 206. Ревматическая лихорадка– это заболевание 1. инфекционное 2. аллергическое 3. инфекционно-аллергическое 4. аутоиммунное 207. Этиологическим фактором ревматизма является 1. кишечная палочка 2. стафилококк 3. пневмококк 4. стрептококк 208. Причиной врожденного порока сердца чаще является 1. родовая травма 2. заболевание беременной вирусными инфекциями 3. резус-конфликт 4. гипоксия плода 209. Калиевая диета включает 1. курагу, чернослив 2. печеный картофель 3. бананы 4. все выше перечисленное 210. В питании ребенка с сердечной недостаточностью следует ограничить 1. белки, жиры 2. белки, углеводы 3. жидкость, жиры 4. жидкость, поваренную соль 211. Ревматическая хорея у детей проявляется 1. гиперкинезами 2. ларингоспазмом 3. пилоростенозом 4. удушьем 212. Сестринский процесс при врожденном пороке сердца у новорожденных включает 1. мониторинг жизненно-важных функций 2. подачу кислорода до и после кормления 3. выполнение манипуляций в постели 4. все выше перечисленное 213. При врожденном пороке сердца из-за венозного застоя происходит деформация 1. суставов 2. голеней 3. ногтевых фалангов пальцев 4. костей черепа 214. Для анемии детей раннего возраста характерно 1. повышение аппетита 2. наличие анорексии 3. извращение вкуса, обоняния 4. нарушение зрения 215. Препараты железа следует принимать 1. натощак утром 2. после еды, запивая молоком 3. независимо от приема пищи 4. за 30-60 минут до еды, запивая соком цитрусовых, аскорбиновой кислотой 216. Уровень гемоглобина у здорового ребенка грудного возраста (г/л) 1. 170 - 247 2. 126 - 156 3. 130 - 140 4. 110 – 120 217. При носовом кровотечении необходимо 1. уложить больного, ножной конец приподнять 2. создать полусидячее положение, голову наклонить вперед, лоток под подбородок 3. усадить больного, голову запрокинуть назад 4. усадить больного, голову наклонить набок, лоток под подбородок 218. Помощь больному гемофилией при травме коленного сустава включает 1. тугую давящую повязку, ногу поднять вверх 2. тугую давящую повязку, внутривенное введение викасола 3. шинирование, холод на область сустава 4. немедленное переливание одногруппной крови 219. Хлороз у детей – это 1. форма анемии у девочек в пубертатном периоде 2. проявление гемолитической болезни новорожденного 3. симптом железодефицитной анемии 4. симптом наследственной гемолитической анемии 220. Маточные кровотечения у девочек старшего возраста отмечаются при 1. алиментарных анемиях 2. гемофилии 3. тромбоцитопенической пурпуре 4. геморрагическом васкулите 221. Симметрично расположенные пятнисто-папулезные высыпания на коже типичны для 1. тромбоцитопатии врожденной 2. тромбоцитопенической пурпуры 3. геморрагического васкулита 4. гемофилии 222. Частые кровотечения у мальчиков характерны для 1. тромбоцитопенической пурпуры 2. тромбоцитопатии 3. гемолитической анемии 4. гемофилии 223. При уходе за детьми с лейкозом особенно большое внимание уделяют 1. лечебной физкультуре 2. санитарно-эпидемическому режиму 3. диетотерапии 4. режиму дня 224. При сахарном диабете поражается 1. надпочечники 2. поджелудочная железа 3. щитовидная железа 4. печень 225. К группе риска по сахарному диабету относятся новорожденные 1. с массой 2500 г 2. с массой 3500 г 3. от матери, страдающей сахарным диабетом 4. от матери, страдающей бронхиальной астмой 226. Симптомокомплекс, характерный для сахарного диабета у детей до 2-х лет 1. гипертермия, анорексия, потеря массы тела 2. полиурия, опрелости, «накрахмаленные» пеленки 3. реберные четки, потливость 4. редкое мочеиспускание, запоры 227. Ведущие клинические симптомы при сахарном диабете у детнй 1. полиурия, полидипсия, полифагия 2. полифагия, ожирение, гипоксемия 3. анорексия, исхудание, полиурия 4. глюкозурия, гипоксия, гипостенурия 228. При сахарном диабете в первую очередь нарушается обмен веществ 1. белковый 2. углеводный 3. минеральный 4. жировой 229. Для гипогликемической комы характерно наличие 1. «рыбьего рта», ларингоспазма 2. лихорадки, судорог, мраморности кожи 3. бледности, холодного пота, судорог 4. сухости кожи, румянца, одышка 230. В крови у детей, страдающих сахарным диабетом , отмечается 1. гипогликемия 2. гипергликемия 3. гипоксемия 4. гиперволемия 231. Признак приближающейся диабетической комы - это 1. запах мочевины в выдыхаемом воздухе 2. запах «прелых яблок» в выдыхаемом воздухе 3. повышение мышечного тонуса 4. появление менингиальных симптомов 232. В диете больных сахарным диабетом ограничивают 1. белки 2. жидкость 3. жиры и углеводы 4. соль 233. После инъекции инсулина ребенка необходимо покормить через 1. 2 часа 2. 3 часа 3. 20 - 30 минут 4. 4 часа 234. Для ориентировочного определения сахара в моче применяют 1. 2. 3. 4. декстронал глюкотест кетостикс декстростикс 235. Тактика сестринского вмешательства при гипогликемии 1. уложить, дать кислород 2. успокоить, дать обильное питье 3. накормить ребенка, вызвать врача 4. ввести инсулин 236. Мочу для анализа на сахар рекомендуется собирать 1. в течение суток 2. среднюю порцию 3. за 8-10 часов 4. разовую порцию 237. Врожденный иммунитет является 1. активным естественным 2. пассивным естественным 3. активным искусственным 4. пассивным искусственным 238. После перенесенного заболевания формируется иммунитет 1. активный искусственный 2. активный естественный 3. пассивный искусственный 4. пассивный естественный 239. При проведении профпрививок формируется иммунитет 1. активный 2. пассивный 3. активный искусственный 4. пассивный естественный 240. Для пассивной иммунизации используется 1. вакцина, анатоксин 2. иммуноглобулин, сыворотка 3. комплекс витаминов 4. туберкулин 241. Сохранность активности вакцинальных препаратов на всех этапах хранения и транспортировки обеспечивает система 1. холодовой цепи 2. тепловой цепи 3. температурной цепи 4. транспортной цепи 242. Прививочные препараты подлежат хранению при температуре (оС) 1. от 0 до + 8 2. от 0 до + 4 3. от - 2 до + 6 4. от + 2 до + 8 243. Карта учета профилактических прививок – это статистическая форма 1. ф - 75а 2. ф - 030 3. ф - 063 4. ф - 112 244. После проведения вакцинации медсестра прививочного кабинета должна наблюдать за ребенком в течение 1. 10 минут 2. 30 минут 3. 1 часа 4. 3 часов 245. Ведущим путем инфицирования детей ВИЧ/СПИД является 1. контактно-бытовой 2. парентеральный 3. вертикальный 4. пищевой 246. У детей от ВИЧ-инфицированных женщин материнские антитела исчезают в возрасте 1. 1 недели 2. 1 месяца 3. 1 года 4. 18 месяцев 247. Инкубационный период при ветряной оспе длится (дн.) 1. 1 - 7 2. 11 - 21 3. 9 - 17 4. 10 248. Характерным клиническим симптомом является наличие при ветряной оспе 5. сыпи везикулезной 6. ангины 7. конъюктивита 8. бледного носогубного треугольника 249. Изменения на коже после сыпи при ветряной оспе 1. не остаются 2. остаются в виде пигментации 3. остаются в виде шелушения, особенно на ладонях 4. остаются в виде корочек, отпадающих без образования рубца 250. К мероприятиям в очаге инфекции при ветряной оспе относят 5. введение контактным иммуноглобулина 6. карантин на группу 21 день 7. карантин на группу 7 дней 8. проведение дезинфекции 251. Иммунитет после перенесенной ветряной оспы 1. временный 2. на 5 лет 3. более 10 лет 4. пожизненный 252. Возбудителем кори является 1. кокки 2. вирус 3. микобактерии 4. синегнойная палочка 253. Источником заболевания корью является 5. бациллоноситель 6. больной человек 7. животное 8. насекомое 254. Для кори характерна сыпь 1. пятнисто-папулезная 2. мелкоточечная 3. везикулезная 4. гнойничковая 255. Сыпь при кори появляется в течение (дн.) 5. 1 6. 3 7. 5 8. 10 256. Карантин на контактных при кори накладывается на (дн.) 1. 7 2. 14 3. 10 4. 21 257. Возбудитель краснухи наиболее опасен для 1. детей 2. взрослых 3. беременных 4. пожилых 258. Характерный симптом для краснухи – это 5. пятна Филатова 6. увеличение затылочных лимфоузлов 7. ангина 8. везикулезная сыпь 259. Возбудителем эпидемического паротита является 1. стрептококк 2. стафилококк 3. фильтрующий вирус 4. менингококк 260. Источником инфекции при эпидемическом паротите является 5. больной человек 6. бациллоноситель 7. животное 8. насекомые 261. Путь передачи при эпидемическом паротите 1. воздушно-капельный 2. алиментарный 3. трансмиссивный 4. контактно-бытовой 262. Специфическая профилактика против эпидемического паротита проводится в возрасте (мес.) 5. 10 6. 12 7. 18 8. 3 263. Максимальный инкубационный период при эпидемическом паротите длится (дн.) 1. 3 2. 7 3. 21 4. 30 264. При эпидемическом паротите поражается 5. сосцевидный отросток кости 6. околоушная слюнная железа 7. заднешейные лимфоузлы 8. глоточные миндалины 265. Возбудителем менингококковой инфекции является 1. стафилококк 2. аденовирус 3. менингококк 4. палочка Борде-Жангу 266. Источником менингококковой инфекции является 5. пищевые продукты 6. животные 7. больной человек 8. насекомые 267. Путь передачи менингококковой инфекции 1. воздушно-капельный 2. контактно-бытовой 3. алиментарный 4. половой 268. Инкубационного периода при менингококковой инфекции составляет (дн.) 1. 30 2. от 2 до 7 3. 21 4. 54 269. Наиболее часто менингококковая инфекция у детей протекает в форме 1. менингококкемии 2. менингита 3. менингоэнцефалита 4. назофарингита 270. Клиническая форма менингококковой инфекции, для которой характерна геморрагическая сыпь звездчатой формы характерна для клинической формы менингококкои 1. менингит 2. менингоэнцефалит 3. менингококцемия 4. назофарингит 271. Возбудителем дифтерии у детей является 1. вирус 2. бактерия 3. микоплазма 4. амеба 272. Продолжительность инкубационного периода при дифтерии составляет (дн.) 1. 2 - 10 2. 10 - 20 3. 20 - 30 4. 30 - 40 273. Истинный круп развивается у детей при дифтерии 1. зева 2. гортани 3. носа 4. кожи 274. Антитоксическая сыворотка применяется у детей при лечении 1. гриппа 2. ветряной оспы 3. кори 4. дифтерии 275. Вакцинация против дифтерии проводится в сроки (мес.) 1. 0 - 1 - 5 2. 0 - 5 - 12 3. 3 - 4,5 - 6 4. 3 - 6 - 12 276. Метод диагностики дифтерии включает исследования 1. общего анализа крови 2. мокроты на ВК 3. мазка из зева и носа на ВL 4. мазка из зева 277. Введение противодифтерийной сыворотки осуществляется по методу 1. Леффлера 2. Безредко 3. Борде-Жангу 4. Люста 278. Мероприятия в очаге дифтерии включают 1. госпитализацию больного 2. осмотр контактных ЛОР-врачем 3. дезинфекцию 4. все выше перечисленное 279. Основной механизм передачи туберкулеза у детей 1. контактно-бытовой 2. половой 3. алиментарный 4. аэрогенный 280. Проба Манту производится 1. п/к 2. в/к 3. в/м 4. в/в 281. Оценка пробы Манту производится через 1. 12 часов 2. 24 часа 3. 36 часов 4. 72 часа 282. Вакцинация БЦЖ новорожденным проводится на день жизни 1. 3 - 5 2. 8 - 9 3. сразу после рождения 4. 10 – 15 283. Ревакцинацию БЦЖ проводят, если проба Манту 1. положительная 2. сомнительная 3. отрицательная 4. резко положительная 284. Вакцина БЦЖ вводится 1. в верхнюю треть правого плеча п/к 2. в верхнюю треть левого плеча п/к 3. в верхнюю треть правого плеча в/к 4. в верхнюю треть левого плеча в/к 285. Вакцинация против туберкулеза считается эффективной при размере рубчика 1. 0 -2 мм 2. 2-3 мм 3. 3-4 мм 4. 5-10 мм 286. Возбудителем дизентерии является 1. кишечная палочка 2. шигелла 3. вирус 4. микобактерия 287. Для больных эшерихиозом характерен стул 1. оформленный коричневый 2. кашицеобразный желтый 3. жидкий оранжевый 4. жидкий со слизью, прожилками крови 288. Срок карантина на контактных при шигеллезе составляет (дн.) 1. 10 2. 14 3. 7 4. 21 289. Тенезмы характерны для заболевания 1. колиэнтерита 2. сальмонеллеза 3. шигеллеза 4. гепатита 290. Механизмом передачи острых кишечных инфекций является 1. трансплацентарный 2. фекально-оральный 3. парентеральный 4. воздушно-капельный 291. Стул по типу «ректального плевка» характерен для 1. шигиллеза 2. сальмонеллеза 3. эширихиоза 4. гепатита 292. Клинические признаки эксикоза 1. отказ от еды, тошнота, рвота 2. влажные горячие кожные покровы, температура тела 38-39С 3. головная боль, рвота 4. сухость кожи, слизистых, западение большого родничка 293. Длительность инкубационного периода при гепатите А составляет (дн.) 1. 10 2. 35 3. 50 4. 100 294. Инкубационный период гепатита В длится (дн.) 1. 2. 3. 4. 10 - 15 21 30 - 35 60 - 180 295. Основным механизмом передачи инфекции при вирусном гепатите А является 1. воздушно-капельный 2. алиментарный 3. контактно-бытовой 4. парентеральный 296. Основным механизмом передачи при вирусном гепатите В является 1. воздушно-капельный 2. алиментарный 3. контактно-бытовой 4. парентеральный 297. Диспансерное наблюдение за реконвалесцентами гепатита В продолжается в течение (мес.) 1. 1 2. 3 3. 6 4. 12 298. Новорожденному, родившемуся от матери-носительницы вируса гепатита В, вакцинация против гепатита проводится 1. в первые 12 часов после рождения 2. в первую неделю, после прививки БЦЖ 3. через 2 месяца после БЦЖ 4. в возрасте 4-5 месяцев 299. Лабораторным подтверждением гепатита В является 1. повышение билирубина 2. высокий уровень АСТ, АЛТ 3. обнаружение HbsAg 4. положительная гемокультура 300. Решающее значение в диагностике вирусного гепатита А имеет 1. повышение активности ферментов АСТ, АЛТ 2. высокий уровень билирубина 3. обнаружение в моче желчных пигментов 4. появление антител к вирусу гепатита А Хирургия Выберите правильный ответ 1. Основоположник антисептики в хирургии: 1. Пастер Л. 2. Пирогов Н. И. 3. Листер Дж. 4.Дьяконов П. И. 2. Время стерилизации белья в автоклаве при двух атмосферах: 1. 15 мин. 2. 20 мин. 3. 45 мин. 4. 60 мин. 3. Режим автоклавирования перчаток: 1. 1 атм., 60 мин. 2. 2 атм., 20 мин. 3. 1 атм., 45 мин. 4. 1,5 атм., 45 мин. 4. Самый достоверный метод контроля стерильности белья: 1. бактериологический 2. технический 3. физический 4. химический 5. Для контроля стерильности работы сухожарового шкафа используют: 1. серу 2. бензойную кислоту 3. мочевину 4. тиомочевину 6. Профилактику воздушно-пылевой инфекции осуществляют: 1. дезинфекцией инструментов 2. влажной уборкой 3. стерилизацией инструментов 4. ношением масок 7. Профилактику воздушно-капельной инфекции осуществляют: 1. влажной уборкой 2. стерилизацией перчаток 3. автоклавированием 4. ношением масок 8. Осложнение физического метода антисептики: 1. фотодерматоз 2. дисбактериоз 3. интоксикация 4. кандидоз 9. Источником хирургической экзогенной контактной инфекции является: 1. слюна больного 2. шовный материал 3. хирургические перчатки 4. дренажи 10. Источником эндогенной хирургической инфекции является: 1. операционное бельё 2. шовный материал 3. протезы 4. гнойные выделения из патологического очага 11. Источником имплантационной инфекции является: 1. шовный материал 2. гнойное выделение у пациента 3. операционное бельё 4. хирургические перчатки 12. Механической антисептикой является: 1. использование УФО 2. применение дренажей 3. первичная хирургическая обработка раны 4. применение гигроскопических повязок 13. Биологической антисептикой является использование: 1. спиртов 2. галоидов 3. УФО 4.антибиотиков 14. Операционное бельё стерилизуют в режиме: 1. 2атм.; 1320С; 45мин. 2. 2атм.; 1320С; 20мин. 3. 1атм.; 1320С; 20мин. 4. 2атм.; 1200С; 20мин. 15. Хирургический инструментарий в сухожаровом шкафу стерилизуют при условиях: 1. 1800С; 60мин. 2. 1600С; 60мин. 3. 1320С; 20мин. 4. 1200С; 45мин. 16. Для стерилизации инструментов может быть использована перекись водорода концентрацации: 1. 6% 2. 33% 3. 3% 4. 27% 17. Хирургическую дезинфекцию рук на операции можно осуществить с помощью: 1. 1% р-ра хлоргексидина 2. 0,5% спиртового р-ра хлоргексидина 3. 3% перекись водорода 4. 6% перекись водорода 18. Вскрытый бикс сохраняет стерильность: 1. 6 часов 2. 12 часов 3. 1 час 4. 3 часа 19. Контроль стерильности может быть осуществлен в сухожаровом шкафу с помощью: 1. серы 2. левомицетина 3. бензойной кислоты 4. мочевины 20. Метод профилактики воздушно-пылевой инфекции является: 1. влажная уборка 2. стерилизация перевязочного материала 3. обработка операционного поля антисептиком 4.хирургическая дезинфекция рук 21. Хирургические перчатки следует стерилизовать: 1. автоклавированием 2. в сухожаровом шкафу 3. кипячением 4. обработкой этиловым спиртом 22. Операционное поле следует обработать: 1. 1% йодонатом 2. 3% перекисью водорода 3. 6% перекисью водорода 4. 5% перманганатом калия 23. С целью выявления остатков моющих средств после предстерилизационной обработки проводят пробу с: 1. амидопирином 2. азопирамом 3. фенолфталеином 4. фурацилинном 24. Контроль стерильности в автоклаве может быть осуществлен с помощью: 1. бензойной кислоты 2. тиомочевины 3. ливомицетина 4. фенолфталеина 25. Концентрация первомура для хирургической дезинфекции рук: 1. 4,8% 2. 2,4% 3. 8,4% 4. 4,2% 26. Операционное поле изолированное стерильными простынями обрабатывают минимум: 1. 1 раз 2. 2 раза 3. 3 раза 4. 4 раза 27. К группе галоидов относится: 1. перекись водорода 2. йодонат 3. бриллиантовый зеленый 4. фурацилин 28. Характерный признак артериального кровотечения – это истечение крови: 1. постоянной струей 2. алой пульсирующей струей 3. медленно по каплям 4. кровоточит вся раневая поверхность 29. Проявление внутреннего кровотечения: 1. повышенное АД 2. бледность кожных покровов 3. гиперемия кожи 4. брадикардия 30. Гематома – это скопление крови в: 1. полости сустава 2. плевральной полости 3. полости перикарда 4. в тканях 31. При геморрагическом шоке: 1. пульс и АД в норме 2. пульс в норме, АД повышено 3. пульс учащен, АД поднимается 4. пульс учащен, АД падает 32. Способ временной остановки артериального кровотечения: 1. возвышенное положение конечности 2. наложение пузыря со льдом 3. пальцевое прижатие 4. лигирование сосуда 33. Окончательная остановка кровотечения механическим способом: 1. максимальное сгибание конечности в суставе 2. введение викасола 3. удаление органа 4. наложение жгута 34. Для желудочного кровотечения характерно: 1. примесь крови в каловых массах 2. рвота «кофейной гущей» 3. выделение пенистой крови изо рта 4. притупление в отлогих местах живота 35. При геморрагическом шоке в клиническом анализе крови количество эритроцитов: 1. 4,5х1012/л 2. 2,5х1012/л 3. 3,5х1012/л 4. 5,5х1012/л 36. Временный гемостаз при кровотечении из крупных артерий: 1. давящая повязка 2. возвышенного положения конечности 3. тугая тампонада раны 4. кровоостанавливающий жгут 37. Венозное кровотечение останавливают с помощью: 1. кровоостанавливающего жгута 2. палочки-закрутки 3. максимального сгибания в суставе 4. давящей повязки 38. Гематома – это: 1. пропитывание тканей кровью 2. скопление крови, ограниченная тканями 3. вытекание крови во внешнюю среду 4. скопление крови в полостях организма 39. Кровоизлияние – это: 1. вытекание крови во внешнюю среду 2. скопление крови, ограниченное тканями 3.пропитывание тканей кровью 4. скопление крови под кожей 40. Вторичное позднее кровотечение возникает вследствии: 1. соскальзывания лигатуры с перевязанного сосуда 2. гнойного расплавления тромба, закрывающего просвет сосуда 3. повышения АД 4. срывания тромба, закрывающего просвет сосуда 41. Местный симптом гемоторакса: 1. притупление в нижних отделах грудной клетки 2. притупление при перкуссии нижних отделов брюшной полости 3. расширение границ абсолютной тупости сердца 4. положительный симптом Щеткина - Блюмберга 42. Признак желудочного кровотечения: 1. появление изо рта алой пенистой крови 2. рвота цвета «кофейной гущи» 3. приступообразный кашель 4. выделение из заднего прохода неизмененной крови 43. Один из важнейших показателей степени кровопотери: 1. уровень ОЦК 2. количество тромбоцитов 3. количество лейкоцитов 4. СОЭ 44. Осложнением кровотечения может быть шок: 1. гемотрансфузионный 2. инфекционно - токсический 3. геморрагический 4. анафилактический 45. Коагулопатические осложнения при кровотечении обусловлены нарушениями в системе: 1. сердечно-сосудистой 2. дыхательной 3. пищеварительной 4. свертывания крови 46. Кровотечение вследствие нарушения химизма крови может быть при: 1. гипертонической болезни 2. сепсисе 3. механической травме сосуда 4. атеросклерозе 47. Наружные кровотечения определяются с помощью: 1. микроскопического исследования 2. химической реакции 3. визуального осмотра 4. перкуссии и пальпации области кровотечения 48. Кровотечение в брюшную полость – это: 1. гемартроз 2. гемоперикардиум 3. гемоторакс 4. гемоперитонеум 49. Кровотечение в полость сустава – это: 1. гемоторакс 2. гемартроз 3. гемоперикардиум 4. гематома 50. Вторичное ранее кровотечение может развиться в результате: 1. гнойного расплавления стенки сосуда 2. формирования пролежня стенки сосуда инородным телом 3. соскальзывания лигатуры с перевязанного сосуда 4. тугого бинтования 51. Местный симптом при кровотечении: 1. нарастание слабости 2. признаки сдавления органа, расположенного в зоне кровотечения 3. нарастающая жажда 4. кратковременная потеря сознания 52. Индекс алговера при кровотечении оценивает ориентировочно: 1. функцию почек 2. функцию пищеварительной системы 3. степень кровопотери 4. функцию сердечно-сосудистой системы 53. Способ временной остановки кровотечения: 1. сосудистый шов 2. электрокоагуляция 3. холод 4. протезирование сосуда 54. Способ окончательной остановки кровотечения: 1. холод 2. сосудистый шов 3. давящая повязка 4. палочка-закрутка 55. Сонная артерия при кровотечении прижимает к поперечному отростку позвонка: 1. IV шейного 2. IV грудного 3. VI шейного 4. VI грудного 56. Подключичную артерию при кровотечении прижимают к: 1. грудине 2. I ребру 3. ключице 4. плечевой кости 57. Бедренную артерию при кровотечении прижимают к: 1. лонной кости 2. подвздошной кости 3. поясничному отделу позвоночника 4. крестцу 58. Механический способ остановки кровотечения: 1. перевязка сосудов в ране 2. электрокоагуляция 3. введение раствора хлорид кальция 10% 4. холод 59. Химический способ гемостаза: 1. Электрокоагуляция 2. применение холода 3. введение аминокапроновой кислоты 4. сосудистый шов 60. Препарат, повышающий свертывающие свойства крови: 1. викасол 2. дицинон 3. адреналин 4. перекись водорода 61. Биологический препарат для гемостаза: 1. хлорид кальция 2. тромбин 3. аминокапроновая кислота 4. адреналин 62. Признак легочного кровотечения: 1. рвота «кофейной гущей» 2. дегтеобразный стул 3. кровохаркание 4. свежая кровь на каловых массах 63. При желудочном кровотечении больному дают внутрь: 1. цельную кровь 2. адреналин 3. перекись водорода 4. кусочки льда 64. При кровотечении, вызванном гепарином применяют: 1. хлорид кальция 2. аминокапроновую кислоту 3. протамин сульфат 4. сернокислую магнезию 65. При острой кровопотере пострадавшего транспортируют: 1. в горизонтальном положении 2. полусидя 3. лёжа, с опущенной головой и приподнятым тазовым концом 4. лёжа, с приподнятой головой и опущенным тазовым концом 66. При артериальном кровотечении жгут накладывают: 1. проксимальные раны 2. с обеих сторон от раны 3. дистальные раны 4. расстояние от раны не имеет значения 67. Дезинфектант высокого уровня: 1. окись этилена 2. формальдегит 3. глутаровый альдегид 4. хлорсодержащие препараты 68. Дезинфектант среднего уровня: 1. формальдегит 2. насыщенный пар 3. хлорсодержащие препараты 4. четвертично-аммониевые соединения (ЧАС) 69. Дезинфектант низкого уровня: 1. окись этилена 2. глутаровый альдегид 3. хлорсодержащие препараты 4. четвертично-аммониевые соединения (ЧАС) 70. Этапы обработки изделий медицинского назначения применения: 1. дезинфекция, утилизация 2. дезинфекция, предстерилизационная очистка 3. предстерилизационная очистка, стерилизация 4. дезинфекция, предстерилизационная очистка, стерилизация однократного 71. Этапы обработки изделий медицинского назначения многократного применения: 1. дезинфекция, утилизация 2. дезинфекция, предстерилизационная очистка 3. предстерилизационная очистка, стерилизация 4. дезинфекция, предстерилизационная очистка, стерилизация 72. При загрязнении перчаток выделениями необходимо: 1. снять перчатки, провести их дезинфекцию 2. тампоном, смоченным антисептиком убрать видимые загрязнения, снять перчатки, провести их дезинфекцию 3. салфеткой убрать видимые загрязнения, снять перчатки и утилизировать их 4. снять перчатки, затем утилизировать 73. Время мытья рук мылом и водой при хирургической обработки рук: 1. 2 мин 2. 3 мин 3. 1 мин 4. 4 мин 74. Класс утилизации операционной одежды: 1. «А» 2. «Б» 3. «В» 4. не имеет значения 75. Класс утилизации использованных бинтов: 1. «А» 2. «Б» 3. «В» 4. «Г» 76. Класс утилизации упаковочного материала: 1. «А» 2. «Б» 3. «В» 4. «Г» 77. Не опасные отходы лечебно профилактических учреждений – это класс: 1. «А» 2. «Б» 3. «В» 4. «Г» 78. Состав аптечки «АНТИ-СПИД»: 1. борная кислота, альбуцид, 700спирт, навеска перманганата калия, перчатки, пипетки, лейкопластырь, 5% спиртовая настойка йода 2. альбуцид, протаргол, перчатки, 5% спиртовая настойка йода 3. лейкопластырь, 5% спиртовая настойка йода, 700спирт 4. дезсредство, 700спирт, протаргол, лейкопластырь 79.Тактика медицинского персонала при уколе (порезе) инфицированным инструментом 1. снять перчатки, выдавить кровь из ранки, обработать 700 спиртом, вымыть руки под проточной водой с двукратным намыливанием, обработать ранку 5% спиртовой настойкой йода 2. снять перчатки, обработать 700 спиртом, вымыть руки под проточной водой с двукратным намыливанием, обработать ранку 5% спиртовой настойкой йода 3. снять перчатки, выдавить кровь из ранки, обработать ранку 5% спиртовой настойкой йода 4. снять перчатки, вымыть руки под проточной водой с двукратным намыливанием, обработать 700 спиртом, обработать ранку 5% спиртовой настойкой йода, заклеить ранку лейкопластырем, надеть перчатки 80. При попадании биологических жидкостей пациентов на слизистую глаз: 1. промыть под проточной водой, закапать 20% р-р сульфацила-натрия или промыть 0,05% р-ром марганцевокислого калия 2. промыть обильно под проточной водой 3. промыть под проточной водой 4. промыть обильно под проточной водой, закапать 20% р-р сульфациланатрия 81. При попадании биологических жидкостей пациентов на слизистую носа: 1. промыть 0,05% р-ром марганцевокислого калия, закапать альбуцид 2. промыть обильно под проточной водой 3. промыть под проточной водой, промыть 0,05% р-ром марганцевокислого калия 4. промыть 0,05% р-ром марганцевокислого калия, закапать альбуцид 82. При попадании биологических жидкостей пациентов на неповрежденную кожу: 1. обработать кожу 700 спиртом, вымыть руки под проточной водой с двукратным намыливанием, повторно обработать 700 спиртом 2. обработать кожу 700 спиртом, вымыть руки под проточной водой с двукратным намыливанием, обработать 5% спиртовой настойкой йода 3. обработать кожу любым дезинфицирующим средством, вымыть руки под проточной водой с двукратным намыливанием, повторно обработать 700 спиртом 4. вымыть руки под проточной водой с двукратным намыливанием, обработать 0 70 спиртом 83. При попадании биологических жидкостей пациентов на слизистую рта: 1. прополоскать 0,05% р-ром марганцевокислого калия или 700 спиртом 2. прополоскать обильно водой 3. прополоскать водой, прополоскать 0,05% р-ром марганцевокислого калия или 700 спиртом 4. прополоскать обильным количеством воды, прополоскать 700 спиртом 84. Кто из перечисленных пациентов является потенциальным источником гемоконтактной инфекции: 1. больной гепатитом В 2. больной ВИЧ-инфекцией 3. больной туберкулезом 4. любой поступающий пациент 85. Этапы мытья рук перед непосредственным контактом с пациентом 1. вымыть руки с мылом и водой, обработать кожным антисептиком, надеть перчатки 2. вымыть руки с мылом и водой, обработать 700 спиртом или другим разрешенным антисептиком 3. вымыть руки с мылом и водой или с дезинфектантом, надеть перчатки 4. вымыть руки с дезинфектантом, обработать увлажняющим кремом, надеть перчатки 86. Этапы обработки рук хирурга: 1. вымыть руки с мылом и водой в течении 2 мин, обработать кисти рук антисептиком, надеть перчатки 2. вымыть руки с мылом и водой в течении 2 мин, обработать кисти рук и запястья антисептиком, надеть перчатки 3. вымыть руки с мылом и водой в течении 2 мин, обработать кисти рук, запястья, предплечья антисептиком, надеть перчатки 4. вымыть руки с мылом и водой в течении 1 мин, обработать кисти рук, запястья, предплечья антисептиком 87. После снятия перчаток проводят обработку рук: 1. гигиеническую 2. санитарную 3. хирургическую 4. не проводят 88. Перчатки необходимо надевать перед: 1. любым контактом с пациентом 2. парентеральными манипуляциями 3. кормлением пациента 4. раздачей лекарственных средств 89. Использованные перчатки необходимо: 1. дезинфицировать, затем утилизировать 2. сразу утилизировать 3. дезинфицировать, стерилизовать 4. провести предстерилизационную очистку, затем утилизировать 90. Донором является тот: 1. Кто перенес кровопотерю 2. Кто склонен к кровотечениям 3. Кто даёт кровь или орган для другого человека 4. Кому переливают кровь 91. Реципиентом является тот: 1. Кто перенёс кровопотерю 2. Кто к кровотечениям 3. Кто дает кровь или орган для другого человека 4. Кому переливают 92. Принцип определения групповой принадлежности крови 1. По наследственному признаку 2. По содержанию агглютиногенов и агглютининов 3. По наличию хлопьев в плазме 4. На основании проб на совместимости 93. Компоненты пробы на индивидуальную совместимость 1. Плазма донора и сыворотка 2. Плазмы реципиента и сыворотка донора 3. Плазмы донора и кровь реципиента 4. Сыворотка реципиента и кровь донора 94. Состояние больного в начале гемотрансфузионного шока 1. Беспокойный 2. Вялый 3. апатичный 4. Неконтактный 95. Характеристики пульса и артериального давления при гемотрансфузионном шоке 1. Тахикардия, падение АД 2. Тахикардия, повышение АД 3. Брадикардия, падение АД 4. Брадикардия, повышение АД 96. Признак гемолизированной крови 1. Плазма прозрачная 2. Плазмы мутные, с хлопьями 3. Плазма окрашена в розовый цвет 4. Плазма с пузырями воздуха 97. В эритроцитах I группы крови содержится агглютиноген(ы): 1. А 2. В 3. АВ 4. 0 98. В эритроцитах IV группы крови содержится агглютиноген(Ы): 1. В 2. А 3. АВ 4. 0 99. Агглютинины находятся в: 1. Эритроцитах 2. Лейкоцитах 3. Плазме крови 4. Тромбоцитах 100. Резус-фактор содержится в : 1.Тромбоцитах 2. Лейкоцитах 3. Эритроцитах 4. Плазме крови 101. Группы крови были открыты: 1. Винером 1. С. 2. Ландштейнером К. 3. Шамовым 3. Н. 4. Янсин Я. 102. Резус-фактор был открыт: 1. Винером 1. С. 2. Шамовым 3. Н. 3. Спасокукоцким С. И. 4. Пироговым Н. И. 103. Агглютинация эритроцитов происходит при встречи: 1. разноименных агглютиногенов и агглютининов 2. одноименных агглютиногенов и агглютининов 3. одноименных агглютиногенов 4. одноименных агглютининов 104. Антирезусные антитела вырабатываются, если кровь: 1. донора резус-отрицательная, а реципиента резус-положительная 2. донора резус-положительная, а реципиента резус- отрицательная 3. донора содержит агглютиноген А, реципиента – агглютинин a 4. донора содержит агглютиноген В, реципиента – агглютинин b 105. В России первое переливание крови с учетом групповых факторов произведено: 1. Пироговым М. И. 2. Мечниковым И.И. 3. Шамовым 3.Н. 4. Спасокукоцким С.И. 106. Резус-конфликт между матерью и плодом возникает, если кровь: 1. матери - резус-положительная, а плода - резус-отрицательная 2. матери и плода - резус-положительная 3. матери и плода - резус-отрицательная 4. матери - резус-отрицательная, а плода - резус-положительная 107. В случае резус-конфликта ребенку переливают кровь методом: 1. реинфузии 2. аутогемотрансфузии 3. обменного переливания 4. переливания иммунной крови 108. Начальным признаком гемотрансфузионного шока является: 1. беспокойство, удушье 2. беспокойство, боли в пояснице 3. заторможенность, повышение температуры тела 4. заторможенность, кровохаркание 109. Гемотрансфузионный шок возникает вследствие: 1. переливания крови, несовместимой по группе 2. аллергической настроенности организма 3. нарушения техники переливания 4. заноса инфекции с кровью донора 110. Пирогенные реакции при переливании крови развиваются в результате: 1. внесения сапрофитов с донорской кровью 2. аллергической настроенности организма 3. нарушения техники переливания 4. массивной гемотрансфузии 111. Переливание резус-положительной крови больным с резус-отрицательной кровью может привести к развитию: 1. тромбоэмболии 2. гемотрансфузионного шока 3. инфекционно-токсического шока 4. аллергической реакции 112. Развитие сердечно-сосудистой недостаточности при переливании крови может развиться в результате: 1. быстрого введения больших доз крови 2. заноса инфекции с донорской кровью 3. нарушения сроков хранения крови 4. переливания крови, несовместимой по группе 113. При внешнем осмотре кровь пригодна к переливанию, если плазма над эритроцитами: 1. прозрачна, желтоватого цвета 2. помутневшая, серого цвета 3. окрашена в розовый цвет 4. содержит сгустки крови 114. Во время биологической пробы кровь переливается: 1. троекратно, струйно по 25 мл 2. однократно 25 мл 3. троекратно по 10 мл 4. однократно 10 мл 115. Компоненты крови на индивидуальную совместимость по группе крови: 1. сыворотка реципиента и эритроциты донора 2. сыворотка реципиента и донора 3. эритроциты реципиента и донора 4. стандартные гемагглютинирующие сыворотки и эритроциты донора 116. Наблюдение за больным после переливания крови устанавливается на: 1. семь суток 2. одни сутки 3. один час 4. шесть часов 117. Постельный режим после переливания крови устанавливается на: 1. 24 часа 2. 4 часа 3. 1 час 4. 12 часов 118. В период наблюдения за больным после переливания крови наиболее важно контролировать: 1. питание больного 2. функцию кишечника 3. функцию почек 4. положение больного в постели 119. Температура хранения крови в холодильнике должна быть (В оС): 1. 18 - 20 2. 4 - 6 3. 1 - 2 4. (-4) - (-6) 120. Аутогемотрансфузией является переливание: 1. заранее заготовленной собственной крови 2. собственной крови, излившейся при кровотечении в полости организма 3. трупной крови 4. консервированной крови 121. Реинфузией является переливание: 1. трупной крови 2. собственной крови, излившейся при кровотечении в полости организма 3. консервированной крови 4. непосредственно от донора - реципиенту 122.Разовая сдача крови донором не должна превышать: 1. 1000 мл 2. 200 мл 3. 450 мл 4. 250 мл 123. Интервал между сдачами крови донором должен быть не менее: 1. 30 дней 2. 10 дней 3. 90 дней 4. 60 дней 124. Препаратом крови является: 1. Гемодез 2. Фибриноген 3. Желатиноль 4. Полиглюкин 125. Кровезаменяющий раствор является: 1. Альбумин 2. Интролипид 3. Изотонический раствор хлориад натрия 4. Фибриноген 126. Признак инфицированной крови во флаконе: 1. Плазма прозрачная 2. Плазма мутная, хлопьями 3. Плазма окрашена в розовый цвет 4. Плазма с пузырьками воздуха 127. Полиглюкин преимущественно используют для 1. Борьбы с шоком 2. Парентерального питания 3. Ускорения свертывания крови 4. Борьбы с тромюозом 128. Кровь принадлежит к первой группе, если при определении с помощью цоликлонов, реакция агглютинации наступает с: 1. Анти А и Анти В 2. Анти А 3. Анти В 4. реакции нет 129. Кровь принадлежит к второй группе, если при определении с помощью цоликлонов, реакция агглютинации наступает с: 1. Анти А 2. Анти В 3. Анти А и Анти В 4. не наступает 130. Кровь принадлежит к третьей группе, если при определении с помощью цоликлонов, реакция агглютинации наступает с: 1. Анти А 2. Анти В 3. Анти А и Анти В 4. не наступает 131. Кровь принадлежит к чтвертой группе, если при определении с помощью цоликлонов, реакция агглютинации наступает с: 1. Анти А 2. Анти В 3. Анти А и Анти В 4. не наступает 132. Количество капель цоликлонов Анти А и Анти В на планшете при определении групп крови: 1. 2 2. 4 3. 3 4. 6 133. К мягким повязкам относится 1. Шина Крамера 2. Импровизированная шина 3. Эластичный трубчатый бинт 4. Гипсовая повязка 134. Повязка для поддерживания верхней конечности 1. Дезо 2. Спиральная 3. Пращевидная 4. Колосовидная на плечевой сустав 135. Повязка на пяточную область 1. Крестообразная 2. Черепашья 3. Возвращающая 4. Спиральная 136. Герметизацию раны грудной клетки создает повязка 1. Бинтовая 2. Косыночная 3. Гипсовая 4. Окклюзионная 137. На промежность накладывают повязку 1. Колосовидную 2. Пращевидную 3. Т-образную 4. Спиральную 138. К твердым повязкам относится повязка 1. Гипсовая 2. Клеоловая 3. Лейкопластырная 4. Коллоидная 139. К транспортной иммобилизации относится 1. Аппарат Илизатора 2. Шина Белера 3. Шина Крамера 4. Отводящая шина ЦИТО 140. Ширина бинта при наложении повязки на грудную клетку 1. 3-5 см 2. 5-7 см 3. 10-12 см 4. 14-16 см 141. Момент, с которого начинается предоперационный период 1. Начало заболеваний 2. Поступление в стационар 3. Установления диагноза 4. Начало подготовки к операции 142. Основная задача предоперационного периода 1. улучшить состояние пациента 2. Подготовить больного к операции 3. Проверить органы дыхания 4. Нормальный стул 143. Срок окончания предоперационного периода 1. Накануне операции 2. В день операции 3. За 30 минут до операции 4. С момента начала операции 144. Последнее кормление больного перед плановой операцией, начинающейся в 9 часов утра 1. Ужин на кануне операции 2. Обед на кануне операции 3. Завтрак на кануне операции 4. В 22 часа на кануне операции 145. Состояние, при котором проведение экстренной операции откладывается: 1. Простудное заболевание 2. Гнойные высыпания на коже 3. Менструация 4. Операция не откладывается 146. Момент, с которого начинается послеоперационный период 1. Установление диагноза 2. Начало операции 3. Окончание операции 4. Через сутки после операции 147. Осложнения, возможные в раннем послеоперационном периоде 1. Расхождение швов 2. Плевропневмония 3. Остановка сердца 4. Лигатурные свищи 148. Момент, с которого начинается отдаленный послеоперационный период 1. Снятие швов 2. Выписка из стационара 3. Окончание операции 4. Десятый день послеоперационного периода 149. После операции без вскрытия желудка и кишечника больной может пить: 1. Сразу после операции 2. Через 2 часа после операции 3. Через 24 часа после операции 4. Через 12 часов после операции 150. Премедикация проводится: 1. Утром перед операцией 2. Во время операции 3. Сразу после операции 4. Через сутки после операции 151. Смена нательного и постельного белья производится: 1. За 1 час до операции 2. За двое суток до операции 3. Накануне операции 4. Утром в день операции 152. Бритье операционного поля производится: 1. Утром накануне операции 2. Вечером на кануне операции 3. Утром в день операции 4. По окончании операции 153. Положение больного в кровати в первые 2 часа после операции: 1. С приподнятым ножным концом 2. С приподнятым головным концом 3. С опущенным головным концом 4. Горизонтальное 154. После операции рекомендуется вставать: 1. На 5-й день 2. На 10-й день 3. На 2-й день 4. Сразу по окончанию операции 155. При острой задержке мочи после операции у больного медсестра должна: 1. Ввести катетер в мочевой пузырь 2. Срочно вызвать врача 3. Оказать рефлекторное воздействие 4. Ввести мочегонные средства 156. Предоперационный период заканчивается: 1. После перекладывания пациента на операционный стол 2. По окончанию операции 3. Накануне операции 4. После установления диагноза 157. Экстренная операция выполняется 1. В ближайшие дни 2. В ближайшие часы 3. В ближайшие недели 4. Сроки выполнения не ограничены 158. Резекция – это: 1. Удаление части органа 2. Выскабливание полостей 3. Полное удаление органа 4. Удаление периферической части органа 159. Экстирпация – это 1. Удаление любой части органа 2. Выскабливание полостей 3. Полное удаление органа 4. Удаление патологически измененных тканей 160. Ампутация – это 1. Полное удаление органа 2. Удаление любой части органа 3. Удаление периферической части органа 4. Удаление инородного тела 161. Иссечение – это 1.Полное удаление органа 2. Удаление периферической части органа 3. Удаление патологически измененных тканей 4. Дренирование патологического очага 162.Признак нормального течения послеоперационного периода 1. Тромбозы и эмболии 2. Субфебрильная температура в 1-е сутки 3. Парез кишечника 4. Острый психоз 163. Профилактика послеоперационного паротита 1. Активное поведение больного 2. Уход за ротовой полостью 3. Регулярное обезболивание 4. Лечебная физкультура 164. Операция называется паллиативной, если вследствие нее: 1. Только облегчает состояние больного 2. Ликвидируется патологический очаг 3. Обнажается патологический очаг 4. Состояние больного не изменяется 165. Ранний послеоперационный период – это: 1. Время до выписки больного из стационара 2. Первые 2-3 дня после операции 3. Первые 7 дней после операции 4. Первый месяц после операции 166. В первые часы после операции у больного наиболее важным является контроль за: 1. Функцией кишечника 2. Состоянием кожи и слизистых 3. Состоянием гемодинамики 4. Состоянием лимфатических узлов 167. Продолжительность местной гипотермии после операции: 1. 1-2 часа с перерывом 20-30 минут в 1-е сутки 2. 20-30 минут с перерывом 1-2 часа в сутки 3. Постоянно в течение суток 4. Постоянно в течение трех суток 168. Сроки выполнения плановой операции после установления диагноза: 1. В ближайшие часы 2. Не ограничены 3. В течение месяца 4. В течение недели 169. Гигиеническая ванна перед плановой операцией проводится: 1. Накануне операции 2. В день операции 3. За неделю до операции 4. За трое суток до операции 170. Профилактика пролежней у послеоперационного больного: 1. регулярное поворачивание больного 2. рациональное питание 3. применение инъекций антибиотиков 4. подкладывание клеенки на матрац больного 171. Профилактика тромбозов и эмболий у послеоперационных больных: 1. соблюдение диеты 2. санация очагов 3. исключение переохлаждения больного 4. раннее вставание после операции 172. Санация ротовой полости в предоперационном периоде осуществляется с целью: 1. косметической 2. предупреждения тромбозов и эмболий после операции 3. профилактики послеоперационного шока 4. ликвидации очагов инфекции 173. Противопоказания к экстренной операции: 1. отсутствуют 2. сердечно-сосудистая недостаточность 3. острая кровопотеря 4. острое респираторное заболевание 174. При обнаружении гнойничковых элементов на коже у больного плановая операция: 1. откладывается до излечения больного 2. проводится в намеченный срок с одновременной обработкой гнойничков 3. проводится, если гнойник вне операционного поля 4. проводится с применением антибиотиков 175. Цель активного ведения больных в послеоперационном периоде: 1. предупреждение занесения инфекции в рану 2. предупреждение вторичного кровотечения 3. удлинение послеоперационного периода 4. ускорение регенеративных процессов 176. Для резаной раны характерно: 1. капельное кровотечение 2. слабое кровотечение 3. сильное кровотечение 4. быстрое прекращение кровотечения 177. Для рваной раны характерно: 1. капельное кровотечение 2. слабое кровотечение 3. сильное кровотечение 4. кровоточит вся раневая поверхность 178. Самый опасный симптом раны: 1. зияние краев 2. боль 3. отек 4. кровотечение 179. Противопоказание к первичной хирургической обработке случайной раны: 1. алкогольное опьянение 2. шоковое состояние 3. психические расстройства 4. последняя неделя беременности 180. Наиболее частое осложнение случайных ран: 1. сепсис 2. столбняк 3. воспаление 4. газовая гангрена 181. Цель первой перевязки асептической послеоперационной раны: 1. контроль и туалет раны 2. обработка раны раствором перекиси водорода 3. снятие швов через один 4. снятие всех швов 182. Способ лечения гнойной раны в фазе воспаления: 1. повязка с бальзамическими мазями 2. применение мазей с антибиотиками 3. редкие перевязки 4. повязка с гипертоническим раствором натрия хлорида 183. Первая помощь при случайной ране: 1. остановка кровотечения, асептическая повязка 2. остановка кровотечения, гипсовая повязка 3. остановка кровотечения, мазевая повязка 4. введение антибиотиков 184. Способ лечения гнойной раны в фазе регенирации: 1. повязка с бальзамическими мазями 2. сухая асептическая повязка 3. повязка с гипертоническим раствором натрия хлорида 4. спиртовая повязка 185. Достоверный (абсолютный) признак перелома: 1. боль 2. отек 3. местное повышение температуры 4. патологическая подвижность 186. Достоверный (абсолютный) признак вывиха: 1. отсутствие активных движений в суставе 2. боль 3. отек 4. патологическая подвижность 187. Вывихам чаще всего подвергается 1. предплечье 2. плечо 3. бедро 4. надколенник 188. При ожоге IV степени наблюдается: 1. эритема 2. отек 3. пузыри 4. некроз кожи 189. Самый точный метод определения площади ожога: 1. метод Постникова 2. правило «девяток» 3. правило ладони 4. спиртовая проба 190. Симптом эректильной фазы шока: 1. заторможенность 2. двигательное и речевое возбуждение 3. понижение температуры 4. потеря сознания 191. Симптом торпидной фазы шока: 1. заторможенность 2. двигательное и речевое возбуждение 3. понижение температуры 4. потеря сознания 192. Относительный признак перелома: 1. крепитация 2. абсолютное укорочение конечности 3. деформация 4. отек мягких тканей в зоне перелома 193. Абсолютный признак вывиха: 1. крепитация 2. гематома в зоне перелома 3. нахождение суставной головки в необычном месте 4. отек мягких тканей сустава 194. Первая помощь при переломах: 1. наложение жгута 2. наложение гипсовой повязки 3. применение скелетного вытяжения 4. транспортная иммобилизация 195. Гипсовая повязка твердеет 1. через 1 сутки 2. через 5-10 минут 3. через 60 минут 4. через двое суток 196. Гипсовая повязка высыхает: 1. через 5-10 минут 2. через 1 сутки 3. через 60 минут 4. через 7 суток 197. Отсутствие иммобилизации конечности при переломе может способствовать: 1. повреждению сосудов и нервов конечности 2. замедленному формированию костной мозоли 3. развитию травматического остеомиелита 4. развитию пролежней 198. Синдром длительного сдавления развивается в результате: 1. наложения тугой гипсовой повязки 2. неправильного наложения транспортной шины 3. наложения тугой бинтовой повязки 4. после продолжительного придавливания конечности большой тяжестью 199. При оказании первой помощи при ранении в первую очередь следует осуществить: 1. наложение асептической повязки 2. иммобилизацию 3. временный гемостаз 4. обезболивание 200. Лечение свежей раны: 1. первичная хирургическая обработка раны 2. орошение антисептиками 3. введение антибиотиков 4. окончательный гемостаз 201. Особенность укушенных ран: 1. обильное кровотечение 2. выраженная боль 3. возможность заражения бешенством 4. возможность заражения столбняком 202. Специфическая профилактика столбняка при открытых повреждениях осуществляется: 1. проведением ПХО раны 2. введением противостолбнячной сыворотки по Безредко 3. введением антибиотиков 4. обработкой кожи вокруг раны антисептиком 203. Первичным натяжением заживают раны: 1. укушенные 2. с признаками нагноения 3. у которых края не соприкасаются 4. асептические операционные 204. Признаком ожога I степени: 1. гиперемия кожи 2. появление пузырей с прозрачной жидкостью 3. появление плотного струпа 4. цианоз кожи 205. Признак ожога II степени: 1. гиперемия кожи 2. плотный струп 3. пузыри с серозным содержимым 4. побледнение кожи 206. Признак ожога III степени: 1. пузыри с серозным содержимым 2. плотный струп 3. гиперемия 4. шелушение кожи 207. В качестве первой помощи при термическом ожоге следует применить местно: 1. холод 2. тепло 3. вазелиновое масло 4. гипертонический раствор хлорида натрия 208. Глубокими являются ожоги: 1. I ст. 2. III-А ст. 3. III-Б,IV ст. 4. II ст. 209. При глубоких ожогах применяется: 1. некрэктомия 2. наложение первичных швов 3. наложение вторичных швов 4. наложение первично-отсроченных швов 210. Скрытый период при отморожении характеризуется: 1. побледнением кожи, нарушением чувствительности 2. отеком, синюшностью кожи 3. появлением пузырей с прозрачной жидкостью 4. появлением пузырей с геморрагическим содержимым 211. Признак ушиба головного мозга: 1. потеря сознания 2. тошнота и рвота 3. головная боль 4. очаговая симптоматика 212. Для сдавливания головного мозга характерно: 1. Ретроградная амнезия 2. Наличие «светлого промежутка» 3. Нарушение сна 4. Колебания АД 213. С целью предупреждения отека мозга больным с черепно-мозговой травмой проводиться: 1. Витаминотерапия 2. Антибиотикотерапия В Дегидратационная терапия 4. Дезонтоксикациорнная терапия 214. При открытом пневмотораксе следует применить: 1. Асептическую повязку 2. Окклюзионную повязку 3. Тугое бинтование 4. Клеоловую наклейку 215. Признак повреждения легкого 1. Гемоторакс 2. Сухой кашель 3. Кровохарканье 4. Одышка 216. Транспортировать пострадавшего с травмой груди следует в положении: 1. Вертикальном 2. Горизонтальном 3. Полусидя 4. Ч приподнятым ножным концом 217. Важнейшим в лечении пострадавших с компрессионным переломом позвоночника является: 1. Дегратационная терапия 2. Витаминотерапия 3. Лечебная физкультура 4. Антибиотикотерапия 218. Симптом «прилипшей пятки» появляется при травме: 1. Позвоночника 2. Таза 3. Голени 4. Стопы 219. При переломе костей предплечья шина Крамера накладывается от кончиков пальцев до: 1. Противоположного плечевого сустава 2. Противоположной лопатки 3. Средней трети плеча 4. Средней трети предплечья 220. Время и место проведения репозиции отломков при переломе 1. На месте происшествия травмы 2. Во время транспортировки 3. В любом месте и в любое время 4. В операционной в ближайшее время 221. Время проведения репозиции перелома у пострадавшего с явлением шока 1. После обезболивания 2. После выведения больного из шока 3. После доставки больного в стационар 4. На месте происшествия 222. Первая помощь при вывихе плечевой кости 1. Шина Крамера 2. Шина Дитерихса 3. Шина Белера 4. Шина Еланского 223. Транспортировка пострадавшего с переломом позвоночника осуществляется в положении 1. На спине, на щите 2. На щите, на животе 3. На мягких носилках на спине 4. На мягких носилках на животе 224. Местный воспитательный процесс может претерпеть обратное развитие на стадии: 1. Абсцедирования 2. Секвестрации 3. Инфильтрации 4. Репарации 225. Заболевание, вызванное специфической инфекцией – это: 1. Флегмона 2. Гидраденит 3. Рожистое воспаление 4. Остеомиелит 226. Местный признак воспалительного процесса: 1. Инфильтрат 2. Повышение температуры тела 3. Нарушение аппетита 4. Ухудшение сна 227. Общая гнойная инфекция – это: 1. Остеомиелит 2. Лимфангоит 3. Лимфаденит 4. Сепсис 228. Заболевание, при котором развивается воспаление волосяной луковицы и сальной железы: 1. Абсцесс 2. Флегмона 3. Фурункул 4. Гидраденит 229. Заболевание, при котором развивается воспаление потовых апокриновых желез: 1. Флегмона 2. Гидраденит 3. Лимфангоит 4. Остеомиелит 230. Гнойник, имеющий четкие границы: 1. Флегмона 2. Остеомиелит 3. Сепсис 4. Абсцесс 231. Острым гнойным воспалением не имеющих четких границ является: 1. абсцесс 2. остеомиелит 3. лимфаденит 4. флегмона 232. Стадия воспалительного процесса, при которой необходим разрез: 1. инфильтрация 2. асбцедирования 3. секвестрации 4. репарации 233. Характерный признак фурункула: 1. гиперемия с четкими границами 2. разлитая гиперемия 3. некротический стержень в центре инфильтрата 4. выпячивание в виде сосочка 234. Гиперемия кожи с четкими границами является признаком: 1. гидраденита 2. карбункула 3. рожи 4. остеомиелита 235. Воспаление, развивающееся, как вторичное заболевание: 1. флебит 2. артрит 3. лимфаденит 4. карбункул 236. На стадии инфильтрата при воспалении следует применять: 1. разрез 2. наблюдение 3. дренирование 4. холод 237. В первые часы развития мастита следует применять: 1. обработку железы этиловым спиртом 2. повязку с фурацилином 3. разрез, поддерживающую повязку 4. холод, поддерживающую повязку 238. При заболевании столбняком вначале возникают судороги: 1. мимической мускулатуры 2. жевательных мышц 3. мышц конечностей 4. мышц туловища 239. Признак скопления гноя при воспалительном процессе: 1. нарушение функции органа 2. симптом флюктуации 3. резкий отек и гиперемия 4. болезненный инфильтрат 240. Острая артериальная недостаточность развивается вследствие: 1. облитерирующего эндартериита 2. острого тромбоза артерий 3. облитерирующего атеросклероза 4. диабетического артериита 241. Хроническая артериальная недостаточность развивается вследствие: 1. ранения сосуда 2. облитерирующего эндартериита 3. тромбоэмболии 4. наложения тугой повязки 242. Первая стадия острой артериальной недостаточности характеризуется: 1. острой болью, бледностью, похолоданием конечности 2. отсутствием болевой и тактильной чувствительности 3. резким ограничением активных и пассивных движений 4. развитием гангрены конечности 243. Третья стадия острой артериальной недостаточности характеризуется: 1. сохранением болевой и тактильной чувствительности 2. частичной утратой функции конечности 3. развитием гангрены 4. сохранением движений конечности в полном объеме 244. Признак влажной гангрены: 1. постепенность развития процесса 2. наличие демаркационной линии 3. резкий отек с последующим распадом тканей 4. мумификация конечности 245. Признак сухой гангрены: 1. мумификация конечности 2. резкий отек и распад тканей 3. выраженная интоксикация 4. быстрота развития процесса 246. Неотложная помощь при острой артериальной недостаточности: 1. введение анальгетиков, сухое тепло местно, госпитализация 2. введение анальгетиков, холод местно, госпитализация 3. массаж конечности 4. применение компресса на конечность 247. Метод лечения гангрены: 1. ампутация конечности 2. наложение повязки с антисептиком 3. применение компрессов 4. оксигенобаротерапия 248. Характерный признак облитерирующего эндартериита: 1. отек в области суставов 2. симптом «перемежающейся хромоты» 3. тугоподвижность в суставах 4. появление участков варикозно расширенных вен 249. Хирургический метод лечения облитерирующего эндартериита: 1. симпатэктомия 2. флебэктомия 3. применение скелетного вытяжения 4. введение склерозирующих растворов в сосуды 250. Сухую гангрену следует обрабатывать: 1. бриллиантовым зеленым 2. фурацилином 3. физиологическим раствором хлорида натрия 4. гипертоническим раствором хлорида натрия 251. Предрасполагающий фактор варикозного расширения вен: 1. длительная ходьба 2. курение 3. длительная статическая нагрузка 4. эмоциональные перегрузки 252. В стадии компенсации при варикозной болезни нижних конечностей изменения в виде: 1. трофических язв 2. тромбофлебитов 3. постоянных отеков стоп и голеностопных суставов 4. небольших участков варикозно расширенных вен на фоне неизмененной кожи 253. Проявление стадии декомпенсации при варикозной болезни: 1. наличие признаков хронической артериальной недостаточности 2. развитие признаков острой артериальной недостаточности 3. возникновение флегмоны в области конечности 4. развитие непроходящих отеков стопы и голени 254. Осложнение варикозной болезни: 1. гангрена конечности 2. тромбофлебит 3. флегмона конечности 4. развитие острой артериальной недостаточности 255. Рекомендации пациенту в начале развития варикозной болезни: 1. ограничить ходьбу 2. соблюдать постельный режим 3. носить обувь на высоком каблуке 4. заниматься ЛФК 256. При остром тромбофлебите пациенту следует: 1. придать конечности возвышенное положение в кровати 2. больше ходить 3. применить контрастные ванны 4. опустить ножной конец кровати 257. Способ лечения трофических язв: 1. первичная хирургическая обработка 2. аутодермопластика 3. ампутация конечности 4. скелетное вытяжение 258. Фактор способствующий развитию опухоли: 1. большая физическая нагрузка 2. малоподвижный образ жизни 3. ионизирующая радиация 4. употребление молочнокислых продуктов 259. Признак злокачественных опухолей: 1. атипизм клеток 2. отсутствие роста 3. наличие капсулы 4. отсутствие общих нарушений в организме 260. Доброкачественная опухоль характеризуется: 1. метастазированием 2. инфильтрующим ростом 3. наличием капсулы 4. развитием нарушения обмена веществ в организме 261. Доброкачественная опухоль из эпителиальной ткани: 1. невус 2. рак 3. фиброма 4. саркома 262. Злокачественная опухоль из эпителиальной ткани: 1. саркома 2. аденома 3. рак 4. папиллома 263. Опухоль из костной ткани: 1. аденома 2. хондрома 3. остеома 4. фиброма 264. Злокачественная опухоль на второй стадии: 1. распадается 2. прорастает окружающие ткани 3. дает отдаленные метастазы 4. не выходит за пределы пораженного органа 265. Для выявления среди населения группы риска по отношению к онкологическим заболеваниям используется: 1. компьютерная томография 2. эндоскопические методы обследования 3. радиоизотопная диагностика 4. анкетно-опросный метод 266. В возникновении рака молочной железы играют роль: 1. гормональные нарушения в организме 2. погрешность в диете 3. избыточный прием алкоголя 4. сидячий образ жизни 267. Фактор ухудшающий течение рака молочной железы: 1. пожилой возраст 2. беременность 3. употребление алкоголя 4. переедание 268. В первую очередь метастазы рака молочной железы возникают в лимфоузлах: 1. паховых 2. подмышечных 3. подчелюстных 4. шейных 269. Наиболее часто раковая опухоль молочной железы располагается в: 1. верхне-наружном квадранте 2. верхнее-внутреннем квадранте 3. центре железы 4. нижне-внутреннем квадранте 270. Раковая опухоль молочной железы: 1. безболезненная, бугристая, с нечеткими границами 2. резко болезненная с нечеткими границами 3. безболезненная, плотная с четкими границами 4. мягкая, безболезненная с симптомом флюктуации 271. Важнейший дополнительный метод обследования молочной железы при подозрении на рак: 1. флюорография грудной клетки 2. маммография 3. радиоизотопная диагностика 4. ультразвуковое обследование 272. Ведущий метод лечения рака молочной железы: 1. Хирургическая операция 2. Рентгенотерапия 3. Оксигенобаротерапия 4. Физиотерапия 273. Комбинированное лечение рака молочной железы включает в себя: 1. Оперативное лечение, химиотерапия и лучевую терапию 2. Оперативное лечение, витаминотерапию, физиотерапию 3. Лучевую терапию, витаминотерапию, физиотерапию 4. Химиотерапию, витаминотерапию, лучевую терапию 274. Причина «острого живота»: 1. Опухоль передней брюшной стенки 2. Неосложненная грыжа передней брюшной стенки 3. Перитонит 4. Избыточное отложения жира в области передней брюшной стенки 275. Действие среднего медработника при синдроме «острого живота»: 1. Покой, тепло на живот, наблюдение 2. Покой, холод на живот, госпитализация 3. Введение анальгетиков, госпитализация 4. Очистительную клизму, наблюдение 276. Ведущий симптом «острого живота»: 1. Боль 2. Слюнотечение 3. Отсутствие аппетита 4. Повышенный аппетит 277. Характерный признак повреждения паренхиматозного органа брюшной полости: 1. Симптом скопления жидкости в брюшной полости 2. Отек передней брюшной стенки 3. Втянутость брюшной стенки 4. «Доскообразный» живот 278. Разрыв полого органа брюшной полости приводит к развитию: 1. Флегмоны передней брюшной стенки 2. Перитонита 3. Флегмоны забрюшинного пространства 4. Гемоперитонеума 279. На передней брюшной стенке безболезненное округлое эластичное образование, исчезающего при надавливании характерно для: 1. Опухоли 2. Грыжи 3. Абсцесса 4. Гематомы 280. Метод лечения не осложненной паховой грыжи: 1. Экстренная операция 2. Плановая операция 3. Массаж живота 4. Ношение бандажа 281. У детей первых месяцев жизни при не осложненном пупочной грыже назначают: 1. Массаж и гимнастику 2. Экстренную операцию 3. Компрессы на живот 4. Ношение бандажа 282. Характерный признак проникающего ранения живота: 1. Появление в ране содержимого внутренних органов 2. Обильное кровотечение 3. Значительное напряжение мышц передней брюшной стенки 4. Каловая рвота 283. Важный признак острого аппендицита: 1. Вздутие живота 2. Асимметрия живота 3. Напряжение мышц передней брюшной стенки 4. Отек передней брюшной стенки 284. Характерное положение в кровати пациента с острым аппендицитом: 1. На правом боку 2. На левом боку 3. Не находит удобного положения 4. В позе «лягушки» 285. Особенность течения острого аппендицита при беременности более 16 недель: 1. Резко выраженный симптом Щеткина 2. Не типичность локализации болей 3. Иррадиация болей под левую лопатку 4. Наличие жидкого стула 286. При остром холецистите боли локализуется: 1. В правом подреберье 2. По всему животу 3. В области поясницы 4. В эпигастральной области 287. Характерная иррадиация болей при холецистите: 1. В эпигастральную область 2. В правую нижнюю конечность 3. В половые органы 4. В правое плечо, надключичную область 288. Локализацией болей при панкреатите: 1. В правой подвздошной области 2. В правой паховой области 3. Опоясывающие 4. В правом подреберье 289. Тяжесть состояния при перитоните обусловлена: 1. Выраженной интоксикацией организма 2. Появление рвоты 3. Учащением стула 4. Болями в животе 290. Перитонит может развиваться вследствие: 1. Почечно-каменной болезни 2. Опухоли передней брюшной стенки 3. Не осложненной грыжи брюшной стенки 4. Острого аппендицита 291. Паралитическая кишечная непроходимость развивается вследствие: 1. Узлообразования кишечника 2. Опухоли, закрывающей просвет кишечника 3. Глистной инвазии 4. Перитонита 292. Спастическая кишечная непроходимость может развиваться в результате: 1. Узлообразования кишок 2. Перитонита 3. Опухоли, закрывающей просвет кишки 4. Раздражения стенки кишки желчным камнем 293. При паралитической кишечной непроходимости следует вводить: 1. Прозерин 2. Но-шпу 3. Физиологический раствор хлорида натрия 4. Антибиотики 294. Признак желудочного кровотечения: 1. Дегтеобразный стул 2. Рвота желчью 3. Каловая рвота 4. Обесцвеченный стул 295. Подготовка пациента к пальцевому исследованию прямой кишки: 1. Принять слабительное 2. Исключить продукты, содержащие клетчатку 3. Поставить очистительную клизму 4. Поставить сифонную клизму 296. Биопсия патологических образований прямой кишки берется при: 1. Ирригографии 2. Пальцевом исследовании 3. Ректороманоскопии 4. УЗИ 297. Для трещины заднего прохода характерно: 1. Недержание газов 2. Дегтеобразный стул 3. Сильная боль во время дефекации 4. Наличие слизи и гноя в каловых массах 298. Термин «геморрой» дословно переводится так: 1. Варикозное расширение вен 2. Заболевание вен 3. Истечение крови 4. Сосудистая опухоль 299. Для геморроя характерны изменения стула в виде: 1. Дегтеобразного стула 2. Стула со слизью 3. Кала, покрытого сверху свежей кровью 4. Каловых масс, перемешанных с кровью 300. Осложнение геморроя 1. Тромбоз геморроидальных узлов 2. Энтеробиоз 3. Выпадение прямой кишки 4. Злокачественное повреждение 301. Травма прямой кишки может развиваться вследствие: 1. Проглоченного инородного тела 2. Воспалительного заболевания кишечника 3. Перелома костей таза 4. Физической перегрузки 302. Первая помощь при кровотечении из прямой кишки: 1. Глотать кусочки льда 2. Поставить клизму с охлажденной водой 3. Положить холод на промежность 4. Выпить хлористый кальций 303. Тактика при геморроидальном кровотечении: 1. Наблюдения в течение 5-6 дней 2. Направление на консультацию к хирургу 3. Направление к проктологу 4. Экстренная госпитализация 304. Неотложная помощь при выпадении слизистой из прямой кишки 1. Экстренная госпитализация 2. Принятие анальгетиков 3. Введение спазмолитиков 4. Поднятие тазового конца и вправление кишки 305. Для парапроктита характерны жалобы 1. Резкие боли в заднем проходе независимого от акта дефекации 2. Боли только при дефекации 3. Отсутствие боли 4. Зуд в области заднего прохода 306. Осложнение парапроктита 1. Геморрой 2. Выпадение слизистой прямой кишки 3. Кишечное кровотечение 4. Параректальные свищи 307. Лечение парапроктита: 1. Восходящий душ 2. Свечи с анестезией 3. Разрез 4. Массаж промежности 308. Предраковое заболевание прямой кишки 1. Энтеробиоз 2. Геморрой 3. Полип примой кишки 4. Выпадение слизистой прямой кишки 309. Важнейшие обследование для выявления опухоли прямой кишки 1. Пальцевое исследование 2. Ректороманоскопия 3. Наружный осмотр анального отверстия 4. Пальпация нижних отделов брюшной стенки 310. Для защиты кожи вокруг колостомы применяется: 1. Синтомиционовая эмульсия 2. Этиловый спирт 3. Мазь Вишневского 4. Паста Лассара 311. Почки располагаются: 1. Забрюшинно на уровне XII грудного – II поясничных позвонков 2. В брюшной полости на уровне II-III поясничных позвонков 3. Забрюшинно на уровне XI-XII грудных позвонков 4. В брюшной полости на уровне XII грудного – II поясничного позвонков 312. Основная функция почек: 1. Служить резервуаром для мочи 2. Поддерживать состояние гомеостаза 3. Формировать почечные камни 4. Транспортировать мочу 313. Емкость мочевого пузыря в среднем: 1. 100-200 мл 2. 300-400 мл 3. 800-1000 мл 4. 50-100 мл 314. Важнейший симптом закрытой травмы почек 1. Болезненное мочеиспускание 2. Гематурия 3. Полиурия 4. Глюкозурия 315. Характернымпризнаком закрытой травмы почек является припухлость и гематома: 1. над лоном 2. в подреберье 3. в поясничной области 4. в повздошной области 316. Признак, подтверждающий повреждение почки при открытой травме: 1. зияние краев раны 2. обильное кровотечение 3. запах мочи из раны 4. гнойное отделяемое 317. При оказании первой помощи по поводу травмы почки вводят: 1. антибиотики 2. спазмолитики 3. гемостатики 4. мочегонные средства 318. Симптом внебрюшинного разрыва мочевого пузыря: 1. боли над лоном и в паху 2. наличие свободной жидкости в брюшной полости 3. симптом Пастернацкого 4. симптом Щеткина-Блюмберга 319. Вследствие внутрибрюшинного разрыва мочевого пузыря возможно развитие: 1. перитонита 2. флегмоны в области малого таза 3. гемоперитонеума 4. флегмоны забрюшинного пространства 320. Первая помощь при разрыве мочевого пузыря: 1. холод на живот 2. введение мочегонных 3. теплой грелки на живот 4. очистительной клизмы 321. Для промывания мочевого пузыря используют: 1. этиловый спирт 2. фурацилин 3. физиологический р-р 4. настойку йода 322. При длительном существовании эпицистостомы катетер пеццера заменять не реже чем: 1. один раз в год 2. один раз в неделю 3. один раз в месяц 4. один раз в три месяца 323. Признак кровотечения после урологических операций: 1. бурая окраска мочи 2. наличие кровяных сгустков по дренажу 3. микрогематурия 4. светло-желтая окраска мочи 324. Аденома предстательной железы – это: 1. разрастание ткани железы 2. воспаление железы 3. порок развития 4. следствие травмы 325. Радикальная помощь при аденоме предстательной железы: 1. аденомэктомия 2. пункция мочевого пузыря 3. наложение эпицистостомы 4. введение постоянного катетера в мочевой пузырь Основы реаниматологии Выберите номер правильного ответа 1. Реанимация – это: 1.Раздел клинической медицины, изучающий терминальные состояния 2.Отделение многопрофильной больницы 3.Практические действия, направленные на восстановление или временное замещение нарушенных или утраченных функций организма 4.Наука об оживлении организма. 2. К терминальным состояниям относится: 1.Кома 2.Шок 3.Биологическая смерть 4.Клиническая смерть 3. К развитию коматозного состояния не приводит: 1.Сахарный диабет 2.Черепно-мозговая травма 3.Психическая травма 4.Отравление. 4. Лечение гипергликемической комы необходимо начинать с: 1.Оксигенотерапии 2.Инсулинотерапии 3.Введения 40% глюкозы 4.Введения сердечных препаратов 5. Продолжительность клинической смерти в обычных условиях составляет: 1. 10 – 15 мин. 2. 5 – 6 мин. 3. 2 – 3 мин. 4. 1 – 2 мин. 6. К раннему симптому биологической смерти относится: 1. Помутнение роговицы 2. Трупное окоченение 3. Трупные пятна 4. Расширение и деформация зрачков 7. Если реанимацию проводит один человек, то соотношение вдувания воздуха и компрессии грудной клетки составляет: 1. 2 к 30 2. 2 к 15 3. 1 к 5 4. 2 к 5 8. Эффективная реанимация продолжается: 1. 5 мин. 2. 15 мин. 3. 30 мин 4. До восстановления жизнидеятельностти организма 9. Достоверным признаком клинической смерти является: 1. Нарушение сознания 2. Отсутствие пульса на лучевой артерии 3. Отсутствие пульса на сонной артерии 4. Нарушение дыхания 10.Для коматозного состояния характерно все симптомы, кроме: 1. Кратковременной потери сознания 2. Отсутствия реакции на внешние раздражители 3. Длительной потери сознания 4. Снижения рефлексов 11. При развитии клинической смерти необходимо: 1.Проводить сердечно – легочную реанимацию 2. Осуществить ингаляцию кислорода 3. Вводить растворы противошоковой группы 4. Осуществить ингаляцию углекислоты 12. Для гипогликемической комы характерны все симптомы, кроме: 1. Влажности кожных покровов 2. Быстрого развития 3. Запаха ацетона изо рта 4. Повышенного тонуса скелетной мускулатуры. 13. При отравлении угарным газом развивается гипоксия: 1. Тканевая 2. Гемическая 3. Дыхательная 4. Циркуляторная 14. Пусковым механизмом при травматическом шоке является: 1. Сгущение крови 2. Снижение тонуса сосудов 3. Кровопотеря, боль, токсемия 4. Остра сердечная недостаточность 15. Максимально смертельное время при странгуляционной асфиксии составляет: 1. 1 – 2 мин 2. 5 – 7 мин 3. 10 – 15 мин. 4. 25 – 30 мин. 16. Продолжительность клинической смерти при общем замерзании: 1. Укорачивается 2. Удлиняется 3. Не изменяется 17. Фибрилляция сердца это: 1. Частые сердечные сокращения 2. Редкие сердечные сокращения 3. Неритмичные сердечные сокращения 4. Неритмичные подергивания отдельных мышечных волокон 18. Неотложной помощью при асистолии является: 1. Введение противоаритмических средств 2. Проведение форсированного диуреза 3. Проведение ИВЛ и непрямого массажа сердца 4. Проведение противошоковой терапии. 19. Для предупреждения западения языка при проведении реанимационных мероприятий, голова пострадавшего должна быть: 1. Повернута на бок 2. Запрокинута назад 3. Согнута вперед 4. В исходном положении. 20. Основным осложнением при проведении непрямого массажа сердца является: 1. Перелом ключицы 2. Перелом ребер 3. Повреждение трахеи 4. Перелом позвоночника 21. Признаком биологической смерти является: 1. Отсутствие роговичного рефлекса 2. Симптом «кошачий зрачок» 3. Отсутствие пульса на лучевых артериях 4. Отсутствие сухожильных рефлексов 22. Признаком клинической смерти является: 1. Трупное окоченение 2. Отсутствие дыхания 3. Трупные пятна 4. Снижение температуры тела до температуры окружающей среды. 23. Перед проведением ИВЛ необходимо: 1. Осуществить инфузионную терапию 2. Обеспечить проходимость верхних дыхательных путей 3. Ввести сердечно – сосудистые препараты 4. Осуществить промывание желудк1. 24. Кровопотеря происходит при шоке: 1. Геморрагическом 2. Анафилактическом 3. Бактериальном 4. Травматическом 25. Для уремической комы характерно: 1. Запах ацетона изо рта 2. Анурия 3. Желтуха 4. Рвота 26. Признаком эффективности реанимационных мероприятий является 1. Расширение зрачка 2. Усиление цианоза кожных покровов 3. Сужение зрачка 4. Снижение температуры тела 27. Кардиогенный шок может развиться вследствие: 1. Кровотечения 2. Обширных ожогов 3. Инфаркта миокарда 4. Воздействия бактериальных токсинов 28. Эректильная фаза шока характеризуется: 1. Возбуждением пострадавшего 2. Безразличием к окружающему 3. Снижением температуры тела 4. Снижением диуреза. 29. Вздутие эпигастральной области при проведении ИВЛ, свидетельствует о попадании воздуха в: 1. Легкие 2. Желудок 3. Бронхи 4. Трахею. 30. Начальным признаком развивающегося отека легких является: 1. Выбухание вен шеи 2. Кашель с выделением пенистой розовой мокроты 3. Навязчивый сухой кашель 4. Акроцианоз. 31. При проведении непрямого массажа сердца величина компрессии на грудину у взрослого человека составляет: 1. 2 см 2. 6 – 10 см. 3. 5 – 6 см 4. 10 – 12 см. 32. Контроль параметров ИВЛ включает в себя определение: 1. Минутного объема вентиляции 2. Степени нарушения сознания 3. Величины АД 4. Температуры тел1. 33. Клиническими признаками отравления, прижигающими ядами являются: 1. Гиперемия и сухость кожных покровов, галлюцинации 2. Боль, возбуждение, рвота с примесью свежей крови 3. Заторможенность, миоз, брадикардия 4. Гиперсаливация, клокочущее дыхание, миоз. 34. При отравлении угарным газом кожные покровы: 1. Цианотичные 2. Гиперемированные 3. Бледные 4. Желтушные 35. Основным методом оказания неотложной помощи на догоспитальном этапе, при остром отравлении является: 1. Удаление невсосавшегося яда 2. Удаление всосавшегося яда 3. Антидотная терапия 4. Симптоматическая терапия. 36. При проведении непрямого массажа сердца ребенку в возрасте до 1 года величина компрессии должна составлять: 1. 1,5 – 2 см. 2. 5 – 6 см. 3. 4 – 5 см. 4. Не имеет значения. 37. Если реанимацию проводят два человека, то соотношение вдувания воздуха и компрессии грудной клетки составляет: 1. 2 к 30 2. 2 к 15 3. 1 к 5 4. 2 к 5 38. Для острой левожелудочковой недостаточности характерно развитие 1. Гепатомегалии 2. Клокочущего дыхания 3. Асцита 4. Отеков нижних конечностей. 39. При острой сосудистой недостаточности кожные покровы: 1. Бледные 2. Цианотичные 3. Гиперемированные 4. Желтушные. 40. Основным симптомом кардиогенного шока является: 1. Приступ удушья 2. Аритмия 3. Отеки на нижних конечностях 4. Снижение АД. Безопасность жизнедеятельности и медицина катастроф. Выберите один правильный вариант ответа: 1. Клиническая форма острой лучевой болезни, которая развивается при дозе облучения от 1 до 10 Грей называется: 1. костно-мозговая 2. кишечная 3. токсемическая 4. церебральная 2. Этапом медицинской эвакуации называется 1. система организации медицинской помощи 2. маршрут, по которому проводится эвакуация пораженных 3. место оказания помощи пострадавшим, ах лечение и реабилитация 4. силы и средства здравоохранения, развернутые на путях эвакуации пострадавших, для проведение медицинской сортировки, оказания мед. помощи, лечения и подготовки к дальнейшей эвакуации 3. При аварии с выбросом в атмосферу хлора необходимо: 1. надеть противогаз или ватно-марлевую повязку, смоченную 2% раствором соды и подняться вверх 2. надеть противогаз или ватно-марлевую повязку, смоченную раствором лимонной или уксусной кислоты и спуститься в подвал 3. надеть противогаз или ватно-марлевую повязку, смоченную 2% раствором соды я спуститься в подвал 4. не предпринимать никаких действий до приезда спасателей 4. В условиях ЧС в качестве первой помощи беременным следует: 1. осуществить аборт 2. дать успокаивающие средства 3. осуществить кесарево сечение 4. ввести антибиотики 5. Оптимальным сроком для оказания первой медицинской помощи является: 1. 12 часов 2. 6 часов 3. 2 часа 4. 30 минут 6. Медицинская сортировка - это: 1. выделение пораженных, нуждающихся в неотложной медицинской помощи 2. распределение пораженных, нуждающихся в медицинской помощи и эвакуации, на группы 3. метод распределения пораженных, нуждающихся в однородных лечебно-профилактических, эвакуационных мероприятиях на группы 4. метод распределения пораженных по функциональным подразделениям больницы 7. Для обеззараживания воды в очагах ЧС применяется : 1. цистамин 2. этаперазин 3. пантоцид 4. пергидроль 8. Виды медицинской помощи, предусмотренные на догоспитальном этапе при катастрофах 1. любая, которую можно использовать 2. квалифицированная 3. первая медицинская, доврачебная, первая врачебная 4. специализированная, квалифицированная 9. Метод работы, позволяющий своевременно оказать медицинскую помощь при массовом поступлении пораженных 1. быстрое выведение из очага катастрофы 2. оказание неотложной помощи 3. четко организованная эвакуация 4. медицинская сортировка 10. Для защиты щитовидной железы при авариях на радиационно-опасных объектах применяют: 1. тарен 2. промедол 3. этаперазин 4. йодистый калий 11. Индивидуальный противохимический пакет используется для проведения частичной 1. дегазации 2. дезактивации 3. дератизации 4. дезинфекции 12. Виды медицинской сортировки на этапах медицинской эвакуации 1. диагностическая 2. прогностическая 3. внутренняя 4. эвакуационно - транспортная, внутрипунктовая 13. Коллективные средства защиты 1. больницы 2. формирования гражданской обороны 3. противогазы 4. убежища и укрытия 14. Поражение кожи с отслойкой эпидермиса и образованием пузырей со светложелтым содержимым является термическим ожогом: 1. 1 степени 2. 2 степени 3. 3 степени 4. 4 степени. 15. Аспирация большого количества воды происходит: 1. При асфиксическом утоплении 2. При синкопальном утоплении 3. При истинном утоплении 4. При крио-шоке 16. Характерный симптом отравления хлором 1. мидриаз 2. миоз 3. резь в глазах 4. дизурия 17. Головная боль, тяжесть в голове, шум в ушах, пульсация в висках, тошнота, сонливость наблюдается при отравлении: 1. серной кислотой 2. окисью углерода 3. фосгеном 4. хлором 18. В очаге поражения аммиаком для защиты органов дыхания следует надеть повязку, смоченную 1. этиловым спиртом 2. 5% раствором уксусной кислоты 3. 2% раствором питьевой соды 4. 2% раствором новокаина 19. Транспортировка пострадавших с переломом костей таза: 1. На щите, на спине, с валиком под поясницей 2. На щите, на спине, с валиком под шеей 3. На щите, на спине, с валиком под коленями 4. Полусидя 20. После согревания кожа синюшно-багровая, пузыри с кровянистым содержанием, чёткая демаркационная линия встречается при отморожении: 1. 1 степени 2. 2 степени 3. 3 степени 4. 4 степени 21. Пострадавший жалуется на боль в повреждённой конечности, жажду (изменений в моче нет) в период: 1. компрессии 2. раннем периоде декомпрессии 3. промежуточном периоде декомпрессии 4. позднем периоде декомпрессии 22. Первая медицинская помощь при ранении наружной сонной артерии 1. пальцевое прижатие 2. наложение давящей воздухонепроницаемой повязки 3. обезболивание 4. прошивание раны 23. Эвакуация населения при ЧС осуществляется по 1. гемодинамическим показателям 2. эвакуационно - сортировочным показателям 3. возрастным показателям 4. наличию транспортных средств 24. Заболевания, наиболее затрудняющие проведение спасательных работ в зоне ЧС: 1. Простудные заболевания 2. Особо опасные инфекции 3. Сердечно-сосудистые заболевания 4. Заболевания кожи и подкожной клетчатки 25. Индекс Алговера применяется для определения тяжести : 1. дыхательной недостаточности 2. лучевых поражений 3. кровопотери 4. коматозного состояния АКУШЕРСТВО Тесты по безопасности с эталонами ответов Выберите номер правильного ответа 1. Женщины, родившие в машине скорой помощи, поступают в 1. Физиологическое родильное отделение 2. Физиологическое послеродовое отделение 3. Обсервационное отделение родильного дома 4. В инфекционную больницу 2. Культя пуповины после наложения скобки обрабатывается 1. 5% йодом 2. Фурацилином 3. Йодинолом 4. 5% перманганатом калия 3. Акушерке разрешается выполнять в отсутствии врача при срочной необходимости 1. Кесарево сечение 2. Искусственный аборт 3. Мини-аборт 4. Пособие по Цовьянову 4. Для борьбы с обезвоживанием применяют 1. Сульфат магния 2. Эуфиллин 3. Гипотиазид 4. Физиологический раствор 5. Для борьбы с интоксикацией при рвоте применяют 1. Красгемодез 2. Гепарин 3. Гипотиазид 4. Ганглерон 6. Наблюдение за беременной, у которой имеется триада признаков Цангенмейстера и боли в эпигастральной области, проводится 1. Амбулаторно 2. В дневном стационаре 3. В палате интенсивной терапии родового отделения. 4. В обычной палате обсервационного отделения. 7. Для лечения позднего гестоза по методу Бровкина используют 1. Кофеин 2. Кордиамин 3. Сульфат магния 4. Инсулин 8. Лечебно-охранительный режим при тяжелой преэклампсии обеспечивается введением 1. Эуфиллина 2. Дроперидола и седуксена 3. Синестрола и сигетина 4. Анальгина 9. При подготовке к проведению родостимуляции акушерка должна развести в 500 мл физ. раствора 1. 1 мл (5 ЕД) окситоцина 2. 5 мл (1 ЕД) окситоцина 3. 10 мл окситоцина 4. 1 мл метилэргометрина 10. Матка приобретает форму «песочных часов» при 1. Угрозе разрыва матки 2. При совершившемся разрыве матки 3. Во время нормальной схватки 4. В промежутках между схватками 11. Лечение прервавшейся внематочной беременности 1. Оперативное 2. Консервативное 3. Выполняется амбулаторно 4. Не требует гемотрансфузии 12. Типичным признаком нефропатии и преэклампсии является 1. Гипогликемия 2. Гипотония 3. Гипертензия 4. Анемия 13. В триаду симптомов нефропатии входит 1. Протеинурия 2. Бактериурия 3. Лейкоцитурия 4. Пиурия 14. Абсолютным показанием к операции кесарево сечение является 1. Возраст старше 30 лет 2. Тазовое предлежание плода 3. Безводный период 12 часов 4. 4-я степень сужения таза 15. В случае полного предлежания плаценты в родах показано 1. Проведение родостимуляции 2. Перинеотомия 3. Акушерские щипцы 4. Кесарево сечение 16. Размеры нормального таза 1. 25-28-31-21 2. 23-25-28-31 3. 25-28-31-18 4. 28-27-31-16 17. При обширной некомпенсированной преждевременной отслойке плаценты при беременности 35 недель показано 1. Наблюдение женщины на дородовом отделении 2. Срочная операция кесарево сечение 3. Родовозбуждение, родостимуляция 4. Сохраняющая терапия 18. Для снятия бурной родовой деятельности необходимо ввести 1. Но-шпу 2. Окситоцин 3. Простагландины 4. Прозерин 19. Патологической является кровопотеря в родах 1. 500 мл 2. 300 мл 3. 0,3% от массы тела 4. 0,1% от массы тела 20. Беременность по желанию женщины может быть прервана в сроке 1. До 23 - 24 недель 2. До 12 недель 3. До 28 недель 4. В любом сроке 21. При профилактическом осмотре мазок на онкоцитологию надо брать 1. Всем женщинам 2. Только женщинам, имеющим жалобы 3. Только после 30 лет 4. Только при эрозии шейки. 22. В случае диагностики клинического несоответствия в родах необходимо 1. Применить акушерские щипцы 2. Выполнить операцию кесарева сечения 3. Назначить родостимуляцию 4. Применить бинт Вербова 23. При выявлении гнойного послеродового мастита родильницу необходимо госпитализировать 1. В родильный дом общего профиля 2. В дневной стационар женской консультации 3. В инфекционную больницу 4. В хирургическое отделение больницы ЗАДАНИЯ В ТЕСТОВОЙ ФОРМЕ 24. Главным принципом в работе акушерки является 1. Забота об имидже акушерки 2. Выполнение всех желаний роженицы 3. Внедрение хозрасчета и расширение сферы услуг 4. Обеспечение безопасности материнства и соблюдение прав пациента 25. Первый этап оказания врачебной акушерско-гинекологической помощи жительнице сельской местности 1. ФАП 2. Районная больница 3. ЦРБ 4. Областная больница 26. Принципы работы женской консультации изложены в приказе 1. № 5 2. № 55 3. № 50 4. № 345 27. Приказы №№ 430 и 50 регламентируют работу 1. Женской консультации 2. Родильного дома 3. Поликлиники 4. Скорой помощи 28. Принципы организации работы родильных домов содержатся в приказе 1. № 50 2. № 55 3. № 43 4. № 430 29. Приказ № 55 регламентирует работу 1. Смотровых кабинетов 2. ФАПов 3. Женских консультаций 4. Родильных домов 30. С 1 января 1998 года введен в действие приказ о профилактике внутрибольничных инфекций в акушерских стационарах № 1. 1230 2. 691 3. 430 4. 345 31. Первым предложил применять Методы профилактики внутрибольничной инфекции в акушерстве 1. Строганов 2. Отт 3. Земмельвейс 4. Скробанский 32. Медицинский персонал родильных ФЛЮОРОГРАФИЧЕСКОЕ обследование 1. Ежеквартально 2. 2 раза в год 3. 1 раз в год 4. Раз в 2 года домов должен 33. Не допускаются к работе в родильном доме акушерки с 1. Хроническим пиелонефритом вне обострения 2. Острым трахеобронхитом 3. Переболевшие в детстве краснухой, ветрянкой и коклюшем. 4. Не обследованные на группу крови и резус-фактор 34. Нельзя работать в родильном доме без маски 1. На посту дородового отделения 2. На посту послеродового отделения 3. При проведении ЛФК 4. При проверке признаков отделения плаценты 35. Персонал родильных домов должен иметь прививки от 1. Дифтерии и туберкулеза 2. Оспы 3. Сифилиса 4. Гонореи проходить 36. Женщины, родившие в машине скорой помощи, поступают в 1. Физиологическое родильное отделение. 2. Физиологическое послеродовое отделение. 3. Обсервационное отделение родильного дома 4. В инфекционную больницу 37. Госпитализация в обсервационное отделение роддома показана при наличии у роженицы 1. Псориаза 2. Нейродермита 3. Гестоза 4. Кондиломатоза 38. Персонал может работать без маски 1. В операционной 2. На посту отделения патологии беременности 3. В родильной комнате 4. При выполнении инвазивных процедур 39. Одну влажную уборку с использованием моющего средства и две с применением дезсредства в день проводят 1. Во вспомогательных помещениях 2. В предродовой палате 3. В послеродовом физиологическом отделении 4. В послеродовом обсервационном отделении 40. Для обработки рук перед приемом родов антисептик: 1. Хлоргексидина глюконат 2. Хлорамин 3. Фурацилин 4. Анолит следует выбрать кожный 41. Ранняя выписка из роддома (на 2-4 сутки) и условия для ранней выписки указаны в приказе № 1. 55 2. 430 3. 345 4. 1230 42. Для обработки операционного поля и наружных половых органов перед родами применяют: 1. Аламинол 2. Глутарал 3. Йодонат 4. Формалин 43. По приказу № 345 обследование персонала родильного дома на носительство гепатита В и С: 1. Не является обязательным 2. Проводится только при работе в обсервационном отделении 3. Проводится 2 раза в год 4. Проводится 1 раз в год 44. Посещение женщин в родильном доме и условия для этого предусмотрены приказом № 1. 430 2. 345 3. 45 4. 55 45. Обследование персонала родильных домов на GN и RW проводится 1. При поступлении и затем 2 раза в год 2. При поступлении и затем каждые 2 месяца 3. Только при поступлении на работу 4. Только для работы в обсервационном отделении 46. При уборке послеродовой палаты по типу заключительной УФО проводят 1. 1 раз 2. 2 раза 3. 3 раза 4. 4 раза 47. Совместное прибывание родильницы с ребенком 1. Может быть только на физиологическом послеродовом отделении 2. Допускается у всех родильниц без ограничений 3. Допускается, только если это не вредит матери, ребенку и другим пациентам родильного дом1. 4. Не разрешается у женщин с любыми оперативными вмешательствами 48. Для обработки тапочек следует применять 1. Формалин и аммиак 2. Хлорамин 3. Перекись водорода 4. Анолит 49. При утилизации последов не разрешается 1. Сжигание в специальных печах 2. Захоронение в специально отведенных местах после обеззараживания 3. Вывоз на организованные свалки после предварительного обеззараживания 4. Вынос в контейнеры для бытового мусора 50. в послеродовом физиологическом отделении постельное белье меняется по приказу № 345 1. Каждые 3 дня 2. Каждый день 3. 1 раз в 6 дней 4. 1 раз в 10 дней 51. в физиологическом послеродовом отделении по приказу № 345 1 раз в день меняются 1. Постельное бельё 2. Рубашки 3. Подкладные пеленки 4. Пеленки для кормления новорожденного 52. Гнойно-воспалительные заболевания новорожденных и родильниц значатся (считаются) за акушерским стационаром 1. Если они возникли через 3 недели после выписки из роддома 2. Если они возникли в период пребывания в роддоме или в течение 7 дней после выписки 3. Если они возникли в период декретного послеродового отпуска 4. Если они возникли в период первых 6 месяцев после родов 53. Сдача зачета по санэпидрежиму медперсоналом роддомов проводится не реже чем 1. 1 раз в 5 лет 2. 1 раз в год 3. 2 раза в год 4. 1 раз в месяц 54. Акушерка должна получать лицензию на право профессиональной деятельности 1. Каждые 5 лет 2. Раз в год 3. Каждые 10 лет 4. Только если она не работает по специальности 55. Можно использовать чистые нестерильные перчатки 1. Для обработки пуповинного остатка 2. Для акушерского пособия в родах 3. Для влагалищного осмотра 4. Для обработки инструментов 56. После проведения текущей уборки в послеродовой палате УФО 1. Проводят однократно 2. Проводят дважды 3. Проводят только при наличии температурящих больных 4. Не проводят 57. Полное уничтожение микроорганизмов и их спор на инструментарии и белье достигается при 1. Дезинфекции 2. Предстерилизационной очистке 3. Стерилизации 4. Замачивании в 3% хлорамине 58. При травмировании пальца использованной иглой акушерка должна зарегистрировать это 1. В каждом случае 2. Только при работе с необследованными женщинами 3. Только работая в обсервационном отделении 4. Только при контакте с кровью Вич-инфицированных 59. Стетоскоп и сантиметровая лента обрабатывается в целях профилактики инфекции 1. Хлорамином 2. Фурацилином 3. 5% перманганатом калия 4. 5% йодом 60. Большие половые губы покрыты. 1. Кожей 2. Слизистой оболочкой 3. Цилиндрическим эпителием 4. Кубическим эпителием 61. Бартолиновы железы относятся к 1. Железам внутренней секреции женщины 2. Железам внутренней секреции мужчины 3. Наружным половым органам женщины 4. Внутренним половым органам женщины 62. Длина уретры у женщины составляет 1. 3-4 см 2. 6-7 см 3. 8-9 см 4. 10-12 см 63. Эпителий, выстилающий влагалище, называется 1. Кубический 2. Цилиндрический 3. Призматический мерцательный 4. Многослойный плоский 64. Наиболее глубоким сводом влагалища является 1. Передний 2. Боковой 3. Средний 4. Задний 65. Реакция влагалищной среды в норме 1. Кислая 2. Нейтральная 3. Слабощелочная 4. Резкощелочная 66. Реакция влагалищной среды ( рН) в норме равна 1. 3,5 2. 5,5 3. 7,0 4. 8,5 67. Для первой степени чистоты влагалища характерно 1. Обилие лейкоцитов 2. Обилие палочек Додерлейна 3. Обилие кокков 4. Наличие щелочной среды 68. Самый глубокий слой эпителия влагалища представлен клетками 1. Мерцательными 2. Веретенообразными 3. Базальными 4. Парабазальными 69. Слой мышц тазового дна, в котором расположены седалищно-пещеристые мышцы, называется 1. Наружным 2. Средним 3. Внутренним 4. Глубоким 70. Наиболее глубокими мышцами тазового дна являются 1. Луковищно-пещеристые мышцы 2. Седалищно-пещеристые мышцы 3. Поперечные мышцы 4. Мышцы, поднимающие задний проход 71. Лимфатические узлы, к которым идет лимфа от наружных половых органов, называются 1. Трубными 2. Паховыми 3. Крестцовыми 4. Параметральными 72. Срамные артерии обеспечивают кровью 1. Трубы 2. Матку 3. Вульву 4. Яичники 73. Средний слой миометрия называется 1. Субмукозным 2. Субсерозным 3. Интрамуральным 4. Базальным 74. Тело матки иннервируется в основном 1. Симпатическими волокнами подкрестцового нерва 2. Парасимпатическими волокнами 3. Срамными нервами 4. Пудендальными нервами 75. Форма шейки матки нерожавшей женщины 1. Цилиндрическая 2. Призматическая 3. Коническая 4. Шарообразная 76. Наружный зев нерожавшей женщины имеет форму 1. Точечную 2. Щелевидную 3. Т-образную 4. Серповидную 77. За фазой регенерации в слизистой матки наступает фаза 1. Десквамации 2. Пролиферации 3. Секреции 4. Дегенерации 78. Маточная артерия подходит к матке на уровне 1. Наружного зева 2. Внутреннего зева 3. Углов матки 4. Дна матки 79. Маточные артерии отходят от 1. Аорты 2. Почечных артерий 3. Срамных артерий 4. Внутренних подвздошных артерий 80. Кровоснабжение артериями 1. Почечными 2. Яичниковыми 3. Срамными 4. Ректальными матки, помимо маточной артерии, обеспечивается 81. Во время менструации происходит отторжение 1. Всего мукозного слоя 2. Всего эндометрия 3. Функционального слоя эндометрия 4. Базального слоя эндометрия 82. Круглые связки матки 1. Идут от дна к боковым стенкам таза 2. Обхватывают матки снизу в области перешейка 3. Проходят через паховый канал 4. Соединяют матку с крестцом 83. В полости матки реакция среды 1. Щелочная 2. Кислая 3. Нейтральная 4. рН 5,5 84. Продолжительность нормальных месячных 1. 4-5 дней 2. 7-8 дней 3. 6-10 дней 4. 1-2 дня 85. Овуляция при 28-дневном цикле у здоровой женщины происходит чаще всего на 1. 1-3 день 2. 5-7 день 3. 10-16 день 4. 18-26 день 86. Овуляцией называется 1. Погружение яйцеклетки в эндометрий 2. Слияние гамет 3. Выход яйцеклетки из фолликула 4. Дробление зиготы 87. Желтым телом вырабатывается 1. Пролактин 2. Прогестерон 3. Окситоцин 4. Тиреоидин 88. в задней доле гипофиза накапливается 1. ФСГ 2. ЛГ 3. Пролактин 4. Окситоцин 89. Прогестерон вырабатывается в 1. Гипоталамусе 2. Гипофизе 3. Яичнике 4. Матке 90. В гипофизе вырабатываются 1. Эстрогены 2. Андрогены 3. Прогестерон 4. Пролактин 91. Яичник прикреплен к стенке таза посредством связок 1. Круглых 2. Воронко-тазовых 3. Крестцово-маточных 4. Кардинальных 92. Слизистая оболочка маточной трубы покрыта 1. Многослойным плоским эпителием 2. Кубическим эпителием 3. Зародышевым эпителием 4. Цилиндрическим мерцательным эпителием 93. Самый отдаленный от матки отдел трубы называется 1. Ампулярным 2. Истмическим 3. Интрамуральным 4. Интерстициальным 94. Наружные размеры нормального таза 1. 23-25-28-18 2. 25-28-31-18 3. 25-28-31-21 4. 28-28-32-17 95. Истинная конъюгата нормального таза равна 1. 9 см 2. 11 см 3. 13 см 4. 21 см. 96. Диагональная конъюгата нормального таза равна 1. 9 см 2. 11 см 3. 13 см 4. 21 см 97. Расстояние между нижним краем симфиза и наиболее выдающейся точкой мыса на-зывается конъюгатой 1. Истинной 2. Диагональной 3. Наружной 4. Анатомической 98. Расстояние между серединой верхнего края симфиза и верхним углом ромба Михаэлиса: 1. Индексом Соловьева 2. Дистанцией кристарум 3. Наружной конъюгатой 4. Истинной конъюгатой 99. Для вычисления истинной коньюгаты нужно 1. От наружной коньюгаты отнять 1,5-2 см 2. От диагональной коньюгаты отнять 1,5-2 см 3. К диагональной коньюгате прибавить 1,5-2 см 4. От диагональной коньюгаты отнять 9 см 100. Прямой размер 2-й плоскости нормального таза равен 1. 9,5 см 2. 10 см 3. 11 см 4. 12,5 см 101. При измерении наружной коньюгаты таза женщина лежит 1. На спине с вытянутыми ногами 2. На спине с согнутыми ногами 3. На боку с согнутой вышележащей ногой. 4. На боку с согнутой нижележащей ногой. 102. Оплодотворение в норме происходит в 1. Матке 2. Яичнике 3. Маточной трубе 4. Брюшной полости 103. От момента оплодотворения до имплантации проходит обычно 1. 1-2 дня 2. 6-7 дней 3. 2 недели 4. Месяц 104. Погружение зародыша в слизистую матки называется 1. Овуляция 2. Оплодотворение 3. Имплантация 4. Плацентация 105. Имплантация протекает в течение 1. 1,5 часов 2. 1,5 суток 3. 1,5 недель 4. 1,5 месяцев 106. Мышечная и костная ткани плода образуются из 1. Эктодермы 2. Эндодермы 3. Мезодермы 4. Трофобласта 107. Ворсинчатая оболочка яйца – это 1. Хорион 2. Амнион 3. Децидуальная оболочка 4. Эмбриобласт 108. Децидуальная оболочка образуется из 1. Хориона 2. Амниона 3. Эндометрия 4. Трофобласта 109. Нормальным к концу беременности является объем околоплодных вод 1. 100-300 мл 2. 1000 мл 3. 1,5-2 л 4. 2-3 л 110. Из разросшихся ворсин ветвистого хориона и базальной части децидуальной оболочки формируется 1. Амнион 2. Пуповина 3. Плацента 4. Плод 111. Площадь поверхности всех беременности равна примерно 1. 10 к3. см 2. 20 к3. см 3. 1 к3. м 4. 10 к3. м ворсин плаценты при доношенной 112. Прогестерон во время беременности, помимо яичников, вырабатывается также 1. Гипофизом 2. Плацентой 3. Гипоталамусом 4. Щитовидной железой 113. Функции кроветворения, кровообращения и питания зародыша в 1-2 недели обеспечиваются 1. Плацентой 2. Амнионом 3. Яичником 4. Желточным мешком 114. Позднее всего у внутриутробного плода совершенствуются 1. Легкие 2. Сердце 3. Почки 4. Печень 115. Срок гестации, при котором плод достигает длины 16 см и массы 120 г 1. 2 месяца 2. 3 месяца 3. 4 месяца 4. 5 месяцев 116. Срок гестации, при котором плод достигает длины 35 см и массы 1000 г 1. 26 недель 2. 28 недель 3. 30 недель 4. 35 недель 117. Заболевания и функциональные расстройства плода, возникающие позднее трех месяцев беременности называются 1. Гаметопатии 2. Фетопатии 3. Эмбриопатии 4. Зиготопатии 118. Эмбриопатии возникают под влиянием повреждающих факторов 1. На любом сроке беременности 2. После 30 недель беременности 3. До 8 недель беременности 4. От 16 до 28 недель беременности 119. Прямой размер головки доношенного плода равен 1. 9,5 см 2. 10 см 3. 12 см 4. 14 см 120. Малый косой размер головки доношенного плода равен 1. 9,5 см 2. 11 см 3. 12 см 4. 13,5 см 121. Минимальная масса доношенного плода 1. 2300 г 2. 2400 г 3. 2700 г 4. 2800 г 122. Тошнота является признаком беременности 1. Достоверным 2. Вероятным 3. Сомнительным 4. Обязательным 123. Вероятным признаком беременности является 1. Слюнотечение 2. Задержка менструации 3. Рвота 4. Вкусовые прихоти 124. Достоверным признаком беременности является 1. Увеличение матки 2. Задержка менструации 3. Увеличение молочных желез 4. Выслушивание сердцебиения плода 125. Диагностическая проба на беременность (анализ выявлении 1. Ацетона 2. Белка 3. Хорионического гонадотропина 4. Лейкоцитов мочи) основана на 126. При доношенной беременности масса матки достигает 1. 3 кг 2. 1 кг 3. 500 г 4. 300 г 127. Объем циркулирующей крови во время беременности 1. Понижается 2. Повышается 3. Не изменяется 4. Увеличивается только в 1 триместре 128. Проницаемость стенок сосудов во время беременности 1. Повышена 2. Слегка понижена 3. Существенно понижена 4. Не изменена 129. Оптимальной является прибавка массы беременной за 1 неделю на 1. 30 г 2. 50 г 3. 300 г 4. 700 г 130. Свертывающие свойства крови к концу нормальной беременности 1. Повышены 2. Понижены 3. Не изменены 4. Можно не учитывать для прогноза родов 131. Растяжки на коже у беременных 1. Являются достоверным признаком беременности 2. Очень выражены у всех беременных 3. Свидетельствуют о недостаточной эластичности кожи 4. Полностью исчезают после беременности 132. Влагалищное исследование у здоровой беременной в ЖК производится 1. При каждой явке в ЖК 2. 1 раз за триместр 3. Однократно при постановке на учет 4. Раз в месяц для оценки динамики изменений 133. Осмотр на зеркалах и взятие мазков на исследование влагалищной флоры у здоровой беременной проводят в ЖК 1. Однократно при постановке на учет 2. При каждой явке в ЖК 3. Трижды за беременность 4. Только при наличии жалоб 134. Анализ мочи для обследования беременной в ЖК назначается 1. Трижды за беременность 2. Только при наличии дизурических явлений 3. Раз в 1-2 месяца 4. К каждой явке 135. В каждой женской консультации должен быть консультант 1. Невропатолог 2. Юрист 3. Гематолог 4. Хирург 136. Терапевт женской консультации обслуживает 1. Всех беременных и гинекологических больных 2. Все население района 3. Беременных без признаков респираторной инфекции и гриппа амбулаторно 4. Беременных с температурой на дому 137. Каждая беременная должна дважды посетить 1. Терапевта, окулиста и стоматолога 2. Дерматовенеролога 3. Юриста 4. Хирурга 138. Трижды за беременность каждая здоровая женщина сдает 1. Кровь на гемоглобин, СОЭ и лейкоцитоз 2. Кровь на группу и резус-фактор 3. Мазки на скрытые инфекции 4. Мазки на гормональную угрозу 139. Во втором триместре беременная посещает ЖК 1. 1 раз в месяц 2. 1 раз в 2 недели 3. Каждую неделю 4. 2 раза в неделю 140. В последний месяц неосложненой беременности 1. Беременная может не посещать ЖК 2. Нужно посещать ЖК каждые 7-10 дней 3. Посещение ЖК через 2-3 недели 4. Всем рекомендуется госпитализация в отделение патологии беременных 141. Типичные жалобы у беременной в 1 триместре 1. Головные боли и ухудшение зрения 2. Тошнота и изменение вкуса 3. Шевеление плода 4. Отеки 142. осмотр окулиста во время беременности 1. Обязателен только для только женщин с коньъюктивитом 2. Обязателен только для женщин после оперативной коррекции зрения 3. Не обязателен 4. Необходим всем для оценки зрения и состояния сосудов глазного дна 143. Флюорография легких у беременных 1. Назначается однократно при постановке на учет 2. Проводится в 1 и 2 половине беременности 3. Не показана при желанной беременности 4. Назначается трижды за беременность 144. Для определения даты родов по формуле Негеле нужно от даты начала последних месячных 1. Отнять 3 месяца 2. Отнять 4 месяца 3. Отнять 4 месяца и прибавить 7-10 дней 4. Отнять 3 месяца и прибавить 7-10 дней 145. Продолжительность нормальной беременности. 1. 250 дней 2. 280 дней 3. 350 дней 4. 380 дней 146. Повторнородящие женщины начинают ощущать шевеление плода с 1. 8 недель 2. 12 недель 3. 18 недель 4. 22 недель 147. Срок беременности, начиная с которого сердцебиение плода можно выслушать акушерским стетоскопом 1. 12 недель 2. 18 недель 3. 22 недели 4. 28 недель 148. Срок беременности, начиная с которого можно пропальпировать головку плода через брюшную стенку 1. 12 недель 2. 18 недель 3. 24 недели 4. 30 недель 149. Масса матки к концу беременности 1. Достигает 1000г 2. Возрастает в 2 раза 3. Возрастает в 5 раз 4. Достигает 300 г 150. Для определения массы внутриутробного плода по методу Жордания необходимо 1. Перемножить полуокружность живота и длину плода 2. Умножить высоту стояния дна матки на окружность живота 3. Разделить окружность живота на высоту стояния дна матки 4. От длины окружности живота отнять высоту стояния дна матки 151. На каждом приеме беременной в ЖК в первом триместре необходимо 1. Проведение пельвиометрии 2. Выслушивание сердцебиение плода стетоскопом 3. Взвешивание 4. Измерение высоты стояния дна матки 152. На каждом приеме беременной в ЖК в третьем триместре необходимо проводить 1. Осмотр на зеркалах 2. Тонометрию 3. Пельвиометрию 4. Влагалищное исследование 153. Срок беременности, при котором дно матки находится на середине между пупком и лобком. 1. 12 недель 2. 14 недель 3. 16 недель 4. 20 недель 154. Срок беременности, при котором дно матки находится на середине между пупком и мечевидным отростком 1. 20 недель 2. 24 недели 3. 32 недели 4. 38 недель 155. Нормальным можно считать сердцебиение плода 1. 165 уд/мин 2. 135 уд/мин 3. 115 уд/мин 4. 95 уд/мин 156. Рекомендуемая калорийность питания беременной во второй половине беременности 1. 1000 - 1500 ккал 2. 1500 - 2000 ккал 3. 2500 - 3000 ккал 4. 4000 - 4500 ккал 157. Беременной рекомендуется 1. Белково-витаминная диета 2. Ограничение белковой пищи 3. Преимущественно углеводно-жировая диета 4. Ограничение овощей и фруктов 158. Отношение спинки плода кпереди или кзади называется 1. Предлежанием 2. Положением 3. Позицией 4. Видом 159. Отношение оси плода к оси матки называется 1. Положением 2. Предлежанием 3. Позицией 4. Видом 160. Третий прием Леопольда-Левицкого позволяет выявить 1. Положение плода 2. Предлежание плода 3. Позицию плода 4. Вид позиции 161. Положение, позиция и вид плода определяется приемом ЛеопольдаЛевицкого номер 1. 1 2. 2 3. 3 4. 4 162. При измерении первых трех наружных размеров таза беременная лежит 1. На спине 2. На боку спиной к акушерке 3. На боку лицом к акушерке 4. На боку с согнутой нижней ногой 163. При первой позиции плода 1. Спинка обращена влево при продольном положении 2. Спинка обращена вправо при продольном положении 3. Головка обращена вправо при поперечном положении 4. Ягодички обращены влево при поперечном положении 164. Размягчение в области перешейка во время беременности названо признаком 1. Пискачека 2. Снегирева 3. Горвица-Гегара 4. Отта 165. Перед ультразвуковым обрабатывается 1. Хлорамином 2. Жировой эмульсией 3. Эфиром 4. Спиртом исследованием живот беременной 166. Рекомендуется проведение ультразвукового исследования во время беременности 1. Только женщинам из группы риска 2. Один раз при постановке на учет 3. Каждый месяц 4. 3 раза за беременность 167. Кровь на альфа-фетопротеин назначают с целью выявления 1. Раннего гестоза 2. Позднего гестоза 3. Пороков развития плода 4. Невынашивания 168. Всем беременным рекомендуется принимать профилактически 1. Комплексы витаминов для беременных 2. Седативные средства 3. Антибиотики 4. Сохраняющие средства 169. Признаком зрелости шейки накануне родов является 1. Длина шейки 3 см 2. Отклонение шейки кзади 3. Проходимость наружного зева для кончика пальца 4. Укорочение шейки до 1 см 170. Признаком предвестников родов является 1. Схватки через 5-8 минут по 30 секунд 2. Отхождение вод 3. Отхождение слизистой пробки 4. Кровотечение 171. Созревание шейки к родам происходит в норме при беременности 1. Начиная с 32 недель 2. Начиная с 34 недель 3. Начиная с 35 недель 4. Начиная с 38 недель 172. Сократительная активность миометрия стимулируется увеличением выработки 1. Простагландинов 2. Прогестерона 3. Партусистена 4. Парлодела 173. Началом родовой деятельности следует считать 1. Излитие околоплодных вод 2. Прижатие головки ко входу в малый таз 3. Укорочение шейки матки 4. Появление регулярных схваток и сглаживание шейки 174. У первородящей женщины в родах 1. Сначала идет раскрытие наружного зева 2. Сначала идет раскрытие внутреннего зева 3. Укорочение и раскрытие шейки идет одновременно 4. Сначала идет раскрытие шейки, а потом её укорочение 175. Второй период родов называется периодом 1. Раскрытия 2. Изгнания 3. Прелиминарным 4. Предвестниковым 176. Вторая фаза периода раскрытия называется 1. Латентной 2. Активной 3. Транзиторной 4. Прелиминарной 177. Тип сокращения, который более характерен для тела матки 1. Дистракция 2. Ретракция 3. Контракция 4. Регургитация 178. Проводной точкой при переднем виде затылочного предлежания является 1. Большой родничок 2. Малый родничок 3. Подзатылочная ямка 4. Крестцовый мыс 179. При переднем виде затылочного предлежания головка прорезывается 1. Малым поперечным размером 2. Большим поперечным размером 3. Малым косым размером 4. Большим косым размером 180. При заднем виде затылочного вставления головка прорезывается 1. Малым косым размером 2. Большим косым размером 3. Средним косым размером 4. Прямым размером 181. первый момент биомеханизма родов При заднем виде затылочного вставления: 1. Разгибание головки 2. Сгибание головки 3. Дополнительное сгибание головки 4. Внутренний поворот головки 182. При переднем виде затылочного вставления после разгибания головки следует 1. Внутренний поворот головки 2. Наружный поворот головки 3. Сгибание головки 4. Дополнительное сгибание головки 183. Точка, вокруг которой происходит биомеханизме родов, называется 1. Проводной 2. Ведущей 3. Точкой фиксации 4. Точкой отсчета разгибание головки при 184. Для активной фазы периода раскрытия характерны схватки 1. Через 4-5 минут по 35 секунд 2. Через 12-15 минут по 10 секунд 3. Через 1-2 минуты по 60 секунд 4. Через 8-10 минут по 25 секунд 185. Для периода изгнания при нормальных родах характерны схватки 1. Через 1 минуту по 60 секунд 2. Через 3 минуты по 50 секунд 3. Через 5-6 минут по 25 секунд 4. Через 7-8 минут по 25 секунд 186. Второй период родов начинается с момента 1. Полного раскрытия шейки 2. Начала потужных схваток 3. Отхождения вод 4. Появления схваток через 3 минуты по 40 секунд 187. Своевременным для первых родов считается отхождение вод при раскрытии 1. 1-2 см 2. 3-4 см 3. 5-6см 4. 7-8 см 188. Роженице нельзя тужиться 1. При прорезывании теменных бугров 2. При наружном повороте головки 3. После рождения головки 4. При положительных признаках отделения последа 189. При поступлении роженицы в помещении, называемом фильтр, проводится 1. Осмотр на зеркалах 2. Термометрия 3. Очистительная клизма 4. Исследование мочи на белок 190. Удлинение наружного отрезка пуповины на 10 см называется признаком отделения плаценты 1. Альфельда 2. Шредера 3. Кюстнера-Чукалова 4. Клейна 191. После рождения ребенка следует 1. Предложить роженице потужиться 2. Положить лед и груз на матку 3. Провести катетеризацию мочевого пузыря 4. Применить наружные приемы отделения последа 192. Для проверки признака отделения последа по методу Шредера следует 1. Надавить ребром ладони над лобком 2. Определить изменение стояния высоты дна матки 3. Проверить пульсацию сосудов пуповины 4. Предложить роженице подышать 193. При наличии положительных признаков отделения физиологической кровопотере первым делом нужно 1. Ввести сокращающие средства 2. Предложить женщине потужиться 3. Потянуть за пуповину 4. Надавить на матку в области углов последа и 194. Нормальная продолжительность родов у первородящей женщины 1. 3-4 часа 2. 5-6-часов 3. 7-12 часов 4. 14-20 часо3в 195. границы физиологической кровопотери в родах: 1. 0,3% - 0,5% от массы тела 2. 0,6% от массы тела 3. 1% от массы тела 4. 5% от массы тела 196. Продолжительность раннего послеродового периода 1. 4 часа 2. 12 часов 3. 1 сутки 4. 5-6 дней 197. Родильница остается для наблюдения после нормальных родов в родовом отделении: 1. 1 час 2. 2 часа 3. 6 часов 4. 24 часа 198. Осмотр родовых путей после родов проводится 1. Всем женщинам 2. Только первородящим 3. Только повторнородящим 4. Только женщинам из группы риска 199. Совокупность движений, которые совершает плод при прохождении через таз и родовые пути: 1. Асинклитизм 2. Конфигурация головки 3. Биомеханизм родов 4. Контракции 200. Наиболее рационально при неосложненных родах пересекать пуповину 1. Сразу после рождения ребенка 2. После отделения последа 3. После прекращения пульсации сосудов пуповины 4. Через 20 минут 201. Прикладывание ребенка к груди матери при отсутствии осложнений рационально 1. В родильном зале 2. После перевода в послеродовое отделение 3. Через 6 часов после родов 4. На вторые сутки после родов 202. Скобка на пуповину накладывается 1. На границе кожи и пуповины 2. На расстоянии 1-2 мм от границы кожи 3. На расстоянии 3-5 мм от границы кожи 4. На расстоянии 2 см от границы кожи 203. Культя пуповины после наложения скобки обрабатывается 1. Йодом 2. Фурацилином 3. Йодинолом 4. Перманганатом калия 204. Максимальная суммарная оценка новорожденного по шкале апгар 1. 10 баллов 2. 12 баллов 3. 8 баллов 4. 2 балла 205. Новорожденный оценивается по шкале апгар 1. Сразу после рождения 2. В конце 1-й и 5-й минуты 3. Через 20 минут 4. Перед переводом в послеродовое отделение 206. Новорожденный при оценке по Шкале Апгар на 5 баллов находится в состоянии асфиксии 1. Тяжелой степени 2. Средней степени 3. Легкой степени 4. Крайней степени 207. При рождении ребенка в тяжелой асфиксии первым делом производят 1. Обработку пуповины 2. Профилактику гонобленореи 3. Отсасывание слизи из дыхательных путей 4. Обработку кожи 208. Дексаметазон применяется во время беременности 1. Для профилактики осложнений у всех беременных 2. Для профилактики респираторных расстройств новорожденного в группе риска 3. Для профилактики кровотечения во втором периоде родов 4. Для лечения аномалий родовых сил. 209. Метод психопрофилактической подготовки к родам был разработан 1. Земмельвейсом 2. Вельвовским 3. Крассовским 4. Малиновским 210. С целью самообезболивания роженице следующие точки. 1. Место измерения индекса Соловьева 2. Наружные углы ромба Михаэлиса 3. Пузырную точку 4. Верхний край симфиза 211. рекомендуют нажимать Метод психопрофилактической подготовки к родам: 1. Проводится только для женщин из группы высокого риска 2. Позволяет полностью избежать болевых ощущений в родах 3. Рекомендуется всем беременным для уменьшения болевых ощущений в родах 4. Не применяется вследствие неэффективности 212. Для уменьшения болезненности схваток применяют 1. Утеротоники 2. Спазмолитики 3. Антибиотики 4. Простагландины 213. Наркотические анальгетики 1. Не применяются для обезболивания родов 2. Назначают для премедикации перед операцией кесарева сечения 3. Не угнетают дыхательный центр 4. Вводятся только по назначению врача и подлежат строгому учету 214. Медикаментозный сон-отдых показан 1. Всем роженицам без исключения 2. При длительных предвестниках и переутомлении 3. Во втором периоде родов 4. В раннем послеродовом периоде. 215. Дородовый декретный отпуск при одном плоде выдается 1. В 26 недель беременности 2. В 28 недель беременности 3. В 30 недель беременности 4. В 32 недели беременности 216. Послеродовый декретный отпуск при одном плоде и отсутствии осложнений: 1. 56 дней 2. 70 дней 3. 86 дней 4. 140 дней 217. Наиболее рациональным в последние годы признано 1. Раздельное пребывание после родов матери и плода 2. Совместное пребывание матери и плода в многоместной палате. 3. Совместное пребывание матери и плода в отдельной палате со всеми удобствами 4. Выписка родильницы домой на 2 сутки после родов. 218. Наиболее рациональным является в первый месяц кормление ребенка 1. По его требованию 2. Кормление по часам через 3-4 часа 3. Кормление по часам через 3-часа с ночным 6-часовым интервалом 4. Кормление по часам с ночным 9-часовым интервалом. 219. При гипогалактии применяется 1. Синестрол 2. Бромкриптин 3. Парлодел 4. Апилак 220. У здоровой родильницы дно матки на 3 сутки после родов 1. На уровне пупка 2. На 1 поперечный палец ниже пупка 3. На 3 поперечных пальца ниже пупка 4. На 1 поперечный палец выше лобка 221. Дно матки скрывается за лобком у здоровой родильницы 1. На 4 сутки 2. На 7 сутки 3. На 11 сутки 4. Через месяц 222. Ярко-кровянистые лохии после родов в норме бывают 1. 2-3 дня 2. 10 дней 3. 2 недели 4. До конца декретного отпуска 223. Умеренное нагрубание молочных желез начинается чаще 1. В родах 2. В первые сутки послеродового периода 3. Во вторые сутки послеродового периода 4. На третьи сутки послеродового периода 224. Раневая поверхность матки плацентарной плащадки) 1. Через 3 дня 2. Через 5 дней 3. Через 10 дней 4. В конце декретного отпуска эпителизируется (за исключением 225. Внутренний зев шейки матки формируется 1. На 3 день 2. Через 10 дней 3. Через З недели 4. Через месяц 226. Шейка полностью сформирована после родов 1. На 3 день 2. Через неделю 3. Через 2 недели 4. Через 3 недели 227. Женщине после родов не рекомендуется жить половой жизнью 1. 10 дней 2. 2 недели 3. 3 недели 4. 1,5-2 месяца 228. Для нормальной инволюции матки после родов наиболее рационально 1. Вставать через несколько часов после родов 2. Вставать после родов на 2 сутки 3. Оставаться в постели 3 дня 4. Соблюдать постельный режим неделю 229. Повышению лактации способствуют 1. Мочегонные средства 2. Солевые слабительные средства 3. Укроп и фенхель 4. Камфора 230. У родильницы с двойней послеродовый декретный отпуск 1. 70 дней 2. 86 дней 3. 110 дней 4. 140 дней 231. Наибольший риск для здоровья матери и ребенка возникает при родоразрешении 1. В домашних условиях 2. В условиях обсервационного родильного дома 3. В акушерском отделении многопрофильной больницы 4. В условиях специализированного родильного дома 232. только врач имеет право выполнять 1. Перинеотомию 2. Амниотомию 3. Зашивание промежности 4. Выскабливание полости матки 233. Акушерке разрешается выполнять в отсутствии врача по экстренным показаниям: 1. Кесарево сечение 2. Искусственный аборт 3. Акушерские щипцы 4. Ручное обследование полости матки 234. Если беременная не пришла на прием в ЖК, акушерка должна выполнить патронаж 1. В течение месяца 2. В течение недели 3. В этот же или на следующий день 4. Только по назначению врача 235. Беременная может во время беременности при подготовке комнаты для ребенка 1. Покрасить стены 2. Провести дезинфекцию 3. Переставить мебель 4. Заказать в магазине детскую мебель 236. В послеродовом периоде постовая акушерка 1. Заходит в палату только для выполнения назначений врача 2. Заходит в палату для проведения бесед, контроля за состоянием и выполнения назначений 3. Заходит в палату, не спрашивая разрешения женщины 4. Заходит в палату только по требованию родильницы 237. Развитию многоплодия чаще всего способствует 1. Применение барьерной контрацепции 2. Применение внутриматочной контрацепции 3. Применение сохраняющих средств 4. Применение ЭКО на фоне лечения кломифеном 238. Сращение близнецов наиболее вероятно при наличии 1. 1-го хориона и 1 амниона 2. 1 хориона и 2-х амнионов 3. 2-х хорионов и 2-х амнионов 4. 4-х оболочек между плодами 239. Торокопагами называют близнецов, сросшихся 1. Головками 2. В области грудной клетки 3. В области крестца 4. Конечностями 240. Для беременности двойней наиболее характерно 1. Перенашивание 2. Невынашивание 3. Развитие крупных плодов 4. Бурная родовая деятельность 241. Довольно редко при многоплодии бывает 1. Анемия 2. Гестоз 3. Перенашивание 4. Послеродовая субинволюция матки 242. При многоплодной беременности 5 плодами наиболее рациональнО 1. Редуцирование лишних плодов в первые недели 2. Проведение сохраняющей терапии без редуцирования 3. Наблюдение без сохраняющей терапии 4. Прерывание беременности 243. Роды при двойне протекают с меньшими осложнениями 1. При ножном предлежании первого плода и головном 2-го 2. При поперечном положении 2 плода и головном 1-го 3. При головном предлежании 1-го и 2-го плодов 4. При поперечном предлежании двух плодов 244. Беременная с двойней должна быть госпитализирована в родильный дом при нормальном течении беременности 1. За 2 недели до родов 2. В 40 недель 3. Сразу же после отхождения вод 4. С началом срочных родов 245. При ножном предлежании 1-го плода и головном 2-го 1. Роды вести через естественные родовые пути 2. Нет риска для осложнений 3. Имеется риск коллизии плодов 4. Показан поворот 1-го плода 246. После рождения первого из двойни плода нужно в первую очередь 1. Ввести внутривенно метилэргометрин 2. Проверить наружными приемами положение и предлежание, сердцебиение плода, характер схваток 3. Произвести влагалищное исследование 4. Произвести амниотомию 247. При тазовом предлежании лечебную физкультуру для коррекции рационально проводить при сроке беременности 1. 20-26 недель 2. 30-35 недель 3. 36-39 недель 4. В родах 248. Лечебная физкультура для коррекции противопоказана 1. При сроке беременности 30-35 недель 2. У беременных старше 30 лет 3. У беременных с миопией средней степени. 4. При рубце на матке тазового предлежания 249. При тазовом предлежании показана 1. Плановая операция кесарево сечения 2. Плановая госпитализация за 2 недели до родов 3. Поворот плода на ножку 4. Досрочное вскрытие плодного пузыря 250. Пособие по Цовьянову 1 проводится: 1. При чисто ягодичном предлежании плода 2. При ножном предлежании плода 3. При поперечном положении плода 4. При косом положении плода 251. Для профилактики спазма маточного зева при тазовом предлежании в начале второго периода родов внутривенно вводят 1. Окситоцин 2. Метилэргометрин 3. Но-шпу 4. Промедол 252. Пособие по Цовьянову 1 применяется с целью 1. Исправления положения плода 2. Сохранения членорасположения плода 3. Родостимуляции 4. Профилактики кровотечения 253. При тазовом предлежании головка прорезывается 1. Большим косым размером 2. Средним косым размером 3. Малым косым размером 4. Прямым размером 254. При запущенном поперечном положении плода и мертвом плоде показано произвести 1. Поворот плода на ножку 2. Кесарево сечение 3. Поворот по Архангельскому 4. Плодоразрушающую операцию 255. Для выведения головки при тазовом и ножном предлежании применяется метод 1. Креде-Лазаревича 2. Кюстнера-Чукалова 3. Мориссо-Левре 4. Уилта-Иванова 256. При необходимости срочного извлечения плода при чисто ягодичном предлежании, когда ягодицы на тазовом дне, применяют 1. Кесарево сечение 2. Акушерские щипцы 3. Плодоразрушающую операцию 4. Извлечение плода за паховый сгиб 257. Выпадение пуповины наиболее вероятно в случае отхождения вод при 1. Поперечном положении плода 2. Головном предлежании 3. Чисто ягодичном предлежании 4. Смешанном тазовом предлежании 258. При запрокидывании передней ручки 1. Нужно извлечь её из под лона 2. Перевести переднюю ручку в заднюю и извлечь её умывательным движением. 3. Применить метод Крестеллера 4. Применить бинт Вербова 259. Акушерская тактика при ножном предлежании и массе плода 3800: 1. Кесарево сечение 2. Родостимуляция 3. Перинеотомия 4. Классическое акушерское пособие 260. При многоплодии в связи с перерастяжением матки 1. Матка сокращается быстрее 2. Не требуется назначение сокращающих средств 3. Имеется опасность субинволюции матки 4. Лучше перевести родильницу на ОПЗ 261. При родах двойней после рождения 1-го плода 1. Надо положить лед на матку 2. Имеется риск преждевременной отслойки плаценты 3. Нужно внутривенно вести метилэргометрин 4. Можно не опасаться за естественное родоразрешение второго плода 262. Для раннего гестоза характерно 1. Отеки 2. Потеря веса 3. Гипертензия 4. Брадикардия 263. При неукротимой рвоте обычно появляется 1. Брадикардия 2. Тахикардия 3. Гипертензия 4. Гипотермия 264. При рвоте средней степени тяжести 1. Лечение может быть амбулаторным 2. Всегда требуется срочное прерывание беременности 3. Показано лечение в стационаре 4. Из-за риска эмбриопатии лекарственные средства не назначают 265. При раннем гестозе средней тяжести наиболее вероятна 1. Пиурия 2. Лейкоцитурия 3. Бактериоурия 4. Ацетонурия 266. К редким формам раннего гестоза относится 1. Птиализм 2. Слюнотечение 3. Жировой гепатоз печени 4. Рвота беременных 267. Для легкой формы рвоты беременных характерно 1. Потеря массы тела 8-10 кг 2. Рвота до 10 раз в сутки 3. Температура 37,5 градусов 4. Отсутствие ацетона в моче 268. Наиболее тяжелой стадией рвоты беременных является 1. Токсическая стадия 2. Дистрофическая стадия 3. Аллергическая стадия 4. Невротическая стадия 269. Для борьбы с обезвоживанием применяют 1. Сульфат магния 2. Эуфиллин 3. Гипотиазид 4. Хлосоль 270. Противорвотным действием обладает 1. Цепорин 2. Церукал 3. Цифран 4. Цитрамон 271. Для борьбы с интоксикацией при рвоте применяют 1. Красгемодез 2. Гепарин 3. Гипотиазид 4. Ганглерон 272. Для лечения рвоты беременных применяют 1. Синтоцинон 2. Синтомицин 3. Спленин 4. Стиптицин 273. редкая форма гестоза: 1. Отеки беременных 2. Рвота беременной 3. Остеомаляция 4. Нефропатия 274. Следующей стадией позднего гестоза после нефропатии является 1. Эклампсия 2. Преэклампсия 3. Прегестоз 4. Отеки 275. признак позднего гестоза 1. Гипотония 2. Тахикардия 3. Обезвоживание 4. Отеки 276. Для позднего гестоза характерна 1. Пиурия 2. Лейкоцитурия 3. Бактериурия 4. Протеинурия 277. Для выявления белка в моче применяют 1. Первомур 2. Хлорамин 3. Хлоргексидин 4. Сульфациловую кислоту 278. Головная боль и ухудшение зрения характерны для стадии гестоза 1. Отечной 2. Прегестоза 3. Преэклампсии (по старой классификации) 4. Нефропатии 2-й степени 279. Наблюдение за беременной, у которой имеется триада признаков Цангемейстера и боли в эпигастральной области, должно проводиться 1. Амбулаторно 2. В дневном стационаре 3. В палате интенсивной терапии родового отделения 4. В обычной палате дородового отделения 280. Для позднего гестоза наиболее характерна 1. Макросомия плода 2. Гипотрофия плода 3. Крупный плод 4. Перенашивание 281. Для лечения позднего гестоза по методу Бровкина используют 1. Кофеин 2. Кордиамин 3. Сульфат магния 4. Инсулин 282. Препарат, обладающий при парентеральном введении одновременно седативным, мочегонным, гипотензивным, спазмолитическим и противосудорожным действием, - это 1. Кордиамин 2. Дибазол 3. Сернокислая магнезия 4. Гипотиазид 283. Эуфиллин для внутривенного введения 1. 2,4% 2. 24% 3. 10% 4. 25% 284. Наиболее выраженным гипотензивным действием обладает 1. Кордиамин 2. Коразол 3. Пентамин 4. Прозерин 285. Для улучшения микроциркуляции при нефропатии применяется 1. Трентал 2. Трилен 3. Тримекаин 4. Триквилар 286. Устранению гипопротеинурии способствует 1. Апилак 2. Ампиокс 3. Альбумин 4. Адельфан 287. При ведении родов на фоне нефропатии 2-й стадии рекомендуется проводить 1. Укорочение периода изгнания 2. Позднее вскрытие плодного пузыря 3. Применение вакуум-экстракции 4. Ручное отделение плаценты 288. О тяжелой стадии гестоза свидетельствует 1. Патологическая прибавка веса 2. Появление отеков стоп 3. Появление отеков голеней 4. Анасарка и анурия 289. Во время типичного приступа эклампсии вслед за фибриллярными подергиваниями следуют 1. Тонические судороги 2. Клонические судороги 3. Кома 4. Улучшение состояния 290. Во вторую фазу эклампсии 1. Дыхание нормальное 2. Дыхание форсировано 3. Апноэ 4. Тахипноэ 291. Наименее вероятное осложнение в случае преэклампсии 1. Гипоксия плода 2. Ухудшение плацентарно-маточного кровообращения 3. Кровотечение в раннем послеродовом периоде 4. Перенашивание 292. Аналог фуросемида 1. Фурациллин 2. Фторурацил 3. Лазикс 4. Лидокаин 293. Для уменьшения гиперкоагуляции и повышенной агрегации форменных элементов при гестозах применяется 1. Реополиглюкин 2. Глюконат кальция 3. Реопирин 4. Хлористый кальций 294. При нефропатии 3-й стадии при беременности 37 недель показано 1. Лечение в дневном стационаре 2. Подготовка к досрочному родоразрешению 3. Госпитализация при тенденции к перенашиванию 4. Ожидание срочных родов 295. Лечебно-охранительный режим обеспечивается введением 1. Эуфиллина 2. Дроперидола и релиума (реланиума) 3. Синестрола и сигетина 4. Окситоцина при тяжелой преэклампсии 296. После приступа эклампсии у беременной первым делом следует 1. Начать родовозбуждение 2. Провести кесарево сечение 3. Начать магнезиальную терапию 4. Обеспечить проходимость дыхательных путей и лечебно-охранительный режим 297. Редкая форма гестоза, при которой нарушены функции печени и свертывания крови: 1. Остеомаляция 2. ЕРН- синдром 3. HELP- синдром 4. Гепатит 298. Редкая форма гестоза: 1. Остеомаляция 2. Остеомиелит 3. Остеопороз 4. Остеопения 299. Во время беременности патологическими изменениями следует считать 1. СОЭ 12 мм/час 2. СОЭ 18 мм/час 3. Гемоглобин 96 г/л 4. Лейкоцитоз 8 в 1 мкл 300. Необходимо исследовать кровь и мочу на сахар у беременных, имевших 1. Запоздалые роды 2. 2 аборта 3. Быстрые роды 4. Роды крупным плодом 301. У больных с инсулинозависимым диабетом во время беременности 1. Инсулин необходимо отменить 2. Потребность в инсулине неизменна 3. Потребность в инсулине повышена 4. Потребность в инсулине уменьшена 302. Для беременности на фоне диабета отсутствует: 1. Многоводие 2. Макросомия плода 3. Улучшение течения диабета 4. Присоединение позднего гестоза 303. Роды у женщины с диабетом должны проводиться 1. В родильном доме общего профиля 2. В специализированном роддоме 3. В обсервационном родовом отделении 4. В эндокринном отделении больницы 304. При инсулинозависимом диабете 1. Женщина может сама планировать беременность 2. Необходимо планировать беременность и родоразрешение после консультаций акушера и эндокринолога 3. Женщина должна наблюдаться во время беременности только у эндокринолога 4. Степень риска осложнений у матери и у ребенка незначительна 305. У ребенка, родившегося у матери с диабетом 1. Необходимо исследовать кровь на сахар 2. Чаще всего бывает гипергликемия 3. Обычно выражена гипотрофия 4. Кожные покровы, как правило, бледные 306. При рождении второго ребенка от резус-отрицательной матери и резусположительного отца 1. Ребенка прикладывают к груди в родильном зале 2. Прикладывание к груди проводят после контроля резус-фактора и билирубина 3. Нет риска гемолитической болезни 4. Ребенок сразу же переводится в детскую больницу 307. Сохранение беременности противопоказано при наличии 1. Начавшегося выкидыша 2. Умеренной анемии 3. Тиреотоксикоза 4. Миопии средней степени 308. Декомпенсация сердечной деятельности во время беременности более всего вероятна 1. Через 2 года после митральной комиссуротомии 2. При пороках « синего типа» 3. Недостаточности митрального клапана 4. При вегето-сосудистой дистонии по гипотоническому типу 309. Недостаточность кровообращения при сердечной патологии чаще всего возникает 1. В первую неделю беременности 2. В первый месяц беременности 3. До 12 недель беременности 4. Во 2-м и 3-м триместрах беременности и в родах 310. У беременных с сердечно-сосудистой патологией противопоказана сохраняющая терапия 1. Метацином 2. Прогестероном 3. Магнезией 4. Бета-адреномиметиками 311. При синдроме сдавления нижней полой вены 1. Наблюдается гипертензия 2. Повышается ОЦК 3. Затруднен возврат крови к сердцу из нижних конечностей 4. Самочувствие не страдает 312. Пиурия и бактериурия является у беременной признаком 1. Раннего гестоза 2. Позднего гестоза 3. Пиелонефрита 4. Диабета 313. При лечении острого пиелонефрита во время беременности наиболее нежелательно применение 1. Фитолизина 2. Отвара медвежьих ушек 3. Настойки толокнянки 4. Гентамицина 314. Абдоминальная декомпрессия ПРОТИВОпоказана при наличии у беременной 1. Отеков беременных 2. Фето-плацентарной недостаточности 3. Мочекаменной болезни 4. Угрозы невынашивания 315. При миопии 2-ой степени(-5-6 диоптрий) показано 1. Естественное родоразрешение без оперативных вмешательств 2. Укорочение периода изгнания путем перинеотомии 3. Исключение потуг методом наложения акушерских щипцов 4. Кесарево сечение 316. Беременность противопоказана при 1. Миопии средней степени 2. Склеродермии и системной волчанке 3. Умеренной анемии 4. Хроническом аднексите 317. Роды проводят в акушерском отделении инфекционной больницы при 1. Остром гепатите 2. Гепатозе беременных 3. Трихомониазе 4. Хроническом тонзиллите 318. Роды проходят в обсервационном отделении при отсутствии 1. Анализа крови на альфа-фетопротеин 2. Анализа крови на австралийский антиген 3. УЗ-исследования 4. Анализа мочи на фенилкетонурию 319. При заболевании крови у беременной 1. Родоразрешение только методом кесарева сечения 2. Всегда назначается стернальная пункция 3. Роды проводить в обсервационном отделении 4. План ведения беременности и родов после заключения гематолога и данных коагулограммы 320. Для лечения анемии беременных назначают 1. Ферроплекс и Феррум-лек 2. Фурагин и фурадонин 3. Фитолизин 4. Финоптин 321. Наиболее высокий риск развития уродства плода возникает в случае заболевания беременной при сроке 13-14 недель 1. Острым ринитом 2. Острым трахеитом 3. Краснухой 4. Ветряной оспой 322. При заболевании беременной сифилисом 1. Имеется риск врожденного сифилиса у новорожденного 2. Заболевание не может передаться плоду 3. Лечение антибиотиками противопоказано из-за риска осложнений 4. Роды можно проводить в индивидуальной палате физиологического родового отделения 323. При пузырном заносе размеры матки 1. Соответствуют сроку беременности. 2. Больше, чем следует при данном сроке 3. Меньше, чем следует при данном сроке 4. Не учитывают как информативный признак 324. При беременности, осложненной пузырным заносом, отсутствует: 1. Кровомазанье 2. Тошнота и рвота 3. Невынашивание 4. Макросомия плода 325. Следствием пузырного заноса бывает заболевание матки 1. Аденокарцинома 2. Эндометриоз 3. Хорионэпителиома 4. Саркома 326. Женщина, имевшая злокачественную форму пузырного заноса, должна состоять на учете у специалиста 1. Венеролога 2. Онколога 3. Нефролога 4. Невролога 327. Информативным показателем пузырного заноса является анализ 1. Сахара крови. 2. Лейкоцитов в моче. для критерия излеченности после 3. Мочи и крови на хорионический гонадотропин. 4. Крови на RW 328. Женщине, получавшей после пузырного заноса лечение цитостатиками, следует предохраняться от беременности 1. 3 месяца 2. 6 месяцев 3. 1 год 4. 3 года 329. количество околоплодных вод при Умеренном многоводии в сроке беременности 37 недель 1.1 литр 2. 2 литра 3. 4 литра 4. 5 литров 330. При сахарном диабете количество вод чаще всего 1. Нормальное 2. Понижено 3. Увеличено 4. Очень мало 331. Возникновение многоводия или маловодия в околоплодном пузыре обычно связано с нарушением функции 1. Желудка 2. Мочевого пузыря 3. Амниотического эпителия 4. Миометрия 332. В случае многоводия наиболее целесообразно лечение: 1. Антибиотиками 2. Анальгетиками 3. Цитостатиками 4. Гипотензивными 333. При многоводии в родах вскрытие плодного пузыря следует производить 1. Не раньше раскрытия шейки матки на 8 см 2. На высоте схватки 3. При раскрытии шейки на 2 см вне схватки 4. При полном раскрытии 334. Риск резус-конфликта 1. Уменьшается с каждой беременностью 2. Отсутствует при первой и второй беременности 3. Отсутствует при резус-положительной крови матери и отрицательной у отца 4. Высок при резус-положительной крови отца и отрицательной у матери. 335. Контроль крови на антитела при вероятности конфликта проводится 1.1 раз за беременность 2. 1 раз в триместр 3. 1 раз в месяц 4. Ежедневно 336. С целью профилактики резус-конфликта при второй беременности в течение 24 часов после первых родов или аборта вводят 1. Антибиотики 2. Специальный гамма-глобулин 3. Гемостатические средства 4. Глюкокортикоиды 337. Профилактике незаращения позвоночника и верхнего неба у плода способствует прием 1. Антибиотиков 2. Прогестерона 3. Фолиевой кислоты 4. Аскорбиновой кислоты 338. Отсутствие полушарий мозга плода – это 1. Микроцефалия 2. Гидроцефалия 3. Анэнцефалия 4. Пиромегалия 339. Наиболее информативным в отношении заболеваний плода является анализ у матери 1. Крови на гемоглобин 2. Крови на альфа-фетопротеин 3. Мочи на белок 4. Мочи на сахар 340. Следует направить беременную в генетическую лабораторию при патологических отклонениях в анализе 1. Кровь на RW 2. Мазки на GN 3. Моча на белок 4. Моча на фенилкетонурию 341. Признаком начавшейся внутриутробной гипоксии плода являются 1. Зеленые околоплодные воды. 2. Частота сердцебиения плода 130 уд/мин 3. Сукровичные выделения 4. Гемоглобин у матери 102 г/л 342. Факторы риска для матери и плода перечислены в приказе № 1. 345 2. 55 3. 430 и 50 4. 1230 343. Наиболее вероятно уродство плода при воздействии повреждающих факторов при беременности 1.1-2 недели 2. 3-10 недель 3. 12-16 недель 4. 16-20 недель 344. Для угрожающего выкидыша характерно 1. Кровотечение 2. Схваткообразные боли внизу живота 3. Ноющие боли внизу живота 4. Укорочение шейки матки 345. Кровянистые выделения отсутствуют при: 1. Начавшемся выкидыше 2. Выкидыше в ходу 3. Неполном выкидыше 4. Угрожающем выкидыше 346. Следующая клиническая стадия аборта после угрожающего 1. Полный 2. Неполный 3. В ходу 4. Начавшийся 347. Мазок на выявление гормональной недостаточности берется 1. С поверхности шейки 2. Из цервикального канала 3. С боковой стенки влагалища 4. Из заднего свода 348. При неполном выкидыше 1. Показано выскабливание полости матки 2. Возможно сохранение беременности 3. Проводится выжидательная тактика 4. Более рационально лечение в дневном стационаре 349. Типичные сроки выкидыша при истмико-цервикальной недостаточности 1. До 3-х недель 2. 4-6 недель 3. 7-11 недель 4. 16-18 недель 350. Наложение шва при истмико-цервикальной рационально провести 1. До беременности 2. Сразу после задержки месячных недостаточности 3. При беременности 11-14 недель 4. При беременности 18-26 недель 351. Токолитическими свойствами обладает 1. Простенон 2. Партусистен 3. Прозерин 4. Пахикарпин 352. При невынашивании, вызванном прогестероновой недостаточностью назначают: 1. Дюфастон 2. Дибазол 3. Дроперидол 4. Димедрол 353. Прогестероновый препарат пролонгированного действия 1. Прогестерон 2. Профази 3. Оксипрогестерона капронат 4. Оксибутират натрия 354. Бета-адреномиметики 1. Применяются для лечения угрожающих преждевременных родов 2. Рекомендуются для лечения в ранние сроки беременности 3. Не имеют побочных действий 4. Вызывают брадикардию 355. Наиболее яркое побочное действие бета-адреномиметиков: 1. Брадикардия 2. Тахикардия 3. Гипогликемия 4. Гипотония 356. Сохранение беременности партусистеном показано при 1. Диабете 2. Сердечно-сосудистой патологии 3. Тиреотоксикозе 4. Истмико-цервикальной недостаточности 357. Признак переношенности плода: 1. Масса 4000г 2. Гидроцефалия плода 3. Широкие швы и роднички 4. Мацерация кожи стоп и ладоней 358. Причина перенашивания беременности: 1. Снижение концентрации эстрадиола 2. Повышение концентрации эстрадиола 3. Снижение концентрации прогестерона 4. Повышение выработки простагландинов 359. Запоздалыми считаются роды, начиная со срока беременности 1. 250 дней 2. 270 дней 3. 280 дней 4. 295 дней 360. При перенашивании 1. Роды проходят точно так же как и срочные 2. Количество околоплодных вод увеличено 3. Увеличивается процент оперативных вмешательств 4. Невозможны роды через естественные родовые пути 361. Слабость и дискоординированная родовая деятельность реже бывает у женщин 1. Проходивших гормональную терапию по поводу нарушения менструального цикла 2. Юного возраста 3. Получавших сохраняющую терапию 4. После подготовки родовых путей 362. Причина слабости родовой деятельности: 1. Повышение концентрации простагландинов 2. Повышение выработки эстрадиола 3. Понижение выработки окситоцина 4. Повышение концентрации кальция. 363. Преждевременным называется отхождение вод 1. До начала родовой деятельности 2. С началом родовой деятельности 3. При открытии шейки З см 4. При открытии шейки 6 см 364. В случае преждевременного отхождения вод и отсутствия схваток в динамике следует начать родостимуляцию не позднее, чем через 1. Сутки 2. 12 часов 3. 6 часов 4. 30 минут 365. При длительном назначается через 1.1 час 2. 3 часа 3.12 часов безводном периоде антибактериальная терапия 4. 24 часа 366. Для создания эстрогенного фона перед родами применяют 1. Фолликулин в дозе 20-30 тысяч единиц 2. Фолликулин в дозе 2-3 тысячи единиц 3. Синестрол в дозе 5-10 единиц действия 4. Синтоцинон в дозе 10 единиц 367. Для лучшего всасывания синестрол рационально вводить с 1. Эфиром 2. Физ. р-ром 3. Глюкозой 4. Новокаином 368. При подготовке к проведению родостимуляции акушерка должна развести в 500 мл физ. р-ра 1.1 мл (5 ЕД) окситоцина 2. 5 мл (1 ЕД) окситоцина 3. 10 мл окситоцина 4. 1 мл метилэргометрина 369. Родостимуляцию следует начинать с введения стандартно разведенного окситоцина со скоростью 1. 4-6 капель в минуту 2. 20-30 капель в минуту 3. 40-60 капель в минуту 4. Струйно 370. Для снятия гипертонуса матки используют 1. Метод Хмелевского 2. Триаду Николаева 3. Схему Штейна-Курдиновского 4. Бета-адреномиметики 371. Для снятия гипертонуса матки применяют 1. Гинипрал 2. Динопрост 3. Синестрол 4. Хлористый кальций 372. При слабости потуг во 2 периоде срочных родов при головке в полости малого таза и гипоксии плода показано 1. Кесарево сечение 2. Чревосечение 3. Наложение акушерских щипцов 4. Применение кожно-головных щипцов 373. Противопоказано С целью подготовки шейки матки к родам применять: 1. Но-шпу 2. Свечи с красавкой 3. Палочки с ламинарией 4. Окситоцин 374. Диагноз клинически узкого таза 1. Можно поставить в конце беременности 2. Можно установить только в родах 3. Совершенно идентичен диагнозу анатомического сужения таза 4. Не препятствует нормальному родоразрешению 375. Редкая форма узкого таза: 1. Общеравномерносуженный таз 2. Поперечносуженный таз 3. Простой плоский таз 4. Остеомалятический таз 376. Таз с наружными размерами 23-25-28-18: 1. Поперечносуженный 2. Плоскорахитический 3. Общеравномерносуженный 4. Простой плоский 377. Размеры Поперечносуженного таза: 1. 25-28-31-21 2. 22-24-26-21 3. 28-28-32-17 4. 25-28-31-18 378. размеры плоскорахитического таза: 1. 29-28-33-17 2. 25-28-31-21 3. 21-23-28-19 4. 23-25-28-22 379. Степени сужения плоского таза определяются по размерам 1. Индекса Соловьева 2. Истинной конъюгаты 3. Поперечного размера плоскости входа 4. Поперечного размера плоскости выхода 380. По истинной коньюгате нельзя судить о степени сужения 1. Простого плоского таза 2. Плоскорахитического таза 3. Поперечносуженного таза 4. Общеравномерносуженного таза 381. При 4–ой степени сужения таза истинная коньюгата равна 1. 12 см 2. 10 см 3. 8 см 4. 6 см 382. При истинной коньюгате, равной, 8,5 см, степень сужения таза 1. 1-я 2. 2-я 3. 3-я 4. 4-я 383. При четвертой степени сужения таза роды заканчивают путем 1. Наложения акушерских щипцов 2. Операции кесарева сечения 3. Родостимуляции 4. Вакуум-экстракции плода 384. Длительное низкое и высокое стояние стреловидного шва в поперечном размере таза наблюдается при 1. Плоском тазе 2. Поперечносуженном тазе 3. Нормальном тазе 4. Тазе с размерами 25-28-31-21 385. Высокое прямое стояние стреловидного шва наблюдается 1. При нормальном тазе 2. При поперечносуженном тазе 3. При простом плоском тазе 4. При общеравномерносуженном тазе 386. Узкий лонный угол наблюдается при 1. Общеравномерносуженном тазе 2. Нормальном тазе 3. Простом плоском тазе 4. Широком тазе 387. Уплощенный ромб Михаэлиса наблюдается 1. При плоском тазе 2. При общеравномерносуженном тазе 3. При нормальном тазе 4. При поперечносуженном тазе 388. Головка чрезмерно сгибается и конфигурирует 1. При плоском тазе 2. При тазе с размерами 25-28-32-22 3. При нормальном тазе 4. При общеравномерносуженном тазе 389. Разгибание является первым моментом биомеханизма родов 1. При заднем виде затылочного вставления 2. При переднем виде затылочного вставления 3. При переднетеменного вставлении 4. При поперечносуженном тазе 390. При переднеголовном предлежании головка прорезывается 1. Большим косым размером 2. Малым косым размером 3. Прямым размером 4. Вертикальным размером 391. Окружность 33 см при диаметре 10 см имеет размер головки 1. Малый косой 2. Большой косой 3. Средний косой 4. Прямой 392. Проводная точка при переднеголовном вставлении 1. Малый родничок 2. Большой родничок 3. Корень носа 4. Подбородок 393. Головка прорезывается вертикальным размером при 1. Лобном предлежании 2. Лицевом предлежании 3. Переднеголовном предлежании 4. Тазовом предлежании 394. Точкой фиксации при лицевом предлежании является 1. Переносица 2. Подзатылочная ямка 3. Подъязычная кость 4. Верхняя челюсть 395. При переднеголовном вставлении после сгибания головки следует 1. Разгибание 2. Дополнительное сгибание 3. Внутренний поворот головки 4. Наружный поворот головки 396. При переднеголовном вставлении сгибание происходит относительно точки фиксации 1. Граница волосистой части 2. Переносица 3. Подбородок 4. Подзатылочная ямка 397. Роды наиболее травматичны через естественные родовые пути при 1. Переднем виде затылочного предлежания 2. Заднем виде затылочного предлежания 3. Лобном вставлении 4. Переднетеменном вставлении. 398. При лицевом предлежании первым из половой щели прорезывается 1. Лоб 2. Нос 3. Рот 4. Большой родничок. 399. При переднем асинклитизме стреловидный шов 1. Отклоняется к лону 2. Отклоняется к мысу 3. Отклоняется кпереди 4. Остается по проводной оси таза 400. При кровотечении, вызванном шеечной беременностью, показано 1. Выскабливание шейки 2. Выскабливание полости матки 3. Кесарево сечение 4. Экстирпация матки 401. При увеличении шейки и эксцентрическом расположении наружного зева следует за-подозрить 1. Предлежание плаценты 2. Истмико-цервикальную недостаточность 3. Шеечную беременность 4. Трубную беременность 402. Наружное кровотечение при отсутствии болей характерно для 1. Отслойки плаценты 2. Предлежания плаценты 3. Начавшегося выкидыша 4. Угрожающего выкидыша 403. Наиболее вероятно предлежание плаценты 1. При первой беременности 2. После нескольких абортов 3. При второй беременности после нормальных первых родов 4. Вследствие сохраняющей терапииа 404. При кровотечении в связи с предлежанием плаценты влагалищное исследование нужно проводить 1. В женской консультации 2. В приемном покое 3. В предродовой палате 4. В развернутой операционной. 405. «Матка Кювелера» возникает 1. После каждых родов 2. Вследствие преждевременной отслойки нормально расположенной плаценты 3. При слабости родовой деятельности 4. При дискоординации родовой деятельности 406. Преждевременная отслойка нормально расположенной плаценты менее всего вероятна 1. При позднем гестозе 2. При многоводии 3. При бурной родовой деятельности 4. При слабости родовой деятельности 407. При возникновении «Матки Кювелера» показано 1. Кесарево сечение 2. Экстирпация матки 3. Выскабливание полости матки 4. Консервативное наблюдение 408. Признаком геморрагического шока является 1. Частый нитевидный пульс 2. Повышенное АД 3. Полиурия 4. Гиперемия лица 409. В первую стадию ДВС-синдрома наблюдается 1. Афибриногенемия 2. Гиперкоагуляция 3. Гипокоагуляция 4. Коагулопатия потребления 410. Механическая теория разрыва матки предложена 1. Вербовым 2. Цовьяновым 3. Бандлем 4. Оттом 411. По теории Вербова главной причиной разрыва матки является 1. Бурная родовая деятельности 2. Патология матки 3. Клиническое несоответствие 4. Крупный плод 412. Признак Вастена свидетельствует о 1. Клиническом несоответствии таза и головки 2. Совершившемся разрыве матки 3. Наличии беременности 4. Предлежании плаценты 413. Матка приобретает форму «песочных часов» при 1. Угрозе разрыва матки 2. При совершившемся разрыве матки 3. Во время нормальной схватки 4. В промежутках между схватками 414. При полном разрыве матки 1. Схватки усиливаются 2. Схватки прекращаются 3. Схватки становятся дискоординированными 4. Плод не страдает 415. Разрыв матки менее всего вероятен при 1. Рубце на матке 2. Узком тазе 3. Гигантском плоде 4. Слабости родовой деятельности 416. Признак клинического несоответствия в родах назван именем 1. Шредера 2. Отта 3. Вастена 4. Цовьянова 417. Разрыв шейки от 2 см до сводов называется разрывом 1. 1 степени 2. 2 степени 3. 3 степени 4. 4 степени. 418. Разрывы шейки зашивают 1. Кетгутом 2. Лавсаном В Шелком 4. Капроном 419. Разрыв промежности, при котором происходит разрыв прямой кишки, называется разрывом 1.1 степени 2. 2 степени 3. 3 степени 4. 4 степени 420. Швы с промежности снимают на 1. 3 сутки 2. 4 сутки 3. 5 сутки 4. 7 сутки 421. По приказу № 55 швы промежности обрабатывают в течение 5 дней после родов 5% р-ром 1. Хлорамина 2. Хлоргексидина 3. Фурацилина 4. Перманганата калия 422. Родильнице со швами на промежности 1-2 степени полагается послеродовый декретный отпуск 1. 56 дней 2. 70дней. 3. 86 дней. 4. 84 дня 423. Послеродовый декретный отпуск 70 дней выдается после 1. Кесарева сечения 2. Ручного обследования полости матки 3. Эклампсии 4. Амниотомии 424. Операция вскрытия плодного пузыря: 1. Амниоцентез 2. Амниотомия 3. Амниоскопия 4. Амнионит 425. Зашивание промежности: 1. Перинеотомия 2. Перинеоррафия 3. Эпизиотомия 4. Пубиотомия 426. Досрочное вскрытие плодного пузыря показано в родах при 1. Ножном предлежании 2. Тазовом предлежании 3. Нефропатии 4. Полном предлежании плаценты 427. Перинеотомия производится 1. При головке, находящейся в полости малого таза 2. Во время потуги 3. Между потугами 4. При головке, находящейся на тазовом дне 428. При антенатальной гибели плода и гидроцефалии производят при головном предлежании 1. Декапитацию 2. Краниотомию 3. Спондилотомию 4. Кляйдотомию 429. Для исключения потуг следует применить 1. Метрейриз 2. Кольпейриз 3. Акушерские щипцы 4. Вакуум-экстракцию плода 430. Плодоразрушающие операции производят 1. Без обезболивания 2. Под пудендальной анестезией 3. Под масочным или внутривенным наркозом 4. Под парацервикальной анестезий 431. Противопоказание для операции «кесарево сечение»: 1. Отслойка плаценты 2. Длительный безводный период 3. Предлежание плаценты 4. Приращение плаценты 432. Абсолютное показание для операции «кесарево сечение»: 1. Миопия средней степени 2. Тазовое предлежание 3. Полное предлежание плаценты 4. Ложное прикрепление плаценты 433. Хорионамнионит является 1. Абсолютным показанием к операции «кесарево сечение» 2. Относительным показанием к операции «кесарево сечение» 3. Противопоказанием к операции «кесарево сечение» 4. Воспалением брюшины 434. За 30 минут до операции «кесарево сечение» вводят 1. Прозерин и окситоцин 2. Атропин и димедрол 3. Метилэргометрин 4. Питуитрин 435. Перед плановой операцией кесарева сечения премедикация 1. Проводится вечером и утром 2. Не проводится 3. Включает только наркотические анальгетики 4. Проводится только вечером 436. При неосложненной операции «кесарево сечение» кровопотеря чаще всего составляет 1. 200 мл 2. 350 мл 3. 500 мл 4. 800 мл 437. Швы после операции «кесарево сечение» снимают 1. На 3 сутки 2. На 5 сутки 3. На 7 сутки 4. На 9 сутки 438. Оптимальным является наблюдение родильницы после кесарева сечения без осложнений в первые сутки 1. В отделении послеродовых заболеваний 2. На операционном столе 3. В обычной послеродовой палате 4. В послеоперационной палате 439. Антибактериальная терапия после кесарева сечения 1. Является разумной профилактической мерой 2. Показана только при высокой температуре 3. Показана только при абсолютных показаниях 4. Показана только при длительном безводном периоде. 440. Обезболивающие средства при неосложненном кесаревом сечении назначаются как правило 1. 1 день 2. 3 дня 3. 7 дней 4. До выписки 441. Для профилактики пареза кишечника на 2-3 сутки после кесарева сечения нужно применить 1. Прогестерон 2. Прозерин 3. Партусистен 4. Папазол 442. После извлечения плода и удаления последа при операции «кесарево сечение» в мышцу матки вводят 1. Но-шпу 2. Галидор 3. Атропин 4. Метилэргометрин. 443. При истинном приращении плаценты показано 1. Удаление матки 2. Выскабливание полости матки 3. Прижигание области плацентарной площадки 4. Ограничиться ручным обследованием полости матки 444. При подготовке к плановой операции «кесарево сечение» акушерка должна вечером перед сном 1. Накормить женщину ужином 2. Подробно рассказать обо всех этапах операции 3. Дать женщине слабительное 4. Выполнить назначенные анестезиологом средства и способствовать обеспечению сна и эмоционального покоя женщины перед операцией 445. Ручное обследование полости мтаки проводится под обезболиванием 1. Парацервикальная анестезия 2. Пудендальная анестезия 3. Местная инфильтрационная анестезия 4. Внутривенный наркоз 446. Для внутривенного наркоза применяется 1. Кеталар 2. Клафоран 3. Кломифен 4. Кефзол 447. Ручное обследование полости матки проводится после родов 1. В тазовом предлежании 2. У женщины с рубцом на матке 3. С применением родостимуляции 4. После проведения пособия по Цовьянову 448. После операции ручного обследования полости матки рекомендуется назначать 1. Наркотические анальгетики 2. Ненаркотические анальгетики 3. Антибиотики и сокращающие средства 4. Гипотензивные и мочегонные средства 449. При гипотоническом кровотечении можно применить 1. Шов по Лосицкой 2. Шов по Широдкару 3. Тампонаду влагалища 4. Кольпейриз 450. При гипотоническом кровотечении в раннем послеродовом периоде можно ввести в задний свод для остановки кровотечения тампон с 1. Йодом 2. Перекисью водорода 3. Эфиром 4. Антибиотиком 451. ПротивоПоказание для наложения акушерских щипцов: 1. Начавшаяся асфиксия плода 2. Миопия высокой степени 3. Преэклампсия 4. Узкий таз 452. В наборе для осмотра и зашивания разрывов родовых путей отсутствуют: 1. Иглодержатели 2. Окончатые зажимы 3. Зеркала Куско 4. Ножницы 453. в обсервационное послеродовое отделение переводят родильницу: 1. После планового кесарева сечения 2. С умеренной анемией 3. С миокардиодистрофией 4. После родов в приемном отделении 454. Родильница с гнойным маститом переводится в 1. Обсервационное послеродовое отделение 2. В родильный дом с отделением внешней обсервации 3. В гинекологическое отделение 4. В хирургическое отделение 455. Здоровая родильница находится в послеродовом отделении родильного дома: 1. 2-3 дня 2. 3-4 дня 3. 5-6 дней 4. 7-8 дней 456. Мазки на GN в послеродовом отделении 1. Берутся у всех родильниц 2. Берутся только на ОПЗ 3. Не берутся, если мазки взяты в приемном отделении 4. Берутся только у необследованных в ЖК 457. Для профилактики осложнений швов промежности назначается 1. УФО 2. УВЧ 3. Ультразвук 4. Фонофорез 458. При лечении трещин сосков рационально применение мази 1. Вишневского 2. Ихтиоловой 3. Гидрокортизоновой 4. Актовегиновой 459. Показанием к подавлению лактации является 1. Нежелание женщины кормить ребенка 2. Субинволюция матки 3. Кесарево сечение 4. Недостаточность кровообращения при болезни сердца 460. Для подавления лактации применяется 1. Парлодел 2. Прогестерон 3. Партусистен 4. Простенон. 461. При лактостазе показано 1. Активное кормление и сцеживание 2. Согревающий компресс 3. Подавление лактации 4. УВЧ 462. При серозном мастите применяют 1. Антибиотики 2. Полное подавление лактации 3. Хирургическое вмешательство 4. Согревающие компрессы 463. Послеродовый симфизит возникает чаще всего на фоне 1. Гепатоза 2. Нефропатии 3. Остеомаляции 4. Невынашивания 464. При отеке промежности на 1-2 сутки после родов применяют местно 1. Лед 2. Пластырь 3. Горчичники 4. УВЧ 465. При полном расхождении швов повторное наложение швов 1. Не проводится 2. Проводится после очищения раны 3. Проводится сразу же после выявления расхождения 4. Проводится без обезболивания 466. При частичном расхождении швов для лучшего отхождения гноя вводят в рану турунду с 1. Облепиховым маслом 2. Йодом 3. Гипертоническим р-ром 4. Фурацилиновой мазью 467. Послеродовый эндометрит септической инфекции 1. № 1 2. № 2 3. № 3 4. № 4 относится к этапу распространения 468. Наличие 12 палочкоядерных лейкоцитов в анализе крови 1. Является нормальным для послеродового периода 2. Свидетельствует о наличии септической инфекции. 3. Указывает на «сдвиг лейкоцитарной формулы вправо» 4. Не является показанием к переводу в ОПЗ 469. Для лечения анаэробной послеродовой инфекции наиболее подходит 1. Метацин 2. Метионин 3. Метрагил 4. Метилэргометрин 470. Для лечения стафилококковой осложнениях эффективен: 1. Клафоран 2. Кломифен 3. Клофелин 4. Кеталар инфекции при послеродовых 471. Инъекции ампициллина после операции кесарева сечения назначают 1. 4 раза в сутки 2. 3 раза в сутки 3. 2 раза в сутки 4. 1 раз в сутки 472. Для лечения послеродового тромбофлебита применяется мазь 1. Фурацилиновая 2. Гепариновая 3. Тетрациклиновая 4. Синтомициновая 473. Послеродовый метрометрит септического процесса № 1. 1 2. 2 3. 3 4. 4 474. относится к этапу распространения Клинические проявления параметрита начинаются обычно после родов 1. На 1-2 сутки 2. На 3-4 сутки 3. На 5-6 сутки 4. На 8-10 сутки 475. К Генерализованной септической инфекции относится 1. Послеродовая язва 2. Параметрит 3. Септицемия 4. Пельвиоперитонит 476. При разлитом перитоните положителен симптом 1. Креде-Лазаревича 2. Кюстнера-Чукалова 3. Гентера-Гегара 4. Щеткина-Блюмберга 477. Причинами послеродового сепсиса являются возбудители, кроме: 1. Синегнойной палочки 2. Кишечной палочки 3. Палочек Додерлейна 4. Анаэробной инфекции 478. При борьбе с анаэробной инфекцией наиболее эффективны 1. Тетрациклин 2. Трихопол 3. Цепарин 4. Пенициллин 479. Противопоказание для Экстирпации матки: 1. Генерализованная инфекция на фоне послеродового метрометрита 2. Матка Кювелера 3. Сепсис на фоне криминального вмешательства с разрывом матки 4. Субинволюция матки 480. При лечении послеродовых септических осложнений до результатов посева отдают предпочтение 1. Эритромицину 2. Тетрациклину 3. Стрептоциду 4. Цефалоспоринам третьего поколения 481. Для профилактики осложнений антибактериальной терапии применяют 1. Леворин 2. Лидазу 3. Левомицетин 4. Лидокаин 482. Перитонеальный диализ и ультрафиолетовое облучение крови проводят 1. После каждых родов 2. После каждой операции «кесарево сечение» В Только после плановой операции «кесарево сечение» 4. При перитоните 483. Лечебная физкультура в послеродовом периоде 1. Противопоказана 2. Нецелесообразна 3. Показана только после кесарева сечения 4. Рекомендуется всем родильницам при отсутствии противопоказаний 484. Родовой травматизм новорожденного реже наблюдается при проведении 1. Пособия по Цовьянову 2. Родоразрешения при пособии Крестеллера 3. Поворота плода по Брекстону-Гиксу 4. Акушерского пособия без защиты промежности при проведении перинеотомии 485. Наибольшая травма плоду наносится при операции 1. Кесарева сечения 2. Наложения акушерских щипцов 3. Краниотомии 4. Кляйдотомии 486. Мини-аборт разрешено проводить при сроке 1. 4 недели 2. 6 недель 3. 8 недель 4. До 12 недель 487. искусственное разрешено до: 1. 10 недель 2. 12 недель 3. 14 недель 4. 22 недель Прерывание беременности по желанию женщины 488. Прерывание беременности по социальным показаниям разрешено до: 1. 12 недель 2. 16 недель 3. 22 недель 4. 28 недель 489. Прерывание беременности по медицинским показаниям производится: 1. Только до 12 недель 2. Только до 22 недель 3. Только до 28 недель 4. В любом сроке беременности 490. Для прерывания беременности в 21 неделю необходимо обследование, как 1. Для мини-аборта 2. При взятии на учет по беременности 3. Для плановой операции кесарева сечения 4. Для искусственного аборта в 11 недель 491. с целью прерывания беременности в сроке 20 недель внутриамниально вводят 1. Окситоцин 2. Питуитрин 3. Простагландины 4. Прогестерон 492. Плодоразрушающая операция: 1. Амниотомия 2. Перинеотомия 3. Эпизиотомия 4. Краниотомия 493. Срединно-латеральная перинеотомия производится 1. Из центра в сторону ануса 2. Из центра под углом 90 градусов 3. Из центра в сторону седалищного бугра под углом 45 градусов 4. Отступя 2 см от центра в сторону под углом 45 градусов 494. Оптимальным способом является амниотомия при помощи 1. Острого ногтя 2. Бранши пулевых щипцов под контролем пальца 3. Неразъемных пулевых щипцов 4. Пинцета 495. Ранняя амниотомия производится при 1. Ножном предлежании 2. Высоком подвижном стоянии головки 3. Плоском плодном пузыре 4. Угрозе преждевременных родов 496. При позднем выкидыше у женщины с краевым предлежанием плаценты для остановки кровотечения более эффективно применение 1. Амниотомии и кожно-головных щипцов 2. Кольпейринтера 3. Тампонады влагалища 4. Акушерских щипцов 497. Акушерка ФАПа имеет право выполнять следующие операции, кроме: 1. Прерывания беременности 2. Рассечения промежности в родах 3. Восстановления промежности после родов 4. Ручного обследования полости матки при кровотечении 498. В современных условиях в нашей стране наиболее распространены следующие операции по родоразрешению 1. Наложения акушерских щипцов 2. Вакуум-экстракции плода 3. Кесарева сечения 4. Плодоразрушающие 499. В акушерских стационарах чаще всего производятся операции 1. Подготавливающие родовые пути 2. Кесарева сечения 3. Ручное обследование полости матки 4. По исправлению положения плод1. 500. После неполного выкидыша при беременности 16 недель наиболее вероятно произвести 1. Ручное обследование полости матки 2. Ручное отделение последа 3. Пальцевое обследование полости матки 4. Инструментальное выскабливание полости матки 501. на 1 сутки после родов легче себя чувствует родильница после операции 1. Кесарева сечения 2. Ручного обследования полости матки 3. Перинеоррафии 4. Амниотомии 502. При сроке беременности 16 недель жалоб нет, дно матки на середине между пупком и лобком, шевеление и сердцебиение не определяется. Акушерка заключает, что 1. Беременность протекает без осложнений 2. Рост матки отстает от срока беременности 3. Произошла антенатальная гибель плода 4. Показана срочная госпитализация. 503. При сроке 6 недель беременную беспокоит тошнота и изредка рвота при запахе сигарет. Прибавка веса + 1 к4. АД и пульс в норме. 1. У беременной рвота беременных легкой степени 2. Лечение можно проводить в дневном стационаре 3. Показано лечение рвоты беременных в стационаре 4. Имеются сомнительные признаки беременности 504. ноющие боли внизу живота характерны для: 1. Нормальной менструации 2. Угрожающего выкидыша 3. Начавшегося выкидыша 4. Нормального течения беременности 505. Беременной назначены спленин и церукал при сроке беременности 7 недель в связи с осложнением: 1. Невынашивание 2. Анемия беременных 3. Рвота беременных 4. Пиелонефрит 506. Беременной при сроке 10-11 недель назначен дюфастон в связи с: 1. Пиелонефритом 2. Гестозом 3. Многоводием 4. Угрозой невынашивания 507. Болезненное мочеиспускание у беременной 1. Характерно для нормальной беременности 2. Вызвано сдавлением мочевого пузыря головкой и является нормой в конце беременности 3. Свидетельствует о воспалении мочевыводящих путей 4. Является показанием к цистографии 508. Беременной назначены фурадонин и толокнянка из-за 1. Невынашивания 2. Анемии 3. Инфекции мочевыводящих путей 4. Перенашивания 509. Беременная получает свечи с красавкой и но-шпу в 38 недель 2 раза в день 1. Для лечения угрозы преждевременных родов 2. Для подготовки к родам 3. Для лечения перенашивания беременности 4. Для родовозбуждения 510. Беременная при сроке 25 недель может 1. Получить дородовый декретный отпуск 2. Родить жизнеспособного плода 3. Начать подготовку родовых путей к родам 4. Принимать комплекс поливитаминов гендевит 511. Препараты для подготовки шейки к родам лучше начинать принимать 1. В 35 недель 2. С 38 недель 3. В 40 недель 4. В 41 неделю 512. Схватки через 10-12 минут по 10 секунд при раскрытии шейки на 6 см свидетельствуют о наличии: 1. Предвестников родов 2. Слабости родовой деятельности 3. Нормальной родовой деятельности для этой фазы 4. Начала второго периода родов 513. Метод Пискачека в родах указывает на 1. Клиническое несоответствие таза и головки 2. Угрозу разрыва матки 3. Уровень расположения головки в малом тазу 4. Отделение последа 514. О степени раскрытия маточного зева можно судить по: 1. Стоянию контракционного кольца 2. Методу Пискачека 3. Влагалищному исследованию 4. Характеру схваток. 515. Влагалищное исследование в родах производится 1. Каждые 2 часа 2. Каждые 3 часа 3. При отхождении околоплодных вод 4. После рождения последа для осмотра шейки 516. Сердцебиение во втором периоде родов выслушивают 1. На протяжении всего периода, включая схватки 2. В промежутках между схватками 3. Через 15 минут 4. Через 30 минут 517. Разрыв оболочек по краю свидетельствует о 1. Нормальном прикреплении плаценты 2. Низком расположении плаценты 3. Отслойке плаценты 4. Преждевременных родах 518. Локальная болезненность матки в 35 недель беременности, отсутствие сердцебиения плода и слабость у женщины 1. Характерны для преждевременной отслойки нормально расположенной плаценты 2. Являются показанием к началу родостимуляции 3. Показание к назначению окситоцина 4. Являются показанием к плодоразрушающей операции 519. Антибактериальная терапия во время беременности проводится 1. При гестозах 2. При многоводии 3. При гепатозе беременных 4. При резус-конфликте 520. Амниоцентез во время беременности 1. Необходимо профилактически проводить всем беременным 2. Может выполнять акушерка 3. Выполняется при подозрении на патологию развития плода под контролем ультразвука 4. Всегда приводит к прерыванию беременности 521. Безопасность материнства: 1. Главная задача органов родовспоможения и его сотрудников 2. Личная проблема женщины 3. Не является проблемой семьи 4. Не является социальной проблемой 522. Вероятность осложнений для плода увеличивается 1. При множественных факторах риска 2. При приеме фолиевой кислоты 3. При своевременной профилактике перинатальных инфекций 4. При применении подготовки шейки к родам лекарственными методами. 523. Витамины во время беременности 1. Можно принимать без консультации врача 2. Не могут причинить вред плоду в период эмбриогенеза 3. Как любые лекарственные средства должны назначаться акушером 4. Не следует назначать из-за опасности возникновения фетопатии 524. Гинекологическая патология 1. Является причиной многих осложнений во время беременности, родов и послеродового периода 2. Не учитывается, если с момента заболевания прошло 5 лет 3. Не учитывается, если после неё были нормальные роды 4. Не может проявляться во время беременности 525. Гемостимулирующим средством является 1. Цианокобаламин 2. Циннаризин 3. Цепорин 4. Церукал 526. наиболее Безопасная диагностика фетоплацентарной недостаточности проводится при помощи 1. Пункции плаценты 2. Кордоцентеза 3. Амниоцентеза 4. УЗИ и КТГ 527. Абдоминальная декомпрессия 1. Не применяется в акушерстве и гинекологии 2. Должна проводиться с обезболиванием 3. Относится к инвазивным методикам 4. Эффективный метод лечения и профилактики акушерских осложнений 528. Естественное родоразрешение через родовые пути невозможно при 1. Преждевременных родах 2. Срочных родах 3. 1 степени сужения таза 4. Миоме шейки 529. Витамин Е - это 1. Тиамина хлорид 2. Тиамина бромид 3. Цианокобаламин 4. Токоферола ацетат 530. Желатиноль: 1. Не применяется в акушерской практике 2. Назначается при акушерских кровотечениях 3. Вводится с учетом группы крови 4. Является солевым раствором 531. Заболевания, передающиеся половым путем 1. Не влияют на вынашивание беременности 2. Могут вызвать уродство или гибель плода 3. Не лечатся во время беременности 4. Не могут быть диагностированы во время беременности 532. Занятия физкультурой во время беременности 1. Противопоказаны всем беременным 2. Проводятся у здоровых женщин по специальным методикам 3. Не могут использоваться для коррекции аномалий положения и предлежания 4. Могут проводиться без ограничения для всех желающих 533. Иглотерапия во время беременности 1. Применяется без опасения как профилактический метод 2. Выполняется по строгим показаниям лучшими специалистами с осторожностью 3. Не может вызвать осложнений 4. Не применяется в акушерской практике 534. Инсулин во время беременности 1. Противопоказан 2. Может применяться только у диабетиков 3. Может назначаться одновременно с назначением глюкозы 4. Рекомендуется всем беременным профилактически 535. Кардиотокография 1. Проводится только в родах 2. Не может выполняться акушеркой 3. Назначается для диагностики изменений сердцебиения плода и сократительной активности матки. 4. Проводится только в экспериментальных целях 536. Коллизия плодов может быть вызвана 1. Инфекцией 2. Назначением медикаментов во время беременности 3. Назначением родостимуляции 4. Неправильным течением и ведением родов при многоплодии 537. Гибель плода в родах: 1. Антенатальная 2. Перинатальная 3. Постнатальная 4. Интранатальная 538. Профилактика привычного невынашивания эффективной, если начинать её 1. До беременности 2. С 1-го триместра беременности 3. Со 2-го триместра 4. С момента взятия женщины на учет по беременности будет наиболее 539. Анализ крови внутриутробного плода и внутриутробное переливание крови плоду 1. Практически пока не осуществляется 2. Может быть проведен в любом родильном доме 3. Проводится для лечения резус-конфликта с хорошим эффектом в крупных перинатальных центрах. 4. Пока не имеет положительных результатов и всегда приводит к осложнениям 540. Реополиглюкин: 1. Применяется при нефропатии и акушерских кровотечениях 2. Является солевым препаратом 3. Назначается с учетом группы крови 4. Противопоказан при беременности 541. Для первой стадии геморрагического шока характерна тахикардия 1. До 100 уд/мин 2. От 100 до 120 уд/мин 3. 120-140 уд/мин 4. 140 уд/мин и чаще 542. При первой стадии геморрагического шока 1. Потеря ОЦК 10% 2. Анурия 3. Ступор и потеря сознания 4. Акроцианоз 543. Потеря 50% ОЦК соответствует 1. Стадии компенсированного шока 2. Стадии необратимого шока 3. Обратимой стадии шока 4. Называется синдромом малого выброса 544. По величине АД, частоте пульса родильницы можно в большей степени оценить 1. Стадии ДВС 2. Стадии геморрагического шока 3. Вид аномалии родовой деятельности 4. Степень гипоксии плода 545. Гиперкоагуляция: 1. Является первой стадией ДВС 2. Переходит в стадию афибриногенемии 3. Не свойственна для нефропатии 4. Характеризуется выраженным фибринолизом. 546. Контрикал, трасилол и гордокс: 1. Являются антикоагулянтами типа гепарина 2. Применяются в стадию гиперкоагуляции 3. Стимулируют фибринолитическую активность 4. Применяются во вторую стадию ДВС для уменьшения фибринолиза 547. К коллоидным растворам производным декстрана относится 1. Альбумин 2. Реополиглюкин 3. Хлосоль 4. Нативная плазма 548. Кристаллоидным раствором является 1. Гемодез 2. Полиглюкин 3. Протеин 4. Р-р натрия хлорида 549. реологические свойства крови наиболее эффективно улучшает 1. Реополиглюкин 2. Физраствор 3. Натрия бикарбонат 4. Жировые эмульсии 550. Переливание крови в раннем послеродовом периоде проводится при кровопотере 1. 0,3-0,5% от массы тела 2. 300 мл 3. 400 мл 4. 0,6-1,0% от массы тела 551. После переливания 250 мл крови родильнице рационально вводить 1. Сульфат магния 2. Хлористый кальций 3. Инсулин 4. Адреналин 552. После гемотрансфузии родильнице измеряют температуру 1. Через час не менее 3-4 раз и затем через 3 часа 2. 2 раза в день 3. 4 раза в день 4. Через 3 час1 553. При позднем послеродовом кровотечении и большой кровопотере акушерка имеет права при отсутствии врача делать следующее, кроме: 1. Введения гемостатических средств 2. Переливания кровезаменителей 3. Введения сокращающих средств 4. Проведения выскабливания полости матки 554. Развитие Диссеминированного внутрисосудистого свертывания (ДВС) менее всего вероятно вследствие 1. Позднего гестоза 2. Эмболии околоплодными водами 3. Преждевременной отслойки нормально расположенной плаценты 4. Раннего гестоза 555. При тяжелой форме преэклампсии 25% сульфат магния назначают 1.Внутримышечно 50 мл 2. Внутримышечно струйно 50 мл 3. Внутривенно струйно 100 мл в 100 мл глюкозы 4. Внутривенно капельно 10-30 мл в 200 мл физраствора 556. Женщина 33 лет находится в 1. Препубертатном возрасте 2. Климактерическом периоде 3. Раннем репродуктивном периоде 4. Позднем репродуктивном периоде 557. Женщине рекомендуется планировать рождение первого ребенка 1. Раньше 18 лет 2. В пубертатном возрасте 3. В раннем репродуктивном возрасте 4. В позднем репродуктивном возрасте 558. Мазки на онкоцитологическое исследование во время беременности 1. Назначаются всем женщинам 2. Назначаются только женщинам, желающим прервать беременность 3. Не назначаются 4. Назначаются женщинам с эрозией шейки матки 559. Мазки на гормональный фон во время беременности 1. Назначают всем беременным 2. Не назначают 3. Назначают женщинам из группы риска по невынашиванию 4. Берут из цервикального канала 560. При удвоении матки в случае неполного выкидыша 1. Выскабливание не проводится 2. Проводится выскабливание только беременной матки 3. Проводится выскабливание обеих маток 4. Проводится попытка сохранить беременность 561. При беременности в рудиментарном роге 1. Не требуется хирургического вмешательства 2. Беременность развивается нормально 3. Роды происходят через естественные родовые пути 4. Беременность происходит по типу внематочной и требуется удаление рога 562. При двурогой и седловидной матке 1. Часто бывает невынашивание и аномалии положения 2. Роды через естественные родовые пути невозможны 3. Беременной следует обязательно прервать беременность 4. Во время беременности диагноз подтверждается рентгенологическим исследованием 563. Причиной возникновения аномалий половых повреждающие факторы в период 1. Первых трех месяцев внутриутробного развития 2. 3-го триместра беременности 3. Первого года жизни 4. Препубертатного возраста органов 564. вследствие послеродового кровотечения развивается синдром 1. Шершевского-Тернера 2. Шихана 3. Креде-Лазаревича 4. Кюстнера-Чукалова 565. Внутреннее кровотечение возникает в случае 1. Неполного выкидыша 2. Разрыва яичника 3. Предлежания плаценты 4. Эрозии шейки матки являются 566. Обследование на форму 50 – это обследование на: 1. Гепатит 2. Сифилис 3. Гонорею 4. СПИД 567. Для местного лечения трихомониаза у беременных во втором триместре применяют 1. Трихопол 2. Овестин 3. Осарбон 4. Осарсол 568. Для санации влагалища перед родами применяют свечи: 1. С красавкой 2. С простагландинами 3. С анестезином 4. Полижинакс 569. Противопоказано применять Для диагностики нарушений гормонального обмена во время беременности: 1. Тесты функциональной диагностики 2. Ультразвуковую диагностику 3. Исследование концентрации гормонов в крови 4. Рентгенодиагностику области турецкого седла 570. Фитотерапия: 1. Не разрешается в акушерской практике 2. Является оптимальным методом при профилактике и лечении любых акушерских осложнений 3. Не вызывает побочных эффектов и осложнений у беременных и рожениц 4. Разрешается для применения в акушерской практике по назначению врача 571. Применение гирудотерапии: 1. Недопустимо в послеродовом периоде 2. Рекомендуется профилактически всем родильницам 3. Применяется при лечении послеродовых тромбофлебитов и параметритов 4. Возможно только при терминальных состояниях 572. Методом эфферентной терапии, применяемой в акушерской практике, нельзя считать: 1. Гемосорбцию 2. Плазмаферез 3. Энтеросорбцию 4. Диатермокоагуляцию 573. Ультрафиолетовое облучение крови: 1. Не проводится в акушерской практике 2. Рекомендуется профилактически всем беременным 3. Рекомендуется профилактически всем родильницам 4. Назначается при наличии септических послеродовых заболеваний 574. Во время беременности в последние годы часто применяется биогенный стимулятор: 1. Актовегин 2. Плазмол 3. Пеллоидодистиллят 4. Стекловидное тело 575. Наиболее препятствует обследованию и естественному родоразрешению беременной и роженицы 1. Киста бартолиновой железы 2. Киста желтого тела 3. Седловидная матка 4. Внутриматочная спираль 576. Предлагается удалять миоматозный узел во время беременности 1. Всем беременным 2. При его небольших размерах 3. В случае перекрута и некроза миоматозного узла 4. Если он мешает родоразрешению через естественные родовые пути 577. Женщине, заинтересованной в сохранении плода, рационально во время беременности 1. Удалить субмукозную миому матки 2. Удалить кисту яичника 3. Прижечь эрозию шейки матки 4. Удалить внутриматочную спираль 578. В случае миомэктомии во время беременности возможно, если узел был: 1. Интрамуральным 2. Субсерозным 3. Субмукозным 4. Интерстициальным беременности Сохранение 579. Роды через естественные родовые пути более вероятны при локализации миоматозного узла в области 1. Шейки 2. Нижнего сегмента 3. Дна 4. Области перешейка 580. Наиболее частым видом внематочной беременности является 1. Трубная 2. Яичниковая 3. Брюшная 4. Шеечная 581. По типу трубного развивающаяся в 1. Ампулярной части трубы 2. В рудиментарном роге 3. В матке 4. В истмическом отделе аборта чаще прерывается беременность, 582. По типу разрыва трубы чаще прерывается беременность 1. Яичниковая 2. В истмическом отделе 3. Маточная 4. В ампулярном отделе 583. Наиболее яркие симптомы при внематочной беременности 1. Прогрессирующей 2. Прерывающейся 3. Прервавшейся по типу разрыва трубы 4. Замершей 584. Тест на беременность при внематочной беременности 1. Положителен 2. Отрицателен 3. Не используется в дифференциальной диагностике 4. Не считается надежным методом исследования 585. При диагностике рака шейки матки 1-ой стадии при сроке беременности 10 недель рекомендуется 1. Беременность прервать и проводить лечение заболевания 2. Лечение проводить после родоразрешения 3. Провести диатермокоагуляцию во время беременности 4. Провести лечение эрозии лазером во время беременности 586. При диагностике эрозии шейки матки у беременной, заинтересованной в сохранении беременности, рекомендуется провести 1. Кольпоскопию 2. Диатермокоагуляцию 3. Диатермоэксцизию 4. Криодеструкцию 587. При диагностике эрозии шейки матки противопоказано проводить беременной, заинтересованной в сохранении беременности: 1. Мазок на онкоцитологию 2. Кольпоскопию 3. Диатермокоагуляцию 4. Мазок на кольпоцитологию 588. Для подготовки беременной к родам противопоказано: 1. Анодная гальванизация шейки матки 2. Фонофорез шейки матки 3. Лечебная гимнастика 4. Бужирование шейки матки катетером 589. В третьем триместре беременности противопоказано проводить 1. Абдоминальную декомпрессию 2. Электрофорез 3. Общий ультрафиолет 4. Лучевую терапию 590. Во время беременности диагностики: 1. Рентгенологических 2. Ультразвуковых 3. Серологических 4. Иммунологических противопоказано назначение методов 591. В послеродовом периоде противопоказано применение: 1. Льда 2. УФО 3. Бальнеотерапии 4. ЛФК 592. показано направление беременных с нормальным беременности в 32 недели в санаторий 1. Специализированный для отдыха беременных женщин 2. Для лечения гинекологических заболеваний 3. Для проведения бальнеотерапии и грязевой терапии 4. Для лечения органов мочевыделительной системы 593. Профилактическая госпитализация в 38 недель показана: 1. Всем первобеременным 2. Всем повторнородящим 3. При узком тазе 4. При наличии искусственного аборта в анамнезе 594. Исключить световые, звуковые раздражители необходимо при: 1. При преэклампсии 2. Угрозе выкидыша 3. Раннем токсикозе 4. Прелименарном периоде 595. Ограничение соли рекомендуется при: 1. Рвоте беременных 2. Птиализме. течением 3. Преэклампсии 4. Анемии 596. Судорожный припадок наблюдается при: 1. Птиализме 2. Нефропатии. 3. Преэклампсии 4. Эклампсии 597. Особенно нежелательно назначение антибиотиков: 1. В период эмбриогенеза 2. В период лактации 3. Во время родов 4. В раннем послеродовом периоде 598. Противопоказание для применения льда: 1. Лактостаз 2. Отек промежности после родов 3. Ранний послеродовый период 4. Во время беременности при предлежании плаценты 599. Для лечения субинволюции матки после родов применяется: 1. Стиптицин (Котарнина хлорид) 2. Синтомицин 3. Синестрол 4. Сигетин 600. Строгий постельный режим назначается при кровянистых выделениях: 1. В случае предлежания плаценты 2. На 2 сутки после нормальных родов 3. На 2 сутки после кесарева сечения, прошедшего без осложнений 4. На 2 сутки после искусственного аборта ГИНЕКОЛОГИЯ И ПЛАНИРОВАНИЕ СЕМЬИ ТЕСТЫ БЕЗОПАСНОСТИ Выберите номер правильного ответа 1. Признаки остро прервавшейся внематочной беременности 1. боли внизу живота 2. кровянистые выделения из половых путей 3. диарея 4. головная боль 2. Клинические признаки начавшегося аборта 1. 2. 3. 4. кровянистые выделения из половых путей уменьшение размеров матки болезненные, увеличенные придатки тошнота, рвота 3. Симптомы апоплексии яичника 1. острая боль в животе 2. нарушение зрения 3. резь при мочеиспускании 4. синюшность слизистой влагалища и шейки матки 4. Симптом рака шейки матки на ранних стадиях 1. боли в животе 2. нарушение мочеиспускания 3. контактные кровотечения 4. гематурия 5. Экстренная госпитализация в гинекологический стационар Показана при 1. перекруте ножки опухоли 2. трихомонадном кольпите 3. гиперплазии эндометрия 4. кандидомикозе 6. Заболевания, являющиеся причиной внутреннего кровотечения 1. миома матки 2. рак шейки матки 3. нарушенная внематочная беременность 4. меноррагия 7. С целью остановки маточного кровотечения можно ввести 1. окситоцин 2. кордиамин 3. метотрексат 4. пентамин 8. Разрыв беременной трубы надо дифференцировать с 1. гломерулонефритом 2. аппендицитом 3. гастритом 4. пиелонефритом Задания в тестовой форме Выберите номер правильного ответа 9. Бимануальное влагалищное исследование применяют для выяснения состояния: 1. Наружных половых органов 2. Шейки матки 3. Матки, маточных труб и яичников 4. Мочевого пузыря, прямой кишки 10. Осмотр с помощью зеркал производят для выявления патологии: 1. Яичников 2. Влагалища, шейки матки 3. Мочевого пузыря, прямой кишки 4. Матки, маточных труб 11. Бактериоскопическое исследование применяют с целью: 1. Выявления микробного фактора 2. Раннего выявления онкологических заболеваний 3. Гормональной функции яичников 4. Состояние матки, маточных труб 12. Кольпоскопия позволяет уточнить диагноз: 1. Эндометрита 2. Метротромбофлебита 3. Эрозии шейки матки 4. Остроконечных кондилом 13. Пункция брюшной полости через задний свод влагалища производится при: 1. Бартолините 2. Внематочной беременности 3. Кольпите 4. Хроническом эндометрите. 14. Зондирование матки служит для выявления: 1. Патологии шейки матки 2. Состояния придатков матки 3. Измерения длины и определение конфигурации полости матки 4. Состояния мочевого пузыря и прямой кишки 15. Измерение базальной t° применяют для оценки: 1. Гормональной функции яичников 2. Состояния шейки матки 3. Раннего выявления онкологических заболеваний 4. Степени чистоты влагалища 16. Цитологическое исследование на атипические клетки производят для: 1. Выявления гоноккока 2. Явления угрозы прерывания беременности 3. Степени чистоты влагалища 4. Раннего выявления онкологических заболеваний матки 17. Гистеросальпингографию производят с целью установления: 1. Гормональной функции яичников 2. Уточнения срока беременности 3. Проходимости маточных труб 4. Раннего выявления онкологических заболеваний 18. Ректо-вагинальное исследование проводят обязательно при: 1. Вульвите 2. Раке шейки матки 3. Кольпите 4. Бартолините 19. Каждая женщина гинекологический осмотр 1. 1 раз в 3 года 2. 1 раз в год 3. 1 раз в 3 месяца 20. Профилактические гинекологические осмотры должны проходить 1. Только женщины, живущие половой жизнью 2. Только женщины репродуктивного возраста 3. Только, состоящие на диспансерном учете 4. Все девушки и женщины, начиная с 16-18 лет 21. Во время профилактического гинекологического осмотра обязательным является взятие мазков на 1. Посев 2. Гормональное исследование 3. Онкологическое исследование 4. Гонококки с провокацией 22. Мазки на онкоцитологическое исследование берутся 1. Ватно-марлевым тампоном 2. С боковой стенки влагалища 3. Из уретры 4. С поверхности шейки 23. Мазки на гонококк нейсера берут 1. При помощи ложечки Фолькмана из цервикального канала 2. С поверхности бокового свода шпателем 3. Из заднего свода 4. Деревянным шпателем с боковой стенки 24. Мазки на гормональный фон берут 1. Деревянным шпателем с боковой стенки влагалища 2. Ложечкой Фолькмана из цервикального канала 3. Палочкой-помазком из заднего свода 4. Кюреткой из матки должна проходить профилактический 25. Девственницам нельзя проводить 1. Ректальное исследование 2. Взятие мазков из уретры 3. Осмотр на зеркалах 4. Трансабдоминальное ультразвуковое исследование 26. К общим методам гинекологического исследования относится 1. Пальпация живота 2. Кольпоскопия 3. Бимануальное исследование 4. Гистеросальпингография 27. К дополнительным методам гинекологического исследования относится 1. Сбор анамнеза 2. Влагалищное исследование 3. Бимануальное исследование 4. Кольпоскопия 28. Перед ультразвуковым исследование органов малого таза 1. Пациентка должна опорожнить мочевой пузырь 2. Женщине рекомендуют выпить большое количество жидкости и не опорожнять мочевой пузырь 3. Мочевой пузырь наполняют контрастным раствором 4. Мочу выпускают катетером 29. Перед бимануальным исследованием в ЖК необходимо 1. Выпустить мочу катетером 2. Предложить женщине опорожнить мочевой пузырь 3. Попросить женщину выпить 1 литр жидкости 4. Попросить женщину не опорожнять мочевой пузырь 30. для пробы Шиллера необходимо приготовить 1. Верографин 2. Вазелин 3. Раствор Люголя 4. Хлорамин 31. Проба Шиллера проводится при 1. Остром аднексите 2. Внематочной беременности 3. Подготовке к аборту 4. Патологии шейки матки 32. При пробе Шиллера на шейке наиболее темной выглядит 1. Здоровая поверхность шейки 2. Лейкоплакия 3. Рак шейки 4. Эритроплакия 33. Для оценки состояния сосудов шейки матки их обрабатывают 1. 5% йодом 2. 3% р-ром уксусной кислоты 3. 5% р-ром перманганата калия 4. 3% р-ром хлорамина 34. Гистеросальпингография (ГСГ) проводится при 1. Эрозии шейки матки 2. Внематочной беременности 3. Бесплодии 4. Диагностике кисты яичника 35. При ГСГ применяется контрастное вещество 1. Йодинол 2. Йодолипол 3. Йодонат 4. Йодпирон 36. Для введения контраста при ГСГ применяется 1. Наконечник Мандельштама или шприц Брауна 2. Конхотом 3. Шприц Жане 4. Кружка Эсмарха 37. Противопоказанием к ГСГ является 1. Бесплодие 2. Миома матки 3. 2 степень чистоты влагалища 4. Кольпит 38. Перед лапароскопией 1. Подготовка не требуется 2. Проводится обследование и подготовка, как перед полостной операцией 3. Допускается 3 степень чистоты влагалища 4. Премедикация и обезболивание не требуются 39. Биопсия шейки матки 1. Проводится только в стационаре 2. Может проводиться в операционной ЖК 3. Выполняется при каждой кольпоскопии 4. Не информативна в плане выявления рака шейки 40. Диагностическое выскабливание полости матки показано при 1. Метроррагии 2. Дисменорее 3. Эндометриозе 4. Эндометрите 41. Противопоказание к диагностическому выскабливанию полости матки: 1. Маточное кровотечение 2. Миома матки 3. Возраст старше 55 4. Эндометрит 42. В наборе инструментов для диагностического выскабливания полости матки отсутствует: 1. Расширители Гегара 2. Кюретки 3. Наконечник Мандельштама 4. Пулевые щипцы 43. Тест функциональной диагностики функции яичников: 1. Симптом «очков» 2. Феномен зрачка 3. УЗИ органов малого таза 4. Онкоцитологическое исследование 44. Базальная температура измеряется 1. В прямой кишке утром в постели 2. После очистительной клизмы 3. После опорожнения мочевого пузыря 4. После спринцевания влагалища 45. Базальная температура у здоровой женщины 25 лет 1. Выше в фолликулярной фазе 2. Выше в лютеиновой фазе 3. Ниже в лютеиновой фазе 4. Постоянна в течение цикла 46. Мазок на гормональное исследование выявляет 1. Степень чистоты влагалища 2. Кислотность содержимого влагалища 3. Динамику изменений многослойного плоского эпителия в течение менструального цикла 4. Атипические клетки слизистой шейки 47. Кристаллы в виде листа папоротника наблюдаются у здоровых женщин 1. При исследовании шеечной слизи в период эстрогенной насыщенности 2. В дни накануне месячных 3. В дни, когда беременность менее вероятна 4. В позднюю лютеиновую фазу 48. Оценить состояние эндометрия невозможно 1. При ультразвуковом исследовании 2. При биопсии эндометрия 3. При гистологическом исследовании эндометрия 4. При лапароскопии 49. При заращении девственной плевы 1. Менструальная функция не нарушена 2. Аменорея называется истинной 3. Возникает гематокольпос 4. Не требуется оперативное вмешательство 50. При удвоении матки в случае неполного выкидыша 1. Выскабливание не проводится 2. Проводится выскабливание только беременной матки 3. Проводится выскабливание обеих маток 4. Проводится попытка сохранить беременность 51. При беременности в рудиментарном роге 1. Не требуется хирургического вмешательства 2. Беременность развивается нормально 3. Роды происходят через естественные родовые пути 4. Беременность происходит по типу внематочной, и требуется удаление рога 52. При двурогой и седловидной матке 1. Часто бывает невынашивание и аномалии положения 2. Роды через естественные родовые пути невозможны 3. Беременной следует обязательно прервать беременность 4. Во время беременности диагноз подтверждается рентгенологическим исследованием 53. Причиной возникновения аномалий половых повреждающие факторы в период 1. Первых трех месяцев внутриутробного развития 2. 3-го триместра беременности 3. Первого года жизни 4. Препубертатного возраста органов являются 54. При нормальном положении матки 1. Тупой угол между телом и шейкой обращен к лону 2. Тело матки наклонено кзади и книзу 3. Угол между телом и шейкой обращен кзади 4. Между телом матки и шейкой образуется острый угол 55. Для профилактики опущения и выпадения влагалища женщинам рекомендуют воздерживаться от 1. Занятий физкультурой 2. Чрезмерных физических нагрузок, подъема тяжестей 3. Родов 4. Мясной пищи 56. Менархе – это: 1. Циклическое кровотечение 2. Ациклическое провотечение 3. Первые в жизни месячные 4. Обычные месячные 57. Аменорея – это отсутствие месячных: 1. 1 месяц 2. 2 месяца 3. 3 месяца 4. 6 месяцев 58. дисменорея – это: 1. Болезненные месячные 2. Обильные месячные 3. Задержка месячных 4. Нерегулярные месячные 59. Опсоменорея – это: 1. Редкие месячные 2. Болезненные месячные 3. Обильные месячные 4. Кровотечение 60. гипоменорея – это: 1. Скудные месячные 2. Болезненные месячные 3. Обильные месячные 4. Кровотечение 61. полименорея – это: 1. Редкие месячные 2. Болезненные месячные 3. Обильные месячные 4. Продолжительные месячные 62. олигоменорея – это: 1. Редкие месячные 2. Частые месячные 3. Короткие месячные 4. Продолжительные месячные 63. пройоменорея – это: 1. Редкие месячные 2. Болезненные месячные 3. Обильные месячные 4. Частые месячные 64. Менструальный цикл, при котором не происходит овуляция, называется 1. Овуляторный 2. Ановуляторный 3. Двухфазный 4. Бифазный 65. Ациклическое кровотечение – это: 1. Меноррагия 2. Метроррагия 3. Менархе 4. Олигоменорея 66. Физиологической называется аменорея 1. Лактационная в послеродовом периоде 2. Гипотоламическая 3. Гипофизарная 4. Яичниковая 67. Патологической называется аменорея 1. Во время беременности 2. В препубертатном возрасте 3. В период постменопаузы 4. При аденоме гипофиза 68. Операция, после которой формируется посткастрационный синдром 1. Удаление матки 2. Удаление яичников 3. Клиновидная резекция яичников 4. Удаление трубы 69. Синдром, который формируется вследствие невосполненной кровопотери в родах или аборте: 1. Предменструальный 2. Климактерический 3. Синдром Шихана 4. Синдром поликистозных яичников 70. Гематометра – это скопление крови в: 1. Брюшной полости 2. Трубе 3. Влагалище 4. Матке 71. Гематометра – это скопление крови в: 1. Брюшной полости 2. Трубе 3. Влагалище 4. Матке 72. Гематокольпос – это скопление крови в: 1. Брюшной полости 2. Трубе 3. Влагалище 4. Матке 73. Гематосальпинкс– это скопление крови в: 1. Брюшной полости 2. Маточное трубе 3. Влагалище 4. Матке 74. С целью остановки маточного кровотечения нужно ввести 1. Метрагил 2. Метилэргометрин 3. Метациклин 4. Метацин 75. Причина Внутреннего кровотечения: 1. Неполный выкидыш 2. Разрыв яичника 3. Предлежание плаценты 4. Эрозии шейки матки 76. При подозрении на нарушенную внематочную беременность проводят 1. Зондирование полости матки 2. Гистеросальпингографию 3. Пункцию через задний свод влагалища 4. Биопсию шейки матки 77. Заращение девственной плевы у девочек чаще всего диагностируют 1. Сразу же после рождения 2. С началом половой жизни 3. В возрасте менархе 4. В начале беременности 78. При диагностике нарушений менструального информативны 1. Тесты функциональной диагностики 2. Мазки на ГН с провокацией 3. Мазки на онкоцитологию 4. Гистеросальпингография цикла наиболее 79. При кровотечении в климактерическом периоде с диагностической и гемостатической целью показана операция 1. Тампонирование матки 2. Диагностическое выскабливание полости матки 3. Гистеросальпингография 4. Пункция заднего свода 80. Гемостатический препарат, который необходимо ввести при маточном кровотечении 1. Этимизол 2. Этамзилат натрия 3. Этанол 4. Эуфиллин 81. Кровомазанье в менопаузе чаще всего свидетельствуют о 1. Беременности 2. Эндометрите 3. Раке эндометрия 4. Нормальной менструации 82. Контактные кровотечения характерны для 1. Оофорита 2. Нормальной беременности 3. Нормальной менопаузы 4. Эрозии шейки матки 83. Выделения типа «мясных помоев» наиболее характерны для 1. Нормальных месячных 2. Рака эндометрия 3. Прерывания шеечной беременности 4. Кандидоза вульвы 84. Возбудителем воспалительных заболеваний являются все, кроме : 1. Кишечной палочки 2. Палочек Додерлейна 3. Палочек Коха 4. Гарднерелл 85. При туберкулезе гениталий чаще всего поражается 1. Влагалище 2. Маточные трубы 3. Евстахиевы трубы 4. Цервикальный канал 86. При туберкулезе гениталий 1. Чаще всего поражается матка 2. Пораженная труба приобретает форму реторты 3. Не применяют лапароскопию 4. Пробы с туберкулином не проводятся 87. К гонорее нижних отделов половой системы женщины относится 1. Эндометрит 2. Эндоцервицит 3. Сальпингит 4. Сальпингоофорит 88. К гонорее верхнего отдела половой системы женщины относится 1. Бартолинит 2. Уретрит 3. Вульвовагинит 4. Сальпингоофорит 89. Диагноз гонореи может быть поставлен на основании 1. Нескольких клинических признаков без лабораторной диагностики 2. При наличии гнойных выделений из половых органов 3. В случае обнаружения в мазках гонококка 4. В случае трубного бесплодия 90. Биологическая провокация при подозрении на гонорею – это 1. Употребление острой пищи 2. Введение гоновакцины 3. Спринцевание раствором перманганата калия 4. Обработка цервикального канала раствором Люголя 91. Физиологической провокацией при диагностике гонореи является 1. Аутогемотерапия 2. Спринцевание влагалища 3. Прием острой пищи 4. Взятие мазков в дни менструации 92. Алиментарной провокацией при диагностике гонореи является 1. Аутогемотерапия 2. Спринцевание влагалища 3. Прием острой пищи 4. Взятие мазков в дни менструации 93. У девочек чаще всего бывает гонорейный 1. Сальпингит 2. Эндометрит 3. Бартолинит 4. Вульвит 94. К инфекциям, передающимся половым путем, относятся все, кроме: 1. Хламидиоза 2. Бактериального вагиноза 3. Эндометриоза 4. Уреаплазмоза 95. Возбудителем трихомониаза является 1. Вирус 2. Бактерия 3. Простейшие 4. Грибок 96. Для трихомониаза наиболее характерны проявления 1. Кольпита 2. Сальпингита 3. Метрометрита 4. Пельвеоперитонита 97. Выделения, характерные для трихомониаза 1. Голубоватые 2. Творожистые 3. Желтовато-зеленоватые обильные пенистые 4. Ярко-кровянистые 98. Вторичным называется бесплодие у женщин 1. Находящихся во втором браке 2. У которых имеется 2 причины бесплодия 3. У которых в прошлом были беременности 4. Находящихся в позднем репродуктивном возрасте 99. Аборт является причиной бесплодия: 1. Первичного 2. Вторичного 3. Иммунологического 4. Абсолютного 100. Антиспермальные антитела вызывают бесплодие: 1. Трубное 2. Эндокринное 3. Перитонеальное 4. Иммунологическое 101. При непроходимости маточных труб развивается бесплодие: 1. Трубное 2. Эндокринное 3. Перитонеальное 4. Иммунологическое 102. Диагностика женского бесплодия: 1. Спермограмма 2. Расширенная кольпоскопия 3. Метросальпингография 4. Мазок на флору 103. Для обследования на бесплодие мужчин важнейшим исследованием является 1. УЗИ органов брюшной полости 2. Анализ спермы 3. Антропометрия 4. Коагулограмма 104. Экстрокорпоральное оплодотворение – это метод 1. Оплодотворения яйцеклетки спермой в условиях IN VITRO, культивирование и трансплантация эмбриона в матку 2. Равнозначный искусственному осеменению 3. Который пока проводится только у животных 4. Применяется только за границей 105. Для определения проходимости маточных труб применяют 1. Пункцию заднего свода 2. Диагностическое выскабливание полости матки 3. Гистеросальпингографию 4. Кольпоскопию 106. Для определения гормонального бесплодия у женщины проводят 1. Тесты функциональной диагностики 2. Пробу с провокацией гоновакциной 3. Биопсию шейки 4. Гистеросальпингографию 107. Миома матки часто встречается у женщин в возрасте 1. 18-20 лет 2. 20-25 лет 3. 40-50 лет 4. 55-60 лет 108. Миома, располагающаяся под серозной оболочкой называется 1. Субмукозная 2. Субсерозная 3. Интерстициальная 4. Множественная 109. Миома, располагающаяся под слизистой, называется 1. Субмукозная 2. Субсерозная 3. Интерстициальная 4. Множественная 110. Миома, располагающаяся в толще мышцы матки, называется 1. Субмукозная 2. Субсерозная 3. Интерстициальная 4. Множественная 111. Самая яркая клиническая картина характерна для миомы: 1. Субмукозной 2. Субсерозной 3. Интерстициальной 4. Множественной 112. Рождение миоматозного узла возможно при его расположении 1. Интрамурально 2. Субсерозно 3. Субмукозно 4. Между листками широкой связки 113. Для профилактики быстрого роста миомы матки рекомендуются 1. Гестагенные препараты 2. Поливитамины 3. УВЧ 4. Сауна 114. доброкачественная опухоль матки: 1. Эндометриоз 2. Эндометрит 3. Саркома 4. Миома 115. Злокачественная опухоль матки: 1. Миома 2. Саркома 3. Эндометриоз 4. Эндометрит 116. Каждую обнаруженную опухоль яичника следует рассматривать как 1. Доброкачественную 2. Злокачественную 3. Потенциально злокачественную 4. Персистенцию фолликула 117. Для обнаружения опухоли яичника проводят 1. Диагностическое выскабливание полости матки 2. Осмотр на зеркалах 3. Зондирование матки 4. УЗИ 118. «Шоколадная « киста бывает при: 1. Раке яичников 2. Кисте яичника 3. Эндометриозе яичников 4. Кистоме яичника 119. Симптом рака яичника: 1. Выделения типа «мясных помоев» 2. Маточное кровотечение 3. Нарушение менструального цикла 4. Асцит 120. Опухолевидное образование яичника: 1. Кистома 2. Киста 3. Оофорит 4. Аднексит 121. Истинная опухоль яичника: 1. Кистома 2. Киста 3. Рак 4. Оофорит 122. Дермоидная киста относится к 1. Тератомам 2. Серозным опухолям 3. Муцинозным опухолям 4. Эндометриоидным опухолям 123. Истинная опухоль яичника: 1. Киста жёлтого тела 2. Параовариальная киста 3. Андробластома 4. Фолликулярная киста 124. Наиболее опасное осложнение доброкачественных опухолей яичников 1. Перекрут ножки опухоли 2. Разрыв капсулы кистомы 3. Озлокачествление 4. Нагноение 125. При выявлении диагноза опухоли яичника наиболее рационально 1. Провести в ближайшее время оперативное лечение 2. Несколько лет наблюдать опухоль при диспансеризации 3. Проводить рассасывающую и антибактериальную терапию 4. Любую опухоль пробовать лечить гормонально 126. Апоплексия яичника – это 1. Кровоизлияние яичника, сопровождающееся кровотечением 2. Происходит без болей 3. Чаще наблюдается у пожилых женщин 4. Не требует оперативных мероприятий 127. Апоплексия яичника происходит чаще всего: 1. Во время менструации 2. В первой фазе яичникового цикла 3. Во второй фазе цикла 4. В середине менструального цикла 128. Тест для диагностики Апоплексии яичника: 1. Положительный 2. Не является информативным 3. Проводится по показаниям 4. Отрицательный 129. Наиболее частым видом внематочной беременности является 1. Трубная 2. Яичниковая 3. Брюшная 4. В рудиментарном роге 130. Тест на беременность при внематочной беременности 1. Положителен 2. Отрицателен 3. Не используется в дифференциальной диагностике 4. Не считается достоверным 131. Наиболее вероятный исход трубной беременности 1. Доношенная беременность 2. Замершая беременность без осложнений 3. Разрыв трубы 4. Беременность 132. По типу трубного аборта разрывающаяся в 1. Ампулярной части трубы 2. В рудиментарном роге 3. В матке 4. В истмическом отделе чаще прерывается беременность, 133. По типу разрыва трубы чаще прерывается беременность 1. Яичниковая 2. В истмическом отделе 3. Маточная 4. В ампулярном отделе 134. Наиболее яркие симптомы при внематочной беременности 1. Прогрессирующей 2. Прерывающейся 3. Прервавшейся по типу разрыва трубы 4. Замершей 135. Для дифференциальной диагностики внематочной беременности менее пригоден метод 1. УЗИ 2. ГСГ 3. Пункция заднего свода 4. Лапароскопия 136. Неотложная помощь при подозрении на внематочную беременность: 1. Введение анальгетиков 2. Введение гемостатиков 3. Измерение АД, пульса, госпитализация в гинекологическое отделение 4. Гемотрансфузия 137. Лечение трубной беременности: 1. Консервативное 2. Оперативное 3. Оперативное при отсутствии эффекта от консервативного лечения 4. Физиотерапия 138. Воспаление мочеиспускательного канала : 1. Аднексит 2. Уретрит 3. Цистит 4. Бартолинит 139. Воспаление мочевого пузыря: 1. Аднексит 2. Уретрит 3. Цистит 4. Бартолинит 140. Воспаление большой железы преддверия влагалища: 1. Аднексит 2. Бартолинит 3. Вульвит 4. Сальпингооофорит 141. Воспаление наружных половых органов: 1. Аднексит 2. Бартолинит 3. Вудьвит 4. Сальпингооофорит 142. Воспаление шеечного канала: 1. Эндометрит 2. Кольпит 3. Эндоцервицит 4. Вульвит 143. Воспаление слизистой матки: 1. Бартолинит 2. Эндометрит 3. Вульвит 4. Цервицит 144. Воспаление наружной оболочки матки: 1. Эндометрит 2. Периметрит 3. Параметрит 4. Пельвиоперитонит 145. Воспаление тазовой брюшины: 1. Эндометрит 2. Периметрит 3. Параметрит 4. Пельвиоперитонит 146. Воспаление околоматочной клетчатки: 1. Эндометрит 2. Периметрит 3. Параметрит 4. Пельвиоперитонит 147. воспаление придатков матки: 1. Эндометрит 2. Параметрит 3. Сальпингит 4. Сальпингоофорит 148. воспаление маточных труб: 1. Эндометрит 2. Параметрит 3. Сальпингит 4. Аднексит 149. воспаление яичников: 1. Параметрит 2. Сальпингит 3. Оофорит 4. Аднексит 150. Лечение острого эндометрита: 1. Противовоспалительное 2. Физиолечение 3. Санация влагалища 4. Оперативное лечение 151. Путь передачи хламидийной инфекции: 1. Воздушно-капельный 2. Половой 3. Гематогенный 4. Лимфогенный 152. У новорожденных хламидийная инфекция проявляется в виде: 1. Уретрита 2. Отита 3. Конъюнктивита 4. Проктита 153. Микоплазма представляет собой: 1. Вирус 2. Палочку 3. Бактерию 4. Кокк 154. выделения при бактериальном вагинозе: 1. Пенистые 2. Гнойные 3. Кровянистые 4. Имеют запах тухлой рыбы 155. экспресс-тест используемый для диагностики бактериального вагиноза: 1. Аминотест 2. Проба с салициловой кислотой 3. Проба с раствором люголя 4. Проба с соляной кислотой 156. Возбудитель трихомониаза: 1. Вирус 2. Простейший одноклеточный паразит 3. Кокки 4. Палочки 157. Характер выделений при трихомониазе: 1. Обильные, желто-серого цвета, пенистые 2. Гнойные, густые 3. Творожистые 4. Кровянистые 158. Урогенитальный кандидоз чаще встречается у лиц: 1. Пожилого возраста 2. В возрасте 20-40 лет 3. У беременных женщин 4. У курящих женщин 159. Характер выделений при кандидозе: 1. Слизистые 2. Гнойные 3. Беловато-творожистые 4. Кровянистые 160. Лечение кольпита: 1. Антибиотики 2. Вагинальные свечи 3. Анальгетики 4. Гемостатики 161. Клинические Симптомы при кольпите: 1. Зуд и жжение во влагалище 2. Боли внизу живота 3. Беловато-творожистые 4. Кровянистые выделения 162. Возбудитель остроконечных кондилом: 1. Простейшие 2. Бактерии 3. Кокки 4. Папилломавирусы 163. Остроконечные кондиломы чаще локализуются в: 1. Уретре 2. Цервикальном канале 3. Преддверии влагалища 4. Полости матки 164. Для лечения остроконечных кондилом можно применять: 1. Химические методы 2. Влагалищные спринцевания 3. Лечебные микроклизмы 4. Физиотерапевтические процедуры 165. Ггенитальный герпес вызывается: 1. Грибами 2. Вирусом простого герпеса 3. Папиллома-вирусом 4. Кишечной палочкой 166. 1. 2. 3. 4. основной фактор, осложняющий течение герпетической инфекции: Несоблюдение правил личной гигиены Заболевания ЖКТ Снижение иммунного статуса Употребление жирной пищи 167. Препарат для лечения герпетической инфекции: 1. Метронидазол 2. Ацикловир 3. Доксициклин 4. Пенициллин 168. Для лечения кандидозного вульвовагинита применяют: 1. Атрикан 2. Овестин 3. Декамин 4. Пенициллин 169. Для лечения генитального герпеса применяют: 1. Полижинакс 2. Клотримазол 3. Зовиракс 4. Овестин 170. При поражении гонореей у девочек всегда возникает гонорейный: 1. Сальпингит 2. Вульвовагинит 3. Бартолинит 4. Стоматит 171. Для трихомониаза наиболее характерны проявления: 1. Сальпингита 2. Пельвиоперитонита 3. Кольпита 4. Параметрита 172. При лечении трихомониаза эффективны: 1. Свечи с красавкой 2. Свечи «Нео-пенотран» 3. Свечи с папаверином 4. Антибиотики 173. При лечении молочницы наиболее эффективен: 1. Пенициллин 2. Трихопол 3. Микосист 4. Тетрациклин 174. Восприимчивость к урогенительным инфекциям наиболее вероятна у пациентов с : 1. Заболеваниями сердечно-сосудистой системы 2. Заболеваниями ЖКТ 3. Иммунодефицитом 4. Дефицитом веса 175. Дефект в многослойном плоском эпителии в результате химической или механической травмы: 1. Ложная эрозия 2. Истинная эрозия 3. Полип шеечного канала 4. Лейкоплакия 176. Гетеротопия (наползание) цилиндрического наружного зева на шейке матки: 1. Псевдоэрозия эрозия 2. Истинная эрозия 3. Полип шеечного канала 4. Эктропион эпителия за пределы 177. Утолщение ороговевших клеток многослойного плоского эпителия (паракератоз, гиперкератоз) 1. Ложная эрозия 2. Истинная эрозия 3. Полип шеечного канала 4. Лейкоплакия 178. Выворот слизистой шеечного канала шейки матки в результате разрыва круговых мышц шейки матки: 1. Ложная эрозия 2. Истинная эрозия 3. Полип шеечного канала 4. Эктропион 179. Истончение многослойного плоского эпителия шейки матки: 1. Эритроплакия 2. Истинная эрозия 3. Лейкоплакия 4. Эктропион 180. разрастание многослойного плоского эпителия шейки матки : 1. Ложная эрозия 2. Истинная эрозия 3. Полип шеечного канала 4. Эктропин 181. Предраковое состояние шейки матки: 1. Ложная эрозия 2. Дисплазия 3. Врожденная эрозия 4. Лейкоплакия 182. Очаговая гиперплазия слизистой оболочки шеечного канала называется: 1. Ложная эрозия 2. Истинная эрозия 3. Дисплазия щейки матки 4. Полип шеечного канала 183. В обследовании заболеваний шейки матки применяются: 1. 2. 3. 4. ГСГ Диагностическое выскабливание Пункция заднего свода Кольпоскопия 184. Лечение псевдоэрозии: 1. Спринцевания 2. Диатермокоагуляция 3. Диатермоэксцизия 4. Выскабливание полости матки 185. Истинную эрозию следует лечить, применяя: 1. Диатермокоагуляцию 2. Выскабливание полости матки 3. Спринцевание, мазевые тампоны 4. Диатермоэксцизия 186. В лечении полипа шеечного канала применяется: 1. Диатермоэксцизия 2. Спринцевание, мазевые тампоны 3. Операция удаления полипа 4. Операция удаления шейки матки 187. После диатермокоагуляции необходимый совет женщине: 1. Не курить 2. Не подмываться 3. Не жить половой жизнью 4. Использовать ВМС- контрацепцию 188. Ранней стадией рака шейки матки является: 1. 1-я стадия 2. 2-я стадия 3. 3-я стадия 4. 4-я стадия 189. Для ранних стадий рака шейки матки характерны симптомы: 1. Выделение типа «мясных помоев» 2. Контактные кровотечения 3. Задержка менструаций 4. Профузные кровотечения 190. Диатермоэксцизия применяется для лечения в: 1. 0 стадии рака 2. 1-ой стадии рака 3. 2-ой стадии рака 4. 3-ей стадии рака 191. Для лечения 4-ой стадии рака применяется: 1. Операция экстирпации матки 2. Лучевая терапия 3. Химиотерапия 4. Симптоматическая терапия 192. Осложнение, которое отсутствует у женщины, получившей лучевую терапию по поводу рака гениталий: 1. Лучевой кольпит 2. Лучевой цистит 3. Лучевой проктит 4. Лучевой конъюнктивит 193. Меры профилактики рака шейки матки: 1. Онкоцитологическое исследование 1 раз в год 2. Диагностическое выскабливание полости матки 3. УЗИ 4. Лапароскопическое исследование 194. Десквамация функционального влиянием: 1. Увеличения эстрогенов 2. Увеличения прогестерона 3. Спада гормонов 4. Увеличения гормонов слоя эндометрия происходит 195. Пролиферация эндометрия происходит под влиянием : 1. Эстрогенов 2. Прогестерона 3. Преднизолона 4. Гидрокортизона 196. Секреция эндометрия происходит под влиянием : 1. Эстрогенов 2. Прогестерона 3. Преднизолона 4. Окситоцина 197. Причина пограничной аменореи: 1. Заращение девственной плевы 2. Опухоль гипофиза 3. Смена климата 4. Атрофия эндометрия после введения мужских гормонов 198. Циклическое кровотечение: 1. Меноррагия под 2. Гипоменорея 3. Метроррагия 4. Опсоменорея 199. Гормоны передней доли гипофиза: 1. Вазопрессин, окситоцин 2. ФСГ, ЛГ, ЛТГ 3. Прогестерон 4. Эстроген 200. Гормоны задней доли гипофиза: 1. Вазопрессин, окситоцин 2. ФСГ, ЛГ, ЛТГ 3. Прогестерон 4. Эстроген 201. Отсутствие менструации во время беременности: 1. Ложная аменорея 2. Патологическая аменорея 3. Физиологическая аменорея 4. Пограничная аменорея 202. Аменорея при заращении девственной плевы: 1. Ложная 2. Патологическая 3. Физиологическая 4. Пограничная 203. ДМК чаще встречается в: 1. Детородном возрасте 2. Климактерическом возрасте 3. Менопаузальном возрасте 4. Детском возрасте 204. гормон, продуцируемый желтым телом: 1. Эстроген 2. Прогестерон 3. ФСГ, ЛГ, ЛТГ 4. АКТГ 205. Гормон, продуцируемый яичниками: 1. Эстроген 2. ФСГ, ЛГ, ЛТГ 3. АКТГ 4. ТТГ 206. Отторжение функционального слоя эндометрия: 1. Регенерация 2. Секреция 3. Десквамация 4. Овуляция 207. Внутреннее кровотечение возникает при: 1. Самопроизвольном аборте 2. Внематочной нарушенной беременности 3. Шеечной беременности 4. Эрозии шейки матки 208. Наружное кровотечение возникает при: 1. Эктропионе 2. Апоплексии яичника 3. Неполном аборте 4. Шеечной беременности 209. Дополнительный метод диагностики беременности: 1. Пункция через задний свод 2. ГСГ 3. Кольпоскопия 4. Цистоскопия нарушенной внематочной 210. Дополнительный метод обследования при подозрении на внематочную беременность: 1. Определение ХГ крови 2. ГСГ 3. Кольпоскопия 4. Биопсия 211. Рождение фиброматозного узла возможно при: 1. Апоплексии яичника 2. Внематочной беременности 3. Субмукозной миоме 4. Субсерозной миоме 212. При внутреннем кровотечении женщину необходимо уложить : 1. С поднятым головным концом 2. С опущенным головным концом 3. Оставить в положении стоя 4. Оставить в положении сидя 213. С целью остановки кровотечения женщине может быть введен: 1. Дибазол 2. Анальгин 3. Дицинон 4. Метрагил 214. Осложнения субмукозной миомы матки: 1. Повышение tºС тела 2. Повышение АД 3. Рождение узла, анемия 4. Повышение количества лейкоцитов 215. Показание для оперативного лечения миомы матки: 1. Желание женщины 2. Головокружение 3. Быстрый рост опухоли 4. Прибавка в весе 216. Быстрый рост миомы матки может быть свидетельством: 1. Воспалительного процесса 2. Малигнизации 3. Нормального течения процесса 4. Обратного развития процесса 217. Наступление беременности маловероятно при миоме: 1. Субсерозной 2. Субмукозной 3. Интерстициальной 4. Множественной субсерозной 218. Частое осложнение беременности у женщин с миомой матки: 1. Угроза прерывания беременности 2. Ранний токсикоз 3. Перенашивание беременности 4. Поздний токсикоз 219. Частое осложение родов у женщин с миомой матки: 1. Слабость родовой деятельности 2. Носовое кровотечение 3. Повышение температуры в родах 4. Разрывы мягких половых путей 220. Бесплодный брак: 1. Отсутствие способности к оплодотворению 2. Отсутствие способности к вынашиванию беременности 3. Отсутствие способности к воспитанию детей 4. Отсутствие возможности самостоятельного родоразрешения 221. Причина эндокринного бесплодия у женщин: 1. 2. 3. 4. Непроходимость маточных труб Нарушение в системе гипоталамус-гипофиз-яичник Опухоли матки Опухоли придатков 222. Причина трубного бесплодия: 1. Непроходимость меточных труб 2. Нарушение в системе гипоталамус-гипофиз-яичник 3. Опухоли матки 4. Опухоли придатков 223. Информативным методом обследования является: 1. Исследование гормонов гипофиза в крови 2. ГСГ 3. Снимок турецкого седла 4. Кольпоскопия при трубном бесплодии 224. Информативным методом обследования при гормональном бесплодии вляется: 1. Исследование гормонов гипофиза в крови 2. ГСГ 3. Снимок турецкого седла 4. Кольпоскопия 225. Вещества, применяемые для спринцеваний с контрацептивной целью: 1. Физиологический раствор 2. Содовый раствор 2% 3. 2% раствор уксусной кислоты 4. 1% раствор соляной кислоты 226. ВМС вводится на срок: 1. 3 месяца 2. 5 лет 3. 1,5 года 4. Полгода 227. Депо-провера гарантирует контрацептивный эффект на срок: 1. 3 месяца 2. 3 года 3. 1,5 года 4. 1 месяц 228. В состав комбинированных оральных контрацептивов входят: 1. Эстрогены 2. Андрогены 3. АКТГ 4. Окситоцин 229. ОК, применяемый при избытке андрогенов у женщины: 1. Ригевидон. 2. Диане-35. 3. Микролют 4. Триквилар 230. В случае появления кровянистых выделений на фоне приема 10-й таблетки ОК, нужно: 1. Продолжить прием таблеток по схеме. 2. Отменить ОК. 3. Увеличить дозу. 4. Уменьшить дозу 231. Механизм кок основан на: 1. Спермицидном эффекте 2. Вычислении «опасного периода» 3. Блокаде овуляции 4. Блокаде овуляции и сгущении шеечной слизи 232. Механизм химической барьерной контрацепции основан на: 1. Спермицидном эффекте 2. Вычислении «опасного периода» 3. Блокаде овуляции 4. Целибате 233. Физиологический метод (ритм-метод) основан на: 1. Спермицидном эффекте 2. Вычислении «опасного периода» 3. Блокаде овуляции 4. Супрессии эндометрия, затрудняющей имплантацию 234. ДИАНЕ-35 – ПРЕПАРАТ ПЕРВОГО ВЫБОРА ДЛЯ ЖЕНЩИН при: 1. Повышенном количестве андрогенов 2. Пониженном количестве андрогенов 3. Повышенном количестве эстрогенов 4. Нормальном количестве эстрогенов 235. Внутриматочная система, содержащая гормон: 1. Мультилоуд 2. Нова-Т 3. Мирена 4. Юнона-Биот 236. ГЕСТАГЕН, КОТОРЫЙ ВХОДИТ В СОСТАВ «мИРЕНЫ»: 1. Гестоден 2. Левоноргестрел 3. Прогестерон 4. Дезогестрел 237. С целью профилактики рекомендуется использовать: 1. Но-шпу 2. Антибиотики 3. Индометацин 4. Димедрол экспульсий вмс и болевого синдрома 238. ЖЕНЩИНЫ С ВМС ДОЛЖНЫ ПОДВЕРГАТЬСЯ ВРАЧЕБНОМУ ОСМОТРУ: 1. Каждый месяц 2. Каждые 6 месяцев 3. Каждый год 4. Каждые 3 года 239. АЦИКЛИЧЕСКИЕ КРОВЯНИСТЫЕ ВЫДЕЛЕНИЯ МОГУТ БЫТЬ ПОСЛЕ «МИРЕНЫ»: 1. Первые 2-3 месяца 2. В течение года 3. В первые 6 месяцев 4. Не бывают никогда 240. ПОСЛЕ ВВЕДЕНИЯ ВМС ПЕРВЫЙ ВРАЧЕБНЫЙ ОСМОТР ДОЛЖЕН ПРОВОДИТЬСЯ: 1. Через год 2. Через день 3. Через 7-10 дней 4. Через полгода 241. ДВОЙНОЙ ГОЛЛАНДСКИЙ МЕТОД – ЭТО: 1. Применение ОК совместно с презервативом 2. Применение ВМС с презервативом 3. Применение ВМС совместно с КОК 4. Применение презерватива со спермицидами 242. МЕТОД ЮсПЕ – ЭТО: 1. Физиологический метод контрацепции 2. Контрацепция гестагенами 3. Экстренная контрацепция 4. Барьерная контрацепция 243. К «МИНИ-ПИЛИ» ОТНОСИТСЯ СЛЕДУЮЩИЙ КОНТРАЦЕПТИВ: 1. Фемоден 2. Фемулен 3. Микролют 4. Депо-провера 244. К ФАКТОРАМ, ОСЛАБЛЯЮЩИМ ДЕЙСТВИЕ КОК ОТНОСИТСЯ: 1. Прием жирной пищи 2. Прием поливитаминов 3. Прием алкоголя 4. Прием антибиотиков и снотворных 245. ДЕПО-ПРОВЕРА ВВОДИТСЯ РЕЖИМЕ: 1. 150мг 1 раз в 3 недели 2. 150 мг 1 раз в 3 месяца 3. 150 мг 1 раз в 2 месяца 4. 150 мг 1 раз в 4 недели 246. После искусственного аборта КОК: 1. Через 1 месяц 2. Через 2 месяца 3. Через 3 месяца 4. Сразу после выскабливания С ЦЕЛЬЮ КОНТРАЦЕПЦИИ с целью реабилитации НАЗНАЧАЮТ 247. С целью реабилитации после аборта назначают: 1. КОК 2. ВМС 3. ДХС 4. презерватив 248. ПОСЛЕ РОДОВ ВМС ВВОДИТСЯ: 1. Через 1 год 2. Через 5 месяцев 3. Через 8 месяцев 4. Через 2 месяца 249. Противопоказание к приему гормональных контрацептивов: 1. Тромбофлебит 2. Миопия средней степени 3. Обильные месячные 4. 2 аборта в анамнезе 250. Комбинированные оральные контрацептивы 1. Уменьшают количество менструальной крови В 2. Увеличивают количество менструальной крови 3. Не влияют на характер менструальной кровопотери 4. Не имеют противопоказаний 251. В период лактации можно назначать: 1. Диане – 35 2. Жанин 3. Лактинет 4. Тризистон. 252. К мини-пили относится: 1. Экслютон, микролют 2. Микрогинон 3. Минизистон 4. Триквилар. 253. Противопоказание для ВМС: 1. ВЗОМТ 2. Курение 3. Ожирение 4. Избыточное оволосение 254. Внутриматочные контрацептивы: 1. Снижают риск воспалительных заболеваний 2. Повышают риск воспалительных заболеваний 3. Не влияют на возникновение воспалений 4. Не имеют противопоказаний. 255. Не обладает спермицидным свойством: 1. Контрацептин 2. Фарматекс 3. Лютенурин 4. Овестин. 256. Вазэктомия является: 1. Методом стерилизации мужчины 2. Методом кастрации 3. Методом стерилизации женщины 4. Методом дающим эффект сразу же после операции. 257. Наиболее эффективным методом контрацепции является: 1. Прерванный половой акт 2. Предохранение только в критические дни 3. Барьерный 4. Иссечение маточных тру2. 258. Противопоказан метод контрацепции нерожавшим здоровым женщинам: 1. Стерилизация 2. Презервативы 3. Диафрагма 4. Спермициды 259. Наиболее опасным методом для планирования семьи является: 1. Аборт 2. Барьерная контрацепция 3. Гормональная контрацепция 4. ВМС. 260. Женщина 35 лет находится в: 1. Препубертатном возрасте 2. Параменопаузальном периоде 3. Репродуктивном периоде 4. Климактерическом периоде. 261. Prolapsus uteri – это 1. Загиб матки 2. Выпадение матки 3. Выпадение пуповины 4. Нормальное положение матки. 262. При назначении влагалищного пессария, профилактики язв, чаще всего назначают мазь: 1. Ихтиоловую 2. Вишневского 3. Гепариновую 4. Метилурациловую. с целью лечения и 263. Для постменопаузы характерны проявления в костях 1. Остеопороза 2. Остеосинтеза 3. Остеомиелита 4. Остеомаляции 264. Для лечения атрофического кольпита в постменопаузе применяется: 1. Осарбон 2. Овестин 3. Осарсол 4. Осарцид. 265. При лечении атрофических изменений кожи и слизистых у пожилых женщин, не страдающих другими заболеваниями, назначается 1. Аевит 2. Адебит 3. Адельфан 4. Атропин. 266. Для химической провокации при диагностике гонореи Противопоказано средство: 1. Протаргол 2. Нитрат серебра 3. Раствор Люголя 4. Хлорамин. 267. При диагностике онкологических заболеваний шейки матки большое значение имеет мазок на: 1. Онкоцитологию 2. Гормональный фон 3. Посев 4. Степень чистоты влагалищ1. 268. Профилактический осмотр молочных желез: 1. Может проводить только хирург 2. Проводится при каждом профилактическом обследовании женщины 3. Может проводить только гинеколог 4. Не может проводить акушерк1. гинекологическом 269. Акушерка смотрового кабинета поликлиники не может: 1. Брать мазки на онкогинекологическое исследование 2. Проводить профилактический осмотр молочных желез 3. Делать окончательное заключение о характере изменений в молочных железах 4. Выявить опухоль молочных желез. 270. Наименее тревожным признаком при обследовании молочных желез является 1. Втяжение соска 2. Морщинистость кожи и образование «лимонной корочки» 3. Пальпация образования без четких границ 4. Асимметрия молочных желез. 271. Мастопатия – это: 1. Операция удаления молочной железы 2. Рак молочной железы 3. Гормонозависимое заболевание молочных желез 4. Послеродовый мастит. 272. Наиболее радикальной операцией по поводу рака молочной железы является 1. Секторальная резекция молочной железы 2. Резекция молочной железы 3. Радикальная резекция молочной железы 4. Радикальная мастэктомия. 273. При Криодеструкции используется жидкий: 1. Азот 2. Кислород 3. Водород 4. Лед. 274. При дисплазии шейки показано: 1. Диатермокоагуляция или электроконизация 2. Консервативная тактика у нерожавших женщин 3. Химическая коагуляция ваготилом 4. Тампоны с мазями. 275. При обследовании женщины с эрозией шейки матки большое значение имеет проба 1. Шиллера 2. Шуварского 3. Шредера 4. Шостаковского 276. При 1 степени рака шейки матки 1. Поражена только шейка 2. Имеются метастазы 3. Опухоль распространена на влагалище 4. Опухоль распространена на сальник 277. Шейка матки имеет вид цветной капусты: 1. При экзофитной форме рака шейки матки. 2. При эндофитной форме рака шейки матки. 3. При истинной эрозии щейки 4. При псевдоэрозии шейки 278. Шейка матки деформирована и гипертрофирована: 1. При экзофитной форме рака шейки матки. 2. При эндофитной форме рака шейки матки. 3. При истинной эрозии щейки 4. При псевдоэрозии шейки 279. Лучевая терапия проводится при лечении: 1. Воспалительных заболеваний 2. Гормональных нарушений 3. Бесплодия 4. Злокачественных опухолей. 280. Приспособления для введения в матку радиоактивных изотопов: 1. Термостаты 2. Эндостаты 3. Энзапрост 4. Метротрексат . 281. Введение эндостатов в матку проводится: 1. Для лечения злокачественной опухоли 2. Для обезболивания 3. С целью прерывания беременности 4. В женской консультации. 282. Введение лекарственных веществ при помощи гальванического тока: 1. Диатермия 2. Электрофорез 3. Абдоминальная декомпрессия 4. Лучевая терапия. 283. противопоказание для применения Льда в гинекологической практике: 1. При кровотечениях 2. В послеоперационном периоде 3. После аборта 4. При остром цистите. 284. Грелки применяют: 1. Для согревания больных после операции 2. При пельвеоперитоните 3. Абсцессе бартолиновой железы 4. При продолжающемся кровотечении из матки 285. Спринцевания противопоказаны: 1. При хроническом воспалении придатков 2. При параметрите в стадии рассасывания 3. Для промывания влагалища при кольпите 4. Во время менструации 286. Лечение воздухом: 1. Гелиотерапия 2. Гидротерапия 3. Пеллоидотерапия 4. Аэротерапия 287. Лечение солнцем: 1. Гелиотерапия 2. Терренкур 3. Аэротерапия 4. Пеллоидотерапия 288. Терренкур – это: 1. Лечение воздухом 2. Гинекологический массаж 3. Медленные прогулки 4. Вид закаливания 289. Водные процедуры – это: 1. Аэротерапия 2. Гелиотерапия 3. Пеллоидотерапия 4. Гидротерапия 290. Для лечения миомы матки рекомендуют: 1. УФО 2. Гинекологический массаж 3. Грязевые влагалищные тампоны 4. Радоновые ванны 291. Для лечения хронических стадий ВЗОМТ рекомендуют: 1. Радоновые ванны 2. Пеллоидотерапию 3. УФО 4. Терренкур 292. Продолжительность влагалищной ванночки: 1. 5 минут 2. 10-15 минут 3. 30 минут 4. 1 час. 293. Тампоны малых размеров чаще применяются: 1. Для введения лекарственных веществ во влагалище 2. Для остановки профузного кровотечения 3. Для фиксации матки 4. Для контрацепции. 294. Гигиенические тампоны типа Тампакс применяют: 1. Во время менструации 2. Для лечения кольпита 3. Для контрацепции 4. Для лечения кровотечения из шейки 295. Для лечения истинной эрозии мазью: 1. Актовегиновой неэффективно применение тампонов с 2. Облепиховой 3. Алоэ 4. Ихтиоловой. 296. Для лечения параметрита применяют тампоны с мазью: 1. Вишневского или ихтиоловой 2. Синтомициновой 3. Шиповника 4. Календулы 297. При лечении изъязвлений стенок влагалища на фоне ношения Пессария эффективны тампоны с мазью: 1. Ихтиоловой 2. Метилурациловой 3. Вишневского 4. Вазелиновой 298. Акушерка может лечить на ФАП: 1. Миому матки 2. Нарушение менструального цикла 3. Кистому яичника 4. Кольпит 299. Грязевая терапия показана при: 1. Острых воспалительных процессах 2. Туберкулезе 3. Хронических воспалительных процессах 4. Послеродовом периоде 300. Физиолечение проводится при: 1. Маточном кровотечении 2. Кольпитах 3. Хронических стадиях ВЗОМТ 4. В острой стадии эндометрита Клиническая фармакология Выберите правильный ответ: 1. Н2 -гистаминоблокатор, активно проникающий через гематоэнцефалический барьер, противопоказан при беременности: 1. циметидин 2. ранитидин 3. фамотидин 4. низатидин 2.Беременным и кормящим женщинам, а также детям до 8 лет противопоказан: 1. ампициллин 2. тиенам 3. фурадонин 4. тетрациклин 3.Антибиотик, не оказывающий вредного воздействия на плод, применяющийся в терапевтических дозах при экстрагенитальной патологии у беременных: 1. стрептомицин 2. амоксициллин 3. тетрациклин 4. гентамицин 4.Оксолиновая кислота противопоказана при беременности в: 1. I триместре 2. II триместре 3. III триместре 4. в течении всей беременности 5.Антигипертензивным препаратом миотропного действия, широко используемым в акушерстве является: 1. празозин 2. апрессин 3. сульфат магния 4. папаверин 6.Периодом беременности с наибольшей чувствительностью к лекарственным средствам является: 1. I триместр 2. II триместр 3. IIIтриместр 4. в течении всей беременности 7.Антигипертензивным средством миотропного действия является: 1. клофелин 2. дибазол 3. резерпин 4. метилдофа 8.Антибактериальная терапия не назначается при: 1. пиелонефрите; 2. вирусных инфекциях 3. ревматизме 4. пневмонии 9.Сульфат магния применяют в акушерстве при: 1. обезболивании родов 2. отеках 3. гипертоническом кризе 4. угрозе выкидыша 10.Быстро и сильно действующий диуретик, применяемый в акушерстве: 1. дихлотиазид 2. диакарб 3. фуросемид 4. спиронолактон 11. К калийсберегающим диуретиком относится: 1. фуросемид 2. верошпирон 3. дихлотиазид 4. урегит 12.Антацидный препарат - один из базовых средств для лечения изжоги, диспепсии у беременных: 1. гидроокись алюминия 2 фосфалюгель 3. натрия гидрокарбонат 4. маалокс 13.При пневмококковой пневмонии эффективен: 1. сульфален 2. пенициллин 3. фурагин 4. метрагил. 14.Антацидный препарат системного действия: 1. гастал 2. альмагель 3. натрия гидрокарбонат 4. маалокс 15.Наиболее эффективный Н2-гистаминоблокатор: 1. ранитидин 2. фамотидин 3. циметидин 4. гастроцепин 16.Омепразол относится к: 1 ингибиторам протонного насоса 2. антацидам 3. репарантам 4. анальгетикам 17.Образует защитную пленку антихеликобактериальным действием: 1. омепразол 2. циметидин 3. де-нол 4. мизопростол на дне язв, обладает также 18.Селективный β2-адреномиметик. короткого действия: 1. солутан 2. беротек 3. эфедрин 4. сальбутамол 19.Противоаллергическое средство длительного комплексном лечении бронхиальной астмы: 1. димедрол 2. супрастин 3. кларитин 4. тавегил действия, применяемое в 20.Селективный β2-адреномиметик пролонгированного действия, не оказывающий неблагоприятного воздействия на организм матери и ребенка: 1. астмопент 2. сальметерол 3. дитек 4. сальбутамол. 21.Вызывает спазм плацентарных сосудов и гипоксию плода: 1. мерказолил 2. преднизолон; 3. адреналин 4. норадреналин 22.Окситоцин в больших дозах может вызвать у плода: 1. цианоз 2. водную интоксикацию и энцефалопатию; 3. тахикардию, аритмии; 4. гипоксию. 23.Питуитрин для стимуляции родов противопоказан женщинам с патологией: 1. сердечно-сосудистой 2. эндокринной; 3. желудочно-кишечной 4. дыхательной. 24.Для уменьшения тонического компонента в действии окситоцина, его комбинируют с: 1. анальгином 2. промедолом 3. питуитрином 4. морфином 25.Создавать "ускоренный" гормональный фон введением эстрогенов в шейку матки целесообразно: 1. при своевременном излитии околоплодных вод 2. для стимуляции выделения эндогенного ацетилхолина 3. при преждевременном излитии околоплодных вод; 4. при утомлении роженицы 26.При утомлении роженицы назначается: 1. стимулирующая терапия 2. инфузионная терапия 3. медикаментозный сон; 4. дегидратационная терапия 27.В качестве препарата, вызывающего кратковременный сон (в течении 2-3 часов), в акушерской практике используют: 1. эфир для наркоза; 2. закись азота; 3. фторотан; 4. оксибутират натрия 28.Наиболее распространенным препаратом, способным улучшать маточноплацентарное кровообращение, является: 1. элениум 2. синестрол; 3. сигетин 4. гепарин. 29.Для снятия гипертонуса матки при чрезмерных схватках, сопровождающихся гипоксией плода, используют: 1. α- адреноблокаторы 2 β- адреномиметики 3. α-адреномиметики 4.β – адреноблокаторы 30.К алкалоидам и препаратам спорыньи относятся: 1. эрготамина гидротартрат, питуитрин 2.эргометрина малеат, динопрост, эрготал 3. эргометрина малеат, фолликулин 4. эргометрина малеат, эргометрина гидротартрат, эрготал 31.Алкалоиды и препараты спорыньи применяют для: 1. остановки маточных кровотечений и ускорения инволюции матки в послеродовом периоде 2. ускорения родоразрешения 3. ослабления родовых схваток 4. лечения гестозов 32.Средства, ослабляющие сократительную активность миометрия, называются: 1. спазмолитиками 2. психостимуляторами 3. токолитиками 4. коронаролитиками 33. При лечении бронхиальной глюкокортикостероид: 1. астмопент 2. беклометазон 3. интал 4. сальбутамол астмы применяют ингаляционный 34.В лечении позднего гестоза применяются лекарственные растения с преимущественным: 1. мочегонным, гипотензивным, седативным действием 2. мочегонным, болеутоляющим действием 3. седативным, слабительным, желчегонным действием 4. желчегонным, мочегонным действием 35.Лечение преэклампсии и эклампсии требует неотложной интенсивной терапии, которая включает следующие правила: 1. ограничение жидкости 2. инфузионная терапия 3. контроль диуреза 1 раз в сутки 4. исключение препаратов калия 36.Превентивное противоревматическое лечение беременных ацетилсалициловой кислотой проводят: 1. после 12 недель 2. после 8 недель 3. после 4 недель 4. с первых дней беременности 37.В терапии пиелонефрита у беременных используется антибиотик: 1. тетрациклин 2. левомицитин 3. канамицин 4. ампициллин 38.К медикаментозным средствам, усиливающим тонус и сократительную деятельность матки, относятся: 1. гормоны коры надпочечников 2. токолитики 3. эстрогены 4. гормоны задней доли гипофиза 39.В целях усиления родовой деятельности используют β- адреноблокатор: 1. адреналина гидрохлорид 2. эфедрина гидрохлорид 3. анаприлин 4. атропина сульфат 40.При слабости родовой деятельности используют простогландины, которые потенцируют действие: 1. окситоцина 2. натрия оксибутирата 3. эфира 4. фторотана 41.Питуитрин является водным экстрактом из задней доли гипофиза убойного скота и содержит: 1. адреналин, вазопрессин 2. окситоцин, адреналин 3. эстрадиол, окситоцин 4. окситоцин, вазопрессин 42.Препаратами выбора в терапии гонореи у беременных являются: 1. тетрациклин, ампиокс, эритромицин 2. аминогликозиды, левомицитин, рифампицин 3. бензилпенициллин, левомицетин, ампициллин 4. бензилпенициллин, ампициллин, ампиокс, эритромицин 43.Окситоцин является гормоном: 1. поджелудочной железы 2. щитовидной железы 3. задней доли гипофиза 4. коры надпочечников 44.Для стимуляции родов окситоцин вводят: 1. подкожно 2. внутримышечно с 0,5 мл эфира 3. внутривенно капельно в растворе глюкозы 4. внутрь 45.Окситоцин противопоказан при: 1. слабой родовой деятельности 2. гипотонических маточных кровотечениях; 3. многоплодной беременности 4. атонии миометрия 46.Использование окситоцина в родах чревато такими осложнениями, как: 1. внутриутробная асфикция плода, отслойка плаценты 2. усиление схваток 3. гипотоническое кровотечение 4. слабая родовая деятельность 47.Для сублингвального и суббукального приема используют окситотический таблетированный препарат: 1. динопрост 2. дезаминоокситоцин 3. сальбутамол 4. котарнина хлорид 48.Периодом беременности с наибольшей чувствительностью к лекарственным средствам является: 1. I триместр 2. II триместр 3. III триместр 49.Беременным и кормящим женщинам, а также детям до 8 лет противопоказан: 1.ампициллин 2. тиенам 3. фурадонин 4. тетрациклин 50.Антибиотик, не оказывающий вредного воздействия на плод, применяющийся в терапевтических дозах при экстрагенитальной патологии у беременных: 1.стрептомицин 2. амоксициллин 3. тетрациклин 4. гентамицин 51.При гестационном диабете у беременных применяют: 1. препараты инсулина короткого действия 2. пероральные противодиабетические средства 52.Оксолиновая кислота противопоказана при беременности в: 1. I триместре 2. II триместре 3. III триместре 4. в течении всей беременности 53.Антигипертензивным препаратом используемым в акушерстве, является: 1. празозин 2. апрессин 3. сульфат магния 4. папаверин миотропного действия, широко 54.Сульфат магния применяют в акушерстве для: 1. обезболивания родов 2. стимуляции родовой деятельности 3. понижения артериального давления 4. повышения артериального давления 55.Быстро и сильно действующий диуретик, применяемый в акушерстве: 1. дихлотизиад 2. диакарб 3. фуросемид 56.Н2-гистаминоблокатор, активно проникающий через гематоэнцефалический барьер, противопоказан при беременности: 1. циметидин 2. ранитидин 3. фамотидин 4. низатидин 57.Передозировка β2-адреномиметиков на поздних сроках беременности может привести к: 1. удлинению родов 2. ускорению родов 58.Все глюкокортикоиды системного действия через плаценту: 1. не проникают 2. проникают 59.В лечении слабости родовой деятельности в сочетании с окситотическими веществами применяют: 1. литическую смесь 2. энергитическую витаминоглюкозокальциевую смесь 3. промедол 4. эфедрина гидрохлорид 60.Более длительное воздействие на организм ребенка оказывает применение в родах наркотических средств: 1. неингаляционных 2. ингаляционных Основы реабилитации Выберите правильный ответ 1. Положение пациента при массаже спины: 1. лежа на животе, руки вверху 2. лежа на животе, руки вдоль туловища 3. лежа на боку 4. стоя 2. Показанием к УВЧ-терапии является: 1. выраженная гипотония 2. спаечный процесс 3. острый воспалительный процесс 4. склонность к кровоточивости 3. Аппарат для магнитотерапии: 1. ИКВ-4 2. Полюс – 1 3. Ранет 4. Волна 4. Противопоказанием для лечебной физкультуры является: 1. тяжелое состояние больного 2. косолапость 3. гипертоническая болезнь 1 степени 4. сколиоз 5. Ванны, индифферентные в течении 5-7 минут оказывают на организм: 1. расслабляющее действие 2. тонизирующее действие 3. регенерирующее действие 4. стимулирующее действие 6.Противопоказанием к массажу является: 1. хроническая пневмония 2. тромбофлебит 3. плоскостопие 4. остеохондроз 7. Комплекс мероприятий, направленных на восстановление нарушенных функций организма – это: 1. реформация 2. реабилитация 3. тракслокация 4. трансплантация 8. Первичной физиопрофилактикой является предупреждение: 1. заболеваний 2. рецидивов 3. обострения заболеваний 4. осложнений 9. Для получения ультразвуковых колебаний в аппарате УЗТ-1.08Ф используют: 1. магнетрон 2. колебательный контур 3. пьезоэлектрический эффект 4. трансформатор 10. В диадинамотерапии применяется: 1. постоянный ток малой" силы и низкого напряжения 2. переменный ток средней частоты 3. высокочастотный переменный импульсный ток 4. постоянный импульсный ток низкий частоты 11. Слизистые оболочки облучают дозами: 1. малыми эритемными дозами 2. средними эритемными дозами 3. субэритемными дозами 4. большими эритемными дозами 12. Действующим фактором в методе ультразвуковой терапии является: 1. импульсный ток 2. механические колебания 3. постоянный ток 4. переменный ток 13. Аппарат для лечения микроволнами: 1. Полюс -1 2. Луч-2 3. Искра-1 4. УВЧ-66 14. Обязательный воздушный зазор между электродом и телом больного применяется при: 1. УВЧ-терапии 2. электрофорезе 3. дарсонвализации 4. диадинамотерапии 15. Основные группы физических упражнений в ЛФК: 1. гимнастические и спортивно-прикладные 2. терренкур 3. шейпинг 4. упражнения на равновесие 16. Для профилактики рахита применяется: 1. ИКЛ 2. УВЧ-терапия 3. общее УФО 4. электрофорез 17. При наличии ссадины, царапины в области заложения электродов при гальванизации необходимо: 1. отменить процедуру 2. провести процедуру, обработав ссадину йодом 3. провести процедуру, изолировав ссадину клеенкой 4. изменить методику воздействия 18. Выносливость организма могут тренировать: 1. бег 2. дыхательные упражнения 3. перебрасывание мяча 4. изометрические упражнения 19. Терренкур – это: 1. лечение дозированным восхождением 2. ходьба по трафарету 3. ходьба перед зеркалом 4. прогулки по ровной местности 20. Показанием для лечебной физкультуры является: 1. врожденная мышечная кривошея 2. гангрена 3. высокая лихорадка 4. кровотечение 21. Корригирующая ходьба применяется при: 1. косолапости 2. пневмонии 3. бронхите 4. язвенной болезни желудка 22. Целесообразнее укреплять мышцу, выпрямляющую позвоночник: 1. стоя 2. сидя на полу 3. лежа на животе 4. лежа на спине 23. Вспомогательным приемом поглаживания является: 1. глажение 2. надавливание 3. плоскостное поглаживание 4. обхватывающее поглаживание 24. Основным приемом разминания является: 1. валяние 2. сдвигание 3. непрерывистое разминание 4. встряхивание 25. Образование костной мозоли ускоряет: 1. поглаживание 2. растирание 3. разминание 4. вибрация Нервные болезни 1. Причина геморрагического инсульта 1. ревматизм 2. сахарный диабет 3. шейный остеохондроз 4. гипертоническая болезнь 2. Менингеальный симптом — это 1. симптом Бабинского 2. ригидность мышц затылка 3. симптом "свисающей головы" 4. симптом Чураева 3. Сознание больного при геморрагическом инсульте 1. сохранено 2. утрачено на короткое время 3. утрачено на длительное время (кома) 4. изменено по типу сумеречного 4. При транспортировке больного с геморрагией в мозг необходимо 1. 2. 3. 4. убрать из-под головы подушку приподнять ноги часто менять положение головы и туловища избегать изменений положения головы 5. Приступообразные боли в одной половине лица, иногда со слезотечением, выделением слизи из носа, слюнотечением, возникают при 1. неврите лицевого нерва 2. невралгии тройничного нерва 3. шейном остеохондрозе 4. опухоли головного мозга 6. Симптом "заячий глаз", сглаженность лобных и носогубной складок на пораженной стороне, перекос рта в здоровую сторону характерны для 1. опухоли головного мозга 2. энцефалита 3. неврита лицевого нерва 4. острого нарушения мозгового кровообращения 7. Для центрального (спастического) паралича характерно 1. снижение сухожильных рефлексов 2. атрофия мышц 3. наличие патологических рефлексов 4. снижение мышечного тонуса 8. Для периферического (вялого) паралича характерно 1. повышение сухожильных рефлексов 2. наличие патологических рефлексов 3. атрофия мышц 4. повышение мышечного тонуса 9. Гемипарез — это нарушение двигательной функции в 1. обеих ногах 2. одной руке 3. одной ноге 4. руке и ноге с одной стороны 10. Невралгия — это 1. воспаление нерва 2. повреждение нерва 3. боль по ходу нерва 4. атрофия нерва 11. Неврит — это 1. воспаление нерва 2. разрыв нерва 3. боль по ходу нерва 4. атрофия нерва 12. Доказательное исследование, позволяющее поставить диагноз менингита 1. увеличение СОЭ крови 2. лейкоцитоз крови 3. изменение ликвора 4. лимфопения крови 13. Основной симптом миастении 1. судороги 2. мышечная утомляемость 3. головная боль 4. тремор кистей 14. Для болезни Паркинсона характерно 1. умственная деградация 2. нарушение координации 3. тремор кистей 4. параличи конечностей 15. При геморрагическом инсульте необходимо 1. придать больному положение с опущенным головным концом 2. приложить на голову пузырь со льдом 3. повернуть больного на бок 4. придать больному полусидячее положение 16. Нарастающие, упорные головные боли распирающего характера и явления застоя на глазном дне характерны для 1. опухоли головного мозга 2. энцефалита 3. менингита 4. рассеянного склероза 17. Характерный признак невралгии тройничного нерва 1. приступообразные боли в одной половине лица 2. ригидность затылочных мышц 3. рвота 4. отсутствие складок на лбу при поднимании бровей 18. Односторонний паралич мышц лица: открытый глаз, слезотечение из него, опущен угол рта, не поднимается бровь, это поражение: 1. тройничного нерва 2. лицевого нерва 3. седалищного нерва 4. блуждающего нерва 19. Ощущение "треска" в шее при поворотах головы характерно для 1. 2. 3. 4. менингита остеохондроза энцефалита опухоли головного мозга 20. Патологические рефлексы характерны для 1. периферического (вялого) паралича 2. центрального (спастического) паралича 3. менингита 4. энцефалита Психические болезни с основами наркологии 1. Повышенное стремление к деятельности характерно для 1. маниакальной фазы маниакально-депрессивного психоза 2. депрессивной фазы маниакально-депрессивного психоза 3. эпилепсии 4. кататонического синдрома 2. Алкоголизм – это болезнь, проявляющаяся прежде всего: 1. патологическим складом характера 2. патологическим влечением (зависимостью) к спиртному 3. суицидальными тенденциями 4. неправильным поведением 3. Основной признак неврастении 1. истерический припадок 2. раздражительная слабость 3. навязчивые страхи 4. сумеречное состояние 4. Для купирования маниакального возбуждения применяют 1. аминазин 2. димедрол 3. кофеин 4. церебролизин 5. Наиболее общий симптом шизофрении 1. отгороженность, отрыв от реальности, погружение в мир собственных переживаний 2. маниакальное возбуждение 3. отвлекаемость 4. амбулаторного автоматизма 6. Психогении — заболевания, возникающие под влиянием 1. тяжелых травм головного мозга 2. психической травмы 3. инфекций головного мозга 4. алкогольной интоксикации 7. Отсутствие воспоминаний у больного на какой-то период времени называется: 1. гипомнезией 2. парамнезией 3. амнезией 4. деменцией 8. Общий симптом инволюционных (предстарческих) психозов 1. зрительные галлюцинации 2. чувство тревоги 3. эмоциональная тупость 4. повышенное настроение 9. Повышенное настроение, ускоренный темп мышления, повышенная деятельность характеризуют синдром 1. депрессивный 2. тревожно-депрессивный 3. маниакальный 4. судорожный 10. При ипохондрическом бреде больной считает, что 1. у него тяжелая болезнь 2. его обворовывают 3. он преступник 4. его хотят отравить 11. Расстройства восприятия — это 1. судороги 2. галлюцинации 3. бред 4. делирий 12. Дромомания (влечение к бродяжничеству) — это расстройство 1. памяти 2. эмоций 3. волевой сферы 4. депрессия 13. Основой слабоумия является 1. грубые органические изменения клеток головного мозга 2. функциональные расстройства высшей нервной деятельности под влиянием внешних факторов (стресс) 3. стойкая дисгармония эмоционально-волевых сторон психики 4. хроническая соматическая патология 14. Деменция — это 1. острый психоз 2. тоскливое, "угнетенное" настроение 3. слабоумие, приобретенное в процессе болезни 4. врожденное слабоумие 15. Галлюцинации — это 1. чувственное восприятие при отсутствии соответствующего внешнего объекта 2. искаженное восприятие реально существующего раздражителя 3. окружающие предметы видятся удвоенными 4. выпадение половины поля зрения 16. Препарат, обладающий антипсихотическим действием: 1. кофеин 2. галоперидол 3. димедрол 4. папаверин 17. Показанием для госпитализации в психиатрическую больницу без согласия является 1. маниакальное состояние без склонности к агрессии 2. антиобщественное поведение психически больного 3. неврозы 4. врожденное слабоумие 18. Состояние выключения сознания 1. кома 2. делирий 3. сумеречное помрачение сознания 4. онейроид 19. Препарат для купирования возбуждения — раствор 1. 0,5% седуксена 2. 1% димедрола 3. 20% магния сульфат 4. 50% анальгина 20. Расстройства характерные для психоза 1. галлюцинации 2. тревога 3. страх 4. сонливость Экономика и управление здравоохранением 1. По определению Всемирной организации здравоохранения, здоровье - это: 1. отсутствие болезней 2. нормальное функционирование систем организма 3. состояние полного физического, духовного и социального благополучия, а не только отсутствие болезней или физических дефектов 4. состояние организма человека, когда функции его органов и систем уравновешены с внешней средой и отсутствуют какие-либо болезненные изменения 2. Ведущий критерий общественного здравоохранения: 1. демографические показатели 2. заболеваемость населения 3. физическое развитие 4. инвалидность здоровья для практического 3. Наибольшее влияние на формирование здоровья населения оказывает: 1. генетический риск 2. окружающая среда 3. образ жизни населения 4. уровень и качество медицинской помощи 4. Младенческая смертность — это смертность детей: 1. до 14 лет 2. до 4 лет 3. на первом году жизни 4. на первом месяце жизни 5. Материнской смертностью является 1. смертность беременных, рожениц и родильниц 2. смертность беременных, рожениц и родильниц, в том числе в течение одного месяца после родов 3. смертность беременных, рожениц и родильниц, в том числе в течение 42 дней после родов 4. смертность беременных, рожениц и родильниц, в том числе в течение 6 месяцев после родов 6. Обязательной государственной регистрации подлежат показатели: 1. демографические (количество рождений, смертей) 2. заболеваемости 3. физического развития 4. инвалидности 7. В структуре причин инвалидности детей ведущее место занимают: 1. врожденные аномалии 2. последствия травм и отравлений 3. психические заболевания, в том числе умственная отсталость 4. заболевания нервной системы и органов чувств, в т.ч. детский церебральный паралич 8. В настоящее время в Российской федерации принята модель здравоохранения: 1. государственная 2. бюджетно-страховая 3. частная 4. смешанная 9. Из фондов медицинского страхования финансируется: 1. развитие материально-технической базы здравоохранения 2. подготовка медицинских кадров и научные исследования 3. медицина катастроф 4. оказание гарантированных видов медицинской помощи по программе обязательного медицинского страхования 10. Гарантированные виды медицинской помощи оказываются при страховании: 1. обязательном медицинском 2. добровольном медицинском 3. возвратном 4. социальном 11. Основным элементом базовой программы обязательного медицинского страхования является 1. первичная медико-санитарная помощь 2. стационарная хирургическая помощь 3. родовспоможение 4. профилактическая работа со здоровым взрослым населением 12. Целью аккредитации медицинского учреждения является: 1. защита интересов потребителя медицинских услуг 2. определение объема медицинской помощи 3. установление соответствия стандартам качества медицинской помощи 4. оценка степени квалификации медицинского персонала 13. Аккредитации и лицензированию прежде всего подлежат учреждения определенной формы собственности 1. государственной 2. региональной 3. частной 4. муниципальной 14. Лицензирование медицинского учреждения означает: 1. определение видов и объема медицинской помощи ЛПУ 2. выдачу документов на право заниматься определенным видом лечебно-профилактической деятельности 3. определение соответствия качества медицинской помощи установленным стандартам 4. оценку степени квалификации медицинского персонала 15. Совершенствование медицинской помощи населению РФ на современном этапе связано с развитием: 1. стационарной помощи 2. медицинской науки 3. сельского здравоохранения 4. первичной медико-санитарной помощи 16. Новый тип учреждений здравоохранения 1. участковая больница 2. больница сестринского ухода 3. городская поликлиника 4. многопрофильный стационар 17. Профилактическая работа амбулаторно-поликлинических учреждений заключается в организации: 1. дневных стационаров 2. диспансеризации населения 3. терапевтической помощи в поликлинике и на дому 4. реабилитационной работы 18. Диспансеризация - это метод: 1. выявления острых и инфекционных заболеваний 2. активного динамического наблюдения за состоянием здоровья определенных контингентов с целью раннего выявления и оздоровления больных 3. наблюдения за состоянием окружающей среды 4. оказания неотложной помощи 19. Средние медицинские работники имеют право нетрудоспособности единолично и единовременно на срок: 1. до 3 дней 2. до 5 дней 3.до 7 дней 4. до 10 дней выдавать 20. В России в период до 1994 года действовала система здравоохранение 1. страховая 2. частная 3. государственная листок 4. смешанная 21. Документ, являющийся гарантией получения бесплатной медицинской помощи при бюджетно-страховой медицине: 1. паспорт 2. страховой полис 3. медицинская карта амбулаторного больного 4. медицинская карта стационарного больного 22. Амбулаторно-поликлинические учреждения оказывают населению помощь: 1. социальную 2. первичную лечебно-профилактическую 3. санитарно-противоэпидемическую 4. стационарную 23. Амбулаторную акушерско-гинекологическую помощь оказывают: 1. родильные дома 2. диспансеры 3. женские консультации, фельдшерско-акушерские пункты 4. центры планирования семьи 24. Фельдшерско-акушерские пункты оказывают помощь: 1. специализированную медицинскую 2. санитарно-противоэпидемическую 3. доврачебную медицинскую 4. социальную 25. Организация фельдшерско-акушерских пунктов способствует: 1. улучшению качества медицинской помощи сельским жителям 2. приближению медицинской помощи к населению 3. обеспечению сельского населения специализированными видами 4. обеспечению населения квалифицированной медицинской помощью 26. Педиатрическую помощь детям оказывают: 1. медико-санитарные части 2. детские поликлиники и стационары 3. детские учебно-воспитательные учреждения 4. центры роспотребнадзора 27. Особенностью детской поликлиники является наличие: 1. специализированных кабинетов 2. школьно-дошкольного отделения 3. отделения функциональной диагностики 4. лаборатории 28. Особенностью оказания медицинской помощи женщинам и детям является: 1. массовость 2. общедоступность 3. ярко выраженная профилактическая направленность 4. профессионализм медицинских работников 29. Профилактическая направленность является ведущей в деятельности учреждений: 1. сельского здравоохранения 2. амбулаторно-поликлинического звена 3. роспотребнадзора 4. скорой и неотложной помощи 30. Задачей первичной профилактики является: 1. ранняя диагностика заболеваний 2. предупреждение рецидивов и осложнений 3. оздоровление окружающей среды 4. гигиеническое воспитание населения 31. Последипломное обучение медицинских кадров проводится не реже 1 раза: 1. в 3 года 2. в 5 лет 3. в 7 лет 4. в 10 лет 32. Дневной стационар является подразделением: 1. Женской консультации 2. Родильного дома 3. Территориального медицинского объединения 33. Основным организационным принципом работы учреждений охраны материнства и детства является: 1. принципы ОМС 2. принципы преемственности 3. диспансеризации 4. участковость 34. Основные функции менеджмента: 1. планирование, организация, определение целей 2. планирование, определение задач, контроль, коммуникация 3. планирование, определение задач, целей 4. планирование, организация, мотивация, контроль. 35. Основой исходной идеей, лежащей в основе маркетинга, является идея: 1. человеческих нужд; 2. рынка; 3. сбыта; 4. сделки. 36. Маркетинг изучает процесс : 1. обмена 2. самообеспечения 3. наследования 4. дарения 37. Условием функционирования рынка покупателя является: 1. превышение спроса над предложением 2. превышение предложения над спросом 3. рост удельного веса государственного сектора в экономике 38. На рынке медицинских услуг основным объектом купли-продажи выступает: 1. труд медицинских работников 2. медицинская услуга 3. здоровье населения 4. здоровье медицинских работников 39. Предметом экономики здравоохранения является: 1. оказание медицинской помощи населению 2. финансовые потоки 3. потоки материальных, трудовых, финансовых ресурсов 4. уменьшение трудопотерь на производстве 40. В системе здравоохранения существуют методы ценообразования 1. ценностный 2. следования за конкурентом 3. затратный 4. все вышеперечисленное 41. Факторы, влияющие на формирование цен, называются: 1. ценообразующие 2. регулирующие 3. рыночные 4. ценовая политика 42. Субъект управления ЛПУ включает следующие уровни аппарата управления: 1. главный врач, со своими специальными службами 2. заместитель главного врача 3. старшие медицинские сестры отделений 4. медицинские сестры отделений 43. Обязательное медицинское страхование является: 1. прибыльным 2. бесприбыльным 3. затратным 4. возвратным 44. Основой для планирования здравоохранения в условиях перехода к рыночным отношениям являются, данные о: 1. потребности в лечебно-профилактическом обслуживании 2. спросе населения на медицинскую помощь 3. потребности в диагностической помощи 4. балансе потребности и спроса на медицинские услуги 45. В условиях медицинского страхования медицинского финансируется из средств: 1. бюджетов всех уровней 2. фондов ОМС 3, платежей на обязательное медицинское страхование 4. всех вышеперечисленных источников учреждения 46. В учреждении здравоохранения оцениваются виды эффективности оздоровительной работы: 1. социальная, медицинская, общая 2. социальная, экономическая, общая 3. социальная 4. экономическая 47. В мире существуют следующие виды экономических моделей: 1. государственная 2. рыночная 3. медицинское страхование 4. все вышеперечисленное 48. В структуре коечного фонда родильного дома, наибольший удельный вес занимают койки отделения: 1. физиологического 2. обсервационного 3. патологии беременности 4. терапевтического 49. Главный принцип диспансеризации беременных 1. проведение общественной профилактики 2. дифференцированное обслуживание 3. активное выявление гинекологических заболеваний 4. проведение специфической профилактики 50. Источником средств обязательного медицинского страхования являются: 1. обязательные отчисления из фонда заработной платы, внебюджетные средства 2. обязательные отчисления из фонда заработной платы 3. 3. обязательные отчисления из фонда заработной платы, бюджет соответствующего уровня внебюджетные средства 4. обязательные отчисления соответствующего уровня из фонда заработной платы, Кожные и венерические болезни Выберите несколько правильных ответов 1. Настоящие проблемы пациента при первичном сифилисе 1. чувство страха 2. усиление нарушения самочувствия 3. высыпания на коже 4. нарушение целостности кожных покровов 5. невозможность половых контактов 6. чувство стыда перед семьей 7. беспокойство за здоровье семьи 2.Потенциальные проблемы больного первичным сифилисом 1. невозможность половых контактов 2. высыпания на коже 3. выпадение волос 4. осиплость голоса 5. разрушение костей 6. чувство страха 7. поражение внутренних органов 8. изменения психики 2. Настоящие проблемы пациента с третичным сифилисом 1. паралич 2. самоизоляция 3. разрушение костей 4. смерть 5. сильные невралгические боли 6. поражения внутренних органов 7. расстройства психики 3. Потенциальные проблемы пациента с третичным сифилисом 1. расстройства психики 2. паралич 3. разрушение костей 4. смерть 5. сильные невралгические боли Дополните: 4. Розеола - это ________ розового цвета. 5. Меланин образуется в клетках ______ слоя эпидермиса. бюджет Установите правильную последовательность действий: 6. Действия медицинской сестры кабинета КВД при установлении диагноза «микроспория» 1. заполнить экстренное извещение в 3-х экземплярах после установления врачом диагноза 2. написать направление на амбулаторное лечение 3. записать случай заболевания в журнал учета больных грибковым заболеванием 4. завести амбулаторную карточку 5. написать направления в лабораторию 6. взять патологический материал для исследования Выберите номер правильного ответа: 7. Придатки кожи 1. ногти, сальные железы, волосы, коллагеновые волокна 2. потовые железы, ногти, волосы 3. потовые железы, сальные железы, ногти, волосы 4. ногти, волосы, потовые железы, меланин 8. Первичные морфологические элементы сыпи 1. везикула, язва, волдырь, узел 2. пустула, эрозия, язва, волдырь 3. пятно, везикула, пустула, бугорок 4. язва, бугорок, везикула, пятно 9. Первичные полостные морфологические элементы 1. волдырь, пустула 2. волдырь, везикула 3. везикула, пустула 4. волдырь, вегетация 10.Первичный морфологический элемент с серозным содержимым 1. пустула 2. везикула 3. волдырь 4. папула 11.Первичный морфологический элемент с гнойным содержимым 1. пустула 2. волдырь 3. папула 4. везикула 12.Глубокие первичные морфологические элементы 1. папула, узел, бугорок 2. язва, бугорок, пустула 3. узел, волдырь, язва 4. узел, бугорок 13.Вторичные морфологические элементы сыпи 1. расчесы, трещины, язвы, эрозии, вегетации 2. язвы, эрозии, пятна, бугорки 3. везикулы, пустулы, волдыри 4. вегетации, язвы, эрозии, узлы 14.Наружное лекарственное средство, применяемое при островоспалительных заболеваниях кожи с явлениями мокнутия 1. салициловая мазь 2. раствор фурацилина в виде примочки 3. присыпка 4. болтушка 15.Лекарственная форма, применяемая при зудящих дерматозах без мокнутия 1. водный раствор антисептика 2. болтушка 3. паста 4. аэрозоль 16.Результат разрешения бугорка 1. пятно 2. вегетация 3. атрофический рубец 17.Средство, обладающее антисептическим действием 1. глицерин 2. анилиновый краситель 3. тальк 4. анестезин 18.Основные осложнения наружной кортикостероидной терапии 1. атрофия кожи, гипертрихоз, стрии 2. телеангиоэктазии, стрии, атрофия кожи 3. акне, гипертрихоз, атрофия кожи 4. гипертрихоз, атрофия кожи, акне, телеангиоэктазии 19.При старении кожи происходит 1. изменение биохимического состава кожи, снижение активности ферментов в эпидермисе, усиление активности ферментов в дерме и повышение содержания в коже кальция и калия 2. снижение активности ферментов в эпидермисе, повышение содержания в коже 3. кальция и калия 4. усиление активности ферментов в дерме и повышение содержания в коже кальция и 5. калия 6. повышение содержания в коже кальция и калия, изменение биохимического состава 7. кожи 20.Заболевание, при котором чаще встречается белый дермографизм 1. крапивница 2. экзема 3. атопический дерматит 4. аллергический дерматит 21.Заболевание, которое часто сочетается с атопическим дерматитом 1. пиелонефрит 2. бронхиальная астма 3. язвенная болезнь желудка 4. холецистит 22.Морфологический элемент, характерный для интенсивного зуда 1. экскориация 2. эрозия 3. везикула 4. папула 23.Лекарственная форма, применяемая при микробном процессе на слизистых 1. водные дезинфицирующие растворы 2. спиртовые дезинфицирующие растворы 3. пластыри 4. пасты 24.Морфологический элемент, характерный для крапивницы 1. бугорок 2. волдырь 3. узел 4. гнойничок 25.Лекарственная форма, применяемая при хронической экземе 1. болтушка 2. примочка 3. присыпка 4. мазь 26.Лекарственные средства, которые назначают больному с синдромом Лайелла 1. 2. 3. 4. витамины антибиотики кортикостероиды сульфаниламиды 27.Причина появления токсикодермии 1. трение, давление 2. травма 3. прием внутрь лекарств 4. высокие и низкие температуры 28.Клинические признаки, характерные для простого контактного дерматита 1. четкие границы 2. нечеткие границы 3. распространение за пределы действия раздражителя 4. отсутствие субъективных ощущений 29.Первичный морфологический элемент при пиодермии 1. пузырек 2. пустула 3. волдырь 4. пятно 30.При кольцевидном импетиго назначаются 1. антибиотики 2. анилиновые красители и мази с антибиотиками 3. сульфаниламидные препараты 4. мази с антибиотиками 31.Стафилококковые заболевания, которые встречаются чаще у детей грудного возраста 1. фолликулит 2. фурункул 3. множественные абсцессы (псевдофурункулез) 4. карбункул 33. Глубокое стрептококковое поражение кожи 1. стрептококковое импетиго 2. вульгарное импетиго 3. простой лишай 4. эктима 34. 1. 2. 3. 4. Исследование, которое необходимо провести больному фурункулезом рентгенография легких исследование крови на сахар обследование на гельминтоз анализ желудочного сока 35. Локализация фурункула, требующая немедленной госпитализации пациента 1. задняя поверхность шеи 2. лицо 3. кожа живота 4. пояснично-крестцовая область 36. Заболевание, при котором основным морфологическим элементом является фликтена 1. вульгарный сикоз 2. рожа 3. фолликулит 4. вульгарное импетиго 37. При рупии больному назначаются 1. повязки с анилиновыми красителями 2. примочки с 2% раствором борной кислоты 3. мази с антибиотиками 4. влажно-высыхающие повязки 38. 1. 2. 3. 4. При гидрадените необходимо назначить антибиотики и повязку с чистым ихтиолом повязку с анилиновыми красителями холод примочки с 2% раствором борной кислоты 39. При наружном лечении пиодермии не применяют 1. дезинфекции кожи в очаге 2. дезинфекции кожи вокруг очага 3. бритье волос 4. удаления корок и дезинфекции белья 40. Основной морфологический элемент при чесотке 1.гнойничок 2.парные везикулы 3.бугорок 4.эритема 41. Наиболее характерный типичный симптом чесотки 1.полиаденит 2.инфильтрация в очагах 3.зуд в вечернее и ночное время 4.экзематизация 42. Наиболее частое осложнение чесотки 1.рубцы 2.сепсис 3.вторичная пиодермия 4.алопеция 43. Наиболее типичная локализация чесотки у взрослых 1.волосистая часть головы 2.межпальцевые складки кистей 3.ладони 4.подошвы 44. Для лечения чесотки применяют 1.20% мазь бензилбензоата 2.стероидные мази 3.обработку антисептическими растворами 4.ихтиол 45. Для лечения педикулеза используют: 1.20% мазь бензилбензоата 2.«Ниттифор» 3.ланолиновый крем 4.«Нитрофунгин» Комплекс противоэпидемических мероприятий при чесотке 1. изоляция и полноценное лечение больных, наблюдение за контактными 45 дней, заключительная и текущая дезинфекция в очаге 2. изоляция и полноценное лечение больных, наблюдение за контактными 45 дней, периодические профилактические осмотры в организованных коллективах 3. санитарное просвещение, периодические профилактические осмотры в 4. организованных коллективах, заключительная дезинфекция в очаге 4. изоляция и полноценное лечение больных, наблюдение за контактными 45 дней, заключительная и текущая дезинфекция в очаге, санитарное просвещение 47. Противочесоточная обработка кожи бензилбензоатом включает в себя 1. 1 ,4 день - мытье и намазывание, а в течении 4-х дней - подмазывание 2. 3 дня мытье и намазывание, на 4-й день - мытье 3. 7 дней намазывание мази, на 8-й день - мытье 4. I, 2 день - мытье и намазывание, на 3-й день – мытье 46. 48. Действия медицинской сестры при обнаружении больного чесоткой в детском коллективе 1. отправление экстренное направления в СЭС (эпидемиологический отряд), осмотр детей, заключительная и текущая дезинфекция в очаге 2. осмотр детей, заключительная и текущая дезинфекция в очаге 3. осмотр детей, заключительная и текущая дезинфекция в очаге, изоляция и лечение больных 4. отправление экстренное направления в СЭС (эпидемиологический отряд), заключительная и текущая дезинфекция в очаге 49. Неправильные действия медицинской сестры при проведении у больного чесоткой лечения по методу Демьяновича 1. вначале последовательно втирают 60% тиосульфат натрия 2. после обсыхания втирают 6% раствор соляной кислоты 3. после окончания втирания соляной кислотой больной принимает душ и надевает чистое белье 4. после обсыхания пациент надевает чистое белье и не моется трое суток 50. Методы лабораторной диагностики не применяются для обнаружения чесотки 1. серологические пробы 2. вскрытие высыпных узелков иглой и микроскопия их содержимого 3. биопсия эпидермиса 4. проба с красителями и молочной кислотой 51. Характерные симптомы чесотки 1. Арди-Горчакова и Михаэлиса 2. Кебнера и триада Ауспитца 3. Михаэлиса и Кебнера 4. Арди-Горчакова и триада Ауспитца 52. Характерный признак контагиозного моллюска 1. гиперкератоз 2. рубцевание 3. пузырьки 4. узелок с пупкообразным вдавлением 53. Остроконечные кондиломы передаются 1. укусами насекомых 2. воздушно-капельным путем 3. половым путем 4. при рукопожатии 54. Заболевание, возбудитель которого находится в нервных ганглиях 1. экзема 2. стрептодермия 3. опоясывающий лишай 4. псориаз 55. Заболевание, которое лечится методом криодеструкции 1. микроспория 2. бородавка 3. гидраденит 4. токсикодермия 56. Препарат, который не используется для наружного лечения герпес инфекции 1. гормональная мазь 2. мазь «Ацикловир» 3. мазь «Зоверакс» 4. противовирусный спрей 57. Приоритетная проблема пациента при опоясывающем лишае 1. боль по ходу нервов 2. головная боль 3. сыпь 4. отек в очаге поражения 58. Заболевание кожи, при котором необходимо изолировать детей из детского учреждения 1. контагиозный моллюск 2. экзема 3. атопический дерматит 4. псориаз 59. Метод лечения, который наиболее эффективен в отношении контагиозного моллюска 1. механическое удаление узелков с помощью пинцета 2. срезание скальпелем узелков 3. нанесение химических веществ 4. перевязывание узлов у основания 60. Наиболее характерная локализация высыпаний при псориазе 1. лицо 2. стопы 3. сгибательные поверхности конечностей 4. разгибательные поверхности конечностей 61. Наиболее характерная локализация высыпаний при красном и плоском лишае 1. лицо 2. предплечья, голени и слизистые 3. сгибательные поверхности конечностей 4. разгибательные поверхности конечностей 62. Инсоляция имеет значение в возникновении 1. фурункулеза 2. красной волчанки 3. чесотки 4. гонореи 63. После нанесения масла на элементы сыпи при красном плоском лишае наблюдается 1. сетка Уикхема 2. феномен Кебнера 3. симптом Бенье-Мещерского 4. симптом Никольского 64. Поражение суставов и ногтевых пластинок наблюдается при 1. экземе 2. псориазе 3. токсикодермии 4. нейродермите 65. При псориазе противопоказан прием 1. алкоголя и антибиотиков 2. седативных и антигистаминных препаратов 3. алкоголя и седативных препаратов 4. антибиотиков и седативных препаратов 66. Развитию полной картины системной склеродермии предшествуют 1. снижение аппетита и падение веса 2. общая слабость и быстрая утомляемость при привычной физической нагрузке 3. периодические боли в крупных и мелких суставах и тянущие боли в мышцах по 4. ночам 5. снижение аппетита и падение веса, общая слабость и быстрая утомляемость при привычной физической нагрузке, периодические боли в крупных и мелких суставах и тянущие боли в мышцах по ночам 67. Феномен, характерный для псориаза и красного плоского лишая 1. Никольского 2. Бенье-Мещерского 3. Поспелова 4. Кебнера 68. Фунгицидными свойствами не обладает 1. адреналин 2. микосептин 3. формалин 4. перекись водорода 69. Для наружного лечения микозов применяется 1. ксероформ 2. деготь 3. йод 4. фунгицидная мазь 70. Профилактика грибковых заболеваний кожи включает 1. выявление источников заражения, их изоляцию и дезинфекцию помещений 2. обследование контактов, выявление источников заражения, их изоляцию и дезинфекцию помещений 3. ветеринарный надзор за животными, выявление источников заражения, их изоляцию и дезинфекцию помещений 4. периодический медицинский осмотр персонала, подверженного грибковым заболеваниям (детские и бытовые учреждения), выявление источников заражения, их изоляцию и дезинфекцию помещений, обследование контактов, ветеринарный надзор за животными 71. Ребенок, лечившийся по поводу микроспории волосистой части головы, может посещать школу после 1. одного отрицательного анализа 2. второго отрицательного анализа 3. третьего отрицательного контрольного анализа 4. сразу после окончания лечения 72. Заболевание, которое относится к группе кератомикозов 1. онихомикоз 2. паховая эпидермофития 3. разноцветный лишай 4. микроспория 73. Наиболее важный клинический признак микроспории волосистой части головы 1. корочка 2. обломанные волосы 3. гиперемия 4. шелушение 74. Самый быстрый способ подтверждения диагноза микроспория волосистой части головы 1. бактериальный посев 2. люминесцентная диагностика лампой Вуда 3. анализ крови 4. анализ чешуек волос на грибы 75. Материал для исследования на гонококки и трихомонады у женщин не следует брать из 1. 2. 3. 4. уретры прямой кишки цервикального канала предстательной железы 76. Гонорейный уретрит у мужчин не осложняется 1. простатитом 2. эпидидимитом 3. стриктурами (сужением) уретры 4. эндоцервицитом 77. Применение пирогенала противопоказано 1. при гонорее 2. при пиодермии 3. при беременности 4. при псориазе 78. Основной симптом гонореи 1. гипертермия 2. зуд гениталий 3. нарушение сна 4. гноетечение из уретры 79. Пенистые выделения из влагалища характерны для 1. сифилиса 2. гонореи 3. трихомониаза 4. лобкового педикулеза 80. Основные проявления острой неосложненной гонореи у женщин 1. уретрит, эндоцервицит 2. уретрит, эндометрит 3. уретрит, аднексит 4. уретрит, пельвиоперитонит 81. Методы лабораторной диагностики для подтверждения урогенитального трихомониаза 1. РИФ, культуральный, микроскопия нативного препарата 2. РПГА, РИФ, ИФА 3. РИБТ, РИФ, культуральный 4. ИФА, культуральный, микроскопия нативного препарата 82. Виды профилактики ИППП 1. первичная, вторичная и индивидуальная 2. первичная и вторичная 3. индивидуальная 4. социальная и индивидуальная 83. Начало вторичного периода сифилиса с момента заражения 1. через 1-2 месяца 2. через 2-3 месяца 3. через 3-4 месяца 4. через 4-5 месяцев 84. Высыпания, характерные для вторичного свежего сифилиса 1. гуммы и буллы 2. розеолы 3. эрозии и язвы 4. пустулы 85. Возможность удлинения инкубационного периода сифилиса 1. при лечении противовирусными препаратами 2. при сопутствующих инфекционных заболеваниях 3. при лечении антибиотиками сопутствующих заболеваний 4. при биполярном расположении твердых шанкров 86. Период, когда классические серологические реакции положительными после образования твердого шанкра 1. через 5 -7дней 2. через 10 дней 3. через 2-4 недели 4. через 6-7 недель 87. Для первичного периода сифилиса не характерно 1. твердый шанкр 2. региональный лимфаденит 3. отрицательные серологические реакции 4. широкие кондиломы 88. Атипичный твердый шанкр 1. фимоз 2. парафимоз 3. фагеденизм 4. индуративный отек 89. Инкубационный период сифилиса в среднем составляет 1. 20-40 дней 2. 10 дней 3. месяц 4. 3 месяца 90. К атипичным шанкрам не относится становятся 1. шанкр-амигдалит 2. шанкр-панариций 3. индуративный отек 4. парафимоз 91. Рубцы, характерные для третичного сифилиса (после гумм) 1. келоидные 2. звездчатые 3. втянутые 4. поверхностные 92. Период возникновения проявлений позднего врожденного сифилиса 1. от 3-х до 4-х лет 2. от 4 до 17 лет 30 3. от 20 до 30 лет 4. после 30 лет 93. Период возникновения проявлений раннего врожденного сифилиса 1. от 1 года до двух лет 2. в 2-3 года 3. в 3-4 года 4. в 4-5 лет 94. Срок беременности, когда инфицируется плод у больной сифилисом 1. на 1-2 месяце 2. на 3 месяце 3. на 4-5 месяце 4. на 8-9 месяце 95. Достоверные признаки позднего врожденного сифилиса 1. специфическая инфильтрация 2. триада Гетчинсона 3. псевдопаралич Парро 4. сифилитические папулы 96. Для врожденного сифилиса детей раннего возраста характерно 1. 2. 3. 4. сифилитическая пузырчатка псевдопаралич Парро диффузная инфильтрация ягодиц высыпания вокруг естественных отверстий Установите соответствие: 97. Заболевание: 1. вульгарные бородавки капусты 2. остроконечные кондиломы 3. опоясывающий лишай Патологические изменения: А. образования на коже в виде цветной Б. гипохромные пятна В. творожистые выделения 4. контагиозный моллюск Г. эрозии и пузырьки Д. узлы с узким основанием Е. эпидермальные папулы Ж. некроз подлежащих тканей 3. хроническое воспаление Ответ: 1 ______ , 2 _ , 3 , 4_. 98. Разновидности сифилиса: 1. 2. 3. 4. Симптомы: ранний врожденный сифилис первичный сифилис третичный сифилис поздний врожденный сифилис 99. Заболевание: 1. 2. 3. 4. А. регионарный лимфаденит Б. триада Гетчинсона В. сифилитическая пузырчатка Г. гумма Д. твердый шанкр Е. поражение ЦНС Ж. «старческий» вид кожи З. саблевидные голени Применяемое лечебное средство: стрептодермия онихомикоз чесотка фурункул А. кератолитические средства Б. по методу Демьяновича В. аутогемотерапия Д. лепешки с ихтиолом Е. мазь бензилбензоата Ж. антибиотик З. антимикотик Ответ: 2 _____ , 3 _ , 4_ 100. Группа заболеваний: изменений: Стрептодермия Стафилодермия содержимым Особенности патологических А. Вовлечение в процесс придатков кожи Б. Образование пузырей с серозным В. Образование густого желто-зеленого гноя Г. Внезапность развития процесса Ответ: 1_____, 2_______ Инфекционные болезни Выберите правильный ответ 1. Положение больного для люмбальной пункции: 1. лёжа на боку 2. лёжа на животе 3. сидя 4. стоя 2. Локализованная форма менингококковой инфекции: 1. носителство 2. менингококкемия 3. артрит 4. менингит 3. Характерный признак менингококкемии: 1. геморрагическая сыпь 2. головная боль 3. насморк 4. повышение АД 4. При подозрении на менингококковую инфекцию необходимо провести посев: 1. слизи из носоглотки 2. слизи из зева 3. мокроты 4. испражнений 5. Приоритетная проблема при малярии: 1. сухой кашель 2. лихорадка 3. частый жидкий стул 4. боль в животе 6. Толстая капля крови берется при подозрении на : 1. малярию 2. грипп; 3. брюшной тиф; 4. дизентерию 7. Вертикальный механизм передачи ВИЧ-инфекции чаще всего реализуется: 1. при грудном вскармливании 2. в первом триместре беременности 3. во второй половине беременно 4. в родах 8. Дети, рождённые от инфицированных вирусом гепатита В матерей, вакцинируются по схеме: 1. 0-1-6 месяцев 2. 0-1-2-12 месяцев 3. 0-3-6 месяцев 4. 0-7-21 день 9. Переносчиком при чуме является: 1. клещ 2. комар 3. овод 4. блоха 10. При первично-лёгочной чуме заражение происходит: 1. воздушно-капельным путём 2. пищевым путём 3. парентеральным путём 4. воздушно-пылевым путем 11. Летне-осенний подъём заболеваемости имеет: 1. дизентерия 2. грипп 3. вирусный гепатит В 4. менингококковая инфекция 12. Специфическое осложнение при брюшном тифе: 1. пневмония 2. перфорация язвы кишечника 3. паротит 4. менингит 13. При дизентерии кал имеет вид: 1. «болотной тины» 2. «ректального плевка» 3. «горохового пюре» 4. «малинового желе» 14. При холере кал имеет вид: 1. «рисового отвара» 2. «ректального плевка» 3. «малинового желе» 4. «болотной тины» 15. Боли в животе при дизентерии: 1. постоянные, ноющего характера 2. появляются только после акта дефекации 3. схваткообразные, усиливаются перед актом дефекации 4. острые, «кинжальные» 16. К группам повышенного риска заражения ВИЧ-инфекцие относятся: 1. лица, злоупотребляющие алкоголем 2. лица, имеющие случайные и множественные половые связи; 3. медицинские работники, имеющие контакт с ионизирующим излучением 4. лица, имеющие профессиональные вредности 17. С целью профилактики ВИЧ-инфекции проводят: 1. вакцинацию 2. дезинфекцию, стерилизацию медицинских инструментов 3. введение специфического иммуноглобулина 4. изоляцию пациентов 18. Путь передачи ВИЧ-инфекции: 1. воздушно-капельный 2. фекально-оральный 3. парентеральный 4. контактно-бытовой 19. Источником инфекции при холере является: 1. больной человек, бактерионоситель 2. грызун 3. вода 4. вирусоноситель 20. Акушерка по назначению врача при холере для борьбы с обезвоживанием введёт: 1. антибиотики 2. антибиотики, витамины, спазмолитики 3. солевые растворы 4. 5 % раствор глюкозы, инсулин внутривенно 21. Входные ворота при роже: 1. повреждённые кожа и слизистые оболочки 2. неповреждённая кожа 3. дыхательные пути 4. слизистая оболочка ЖКТ 22. Источник инфекции при роже: 1. больной человек и бактерионоситель 2. больные сельскохозяйственные животные 3. грызуны 4. больной человек 23. Осложнение, чаще всего развивающееся при гриппе: 1. пневмония 2. артрит 3. менингит 4. отит 24. Симптом, характерный для гриппа: 1. высокая лихорадка 2. лимфаденопатия 3. обильные выделения из носа 4. боль в горле 25. Специфическая профилактика гриппа включает: 1. изоляцию больных 2. применение вакцины 3. ношение маски 4. кварцевание помещения 26. Донор должен обязательно обследоваться на: 1. дизентерию 2. дифтерию 3. вирусный гепатит В 4. малярию 27. Срок диспансерного наблюдения после перенесённого острого вирусного гепатита В: 1. 1 год 2. 6 месяцев 3. 3 месяца 4. 1 месяц 28. Парентеральный путь передачи характерен для вирусных гепатитов: 1. А, В, С 2. А, В, Е 3. В, А, Д 4. В, С, Д 29. К группе повышенного риска заражения вирусным гепатитом С относятся: 1. беременные 2. лица, употребляющие наркотики внутривенно 3. лица, злоупотребляющие алкоголем 4. кардиологи 30. Исход хронического вирусного гепатита С: 1. холангит 2. холецистит 3. цирроз печени 4. артериальная гипертензия 31. Инкубационный период при гриппе составляет: 1. 6-8 дней 2. несколько часов-2 суток 3. 1-12 дней 4. 7 дней 32. Возбудителем инфекционного мононуклеоза является: 1. вирус Эпштейна-Барра 2. менингококк 3. стрептококк 4. бацилла 33. Источник менингококковой инфекции: 1. птицы 2. грызуны 3. крупный рогатый скот 4. больной человек 34. Отёк подкожной клетчатки шеи при токсической дифтерии зева 3-ей степени: 1. локализуется в области подчелюстных лимфатических узлов 2. доходит до середины шеи 3. распространяется до ключиц 4. спускается ниже ключиц 35. Налёты на миндалинах при распространённой дифтерии зева: 1. гнойного характера; 2. снимаются с трудом, оставляя кровоточащую поверхность; 3. снимаются легко; 4. при погружении в воду растворяются. 36. Срок медицинского наблюдения после прививки составляет не менее: 1. 2 часов 2. 6 часов 3. 1 дня 4. 3 дней 37. Кровь, предназначенная для серологического исследования, может храниться в холодильнике не более: 1. 12 часов 2. 3 суток 3. 2 суток 4. 1 суток 38. Основной метод лабораторной становить наличие возбудителя в больного: 1. биологический 2. серологический 3. бактериологический 4. кожно-аллергический диагностики, позволяющий биоматериале, взятом от 39. Материалом для серологической реакции является: 1. кровь 2. испражнения 3. моча 4. мокрота 40. Антибиотики оказывают действие на: 1. вирусы 2. гельминты 3. грибы 4. бактерии 41. Цикл развития инфекционной болезни включает периоды: 1. инкубации — продромальный — реконвалесценции 2. инкубации — продромальный — разгара — реконвалесценции 3. инкубации — реконвалесценции — разгара — продромальный 4. продромальный — разгара — реконвалесценции — инкубации 42. Источником инфекции могут быть: 1. больные люди, больные животные 2. вода 3. пищевые продукты 4. предметы окружающей обстановки 43. Механизм передачи инфекционных болезней, объединяющий воздушно-капельный и воздушно-пылевой пути: 1. трансмиссивный 2. фекально-оральный 3. аэрозольный 4. вертикальный 44. Существует специфическая профилактика вирусных гепатитов: 1. В, С, Д 2. А, В 3. С, Д 4. А, Е 45. Необычно тяжёлым течением во время беременности 1. вирусный гепатит Е 2. вирусный гепатит А 3. вирусный гепатит С 4. вирусный гепатит В отличается: 46. Очаговая текущая дезинфекция проводится: 1. в очаге в присутствии источника инфекции 2. в очаге после выздоровления больного 3. если источник инфекции не обнаружен, но возбудитель может длительно сохраняться во внешней среде 4. в случае большого числа больных 47. Вирусные гепатиты А и Е объединяют: 1. лёгкое течение 2. отсутствие осложнений 3. одинаковый механизм заражения 4. наличие вакцинации 48. В организме человека ВИЧ поражает: 1. Т-лимфциты 2. эритроциты 3. тромбоциты 4. нейтрофилы 49. Для профилактики вертикальной проводится: 1. лечение инфицированной противоретровирусными препаратами 2. текущая дезинфекция 3. вакцинация беременной 4. диетотерапия передачи ВИЧ-инфекции беременной женщины 50. Для клинической картины инфекционного мононуклеоза характерно: 1. сочетание бронхита, интоксикации и фарингита 2. сочетание интоксикации, ринита, экзантемы 3. сочетании экзантемы, артралгий и диспепсического синдрома 4. сочетание лимфаденопатии, тонзиллита, гепатоспленомегалии ЭТАЛОНЫ ОТВЕТОВ Основы сестринского дела 1 -1 2–3 3 -4 4–2 6 - 3. Тесты безопасности 1. 1 26. 3 2. 2 27. 1 3. 4 28. 3 4. 1 29. 2 5. 2 30. 1 6. 4 31. 3 7. 4 32. 2 8. 1 33. 1 9. 2 34. 2 10. 3 35. 4 11. 3 36. 1 12. 1 37. 3 13. 4 38. 3 14. 1 39. 1 15. 2 40. 4 16. 3 41. 2 17. 2 42. 2 18. 2 43. 2 19. 1 44. 2 20. 1 45. 3 21. 3 46. 4 22. 3 47. 3 23. 1 48. 4 24. 2 49. 4 25. 2 50. 3 5 - 2, 51. 1 52. 4 53. 3 54. 4 55. 1 56. 2 57. 3 58. 2 59. 3 60. 1 61. 1 62. 4 63. 2 64. 2 65. 3 66. 4 67. 4 68. 3 69. 2 70. 3 71. 3 72. 4 73. 4 74. 4 75. 2 76. 3 77. 2 78. 1 79. 2 80. 2 81. 4 82. 4 83. 4 84. 1 85. 4 86. 4 87. 4 88. 3 89. 3 90. 1 91. 3 92. 1 93. 3 94. 4 95. 1 96. 1 97. 4 98. 3 99. 4 100. 3 Терапия 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 3 4 1 4 2 4 4 2 4 3 1 3 1 3 2 3 3 2 3 2 4 3 2 2 1 2 2 2 1 4 4 1 2 3 2 4 3 1 2 3 3 1 3 101 102 103 104 105 106 107 108 109 110 111 112 113 114 115 116 117 118 119 120 121 122 123 124 125 126 127 128 129 130 131 132 133 134 135 136 137 138 139 140 141 142 143 3 1 1 4 3 4 3 3 2 2 3 1 4 2 3 3 1 2 4 2 3 2 2 2 2 1 2 4 3 3 3 2 3 1 1 2 2 4 4 3 4 4 3 201 202 203 204 205 206 207 208 209 210 211 212 213 214 215 216 217 218 219 220 221 222 223 224 225 226 227 228 229 230 231 232 233 234 235 236 237 238 239 240 241 242 243 3 3 1 2 4 1 3 2 1 1 2 2 1 3 1 3 2 2 4 3 3 2 2 3 1 3 2 2 3 4 3 2 2 1 3 4 4 2 3 2 2 1 2 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 59 60 61 62 63 64 65 66 67 68 69 70 71 72 73 74 75 76 77 78 79 80 81 82 83 84 85 86 87 88 1 2 4 2 2 3 3 1 3 3 3 2 2 2 3 3 2 1 3 3 3 1 3 2 3 3 1 3 2 1 2 3 2 4 3 2 3 1 3 1 4 3 4 2 1 144 145 146 147 148 149 150 151 152 153 154 155 156 157 158 159 160 161 162 163 164 165 166 167 168 169 170 171 172 173 174 175 176 177 178 179 180 181 182 183 184 185 186 187 188 2 3 3 3 4 1 4 1 3 2 2 2 3 3 2 2 3 3 3 3 4 1 2 3 2 1 1 3 1 3 3 1 2 4 3 3 1 4 2 3 2 3 1 3 3 244 245 246 247 248 249 250 251 252 253 254 255 256 257 258 259 260 261 262 263 264 265 266 267 268 269 270 271 272 273 274 275 276 277 278 279 280 281 282 283 284 285 286 287 288 3 3 4 2 2 4 1 1 2 2 2 3 4 3 1 2 4 3 1 3 4 2 1 2 4 1 3 4 3 2 2 3 2 4 3 4 3 3 1 2 2 2 3 1 4 2 3 1 3 1 4 3 3 3 4 3 4 1 89 90 91 92 93 94 95 96 97 98 99 100 189 190 191 192 193 194 195 196 197 198 199 200 3 2 2 3 1 2 2 3 4 3 4 4 289 90 291 292 293 294 295 296 297 298 299 300 2 4 3 3 2 4 2 2 3 4 2 1 Тесты безопасности по терапии 1 2 3 4 5 6 7 8 9 10 2 3 4 2 2 3 3 3 3 4 11 12 13 14 15 16 17 18 19 20 1 1 4 1 2 4 3 1 1 2 Педиатрия с детскими инфекциями Тесты безопасности. 1–1 2–2 3–2 4–2 5–4 6–1 7–4 8–1 9–4 10 – 1 3 Педиатрия с детскими инфекциями 1–4 2–1 3–2 4–2 5–2 6–4 7–4 8–1 9–4 10 – 4 11 – 3 12 – 3 13 – 3 14 – 1 15 – 3 16 – 2 17 – 1 18 – 2 19 – 3 20 – 2 21 – 2 22 – 2 23 – 3 24 – 3 25 – 2 26 – 2 27 – 1 28 – 4 29 – 1 30 – 2 31 – 3 32 – 4 33 – 1 34 – 2 35 – 2 36 – 3 37 – 4 38 – 4 39 – 2 40 – 2 41 – 1 42 – 4 43 – 1 44 – 1 45 – 1 46 – 1 47 – 2 48 – 3 49 – 2 50 – 2 51 – 3 52 – 3 53 – 1 54 – 2 55 – 3 56 – 2 57 – 1 58 – 3 59 – 3 60 – 4 61 – 2 62 – 4 63 – 1 64 – 2 65 – 1 66 – 2 67 – 4 68 – 3 69 – 2 70 – 2 71 – 2 72 – 2 73 – 4 74 – 1 75 – 3 76 – 1 77 – 2 78 – 1 79 – 1 80 – 3 81 – 2 82 – 4 83 – 4 84 – 1 85 – 3 86 – 2 87 – 3 88 – 3 89 – 3 90 – 1 91 – 3 92 – 3 93 – 3 94 – 1 95 – 3 96 – 2 97 – 1 98 – 2 99 – 3 100 –2 101 – 4 102 –1 103 – 1 104 – 3 105 – 2 106 – 3 107 – 2 108 – 4 109 – 4 110 – 4 111 – 2 112 – 3 113 – 2 114 – 1 115 – 2 116 – 3 117 – 1 118 – 1 119 – 3 120 – 1 121 – 1 122 – 1 123 – 2 124 – 3 125 – 2 126 – 3 127 – 3 128 – 3 129 – 4 130 – 1 131 – 1 132 – 3 133 – 3 134 – 4 135 – 1 136 – 1 137 – 1 138 – 4 139 – 3 140 – 4 141 – 1 142 – 3 143 – 3 144 – 1 145 – 2 146 – 1 147 – 4 148 – 1 149 – 2 150 – 4 151 – 3 152 – 1 153 – 2 154 – 3 155 – 2 156 – 4 157 – 2 158 – 1 159 – 2 160 – 1 161 – 4 162 – 2 163 – 3 164 – 4 165 – 3 166 – 2 167 – 4 168 – 3 169 – 4 170 – 2 171 – 4 172 – 3 173 – 3 174 – 2 175 – 2 176 – 2 177 – 4 178 – 2 179 – 1 180 – 2 181 – 4 182 – 3 183 – 2 184 – 4 185 – 4 186 – 3 187 – 2 188 – 4 189 – 1 190 – 2 191 – 2 192 – 4 193 – 1 194 – 1 195 – 2 196 – 1 197 – 4 198 – 3 199 – 4 200 – 4 201 – 4 202 – 4 203 – 4 204 – 1 205 – 3 206 – 3 207 – 3 208 – 2 209 – 4 210 – 4 211 – 1 212 – 4 213 – 3 214 – 3 215 – 4 216 – 4 217 – 2 218 – 3 219 – 1 220 – 3 221 – 3 224 – 4 223 – 2 224 – 2 225 – 3 226 – 2 227 – 1 228 – 2 229 – 3 230 – 2 231 – 2 232 – 2 233 – 3 234 - 2 235 – 3 236 – 3 237 – 2 238 – 2 239 – 3 240 – 2 241 – 1 242 – 4 243 – 3 244 – 2 245 – 2 246 – 3 247 – 2 248 – 1 249 – 1 250 – 2 251 – 4 252 – 2 253 – 2 254 – 1 255 – 2 256 – 4 257 – 3 258 – 2 259 – 3 260 – 1 261 – 1 262 – 2 263 – 3 264 – 2 265 – 3 266 – 3 267 – 1 268 – 2 269 – 2 270 – 3 271 – 2 272 – 1 273 – 2 274 – 4 275 – 3 276 – 3 277 – 2 278 – 4 279 – 4 280 – 2 281 – 4 282 – 1 283 – 3 284 – 4 285 – 4 286 – 2 287 – 3 288 – 3 289 – 3 290 – 2 291 – 3 292 – 4 293 – 2 294 – 4 295 – 2 296 – 4 297 – 4 298 – 1 299 – 3 300 – 4 261. 262. 263. 264. 265. 266. 267. 268. 269. 1 3 3 4 4 1 2 2 1 Хирургия 1. 2. 3. 4. 5. 6. 7. 8. 9. 3 2 3 1 4 2 4 1 3 66. 67. 68. 69. 70. 71. 72. 73. 74. 1 3 3 4 1 4 2 1 2 131. 132. 133. 134. 135. 136. 137. 138. 139. 3 1 3 1 2 4 3 1 3 196. 197. 198. 199. 200. 201. 202. 203. 204. 2 1 4 3 1 3 2 4 1 4 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. 22. 23. 24. 25. 26. 27. 28. 29. 30. 31. 32. 33. 34. 35. 36. 37. 38. 39. 40. 41. 42. 43. 44. 45. 46. 47. 48. 49. 50. 4 1 3 4 2 1 1 2 1 2 1 1 1 3 1 2 4 2 2 2 4 4 3 3 2 2 4 4 2 3 2 1 2 1 3 4 2 3 4 2 3 75. 76. 77. 78. 79. 80. 81. 82. 83. 84. 85. 86. 87. 88. 89. 90. 91. 92. 93. 94. 95. 96. 97. 98. 99. 100. 101. 102. 103. 104. 105. 106. 107. 108. 109. 110. 111. 112. 113. 114. 115. 2 1 1 3 4 2 2 1 4 4 1 3 1 1 1 3 4 2 4 1 1 3 4 3 3 3 2 1 2 2 3 4 3 2 1 1 2 1 1 1 1 140. 141. 142. 143. 144. 145. 146. 147. 148. 149. 150. 151. 152. 153. 154. 155. 156. 157. 158. 159. 160. 161. 162. 163. 164. 165. 166. 167. 168. 169. 170. 171. 172. 173. 174. 175. 176. 177. 178. 179. 180. 4 3 2 4 1 4 3 3 2 2 1 3 3 4 3 3 1 2 1 3 3 3 2 2 1 2 3 2 2 1 1 4 4 1 1 4 3 2 4 2 3 205. 206. 207. 208. 209. 210. 211. 212. 213. 214. 215. 216. 217. 218. 219. 220. 221. 222. 223. 224. 225. 226. 227. 228. 229. 230. 231. 232. 233. 234. 235. 236. 237. 238. 239. 240. 241. 242. 243. 244. 245. 3 2 1 3 1 1 4 2 3 2 3 3 3 2 3 4 2 1 1 3 3 1 4 3 2 4 4 2 3 3 34 4 4 2 2 2 2 1 3 3 1 270. 271. 272. 273. 274. 275. 276. 277. 278. 279. 280. 281. 282. 283. 284. 285. 286. 287. 288. 289. 290. 291. 292. 293. 294. 295. 296. 297. 298. 299. 300. 301. 302. 303. 304. 305. 306. 307. 308. 309. 310. 1 2 1 1 3 2 1 1 2 2 2 1 1 3 1 2 1 4 3 1 4 4 4 1 1 3 3 3 3 3 1 3 3 4 4 1 4 3 3 2 4 5 51. 52. 53. 54. 55. 56. 57. 58. 59. 60. 61. 62. 63. 64. 65. 2 3 3 2 3 2 1 1 3 1 2 3 4 3 3 116. 117. 118. 119. 120. 121. 122. 123. 124. 125. 126. 127. 128. 129. 130. 2 2 3 2 1 2 3 4 2 3 2 1 4 1 2 181. 182. 183. 184. 185. 186. 187. 188. 189. 190. 191. 192. 193. 194. 195. 1 4 1 1 4 1 2 4 1 2 1 4 3 4 2 246. 247. 248. 249. 250. 251. 252. 253. 254. 255. 256. 257. 258. 259. 260. 2 1 2 1 1 3 4 4 2 4 1 2 3 1 3 1 2 2 2 1 3 2 1 1 1 2 3 2 1 1 311. 312. 313. 314. 315. 316. 317. 318. 319. 320. 321. 322. 323. 324. 325. Основы реанимации 1. – 3 2. – 4 3. – 3 4. – 2 5. – 2 6. – 1 7. – 2 8. – 4 9. – 3 10. – 1 11. – 1 12. – 3 13. – 2 14 – 3 15. – 2 16. – 2 17. – 4 18. – 3 19. – 2 20. – 2 21. – 2 22. – 2 23. – 2 24. – 1 25. – 2 26. – 3 27. – 3 28. – 1 29. – 2 30. – 2 31. – 3 32. – 1 33. – 2 34. – 2 35. – 1 36. – 1 37. – 2 38. – 2 39. – 1 40. – 4 Безопасность жизнедеятельности и медицина катастроф 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 1 4 1 2 4 3 3 3 4 4 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 1 4 4 2 3 3 2 2 3 3 6 21. 22. 23. 24. 25. 1 1 2 2 3 7 Гинекология и планирование семьи 1–1 2–1 3– 1 4–3 5–1 6–3 7–1 8–2 9–3 10 – 2 11 – 1 12 – 3 13 – 2 14 – 3 15 – 1 16 - 4 17 – 3 18 - 2 19 – 2 20 – 4 21 – 3 22 – 4 23 – 1 24 – 1 25 – 3 26 – 1 27 – 4 28 – 2 29 – 2 30 – 3 31 – 4 32 – 1 33 – 2 34 – 3 35 – 2 36 – 1 37 – 4 38 – 2 39 – 2 40 – 1 41 – 4 42 - 3 101 – 1 102 – 3 103 – 2 104 – 105 – 3 106 – 1 107 – 3 108 – 2 109 – 1 110 – 3 111- 1 112 – 3 113 – 1 114 – 4 115 – 2 116 – 3 117 – 4 118 – 3 119 – 4 120 – 2 121 – 1 122 – 1 123 – 3 124 – 3 125 – 1 126 – 1 127 – 4 128 – 2 129 – 1 130 – 1 131 – 3 132 – 1 133 – 2 134 – 3 135 – 2 136 – 3 137 – 2 138 – 2 139 – 3 140 – 2 141 – 3 142 – 3 201 – 3 202 – 1 203 – 2 204 – 2 205 – 1 206 – 3 207 – 2 208 – 3 209 – 1 210 – 1 211- 3 212 – 2 213 – 3 214 – 3 215 – 3 216 – 2 217 – 2 218 – 1 219 – 1 220 – 1 221 – 2 222 – 1 223 – 2 224 – 1 225 – 3 226 – 2 227 – 1 228 – 1 229 – 2 230 – 1 231 – 4 232 – 1 233 – 2 234 – 1 235 – 3 236 – 2 237 – 3 238 – 2 239 – 1 240 – 3 241 – 1 242 – 3 8 43 – 2 44 – 1 45 – 2 46 – 3 47 – 1 48 – 4 49 – 3 50 – 3 51 – 4 52 – 1 53 – 1 54 – 1 55 – 2 56 – 3 57 – 4 58 – 1 59 – 1 60 – 1 61 – 4 62 – 3 63 – 4 64 – 2 65 – 2 66 – 1 67 – 4 68 – 2 69 – 3 70 – 4 71 – 4 72 - 3 73 – 2 74 – 2 75 – 2 76 – 3 77 – 3 78 – 1 79 – 2 80 – 2 81 – 3 82 – 4 83 - 2 84 – 2 85 – 2 86 – 2 87 – 2 143 – 2 144 – 2 145 – 4 146 – 3 147 – 4 148 – 3 149 – 3 150 – 1 151 – 2 152 – 3 153 – 3 154 – 4 155 – 1 156 – 2 157 – 1 158 – 3 159 – 3 160 – 2 161 – 1 162 – 1 163 – 3 164 – 1 165 – 2 166 – 3 167 – 2 168 – 1 169 – 3 170 – 4 171 – 3 172 – 2 173 – 3 174 – 3 175 – 2 176 – 1 177 – 4 178 – 4 179 – 1 180 – 3 181 – 2 182 – 4 183 - 4 184 – 2 185 – 3 186 – 3 187 – 3 243 –3 244 – 4 245 – 2 246 – 4 247 – 1 248 – 4 249 – 2 250 – 1 251 – 3 252 – 1 253 – 1 254 – 2 255 – 4 256 – 1 257 – 4 258 – 1 259 – 1 260 – 3 261 – 2 262 – 4 263 –1 264 – 2 265 – 1 266 – 4 267 – 1 268 – 2 269 – 3 270 – 4 271 – 3 272 - 4 273 – 1 274 – 1 275 – 1 276 – 1 277 – 1 278 – 2 279 – 4 280 –2 281 – 1 282 – 2 283 – 4 284 – 1 285 – 4 286 – 3 287 – 1 9 88 – 4 89 – 3 90 – 2 91 – 4 92 – 3 93 – 4 94 – 3 95 – 3 96 – 1 97 – 3 98 – 3 99 – 2 100 – 4 188 – 1 189 – 2 190 – 1 191 – 4 192 – 4 193 – 1 194 – 3 195 – 1 196 – 2 197 – 3 198 –1 199 – 2 200 – 1 288 – 3 289 – 4 290 – 4 291 – 2 292 – 2 293 – 1 294 – 1 295 – 4 296 – 1 297 – 2 298 – 4 299 – 3 300 – 3 Клиническая фармакология 1.-1 2.-4 3.-2 4.-4 5.-3 6.-1 7.-2 8.-2 9.-3 10.-3 11.-2 12.-2 13.-2 14.-3 15.-2 16.-1 17.-4 18.-4 19.-3 20.-2 21.-3 22.-2 23.-1 24.-2 25.-3 26.-3 27.-4 28.-3 29.-2 41.-4 42.-3 43.-3 44.-3 45.-3 46.-1 47.-2 48.-1 49.-4 50.-2 51.-1 52.-4 53.-3 54.-3 55.-3 56.-1 57.-1 58.-2 59.-2 60.-1 10 30.-4 31.-1 32.-3 33.-2 34.-1 35.-2 36.-1 37.-4 38.-3 39.-3 40.-1 Основы реабилитации 1. 2. 3. 4. 5. 6. 7. 8. 9. 2 3 2 1 2 2 2 1 1 10.4 11.3 12.2 13.2 14.1 15.1 16.3 17.3 18.1 19.1 20.1 21.1 22.3 23.1 24.3 25.4 Нервные болезни 1-4 10 - 3 2-2 11 - 1 3-3 12 - 3 4-4 13 - 2 5-2 14 - 3 6-3 15 - 2 7-3 16 - 1 8-3 17 - 1 9-4 18 - 1 Психические болезни с основами наркологии 1-1 8-2 2-2 9-3 3-2 10 - 1 4-1 11 - 2 5-1 12 - 3 6-2 13 - 1 7-3 14 - 3 Экономика и управление здравоохранением 1. 3 2. 2 3. 3 11 19 - 2 20 — 2 21 - 3 22 - 2 23 - 2 24 - 2 25 - 1 15 - 1 16 - 2 17 - 2 18 - 1 19 - 1 20 — 1 4. 3 5. 3 6. 1 7. 3 8. 2 9. 4 10. 1 11. 1 12. 3 13. 3 14. 2 15. 4 16. 2 17. 2 18. 2 19. 2 20. 3 21. 2 22. 2 23. 3 24. 3 25. 2 26. 2 27. 2 28. 3 29. 3 30. 3 31. 2 32. 3 33. 4 34. 4 35. 1 36. 1 37. 2 38. 2 39. 3 40. 4 41. 1 42. 1 43. 2 44. 4 45. 4 46. 3 47. 4 48. 1 49. 2 50. 4 Кожные и венерические болезни 26. 27. 28. 29. 30. 31. 4 3 3 1 2 2 51. 52. 53. 54. 55. 56. 1 4 3 3 2 1 76. 77. 78. 79. 80. 81. 4 3 4 3 1 1 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. 22. 1, 4, 5, 6, 7 2, 3, 4, 5, 7, 8 2, 3, 5, 6, 7 2, 4 ПЯТНО БАЗАЛЬНОГ О 4, 6, 5, 1, 3, 2 3 3 3 2 1 4 1 2 3 3 2 4 1 3 2 32. 33. 34. 35. 36. 37. 38. 39. 40. 41. 42. 43. 44. 45. 46. 47. 3 4 2 2 4 3 1 3 2 3 3 2 1 2 1 1 57. 58. 59. 60. 61. 62. 63. 64. 65. 66. 67. 68. 69. 70. 71. 72. 1 1 1 4 2 2 1 2 1 1 4 1 4 4 3 3 82. 83. 84. 85. 86. 87. 88. 89. 90. 91. 92. 93. 94. 95. 96. 97. 23. 1 48. 1 73. 2 98. 1 2 2 3 1 4 4 1 4 2 2 1 3 2 1 12-Д 3-Г 4-В 1-В, Ж 2-А, Д 3-Г, Е 1. 2. 3. 4. 5. 6. 12 24. 1 49. 3 74. 2 99. 25. 2 50. 1 75. 4 100. Инфекционные болезни с курсом ВИЧ-инфекции и эпидемиологии 1. 1 36. 1 2. 1 37. 4 3. 1 38. 3 4. 1 39. 1 5. 2 40. 4 6. 1 41. 2 7. 4 42. 1 8. 2 43. 3 9. 4 44. 2 10. 1 45. 1 11. 1 46. 1 12. 2 47. 3 13. 2 48. 1 14. 1 49. 1 15. 3 50. 1 16. 2 17. 2 18. 3 19. 1 20. 3 21. 1 22. 1 23. 1 24. 1 25. 2 26. 3 27. 1 28. 4 29. 2 30. 3 31. 2 32. 1 33. 4 34. 4 35. 2 13 4-Б, З 1-В, Ж 2-А, З 3-Б, Е 4-Г, Д 1-Б, Г 2-А, В